Недостаточность сердечная
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз.
Каковы причины развития сердечной недостаточности?
По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей. По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность. Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
-
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента. Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха. Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха. Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недостаточности и боль в груди проявляются даже во время отдыха.
Симптомы заболевания
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность. Проявлениями болезни являются замедление скорости общего кровотока, уменьшение количества крови, выбрасываемого сердцем, повышение давления в сердечных камерах, скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости. Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Левая сторона или правая сторона?
Различные симптомы недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Диагностика
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Причины сердечной недостаточности
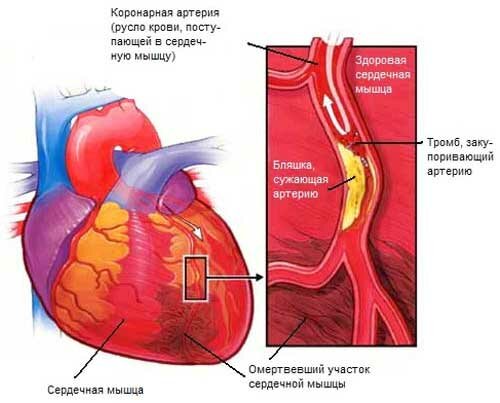
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение сердечной недостаточности
Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли).
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.
Прогнозы
По оценкам около 50% пациентов с поставленным диагнозом сердечной недостаточности, проживают с этим заболеванием более 5 лет. Однако прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Лечение данного заболевания преследует следующие цели: улучшение работы левого желудочка сердца, восстановление трудоспособности и улучшение качества жизни пациента.
Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
ЛЕКЦИЯ № 21 Сердечная недостаточность
Сердечная недостаточность – патологическое состояние, при котором сердечно-сосудистая система неспособна обеспечивать органы и ткани необходимым количеством крови как в условиях покоя, так и при физической нагрузке.
Этиология. Основными причинами развития недостаточности являются инфекционно-воспалительные и токсические поражения миокарда, нарушения кровоснабжения миокарда, нарушения обмена, перегрузка сердца давлением, перегрузка объемом, пороки сердца типа клапанной недостаточности, сочетание перегрузки сердца и поражения миокарда, нарушение сердечного ритма.
Патогенез. В начальном периоде сердечной недостаточности отмечается функционирование кардиальных и экстракардиальных механизмов компенсации:
1) возрастание силы сердечных сокращений (под воздействием усиливающего нерва сердца);
2) увеличение числа сердечных сокращений (рефлекс Бейнбриджа);
3) снижение диастолического давления (в результате расширения артериол и капилляров);
4) повышение потребления кислорода тканями;
5) механизмы компенсации способны к длительному поддержанию достаточного уровня гемодинамики.
К развитию застойной сердечной недостаточности приводят:
1) активация симпатоадреналовой системы с развитием тахикардии;
2) гипертрофия миокарда (длительный механизм компенсации);
3) тоногенная дилатация сердца (механизм Старлинга – смещение слоев миокарда относительно друг друга, ведет к усилению сократительной функции миокарда, гиперфункции и гипертрофии);
4) увеличение объема циркулирующей крови (функции почек, увеличение продукции АКТГ и альдостерона, увеличение количества форменных элементов из-за гипоксии);
5) спазм артерий (увеличение постнагрузки) и застой в венах (увеличение преднагрузки);
6) миогенная дилатация;
7) формирование отеков (увеличение гидростатического давления в венах, задержка натрия и воды, гипоксическая порозность капилляров, нарушение синтеза белка);
8) дистрофические изменения во внутренних органах.
Таблица 3. Классификация хронической сердечной недостаточности (Нью-Йоркская ассоциация кардиологов)
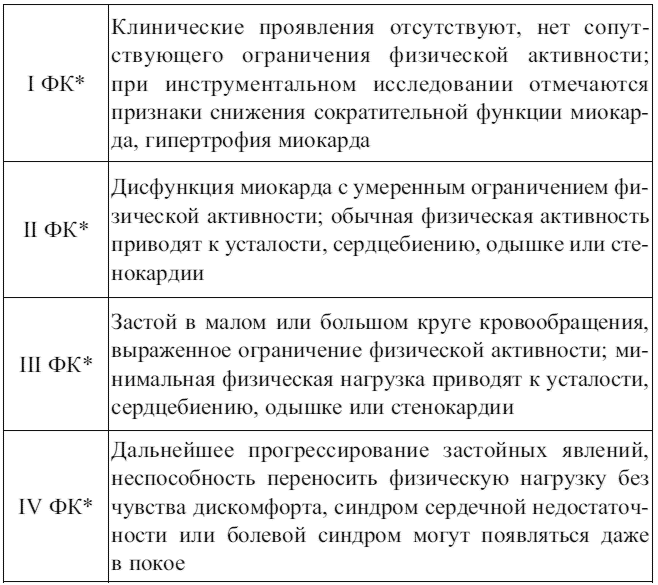
(*ФК – функциональный класс)
Клиника. Начальная стадия сердечной недостаточности характеризуется появлением одышки при физической нагрузке, ночного сухого кашля, никтурии. Аускультативно выслушивается ритм галопа, IV тон.
Острая левожелудочковая недостаточность (сердечная астма, отек легких) чаще отмечается при инфаркте миокарда, гипертонической болезни, аортальном пороке, хронической ИБС. Развивается приступ сердечной астмы (тяжелая одышка вследствие застоя крови в легких, нарушения газообмена). Одышка возникает чаще в покое ночью, появляется удушье, резкая слабость, холодный пот, кашель с трудно отделяемой слизистой мокротой, больной принимает положение сидя. Отмечаются диффузный цианоз на фоне выраженной бледности кожных покровов, в легких жесткое дыхание, незвучные мелко– и среднепузырчатые хрипы в нижних отделах. Тоны сердца у верхушки ослаблены, II тон над легочной артерией усилен, пульс малый, частый.
При прогрессировании застойных явлений развивается отек легких – происходит усиление удушья и кашля, появляется клокочущее дыхание, обильная пенистая мокрота с примесью крови. В легких по всем легочным полям выслушиваются обильные разнокалиберные влажные хрипы; ритм галопа. Пульс нитевидный, резко учащенный.
Острая недостаточность левого предсердия развивается при митральном стенозе вследствие резкого ослабления сократительной способности левого предсердия. Клиника схожа с проявлениями острой недостаточности левого желудочка.
Острая правожелудочковая недостаточность развивается при эмболии ствола легочной артерии или ее ветвей из-за заноса тромба из вен большого круга или правых отделов сердца, при пневмотораксе, тотальной пневмонии, при газовой (декомпрессионной болезни) и жировой эмболиях (при переломах трубчатых костей). Появляются: учащенное дыхание, цианоз, холодный пот, боли в области сердца, пульс малый, частый, артериальное давление падает, набухание шейных вен, увеличивается печень, появляются отеки.
Острая сосудистая недостаточность (обморок, коллапс, шок) развивается при уменьшении массы крови (кровопотери и обезвоживании), падении сосудистого тонуса (рефлекторных нарушениях при травмах, раздражении серозных оболочек, инфаркте миокарда, эмболии легочной артерии; нарушениях иннервации центрального генеза: гиперкапнии, острой гипоксии межуточного мозга, перегрузках, психогенных реакциях; при инфекциях и интоксикациях). Депонирование значительной части крови в сосудах брюшной полости приводит к уменьшению объема циркулирующей крови, снижению давления.
При обмороке отмечается внезапная кратковременная потеря сознания из-за недостаточности кровоснабжения мозга, появляются: бледность кожных покровов, холодный пот, похолодание конечностей, слабый или нитевидный пульс, резкое снижение артериального давления.
При коллапсе наблюдаются: головокружение, потемнение в глазах, звон в ушах, возможна потеря сознания, холодный пот, похолодание конечностей, учащенное поверхностное дыхание, малый нитевидный пульс, падение артериального давления; в отличие от обморока большая длительность и тяжесть проявлений.
При шоке клинические проявления сходны с коллапсом, отличаются по механизму развития (связаны с травмой, болевым синдромом, интоксикацией).
Хроническая левожелудочковая сердечная недостаточность развивается при аортальных пороках, митральной недостаточности, артериальной гипертензии, ИБС, заболеваниях с поражением левого желудочка. Появляются: одышка, цианоз, кашель; развивается застойный бронхит с выделением мокроты, кровохарканье. В легких выслушивается жесткое дыхание, в нижних отделах влажные мелко– и среднепузырчатые хрипы, расширение сердца влево, тахикардия, акцент II тона над легочной артерией.
Прогрессирующая легочная гипертензия приводит к недостаточности правого желудочка.
Хроническая правожелудочковая сердечная недостаточность развивается при митральных пороках, эмфиземе легких, пневмосклерозе, недостаточности трехстворчатого клапана, врожденных пороках. Отмечается застой крови в венах большого круга кровообращения, одышка, сердцебиение, отеки ног, боль и тяжесть в правом подреберье, малый диурез. Выражены акроцианоз, набухание шейных вен, сердечный толчок, эпигастральная пульсация, расширение сердца вправо.
Происходит увеличение печени, отмечаются положительные симптом Плеша (гепатоюгулярный рефлюкс: при надавливании на печень увеличивается набухлость шейных вен) и венный пульс, асцит, гидроторакс.
Повышение центрального венозного давления приводит к замедлению кровотока.
Дополнительное диагностическое исследование. Исследуется коллоидно-осмотическое состояние крови: интегральные показатели белкового и водно-электролитного обменов, содержание их основных составляющих в плазме (электролитов, неэлектролитов, коллоидов, объема плазмы).
Проводится исследование следующих показателей:
1) определение объема жидкостных пространств (объема циркулирующей крови);
2) осмотических показателей (содержания натрия в сыворотке, среднего объема эритроцитов, осмолярности);
3) разведения или гемоконцентрации в крови – концентрации гемоглобина в крови, гематокритной величины, количества эритроцитов в крови, концентрации общего белка в сыворотке.
Исследуется электролитный баланс натрия, калия, кальция и др. На ЭКГ выявляются признаки перегрузки левого или правого предсердия и др.
ЭхоКГ-исследование определяет увеличение полостей, снижение сократительной способности миокарда.
Рентгенологическим исследованием устанавливается расширение полостей сердца, центральный и периферический венозный застой.
Доплеровское ЭхоКГ-исследование определяет замедление кровотока, уменьшение ударного и минутного объемов крови, увеличение массы циркулирующей крови.
Лечение. Назначается диетический режим (стол № 10) с ограничением жидкости и поваренной соли.
Для улучшения сократительной функции миокарда назначаются сердечные гликозиды (дигиталис, изоланид, дигоксин, коргликон, строфантин, стимуляторы ?-адренергических рецепторов (дофамин, добутамин), ингибиторы АПФ (аккупро, каптоприл, берлиприл 5).
Нормализация метаболизма миокарда проводится препаратами калия, АТФ, кокарбоксилазой, витаминами группы В, инозином; аминокислотами, анаболическими гормонами, козааром, монизолом, моночинкве.
Назначаются диуретики – гипотиазид, фуросемид, индапамид, триамтерен, спиронолактон, антагонисты альдостерона (верошпирон).
Для улучшения периферического кровообращения используются препараты камфары, кофеина, кордиамина, периферические вазодилататоры: нитроглицерин (на венозные сосуды), апрессин (на артериальные сосуды), нанипрус (смешанного действия), ингибиторы фосфодиэстеразы (амринон, милринон);
Должна проводиться ликвидация гипоксии применением оксигенотерапии.
Ликвидация застоя в малом круге проводится кровопусканием, применением быстродействующих мочегонных средств – урегит, маннитол.
Для повышения тонуса сердечно-сосудистой системы назначаются ЛФК, массаж, углекислые и сероводородные ванны.
Прогноз. Зависит от тяжести основного заболевания и функционального класса сердечной недостаточности. При I и IIА стадиях прогноз относительно благоприятный, при IIБ стадии – серьезный, при III стадии – неблагоприятный.
Застойная сердечная недостаточность
Кафедра Терапии
Курсовая работа
на тему:
«Застойная сердечная недостаточность»
Выполнила: студентка V курса — ———
Проверил: к. м. н. доцент — ————
Пенза — 2008
- 1. Определение 3
- 2. Этиология 3
- 3. Патофизиология 5
- 4. Клинические проявления застойной сердечной недостаточности 8
- 5. Лечение хронической застойной сердечной недостаточности 10
- 6. Лечение острого отека легких 13
- Литература 16
1. Определение
Сердечная недостаточность — это клинический синдром, развивающийся в том случае, когда насосная функция сердца в условиях нормального давления наполнения перестает соответствовать потребностям организма в кровообращении. Часто сердечная недостаточность обусловливает задержку жидкости во многих частях тела («застой» или отек); к таким состояниям обычно применим термин «застойная сердечная недостаточность» (ЗСН). Сердечную недостаточность можно классифицировать по ряду следующих признаков:
1) быстрота развития (острая или хроническая);
2) преимущественное нарушение функции того или другого желудочка (правожелудочковая, левожелудочковая или тотальная);
3) величина сердечного выброса (высокий, нормальный или низкий).
ЗСН возникает вследствие многих различных заболеваний, но ее клинические проявления часто усиливаются при наличии сопутствующих болезней или под влиянием других привходящих факторов. Поэтому адекватная терапия должна быть направлена не только на устранение нарушений основного процесса, но и на способствующие им факторы.
К правожелудочковой недостаточности чаще всего приводит левожелудочковая недостаточность. Изолированная правожелудочковая недостаточность может развиться вследствие артериальной гипертензии, поражения митрального или трехстворчатого клапана, рестриктивной или инфильтративной кардиомиопатии, вирусного или идиопатического миокардита, а также в результате некоторых врожденных пороков сердца (ВПС). Правосторонняя недостаточность сердца отличается от левосторонней двумя важными особенностями:
1) при правосторонней недостаточности минутный объем и артериальное давление, как правило, снижены;
2) при правосторонней недостаточности накопление жидкости происходит главным образом в зависимых частях тела, а не в легких.
Наиболее частые причинные факторы левожелудочковой недостаточности — гипертензия, поражение коронарных артерий, заболевание аортального или митрального клапана и застойная (дилатирующая) кардиомиопатия — угнетают сердечный выброс. Менее часто сердечная недостаточность возникает при повышении минутного объема, когда левый желудочек оказывается не в состоянии удовлетворить резко возросшие потребности организма в кровотоке, как это иногда наблюдается при гипертиреоидизме, септическом шоке, артериовенозных шунтах или болезни Педжета.
Как отмечается ниже, существуют компенсаторные реакции, направленные на сохранение минутного объема, поэтому при легком или умеренном нарушении насосной функции желудочков симптомы у больных могут отсутствовать, если только потребности в кровотоке остаются достаточно скромными и стабильными. Однако не исключено возникновение других факторов, требующих увеличения минутного объема и провоцирующих появление клинических симптомов и признаков сердечной недостаточности. Факторами, наиболее часто провоцирующими сердечную недостаточность, являются:
1) сердечная тахиаритмия, такая, как трепетание предсердий;
2) острая ишемия или инфаркт миокарда;
3) отмена таких препаратов, как диуретики;
4) повышенное потребление натрия;
5) введение препаратов, ухудшающих функцию миокарда, таких как блокаторы р-адренорецепторов или антагонисты кальциевых каналов;
6) чрезмерная физическая нагрузка.
Острая левосторонняя сердечная недостаточность обычно вызывает отек легких. Однако развитие легочного отека может быть обусловлено и несердечными факторами.
3. Патофизиология
Задержка жидкости и периферические отеки при ЗСН обусловлены целым рядом факторов. При увеличении объема правого желудочка и давления в нем возрастает системное венозное и капиллярное давление, поэтому жидкость из сосудов перемещается в интерстициальное пространство. При снижении сердечной сократимости и выброса компенсаторное сужение артериол приводит к перераспределению кровотока, в результате чего мозг и сердце оказываются в условиях гораздо лучшей перфузии по сравнению с кишечником, почками и мышцами. Снижение почечного кровотока активирует систему ренин — ангиотензин — альдостерон, обусловливая увеличение задержки натрия. Ухудшается и печеночный метаболизм альдостерона, в силу чего гормон дольше сохраняет свою активность в циркуляции.
Застой в легочных сосудах и отек легких являются следствием возрастания давления в левом предсердии, что приводит к повышению давления в легочных капиллярах. Основные силы, участвующие в образовании отека легких, выражаются в уравнении Стерлинга как разность гидростатического давления в легочных капиллярах и онкотического давления в плазме. Однако важную роль играют также гидростатическое и онкотическое давление интерстициальной жидкости, поверхностное натяжение в альвеолах и лимфатические сосуды легких. Когда гидростатическое давление в капиллярах превышает онкотическое давление плазмы, отек легких развивается не всегда; точные механизмы формирования легочного отека до конца не выяснены.
По мере перемещения жидкости в интерстициальное пространство легких возрастает легочное артериальное сопротивление и уменьшается растяжимость легких. При вертикальном положении тела это увеличение артериального сопротивления в легких приводит к перераспределению кровотока от нижних отделов к верхушкам легких. Снижение растяжимости легких вызывает ощущение удушья. При положении больного на спине жидкость из отечных нижних конечностей может медленно перемещаться в другие части тела (включая легкие), вызывая сосудистый застой и отек легких; этот симптом получил название пароксизмального ночного диспноэ. В случае еще более выраженной сердечной недостаточности застой в легочных сосудах развивается в результате почти немедленного небольшого повышения венозного возврата лишь при одной мысли о возможном принятии горизонтального положения; этот симптом называют ортопноэ. Из интерстициального пространства жидкость оттекает по лимфатическим сосудам, но если лимфатическая система перегружена, жидкость выходит в полость альвеол. Тяжелый отек легких раздражает бронхиолы, часто вызывая их рефлекторный спазм. Альвеолярный отек клинически выявляется по хрипам, а в случае присоединения бронхоспазма — по стридорозному дыханию. В накоплении жидкости имеются регионарные различия, обусловливающие неравенство соотношения вентиляции и перфузии, что определяет разную степень артериальной гипоксемии. У многих больных стимуляция дыхания обусловливает гипервентиляцию альвеол и снижение Рвет, тогда как у других отек альвеол достигает такой степени, что возникает их гиповентиляция с повышением Агс02.
При рассмотрении левожелудочковой недостаточности используются понятия пред- и постнагрузки. Преднагрузку соотносят с давлением, которое испытывает левый желудочек во время диастолы, и определяют либо прямо — как левожелудочковое конечно-диастолическое давление, либо непрямо — как давление заклинивания в легочной артерии. Постнагрузку соотносят с давлением, которому противостоят левожелудочковые насосы; постнагрузка определяется как среднее давление в аорте.
С развитием сердечной недостаточности включаются основные компенсаторные механизмы; их три, и вначале они способствуют поддержанию адекватного минутного объема, однако они обладают эффектами, которые со временем становятся вредными.
Первый компенсаторный механизм реализуется по закону Франка — Стерлинга, согласно которому сила сокращения миокардиальной клетки возрастает с увеличением длины клетки перед сокращением. С клинических позиций это означает, что по мере увеличения давления наполнения левого желудочка (возрастание преднагрузки) последний расширяется, растягивая отдельные миокардиальные клетки, которые сокращаются с большей силой; итогом их сократительных усилий является увеличение объема крови, выбрасываемой во время систолы. Эта взаимосвязь часто бывает весьма наглядной при регистрации изменений ударного объема левого желудочка или сердечного выброса при повышении или снижении ДЗЛА. Однако закон Франка — Стерлинга имеет свои ограничения:
1) клетки миокарда могут быть растянуты лишь до определенного предела их сократимости; при дальнейшем растяжении сила их сокращений может даже уменьшиться;
2) повышенное давление наполнения левого желудочка передается ретроградно на легочные вены, где оно может превысить онкотическое давление плазмы, что приведет к отеку легких;
3) эта повышенная сократимость увеличивает потребность миокарда в кислороде, что потенциально опасно при ишемической болезни сердца. Второй компенсаторный механизм — гипертрофия миокарда, развивающаяся под влиянием перегрузки объемом или давлением. Хотя гипертрофия (с ее усиленной сократимостью) потенциально благоприятна, она влечет за собой возрастание потребности в кислороде, снижение растяжимости желудочков и повышение чувствительности к отеку легких при небольшом увеличении объема левого желудочка. Третьим компенсаторным механизмом является активация симпатической нервной системы по мере восприятия барорецепторами снижения минутного объема. Повышенная симпатическая активность приводит к сужению периферических сосудов, учащению сердцебиения и усилению сократимости миокарда. У многих больных с хронической ЗСН при введении р-адреноблокаторов быстро наступает декомпенсация кровообращения, что свидетельствует о необходимости постоянной катехоламиновой стимуляции для поддержания минутного объема и перфузионного давления. Однако у некоторых больных р-адреноблокаторы, напротив, улучшают состояние; это предполагает, что постоянная симпатическая стимуляция может оказывать вредное влияние, возможно, связанное с возрастанием постнагрузки вследствие периферической вазоконстрикции. Все три компенсаторных механизма могут в конечном итоге работать на дальнейшее угнетение сердечного выброса; это служит примером «положительной» обратной связи, приводящей к созданию порочного круга в отношении прогрессирующего ухудшения состояния сердца.
4. Клинические проявления застойной сердечной недостаточности
Отек, классический признак правосторонней сердечной недостаточности, возникает обычно в зависимых частях тела, таких как ступни, лодыжки и претибиальная область. У лежачих больных выражен отек крестцовой области. Анасарка, или массивный отек, может иметь место в области половых органов, туловища и верхних конечностей. При наличии преимущественно правосторонней ЗСН больной обычно может лежать, не испытывая одышки. При правосторонней ЗСН асцит развивается нечасто, хотя иногда у больных с поражением трехстворчатого клапана или констриктивным перикардитом он выражен несколько больше. Другими причинами отеков и асцита являются цирроз печени, нефротический синдром, энтеропатия с потерей белка, обструкция нижней полой вены, мезентериальных или печеночных вен.
Транссудация жидкости в плевральную полость может иметь место, как при правосторонней, так и при левосторонней ЗСН, поскольку плевра снабжается кровью и из большого, и из малого круга кровообращения. При ЗСН плевральный выпот обычно более заметен на правой стороне.
Ранним признаком правосторонней ЗСН является почечно-яремный рефлюкс, а в случае прогрессирования недостаточности наблюдается набухание яремных вен.
При умеренной или тяжелой правосторонней ЗСН печень, как правило, болезненна и увеличена в размерах. Стандартные печеночные пробы обычно показывают повреждение печеночных клеток. Наиболее часто отмечается увеличение протромбинового времени, тогда как желтуха, напротив, встречается редко. При тяжелой правосторонней ЗСН или трикуспидальной регургитации печень может пульсировать. Часто имеет место ноктурия, связанная с перемещением и последующей экскрецией отечной жидкости в зависимых частях тела, когда больной находится в лежачем положении. Способность экскретировать натрий и воду у больных обычно ухудшается. Часто наблюдается гипонатриемия.
Первым симптомом левосторонней ЗСН обычно является одышка при физическом напряжении. По мере прогрессирования ЗСН пароксизмальное ночное диспноэ сменяется развитием ортопноэ. Интерстициальный отек часто вызывает сухой кашель, тогда как при выделении жидкости и эритроцитов в альвеолярное пространство появляется пенистая розовая мокрота. У некоторых больных (особенно у пожилых) с отеком легких возникает дыхание Чейна — Стокса, так как увеличение времени кровообращения между легкими и мозгом замедляет вентиляторный ответ на изменение РаС02.
При аускультации отмечаются влажные хрипы в легких и тон S3 или St. При пальпации или сфигмоманометрии может определяться «меняющийся пульс» — попеременно то слабый, то сильный.
ЗСН или отек легких не имеют специфических электрокардиографических аномалий, но в зависимости от поражения миокарда на ЭКГ часто появляются признаки гипертрофии, расширения полостей, субэндокардиальной ишемии или нарушения проводимости.
При рентгенографии грудной клетки описаны три последовательные стадии ЗСН; однако после начала острой сердечной недостаточности до появления рентгенографических изменений может пройти целых 12 часов, а после клинического улучшения до определения соответствующих изменений на рентгенограмме — до 4 дней. Первая стадия наблюдается при хроническом повышении давления в левом предсердии, которое вызывает рефлекторное сужение легочных сосудов и перераспределение кровотока в верхние легочные поля. Это обычно происходит при возрастании уровня ДЗЛА выше 12-18 мм рт. ст. Вторая стадия наблюдается при дальнейшем повышении давления в левом предсердии, которое приводит к интерстициально-муотеку, проявляющемуся нечеткостью очертаний кровеносных сосудов и линиями Керли А и Б. ДЗЛА составляет обычно 18-25 мм рт. ст. Третья стадия наблюдается при пропотевании жидкости в альвеолы и характеризуется появлением классических двусторонних темных инфильтратов у корней легких («бабочка). ДЗЛА обычно превышает 25 мм рт. ст.
По клиническому состоянию больного невозможно прогнозировать нарушения кислотно-щелочного равновесия при отеке легких; следовательно, в таких случаях должны рутинно определяться газы артериальной крови.
Чаще всего отмечаются гипоксемия и ацидоз. Ацидоз обычно бывает метаболическим, но может быть и респираторным.
5. Лечение хронической застойной сердечной недостаточности
Лечение хронической ЗСН направлено на снижение потребности организма в кровотоке, коррекцию провоцирующих факторов, уменьшение застоя в сосудах, повышение сократимости сердца и, если возможно, устранение предшествующей патологии миокарда.
Застой в сосудах можно уменьшить путем ограничения потребления натрия и стимуляции диуреза с помощью мочегонных средств. Больные с далеко зашедшей ЗСН обычно резистентны к диуретикам тиазидного ряда и, как правило, требуют применения сильных препаратов, таких как фуросемид или буметанид. Длительная терапия диуретиками при ЗСН, помимо устранения симптомов застоя в сосудах, снижает системное сосудистое сопротивление и увеличивает минутный объем.
Для улучшения сократимости сердца при ЗСН традиционно используются препараты наперстянки. Недавние исследования эффективности долговременной дигиталисной терапии при ЗСН не дали однозначных результатов, однако не вызывает сомнения тот факт, что хроническое лечение такими препаратами при ЗСН обеспечивает стабильное и заметное, хотя и небольшое, увеличение минутного объема. Напротив, у многих или даже у большинства больных с легкой или умеренной ЗСН при стабильном их состоянии можно обойтись одними диуретиками. Применение препаратов наперстянки при ЗСН наиболее эффективно для замедления и контроля частоты сокращения желудочков при наличии трепетания предсердий.
В настоящее время испытываются негликозидные инотропные препараты в отношении их действия при ЗСН; некоторые из них, вероятно, смогут использоваться для длительной пероральной терапии. Совсем недавно среди таких средств был обнаружен новый класс ингибиторов фосфодиэстеразы, которые обладают как инотропным, так и сосудорасширяющим действием; к ним относятся производные бипиридина — амринон и милринон. Управление по контролю качества пищевых продуктов, медикаментов и косметических средств США (FDA) одобрило внутривенное применение амринона для кратковременного лечения тяжелой ЗСН; однако некоторые эксперты полагают, что амринон может в таких условиях оказывать значительное токсическое действие на сердце. В небольших исследованиях были показаны безопасность и эффективность перорального применения амринона в течение целого года при тяжелой ЗСН. Милринон для широкого использования в настоящее время в США не выпускается.
С уменьшением минутного объема при ЗСН возрастает общее сосудистое сопротивление, что еще больше затрудняет работу сердца, увеличивая постнагрузку и напряжение стенок. Терапия вазодилататорами реверсирует эти процессы, снижает общее сосудистое сопротивление и увеличивает минутный объем. В настоящее время используется ряд таких препаратов; некоторые из них действуют преимущественно на венозную систему, уменьшая преднагрузку, другие влияют в основном на артериолы, снижая постнагрузку, а третьи обладают обоими эффектами. Например, нитраты при сублингвальном или пероральном применении влияют почти исключительно на преднагрузку, пероральный гидралазин изменяет постнагрузку, а пероральные празозин, нифедипин и каптоприл обладают практически сбалансированным действием на пред — и постнагрузку. При остром введении вазодилататоры увеличивают минутный объем почти у всех больных с ЗСН; в большинстве непродолжительных исследований показаны также устранение симптоматики и повышение толерантности к физической нагрузке. Однако при длительном применении этих препаратов первоначальное улучшение функции левого желудочка, общего самочувствия или толерантности к нагрузкам у многих больных исчезает, а имеющиеся данные не позволяют говорить о каком-либо повышении выживаемости. Недавно в обширном многоцентровом исследовании, охватывающем больных (мужчин) с умеренной ЗСН, было показано снижение смертности в течение 3-летнего периода лечения пероральными вазодилататорами — гидралазином и динитратом изосорбида. Пока неясно, применимы ли эти данные ко всем больным с ЗСН и ко всем классам сосудорасширяющих препаратов.
При хронической ЗСН (5-адреноблокаторы обычно считаются противопоказанными, поскольку они могут еще более снизить желудочковую сократимость. Но некоторые больные с ЗСН имеют слишком высокую и опасную симпатическую активность, при которой лечение р-блокаторами действительно благоприятно. В настоящее время ввиду ограниченного количества данных невозможно прогнозировать эффективность терапии р-блокаторами в той или иной группе больных. Неясно также, способна ли такая терапия повысить выживаемость.
Долговременный прогноз при хронической ЗСН независимо от ее этиологии, как правило, плохой. По данным большинства исследований, смертность за 5 лет составляет около 50% или больше. Примерно в 50% случаев смерть наступает внезапно, что свидетельствует о важной роли несовместимых с жизнью желудочковых аритмий. По-прежнему неясно, возможно ли своевременное выявление и лечение больных с риском внезапной смерти.
6. Лечение острого отека легких
Лечение острого отека легких направлено на улучшение оксигенации тканей, уменьшение легочного застоя и повышение сократимости миокарда.
Наиболее важным средством лечения острого отека легких является кислород; его дают в высокой концентрации через маску или носовую канюлю. У некоторых больных большое количество спавшихся и заполненных жидкостью альвеол препятствует действию кислорода. В таких случаях для предупреждения коллапса альвеол и улучшения газообмена можно использовать положительное давление в конце выдоха. Оно может применяться при спонтанном дыхании через плотно подогнанную маску или эндотрахеальную трубку; этот метод называется постоянным положительным давлением в воздушных путях. При наличии гиперкапнии требуется вентиляция с положительным давлением, которая обычно осуществляется через эндотрахеальную трубку. Такая вентиляция может неблагоприятно влиять на минутный объем, поэтому необходимо применять самое низкое давление в воздушных путях.
При тяжелом метаболическом ацидозе с рН < 7,1 (но не при дыхательном ацидозе) можно применить бикарбонат натрия. Такая терапия метаболического ацидоза имеет ряд побочных эффектов, не последнее место среди которых занимают уменьшение оксигенации тканей и усиление внутриклеточного ацидоза. Лечение следует проводить с осторожностью и только после коррекции дыхательного ацидоза, если тяжелый метаболический ацидоз сохраняется.
Застой в легочных сосудах можно уменьшить с помощью сосудорасширяющих и мочегонных средств. Преднагрузку можно снизить нитроглицерином (назначается сублингвально, перорально, местно или внутривенно). Доза сублингвального нитроглицерина, используемого для уменьшения преднагрузки при легочном отеке, должна быть больше обычно применяемой для лечения стенокардии (однократная доза — 0,8-2,4 мг). Внутривенное введение нитроглицерина или нитропруссида быстро уменьшает пред — и постнагрузку, но требует тщательного контроля гемодинамики. Цель внутривенной терапии вазодилататорами — устранение симптомов без индукции системной гипотензии (т.е. систолическое АД не должно падать ниже 100 мм рт. ст). Часто полагают, что внутривенный фуросемид оказывает немедленное сосудорасширяющее действие на вены, хотя это наблюдается не всегда; имеются даже данные о его возможном вазоконстрикторном эффекте у больных с предшествующей хронической ЗСН. Тем не менее, применение сильных диуретиков, таких как фуросемид, по-прежнему целесообразно при лечении острого отека легких, так как они вызывают диурез, способствующий рассасыванию воды из легких.
Кислород, нитраты и диуретики оказывают достаточную помощь многим больным с острым отеком легких; резкое клиническое улучшение обычно наблюдается уже в течение 20 мин. Однако некоторые больные, поступающие с тяжелой недостаточностью, а иногда и в состоянии кардиогенного шока, требуют более интенсивной терапии.
Сократимость миокарда можно усилить внутривенным введением различных инотропных препаратов; двумя наиболее часто применяемыми препаратами являются р-адренергические агонисты добутамин и допамин. Добутамин оказывает преимущественно инотропное действие, но он обладает и слабым сосудосуживающим эффектом; следовательно, препарат полезен в тех случаях, когда сердечная недостаточность не сопровождается значительной гипотензией. Допамин, который в умеренных и высоких дозах оказывает сосудосуживающее действие, предпочтителен при наличии шока. Как уже отмечалось, в настоящее время выпускается препарат амринон, предназначенный для кратковременного внутривенного применения при тяжелой ЗСН; однако существуют некоторые подозрения относительно его кардиотоксичности в таких условиях. Препараты наперстянки при остром отеке легких не могут применяться в качестве инотропных средств.
Традиционно при лечении острого отека легких с успехом применяется морфин. Его основные эффекты — седативный и аналгезирующий; тщательные исследования не обнаруживают его влияния на преднагрузку и минутный объем.
Аминофиллин является прежде всего бронходилататором и целесообразен при лечении рефлекторного бронхоспазма при отеке легких («сердечная астма»).
Быстрым методом ликвидации циркуляторного застоя является флеботомия, о чем не следует забывать при лечении легочного отека у больных с анурией.
Ротационные турникеты не уменьшают преднагрузки, их применение чревато осложнениями, связанными с венозным стазом; поэтому их не следует использовать.
Выживаемость больных после острого отека легких остается низкой; острая внутрибольничная смертность достигает примерно 15%, а смертность за 1 год — около 40%.
Неотложная медицинская помощь: Пер. с англ. /Под Н52 ред. Дж.Э. Тинтиналли, Р.Л. Кроума, Э. Руиза. — М. Медицина, 2001.
Клиническая диагностика заболеваний сердца — Кардиолог у постели больного — Констант, 2004
Внутренние болезни Елисеев, 1999 год