Этиология, патогенез и клиническая картина инсульта
Дата добавления: 2014-12-18 ; просмотров: 100
В зависимости от механизмов возникновения и развития выделяют два вида острых нарушений мозгового кровообращения: ишемические инсульты (наблюдаются у 90-96% больных) и геморрагические инсульты (случаются гораздо реже — у 5-8% больных).
Геморрагические инсульты являются наиболее частой причиной смерти (до 200 случаев на 10 тыс. чел.) или становятся причиной тяжелой инвалидности. В патогенезе инсульта лежит разрыв какой-либо мозговой артерии, чаще всего измененной атеросклеротическим процессом. В результате разрыва сосуда развивается острая гипоксия определенного участка мозга. Поскольку нервные клетки чувствительны к недостатку кислорода, уже через несколько минут в очаге инсульта, в тканях мозга происходят необратимые изменения.
Вторым фактором повреждения мозговой ткани в очаге инсульта является деструктурирующее, разрушающее воздействие самой крови – сдавление и пропитывание мозга кровью, изливающейся из артериального сосуда.
В клинической картине инсульта различают стадию мозгового удара (апоплексию) и стадию очаговых симптомов. Геморрагические инсульты развиваются внезапно и стремительно, словно больной испытывает удар. Мгновенно наступает полная потеря сознания; больной падает, лицо краснеет. Мускулатура расслабляется, утрачиваются движения и чувствительность, пропадают сухожильные рефлексы; взгляд направлен в одну сторону; дыхание глубокое, с храпом. Такое состояние называется мозговой комой ; оно может продолжаться от нескольких часов до нескольких суток.
При возвращении сознания наступает стадия очаговых симптомов, связанных с выпадением функций головного мозга. Очаговые симптомы делятся на прямые и косвенные. Прямые симптомы связаны с выпадением функции того участка мозга, который подвергся непосредственному разрушению и гибели. Косвенные симптомы определяются зонами парабиотического торможения вне очага кровоизлияния и могут регрессировать. Очаговые симптомы инсульта обычно представлены параличами и парезами, расстройствами различных видов чувствительности, координации, нарушением речи, глубокими мнестико-интеллектуальными расстройствами.
В патогенезе ишемических инсультов чаще всего лежит закупорка (тромбоз) мозговых сосудов атеросклеротической бляшкой или тромбом. На участке мозга, кровоснабжаемого тромбированным сосудом, развивается стойкая ишемия, сопровождающаяся гибелью нервных клеток. Мозговая ткань размягчается, разрушается, продукты распада рассасываются, в результате чего образуются кисты. Клиническая картина ишемического инсульта, по сравнению с геморрагическим, не так ярко выражена и может развиваться постепенно (на фоне происходящих расстройств мозгового кровообращения и только в острой стадии), проявляясь утратой сознания, генерализованной гипотонией мышц, нарушением рефлексов и чувствительности.
При ОНМК как геморрагической, так и ишемической природы мозговая кома оказывает глубокое тормозящее влияние на спинной мозг, что проявляется общими двигательными расстройствами, мышечной гипотонией. С возвращением сознания возбудимость структур спинного мозга восстанавливается, что сопровождается появлением рефлексов, повышением мышечного тонуса. Для инсультов характерна неравномерность гипертонуса мышц (верхних и нижних конечностей на здоровой стороне тела. Так, в верхних конечностях отмечается преобладание мышечного тонуса сгибателей пальцев, кисти, предплечья и плеча. В нижних конечностях преобладает тонус разгибателей голени, приводящих мышц бедра и сгибателей стопы. В силу этих особенностей в восстановительном периоде у больного инсультом формируется своеобразная порочная поза, получившая название «поза Вернике-Манна» – это согнутая в кисти и приведенная к туловищу рука и вытянутая прямая нога.
Наряду с центральными (спастическими) параличами, у больных с последствиями инсульта наблюдаются непроизвольные содружественные движения в парализованных конечностях, называемые синкинезиями. Механизм возникновения синкинезий объясняется повышенной возбудимостью сегментарного аппарата спинного мозга и вовлечением в двигательные действия мотонейронов парализованной стороны при попытке выполнения движений здоровой конечностью.
Двигательные расстройства у больных после инсульта в большинстве случаев сопровождаются вазомоторно-трофическими нарушениями, проявляющимися цианозом, снижением температуры тела в области парализованных конечностей, развитием отека тканей, болезненности и тугоподвижности в суставах. При обширных инсультах развиваются расстройства речи (афазии), потеря памяти; возможны глубокие изменения в нервно-психической сфере.
Периоды клинического течения инсульта
Локализация очага инсульта, характер и глубина повреждения мозговых структур – с одной стороны и своевременность, адекватность лечебных мероприятий и общее состояние механизмов саногенеза – с другой стороны, определяют продолжительность различных периодов клинического течения инсульта.
В остром периоде (продолжительностью от нескольких часов до нескольких суток), наряду с активной медикаментозной терапией (нейрореанимацией), требуется соблюдение строгого постельного режима.
С возвращением сознания наступает ранний восстановительный период (продолжительностью до 2-3 недель), в течение которого наблюдаются процессы формирования клинической симптоматики, стабилизация или ухудшение мозговой гемодинамики и деятельности основных систем жизнеобеспечения. В этот период помимо медикаментозного лечения применяют средства ЛФК.
Собственно восстановительный период, в течение которого возможны процессы восстановления утраченных функций, обычно не превышает 2-3 месяцев, хотя отмечаются случаи восстановления двигательных расстройств и регресс симптоматики и в более поздние сроки.
Период позднего восстановления (наступает через 2-3 месяца после инсульта) может продолжаться неопределенное время, поскольку он связан с адаптацией функциональных систем больного к новым условиям жизнедеятельности, с процессами формирования компенсаций и их совершенствования в специализированных отделениях реабилитации, в восстановительных центрах и в домашней обстановке.
Для определения методики ЛФК и направленного воздействия физических упражнений необходима объективная оценка двигательных расстройств, возникающих у больного как последствия перенесенного инсульта.
Общая оценка двигательных возможностей больного осуществляется по степени выраженности позы Вернике-Манна, силе мышечных сокращений, тонусу мышц паретичных конечностей, координаторным расстройствам. Тестирование силы и тонуса мышц при параличах и парезах дополняется визуальной оценкой качества движений, плавности и точности их выполнения, координатор-ными взаимодействиями мышечных групп в локомоторных актах.
Оценка двигательных расстройств после ОНМК производится по 5-балльной шкале, разработанной НИИ неврологии РАМН (Л.Г. Столярова, Г.Р. Ткачева) (табл. 5).
Подробная оценка функциональных расстройств, характер и степень выраженности двигательных расстройств являются основой для составления индивидуальной программы реабилитации больного после ОНМК и позволяют выявлять динамику восстановительных процессов, эффективность занятий ЛФК и других реабилитационных мероприятий.
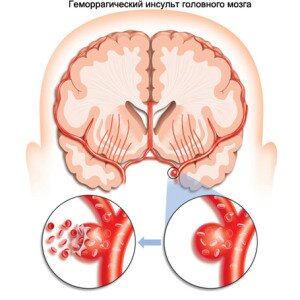
Внутримозговое кровоизлияние (геморрагический инсульт): этиология, патогенез, диагностика, лечение.
Чаще всего вызывается гипертонической болезнью (50 — 60%), реже — при атеросклерозе, симптоматической гипертонии, болезнях крови. Причиной субарахноидальных и субарахноидально-паренхиматозных кровоизлияний у молодых людей в большинстве случаев являются артериальные или артериовенозные аневризмы сосудов головного мозга. В патогенезе: разрыв сосуда или диапедезное кровоизлияние. Кровоизлияние в вещество мозга чаще локализуется в больших полушариях (реже — в мозговом стволе и мозжечке) и в области подкорковых узлов. Во многих случаях кровоизлияние в мозг осложняется прорывом крови в мозговые желудочки. Встречаются редкие случаи первичных желудочковых кровоизлияний. Наличие различных комбинированных вариантов локализации очагов кровоизлияний позволило выделить смешанные формы. При паренхиматозных кровоизлияниях наблюдается разрушение мозговой ткани в месте очага, а также сдавление окружающих гематому образований. Вследствие компремирующего действия гематомы нарушается венозный и ликворный отток, появляется отек мозга, повышается внутричерепное давление, что приводит к явлениям дислокации, сдавлению и ущемлению мозгового ствола. Все это утяжеляет клиническую картину геморрагического инсульта и вызывает появление грозных, часто несовместимых с жизнью вторичных стволовых симптомов с расстройством витальных функций.
КЛИНИКА. Характерно внезапное развитие (при волнении, физических нагрузках, переутомлении) общемозговых симптомов — возникает резкая головная боль («удар в затылок», «распространение в голове горячей жидкости»), появляется рвота, больной падает, теряет сознание. Лицо становится багрово-красным, дыхание храпящим, по типу Чейн-Стокса, выявляются брадикардия, высокое артериальное давление, напряженный пульс.
После регресса общемозговых симптомов (через несколько часов, суток) начинается стадия очаговых симптомов. При полушарных геморрагиях имеет место контрлатеральный гемипарез или гемиплегия с нарушением чувствительности, иногда с парезом взора в сторону парализованных конечностей, расширением зрачка на стороне кровоизлеяния. Могут быть афазии, гемианопсии и др. Для кровоизлияния в мозговой ствол характерно наличие, наряду с парезами конечностей, симптомов поражения ядер черепно-мозговых нервов (альтернирующие синдромы), более раннее нарушение витальных функций. При кровоизлиянии в мозжечок характерны головокружение с ощущением вращения окружающих предметов, возникающее часто одновременно с сильной головной болью в области затылка, многократная рвота, отсутствие выраженных парезов конечностей, диффузная мышечная гипотония, атаксия, скандированная речь. Если кровоизлияние в головной мозг осложняется прорывом крови в желудочки, состояние больного значительно ухудшается — углубляются расстройство сознания, витальные функции, развиваются горметония ( повторяющиеся тонические спазмы в конечностях), децеребрационная ригидность ( экстензионные спазмы, когда голова запрокинута назад, руки разогнуты и ротированы внутрь, кисти рук и пальцы согнуты, ноги вытянуты и ротированы внутрь, стопы и пальцы ног согнуты в эквиноварусном положении), значительно повышается температура тела. При субарахноидальных геморрагиях остро, внезапно развивается комплекс общемозговых и менингеальных симптомов.
ДИАГНОСТИКА. В ликворе всегда можно обнаружить в остром периоде значительную примесь крови. С помощью офтальмоскопии выявляются кровоизлияния в сетчатку глаз, признаки гипертонической ретинопатии. При ангиографии находят наличие бессосудистой зоны, аневризмы мозговых сосудов, смещение интрацеребральных сосудов. На ЭХО-ЭГ выявляется смещение М-ЭХО в здоровую сторону более, чем на 2 мм. Компьютерная томография и ядерно-магнитно-резонансная томография устанавливает зону повышенной плотности тканей головного мозга (гиперденсивные очаги), характерную для геморрагического инсульта. Для выявления ангиоспазма применяют транскраниальную допплерографию.
ЛЕЧЕНИЕ ВНУТРИМОЗГОВОГО КРОВОИЗЛИЯНИЯ.
· Снижение высокого артериального давления (если превышает 170 /100 мм рт. столба) у больных с артериальной гипертензией.
· Введение прокоагулянтов (этамзилата, дицинона), гемофобина, ε-аминокапроновой кислоты часто не имеет смысла к моменту установления геморрагического характера инсульта, кровотечение спонтанно останавливается.
· Хирургическое лечение показано при мозжечковых гематомах, сдавливающих мозговой ствол, обширных (объемом более 40 мл) поверхностных полушарных гематомах, вызывающих сдавление окружающих тканей (масс-эффект) и угнетение сознания, при развитии обструктивной гидроцефалии.
· Потребность в постельном режиме 2 недели. Важна ранняя реабилитация.
В чем можно быть уверенным, если этиология инсульта неизвестна?
Подписка
(470 руб. )
Подписаться на
издание
Литература
- Adams H.P. Jr, del Zoppo G. Alberts M.J. Bhatt D.L. Brass L. Furlan A. et al. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association/American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups: the American Academy of Neurology affirms the value of this guideline as an educational tool for neurologists. Circulation. 2007;115:e478–e534.
- Sacco R.L. Ellenberg J.H. Mohr J.P. Tatemichi T.K. Hier D.B. Price T.R. et al. Infarcts of undetermined cause: the NINCDS stroke data bank. Ann Neurol. 1989;25:382–390.
- Schneider A.T. Kissela B. Woo D. Kleindorfer D. Alwell K. Miller R. et al. Ischemic stroke subtypes: a population-based study of incidence rates among blacks and whites. Stroke. 2004;35:1552–1556.
- Nam H.S. Kim H.C. Kim D.K. Lee H.S. Kim J. Lee D.H. et al. Long-term mortality in patients with stroke of undetermined etiology. Stroke. 2012;43:2948–2956.
- Morris J.G. Duffis E.J. Fisher M. Cardiac workup of ischemic stroke: can we improve our diagnostic yield? Stroke. 2009;40:2893–2898.
- Lee L.J. Kidwell C.S. Alger J. Starkman S. Saver J.L. Impact on stroke subtype diagnosis of early diffusion-weighted magnetic resonance imaging and magnetic resonance angiography. Stroke. 2000;31: 1081–1089.
- Doufekias E. Segal A.Z. Kizer J.R. Cardiogenic and aortogenic brain embolism. J Am Coll Cardiol. 2008;51:1049–1059.
Похожие статьи
Кузнецова Л.М. Нечаенко М.А. Подоляк Д.Г.
Эхокардиография кист сердца
Ускач Т.М. Кочетов А.Г. Терещенко С.Н.
Клинико-статистический анализ распространенности анемии у пациентов с хронической сердечной недостаточностью
Лечение двигательных расстройств
Очаговая склеродермия. Отрывок "Ярмарка деловых людей".