Сайт недоступен
Запрашиваемый вами сайт на данный момент недоступен.
Это могло произойти по следующим причинам:
- Закончился предоплаченный период услуги хостинга.
- Решение о закрытии было принято владельцем сайта.
- Были нарушены правила пользования услугой хостинга.
Атеросклероз: клиническая картина
Большинство атеросклеротических бляшек клинически не проявляются. Даже распространенный атеросклероз может не давать существенной симптоматики, и многие больные умирают от других причин. В чем же причина различного течения болезни?
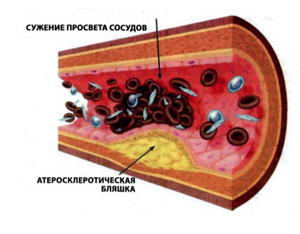
Большое клиническое значение имеет перестройка артерий в процессе атерогенеза. хотя это часто упускается из виду. На ранних стадиях бляшка обычно растет вне просвета сосуда, и его диаметр компенсаторно увеличивается. Поэтому на протяжении значительной части своего развития бляшка не препятствует кровотоку. Просвет начинает сужаться, когда она занимает более 40% окружности внутренней эластической мембраны.
Стеноз обычно ведет к стабильному снижению кровотока, что проявляется такими симптомами, как стенокардия напряжения или перемежающаяся хромота. Однако даже вызванная бляшкой полная окклюзия коронарной (или какой-либо иной) артерии не обязательно приводит к инфаркту. Повторяющаяся ишемия миокарда способствует развитию коллатерального кровообращения и смягчает последствия внезапной окклюзии. В то же время приступ нестабильной стенокардии. инфаркт миокарда и другие острые нарушения кровообращения часто обусловлены бляшками, не создающими выраженного стеноза. На обычных ангиограммах они видны лишь как незначительная неровность контура артерии. В трети случаев первым проявлением ИБС бывает инфаркт миокарда без предшествующей стенокардии. Вероятное объяснение этому — внезапное увеличение степени стеноза.
По данным патологоанатомических исследований, нарушение кровотока обычно происходит при повреждении эндотелия, изъязвлении или разрыве бляшки. ведущих к образованию тромба. Тромб может вызвать нестабильную стенокардию или — при стойкой окклюзии — инфаркт миокарда ( рис. 242.2. Д). В случае атеросклероза сонной артерии образование тромбоцитарных тромбов в области изъязвления бляшки может вести к преходящей ишемии мозга.
При разрыве фиброзной покрышки (слоя соединительной ткани, отграничивающей атероматозные массы от просвета сосуда) фактор свертывания VII связывается с тканевым фактором. синтезируемым ксантомными клетками. и запускается процесс тромбообразования. Если тромб не вызывает окклюзию или быстро растворяется, разрыв бляшки может пройти бессимптомно или привести к стенокардии покоя ( рис. 242.2. В). Стойкая тромботическая окклюзия часто вызывает инфаркт миокарда. особенно если плохо развито коллатеральное кровообращение. Повторные разрывы и рубцевания приводят к утолщению фиброзной покрышки ( рис. 242.2. Г). Заживление в стенке артерии, как и при повреждении кожи, сопровождается образованием нового межклеточного вещества и фиброзом.
Склонность бляшек к разрыву неодинакова. Изучение бляшек. вызвавших инфаркт миокарда. выявило ряд особенностей: тонкую фиброзную покрышку. большое количество атероматозных масс и высокое содержание макрофагов ( рис. 242.2. А). Показано, что в месте разрыва преобладают макрофаги и Т-лимфоциты ( рис. 242.2. Б), но мало гладкомышечных клеток. В этих местах скапливались клетки с признаками воспалительной активации, степень которой оценивают по экспрессии антигена HLA-DR. Его экспрессия клетками сосудистой стенки в состоянии покоя незначительна, но возрастает в макрофагах и гладкомышечных клетках. локализованных в местах разрыва.
Медиаторы воспаления также регулируют прочность фиброзной покрышки (или, наоборот, склонность ее к разрыву). Интерферон гамма. выделяемый Т-лимфоцитами и стимулирующий экспрессию HLA-DR клетками в месте разрыва, подавляет деление гладкомышечных клеток и синтез ими коллагена. Цитокины активированных макрофагов ( ФНОальфа и ИЛ-1 ), а также интерферон гамма вызывают синтез протеаз, разрушающих межклеточное вещество фиброзной покрышки. Таким образом, цитокины нарушают синтез и ускоряют распад коллагена. что ослабляет фиброзную покрышку и облегчают ее разрыв. В то же время бляшки с большим количеством межклеточного вещества, толстой фиброзной покрышкой и низким содержанием атероматозных масс, как правило, не разрываются и не ведут к тромбозу ( рис. 242.2. Г).
БИОЛОГИЯ ЧЕЛОВЕКА: СОДЕРЖАНИЕ
Атеросклероз
Болезни органов кровообращения
-
Описание
— наиболее распространенное хроническое заболевание артерий эластического (аорта, ее ветви) и мышечноэластического (артерии сердца, головного мозга и др.) типа, с формированием одиночных и множественных очагов липидных, главным образом холестериновых отложений — атеросклеротических бляшек — во внутренней оболочке артерий. Последующие разрастания в ней соединительной ткани (склероз) и кальциноз стенки сосуда приводят к медленно прогрессирующей деформации и сужению его просвета вплоть до полного запустевания (облитерации) артерии и тем самым вызывают хроническую, медленно нарастающую недостаточность кровоснабжения органа, питаемого через пораженную артерию. Кроме того, возможна острая закупорка (окклюзия) просвета артерии либо тромбом, либо (значительно реже) содержимым распавшейся атероматозной бляшки, либо и тем и другим одновременно, что ведет к образованию очагов некроза (инфаркт) или гангрены в питаемом артерией органе (части тела). Атеросклероз встречается с наибольшей частотой у мужчин в возрасте 50-60 и у женщин старше 60 лет.
Патогенез
сложен и не вполне расшифрован. Несомненно значение так называемых факторов риска развития атеросклероза. Некоторые из них неустранимы: возраст (атеросклероз чаще развивается у боль ных в возрасте 40-50 лет и старше), принадлежность к мужскому полу, период постменопаузы у женщин, отягощенная по атеросклерозу семейная наследственность. Другие в той или иной мере устранимы: гиподинамия, артериальная гипертензия, алиментарное ожирение, курение, сахарный диабет. Важнейшую роль в развитии атеросклероза играют нарушения лииидного обмена.
Симптомы, течение.
Клиническая картина варьирует в зависимости от преимущественной локализации и распространенности процесса, но всегда (за исключением атеросклероза аорты) определяется проявлениями и последствиями ишемии ткани или органа, зависящими как от степени сужения просвета магистральных артерий, так от развития коллатералей.
Диагноз
обосновывается признаками поражения отдельных сосудистых областей или артерий. Раньше всего и, как правило, тяжелее поражается аорта, особенно ее абдоминальный отдел. Наиболее доказательное проявление атеросклероза — трансмуральный инфаркт миокарда.
Диагноз
весьма вероятен также при сочетании признаков стеноза какихлибо магистральных артерий и артерий сердца; у лиц зрелого возраста, которые выглядят значительно старше своих лет; в случае отягощенной атеросклерозом и артериальной гипертензией наследственности. Следует учитывать также наличие факторов риска. Лечение атеросклероза включает немедикаментозные методы и гиполипидемическую терапию. К немедикаментозным методам относят: 1) рациональное питание с уменьшением потребления продуктов, содержащих насыщенные жирные кислоты (животные жиры, сливочное масло, яйца), и увеличением потребления продуктов, содержащих полиненасыщенные жирные кислоты (жидкое растительное масло, рыба, морские продукты), снижением потребления холестерина; 2) двигательную активность в любых формах — соразмерную возрасту и физическим возможностям больного; при этом дозировку упражнений, особенно при целенаправленной тренировке наиболее пораженного органа (артериального бассейна), рекомендует врач; 3) устранение факторов риска развития сердечнососудистых заболеваний; в т. ч. при избыточной массе тела — настойчивое ее снижение до оптимального уровня; систематическое лечение сопутствующих болезней, в особенности артериальной гипертензии, сахарного диабета; отказ от курения и др. Можно считать доказанным, что снижение уровня атерогенных липидов крови приводит к прекращению прогрессирования атеросклероза, иногда — к обратному развитию уже имеющихся атеросклеротических бляшек, а также к снижению летальности от сердечнососудистых заболеваний. Нормальное содержание в плазме холестерина — 3,5-5,2 ммоль/л, триглицеридов — 0,5-2,0 ммоль/л. При гиперлипидемии лечение начинается с немедикаментозных методов (диета, дозированные нагрузки), при отсутствии эффекта в течение 3 мес диету ужесточают, при сохранении гиперлипидемии через 3 мес начинают медикаментозную гиполипидемическую терапию (больные при этом продолжают соблюдать диету). Больным с гиперхолестеринемией и ишемической болезнью сердца, прогрессирующей стенокардией возможно одновременное назначение диеты и медикаментозной терапии. К основным гиполипидемическим средствам относят секвестранты желчных кислот, никотиновую кислоту, фибраты, статйны, Секвестранты желчных кислот (в частности, холестирамин, суточная доза — 8-30 мг) представляют собой анионообменные смолы. Связывая желчные кислоты в кишечнике, эти препараты препятствуют всасыванию холестерина, увеличивают его выделение и таким образом снижают уровень холестерина на 15- 20%. Являются средствами первого ряда для лечения гиперхолестеринемии. Препараты этой группы не всасываются из желудочнокишечного тракта, поэтому возможные побочные эффекты ограничиваются тошнотой, рвотой, болью в животе и запорами. Никотиновая кислота (эндурацин) снижает уровень холестерина на 15-30% и триглицеридов — на 20-40%. Показания к применению: все типы гиперлипидемии (гиперхолестеринемия, гипертриглицеридемия), исключая некоторые виды семейной. Использование ограничивается побочными.эффектами: «приливы», сухость во рту, кожный зуд, покраснение кожи лица и верхней части тела, боли в животе, рвота, диарея, обострение хронических заболеваний желудочнокишечного тракта, повышение уровня сахара и мочевой кислоты в крови. Противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки, болезни печени, подагра, сахарный диабет. Статйны (ловастатин 20-80 мг/сутки, правастатин 10-40 мг/сутки, симвастатин 5-40 мг/сутки, флювастатин 20-40 мг/сутки) наиболее эффективны для снижения уровня холестерина (блокируют фермент, участвующий в его образовании). Кроме того, статйны снижают содержание холестерина в атеросклеротических бляшках и стабилизируют их. Статйны применяют при гиперлипидемиях с повышенным уровнем холестерина при повышенном или нормальном уровне триглицеридов. Доказано, что симвастатин (закор) и флювастатин (лескол) при длительном приеме значительно снижают смертность больных ишемической болезнью сердца. Возможные побочные эффекты — нарушения функции печени, миопатия; противопоказания к применению статинов — заболевания печени, беременность, лактация. Фибраты — фенофибрат (липантил), гемфиброзил — снижают концентрацию триглицеридов в крови на 40-50%. Наиболее эффективны при гиперлипидемии с повышенным уровнем триглицеридов при нормальном уровне холестерина.
Побочные эффекты:
желудочнокишечные расстройства (тошнота, рвота, обострение желчнокаменной бблезни), кожный зуд, боли в мышцах и мышечная слабость, задержка воды в организме. Противопоказания: тяжелые заболевания печени и почек с нарушением их функции, беременность, лактация. Гиполипидемическую терапию подбирают поэтапно. Сначала рекомендуют минимальные дозы препарата, при отсутствии эффекта через 2-3 мес дозу повышают, при неэффективности монотерапии максимальной дозой препарата через 2 мес переходят к комбинированной терапии гиполипидемическими средствами (например, статин + холистирамин, статин + фибрат). При эффективности терапии и отсутствии побочных эффектов гиполипидемическую терапию проводят в течение нескольких лет. В случае рефрактерной гиперлипидемии возможно проведение плазмафереза. Целью гиполипидемической терапии у больных с развившимся атеросклеротическим поражением сосудов (в частности, ишемической болезнью сердца) является снижение уровня холестерина до 3-3,5 ммоль/л. Помимо борьбы с гиперлипидемией, лечение атеросклероза подразумевает терапию его осложнений — стенокардии» инфаркта миокарда, инсульта и т. д.
Атеросклероз аорты характеризуется следующими проявлениями: постепенно нарастающая, преимущественно систолическая, артериальная гипертензия, короткий систолический (не ромбовидный на ФКГ) шум и акцент II тона в пятой точке и над аортой; над ее бифуркацией и подвздошными артериями; признаки умеренной гипертрофии левого желудочка сердца на ЭКГ при отсутствии диастолической гипертензии в анамнезе; повышение скорости распространения пульсовой волны на тахоосциллограмме. Линейные кальцинаты в стенках дуги и брюшного отдела аорты на рентгенограммах (в боковой проекции) — наиболее доказательный, хотя и поздний диагностический признак. К осложнениям, непосредственно угрожающим жизни больного, относятся аневризма аорты, в том числе расслаивающая. Стенозирующий атеросклероз брюшного отдела аорты, особенно терминальной его части, может осложниться тромбозом области бифуркации с острым нарушением кровоснабжения нижних конечностей (синдром Лерйша): острая боль, нарушение чувствительности и движений в обеих ногах, побледнение кожных покровов; возможно возникновение гангрены. Лечение хирургическое; менее эффективна и не всегда допустима тромболитическая терапия. Атеросклероз аорты дифференцируют с неспецифическими и специфическими (сифилитический, бактериальный септический) аортитами. Больных направляют в специализированные учреждения для обследования и решения вопроса о возможности реконструктивной хирургической операции. При атеросклерозе ветвей дуги аорты наблюдаются симптомы хронической (а при тромботической окклюзии — острой) недостаточности кровоснабжения головного мозга либо верхних конечностей. Возможна реконструктивная хирургическая операция.
Атеросклероз брыжеечных артерий проявляется двумя главными синдромами: брюшной жабой и тромбозом артериальных (часто и венозных) ветвей с инфарктом стенки кишки и брыжейки. Брюшная жаба — приступ коликоподобных болей в животе — возникает вскоре после еды, часто облегчается приемом нитроглицерина, нередки рвота и вздутие кишечника; голодание прекращает приступы брюшной жабы; диагноз затруднителен (редкость синдрома, отсутствие специфических признаков), требует особой ответственности в связи с опасностью несвоевременного распознавания острых абдоминальных болезней. Лечение — дробный прием пищи, нитроглицерин, папаверин 0,04-0,06 г 34 раза в день перед едой, панкреатин (1-1,5 г) или панзинорм (1-2 таблетки) после еды. О тромбозе брыжеечных артерий — см. в главе Хирургические болезни.
Атеросклероз почечных артерий проявляется хронической ишемией ночки (часто в виде реноваскулярной артериальной гипертензии) с исходом в артериосклеротический нефросклероз и хроническую почечную недостаточность. Окончательный диагноз устанавливают в специализированных нефрологических или ангиохирургических учреждениях; при невозможности хирургического лечения проводят гипотензивную терапию (см. Артериальная гипертензия). Тромбоз почечной артерии — острый синдром с внезапной болью, болезненностью при ощупывании и при сотрясении поясничной области на стороне тромбоза, острой почечной недостаточностью (олиго или анурия) и, как правило, высокой артериальной гипертензией; диагностическое обследование и лечение проводится в специализированных учреждениях.
Об атеросклерозе коронарных артерий сердца — см. Ишемическая болезнь сердца; об атеросклерозе артерий нижних конечностей — см. в главе Хирургические болезни, головного мозга — в главе Нервные болезни.