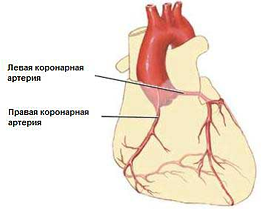
Аортокоронарное шунтирование
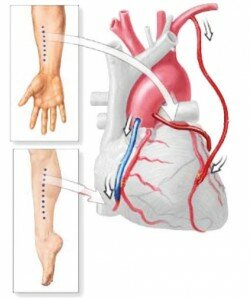 В ходе этой операции из фрагментов собственных сосудов пациента создаются «новые» коронарные артерии — шунты, которые пришиваются одним концом к аорте, а другим — к пораженному атеросклерозом сосуду, после препятствия кровотоку. Таким образом, по шунтам кровь движется в обход суженных атеросклеротической бляшкой участков. Шунтирование позволяет восстановить доставку крови к зоне сердечной мышцы, кровоснабжаемой суженным или закупоренным сосудом. Для реконструкции коронарного русла используют внутреннюю грудную артерию, вену на ноге или артерию предплечья — в зависимости от клинического случая.
В ходе этой операции из фрагментов собственных сосудов пациента создаются «новые» коронарные артерии — шунты, которые пришиваются одним концом к аорте, а другим — к пораженному атеросклерозом сосуду, после препятствия кровотоку. Таким образом, по шунтам кровь движется в обход суженных атеросклеротической бляшкой участков. Шунтирование позволяет восстановить доставку крови к зоне сердечной мышцы, кровоснабжаемой суженным или закупоренным сосудом. Для реконструкции коронарного русла используют внутреннюю грудную артерию, вену на ноге или артерию предплечья — в зависимости от клинического случая.
Аортокоронарное шунтирование чаще проводится с использованием аппарата искусственного кровообращения, который берет на себя на время операции функцию сердца. Это дает возможность хирургу оперировать на несокращающемся сердце. После завершения шунтирования «запускают» нормальный ритм сердца и отключают пациента от аппарата искусственного кровообращения.
Существует другой вариант проведения аортокоронарного шунтирования: на работающем сердце с использованием специального устройства — стабилизатора тканей миокарда. Этот аппарат создает условия для доступа к коронарным артериям и выполнения хирургической операции без остановки сердца. Такой метод имеет много преимуществ, и ежегодно во всем мире количество операций, проводимых на работающем сердце, возрастает.
Аортокоронарное шунтирование — большая открытая операция, иногда связанная с риском осложнений и требующая длительного периода послеоперационной реабилитации. Но бывают ситуации, когда ее приходится предпочесть малотравматичному коронарному стентированию. Происходит это, как правило, в запущенных случаях тяжелых атеросклеротических поражений, которые невозможно устранить прямым воздействием изнутри сосуда, а также после большого инфаркта миокарда с формированием аневризмы сердца.
Инфаркт, шунтирование
Доброе время суток. Даже не знаю с чего начать, сразу извените за сумбурный рассказ, мы только на днях похоронили папу. Итак, после обследовани коронографии, результат был не утешительный: главная аорта 90%, и еще две 40 и 50 %. Сразу сказали, что только шунтирование. УЗИ сердца и результаты холтера показали, что сердце хорошее, после коронографии тоже сказали, что сердце хорошее. Документы УЗИ и холтера смотрели разные врачи и в один голос говорили — сердце хорошее. Операцию назначили.
Здравствуйте. Моей маме 58 лет 31 июля она попала в кардиологию боли в груди,АД 200/100.Поставили диагноз инфаркт миокарда передней стенки. Протокол коронарографии. Тип коронарного кровотока- сбалансированный. Левая коронарная артерия-диффузно поражена. ПМЖВ-стеноз(95%)проксимальной трети,множественные стенозы (60-90%) средней и дистальной трети. ОВ-стеноз (60%) проксимальной трети, тандем-стеноз (80и50%) средней трети за отхождением крупной ВТК. Правая коронарная артерия-окклюзия от устья.
мне41 год три года назад я перенес инфаркт миокарда+ .На сегоднешний день я практически востановился.Но при усиленной нагрузке ощущаю сдавливающую боль в области сердца.Вопрос,могут ли помочь стентирование или шунтирование в этом случае и нужно ли это мне.Кардиограмма рубцов не показывает и на протяжении 2-х лет стабильна.
Я евтушенко Мария. 12/09/60 г.р. В 2009/02/14 числа я перенесла Острый обширный инфаркт миокарда, Сейчас ставят диагнос ( напишу своими словами ) ИБС, Стенокардия — 3 ст. Обширная аневризма верхушечной области сердца, Атеросклероз. В Апреле 24 /11 г. Мне сделали каранарографию, сказали что надо делать шунтирование, взялись за опирацию наши врачи. я на очереди 14 я. Вопрос ; — Можно ли делать шунтирование с обширной аневризмой. С Уважением Евтушенко Мария, с нетерпением жду Вашего.
Здраствуйте. Моему папе 50. Ему зделали обследование сердца и сказали что сосуды забиты в разных местах на 80% и кровь не может поступать к сердцу. Назначили шунтирование, но доктор отказывается его делать, потому что сосуды очень тонкие и направил его в Киев. Подскажите можно ли обойтись без шунтирования, может есть другой способ лечения. Что могло призвести до такого состояния, если папа ведёт подвижный способ жизни, делает зарядку, вес в норме, кушает только иногда жирную пищу, а вот вот.
Коронарное шунтирование, осложнения
Существует множество факторов, влияющих на частоту осложнений и смертность после коронарного шунтирования. Недавний инфаркт миокарда, нестабильная гемодинамика, дисфункция левого желудочка, поражение ствола левой коронарной артерии, тяжелая и нестабильная стенокардия, а также атеросклероз периферических и особенно сонных артерий ухудшают прогноз. Риск периоперационных осложнений повышен у пожилых, больных сахарным диабетом и женщин. На результаты операции также влияют выраженность интраоперационной ишемии миокарда и тип шунта: после маммарокоронарного шунтирования долгосрочный прогноз лучше.
Серьезное осложнение коронарного шунтирования — периоперационный инфаркт миокарда. Он чаще развивается у женщин, у больных с тяжелой стенокардией, тяжелым стенозом ствола левой коронарной артерии и трехсосудистым поражением, а также у больных с нестабильной стенокардией и на фоне длительного искусственного кровообращения. Периоперационный инфаркт миокарда, особенно осложненный нарушениями гемодинамики и аритмиями или возникший на фоне исходной дисфункции левого желудочка, значительно ухудшает ближайший и долгосрочный прогноз.
Диагностику инфаркта миокарда затрудняют присущие коронарному шунтированию неспецифические изменения ЭКГ и послеоперационное повышение активности сердечных изоферментов.
Послеоперационный период нередко осложняется дыхательными нарушениями, но серьезные поражения возникают редко, в основном при ХОЗЛ и у пожилых.
Характерные осложнения коронарного шунтирования — нарушения свертывания крови и кровотечения. Повторные операции по поводу кровотечений требуются 2-5% больных. Помимо разрушения тромбоцитов искусственное кровообращение приводит к нарушению фибринолиза и внутреннего механизма свертывания. К факторам риска кровотечения относят пожилой возраст, малую площадь поверхности тела, повторные операции, использование обеих внутренних грудных артерий, применение гепарина, аспирина и тромболитиков в предоперационный период.
Медиастинит и несостоятельность швов возникают примерно у 1 % больных: эти осложнения существенно увеличивают больничную летальность, риск других осложнений и длительность госпитализации. Вероятность медиастинита и несостоятельности швов резко возрастает при использовании обеих внутренних грудных артерий, особенно у больных сахарным диабетом.
Инсульт возникает у 1-5% больных, риск растет с возрастом. Замедленное восстановление сознания наблюдается у 3% больных, когнитивные нарушения (по результатам психологических тестов) в раннем послеоперационном периоде — у 75%.
Нередки легкие преходящие нарушения зрения. Оглушенность, возбуждение и бред наблюдаются часто, но обычно быстро проходят. К счастью, длительные серьезные неврологические и психические расстройства редки.
Одно из самых частых осложнений коронарного шунтирования — мерцательная аритмия (у 40% больных). Назначение b-адреноблокаторов в пред- и послеоперационном периоде снижает ее вероятность. Высокая частота сокращений желудочков и исчезновение предсердной подкачки ухудшают гемодинамику и повышают риск тромбоэмболии. Для снижения частоты сокращений желудочков назначают b-адреноблокаторы, антагонисты кальция, дигоксин или их сочетание, иногда этого бывает достаточно для восстановления синусового ритма. Если он не восстанавливается в течение 24 ч, показана медикаментозная кардиоверсия (прокаинамид, ибутилид, соталол), а в случае ее неэффективности — электрическая кардиоверсия. Если мерцательная аритмия длится дольше 48-72 ч, для профилактики тромбоэмболии назначают антикоагулянты.
Постоянная антиаритмическая терапия при послеоперационной мерцательной аритмии нужна очень редко, в основном в тех случаях, когда больной принимал антиаритмические препараты до операции. До сих пор нет единого мнения о том, следует ли в раннем послеоперационном периоде активно восстанавливать синусовый ритм, или же нужно назначать антикоагулянты и проводить кардиоверсию позже, если синусовый ритм не восстановится самостоятельно.
Постоянная ЭКС по поводу послеоперационных брадиаритмий потребовалась 0,8% из 1614 больных, выписанных из стационара после коронарного шунтирования. Риск брадиаритмий повышается при блокаде левой ножки пучка Гиса до операции, у пожилых и при одновременной с коронарным шунтированием аневризмэктомии. Блокады ножек пучка Гиса обычно возникают у больных ИБС с обширным поражением миокарда. Прогноз неблагоприятный, больные умирают от желудочковых аритмий или сердечной недостаточности.
Проф. Д.Нобель
«Коронарное шунтирование, осложнения» и другие статьи из раздела Ишемическая болезнь сердца