Наш Блог
Рестриктивная кардиомиопатия у детей
Рестриктивная кардиомиопатия (РКМП) – заболевание сердца,отличающееся резким утолщением эндокарда и изменениями в миокарде витоге разрастания фиброзной ткани и воспалительного процесса. Перемены гемодинамики связаны по большей части со существенным нарушением диастолической функции сердца и уменьшением наполнения желудочков в связи с облитерацией их полости. При этом поражаются как левые, так и правые отделы. Встречается по большей части у жителей тропических стран.
К РКМП относят эндомиокардиальный фиброз Дэвиса и париетальный фибропластический эозинофильный эндокардит Леффлера, которые впоследние несколько лет рассматриваются как стадии одного и того же заболевания. В развитии морфологических изменений при РКМП большое значение придается аномальным эозинофилам, оказывающим токсическоедействие на кардиомиоциты. Выделяют 3 стадии РКМП: I стадия – некротическая, II – тромботическая и III – фибротическая. Наряду с фиброзными изменениями в эндомиокарде нередко обнаруживают тромботические многих в полых пространствах сердца, воспалительные инфильтраты и очаги некроза в миокарде. Кроме увеличения числаэозинофилов в крови, при РКМП нередко выявляется диффузная эозинофильная инфильтрация миокарда и внутренних органов.
Клиническая картина ГКМП определяется тяжестью клинических проявлений ЗСН, которая рано появляется и с большой скоростьюпрогрессирует. Размеры сердца как правило мелкие, характерен громкий III тон, выслушивается неинтенсивный систолический шум. Возможны нарушения ритма сердца и проводимости. На ЭКГ регистрируются симптомыгипертрофии пораженных отделов сердца. Нередко регистрируются патологический зубец Q, снижение сегмента ST и инверсия зубца Т.
Эхографически возможно установить утолщение эндокарда и уменьшение полости пораженного желудочка, симптомы недостаточности митрального или трехстворчатого клапана, значительные нарушения ди-астолической функции миокарда и насосной функции сердца,
Прогноз при РКМП чаще бывает неблагоприятным. Улучшение вероятнопри назначении лечения в ранние сроки от начала заболевания.
Лечение. Предполагает проведение комплексных мероприятий, направленных на улучшение гемодинамики. При ДКМП используютлекарственные медикаменты, способствующие повышению сократимости миокарда и понижению пред- и посленагрузки. С этой целью назначают сердечные гликозиды, диуретики и периферические вазодилататоры. При наличии аритмий, усугубляющих тяжесть нарушения циркулирования крови, показаны антиаритмические средства. При этом Ф препаратом выбора, как и при неревматических миога кардитах, является амиодарон (кордарон). Для предупреждения тромбозов и эмболии используютантикоагулянты, показаниями к применению которых являются выраженные явления сердечной декомпенсации и положение гиперкоагуляции.
При ГКМП ведущее место занимают лекарственные медикаменты, улучшающие диастолическую функцию мивокарда и уменьшающие степеньнепроходимости выводного н тракта левого желудочка. К ним относятся бетаадреноблокаторы (анаприлин), антагонисты ионов кальция (финоптин и коринфар) и кордарон. Они способствуют тоже устранению аритмий сердца и этим уменьшают риск внезапной смерти. При развитии ЗСН используют диуретики, вазодилататоры противопоказаны.
Лечение РКМП представляет крупные трудности и о чаще малоэффективно. Используют глюкокортикоиды С и иммунодепрессанты, которые позволяют прекратить прогрессирование заболевания только на ранних стадияхего развития. Применяют тоже сердечные гликозиды в малых дозах и диуретики. Разрабатываются хирургические методы лечения КМП, хотя они пока малоэффективны.
Журнал «Здоровье ребенка» 2(5) 2007
Вернуться к номеру
Случай рестриктивной кардиомиопатии у ребенка 6 лет
Авторы: Н.В. НАГОРНАЯ, Е.В. ПШЕНИЧНАЯ, Донецкий государственный медицинский университет им. М. Горького
Версия для печати
Резюме / Abstract
В статье представлены литературные данные, касающиеся рестриктивной кардиомиопатии у детей. В качестве примера приведен случай заболевания мальчика 6 лет. Описаны жалобы, данные клинического обследования, течение заболевания с развитием осложнения — асистолии, повлекшей развитие синдрома внезапной смерти.
Ключевые слова / Key words
рестриктивная кардиомиопатия, дети, течение.
Кардиомиопатии — группа первичных невоспалительных поражений миокарда невыясненной этиологии, не связанных с клапанными пороками или внутрисердечными шунтами, артериальной или легочной гипертензией, ишемической болезнью сердца или системными заболеваниями (коллагенозы, амилоидоз, гемохроматоз и др.). Выделяют гипертрофическую (обструктивную и необструктивную), застойную (дилатационную) и рестриктивную кардиомиопатии [1, 2, 5, 7].
Идиопатическая рестриктивная (облитерационная) кардиомиопатия представляет собой патологический процесс, для которого характерно снижение растяжимости ригидных стенок полостей желудочков сердца в результате эндомиокардиального фиброза [2, 6]. Указанные обстоятельства затрудняют диастолическое наполнение желудочков, что ведет к нарушению сердечной и внесердечной гемодинамики, выражающемуся в возникновении легочной гипертензии и артериальной систолической гипотензии в большом круге кровообращения, обусловленных уменьшением диастолического наполнения желудочков при сохранении их сократительной способности [2, 4, 5].
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности, в симпатико-адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Заболевание встречается в различных возрастных группах, как среди детей, так и cреди взрослых (от 5 до 63 лет). Однако чаще болеют дети, подростки и молодые мужчины, у которых заболевание начинается раньше и протекает тяжелее [1, 5, 7].
Одним из грозных проявлений кардиомиопатии может стать внезапная остановка кровообращения. Патофизиологические механизмы возникновения внезапной смерти разнообразны. К ним относятся первичная электрическая нестабильность миокарда желудочков, брадиаритмия в результате дисфункции синусового узла, острые нарушения гемодинамики [2, 4, 7].
В качестве клинического примера приводим собственное наблюдение.
Родители ребенка Н. 6 лет, обратились за консультацией, серьезных жалоб не предъявляли. При опросе мама отметила повышенную утомляемость мальчика при интенсивной физической нагрузке (быстрый бег, подъем по лестнице) с быстрым (в течение 1–2 минут) восстановлением самочувствия.
Впервые шум в сердце был выявлен в 3 года при осмотре перед оперативным вмешательством по поводу правостороннего абдоминального крипторхизма. При обследовании на ЭКГ был выявлен синдром CLC, признаки перегрузки правого предсердия, на рентгенограмме — КТИ 55 %, на ЭхоКГ — значительное расширение полости левого предсердия (3,9 см, норма — 1,9–2,3 см) [3], умеренная митральная недостаточность. На основании указанных данных была диагностирована врожденная кардиомиопатия. Получил курс магне-В6. Повторно консультирован в 4 года. На рентгенограмме органов грудной клетки — КТИ 55 %, на ЭхоКГ — значительное расширение полости левого предсердия (4,0 см, норма — 1,9–2,3 см) [3], умеренная митральная недостаточность. Получал курсы найза — 1 месяц, АТФ — 1 месяц. В последующем получал курсы кардиотрофической терапии 1 раз в 6 месяцев.
Мальчик рожден от 1 беременности, протекавшей с гестозом во 2-й половине, путем кесарева сечения в связи с косым предлежанием плода, с массой 3200, длиной тела 52 см. Оценка по шкале Апгар 6–7 баллов. На грудном вскармливании находился до 2 мес. далее — на смешанном. На первом году жизни отмечались умеренные проявления атопического дерматита. Наблюдался по поводу дисплазии тазобедренных суставов. В 3 г. — орхипексия по Петривальскому. С 6 лет в связи с повторными эпизодами бронхообструкции была диагностирована бронхиальная астма. Получал фликсотид в течение 3 месяцев. При обследовании на хламидии и микоплазму методом ПЦР и ИФА получен отрицательный результат, выявлены IgG к вирусу простого герпеса 1-го и 2-го типа.
Семейный анамнез: у мамы — артериальная гипотензия, хроническая синусовая тахикардия, бабушки по отцу — хронический бронхит.
Самочувствие мальчика при осмотре хорошее, состояние средней тяжести. Пониженного питания, астенического телосложения, грудная клетка деформирована, определяется нарушение прикуса, гипермобильность суставов. Кожные покровы чистые, обычной окраски. Слизистая зева розовая. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, ЧД — 20 в мин. Перкуторно — правая и левая границы сердца не изменены, верхняя смещена вверх (верхний край 2-го ребра). Верхушечный толчок обычной силы. Деятельность сердца ритмичная, ЧСС — 64 уд. в мин. АД — 90/60 мм рт.ст. Тоны умеренно приглушены, 1-й тон умеренно ослаблен, 2-й тон акцентирован над легочной артерией. Отчетливо выслушивается третий тон. Над верхушкой — средней интенсивности «дующий» систолический шум. Живот мягкий, безболезненный, печень у края реберной дуги, селезенка не пальпируется. Физотправления не нарушены.
В клинике ребенок обследован.
Анализ крови клинический: эр.— 4,2 Т/л, Нв — 137 г/л, ЦП — 0,98, гематокрит — 38 %, СОЭ — 6 мм/час, тр. — 316 Г/л, Л. — 7,5 Г/л, п. — 2 %, с. — 37 %, э. — 8 %, л. — 48 %, м. — 5 %.
Биохимическое исследование крови: холестерин общий — 4,45 (норма — 2,9–4,4) ммоль/л, холестерин ЛПВП — 1,07 (норма — 0,83–1,45) ммоль/л, холестерин ЛПНП — 2,57 (норма — 1,63–2,85) ммоль/л, холестерин ЛПОНП — 0,45 (норма — 0,11–0,56) ммоль/л, триглицериды — 1,00 (норма — 0,34–1,24) ммоль/л, коэффициент атерогенности — 3,16 (норма — 2,86–4,46), глюкоза — 4,6 ммоль/л, СРБ — 0, (норма — 0–5), АЛТ — 24 (норма — 0–40) Е/л, АСТ — 25 (норма — 0–40) Е/л, билирубин общий — 14,3, прямой — 3,0, IgE — 688 (норма — 0–90) МЕ/мл, лактатдегидрогеназа — 402 (норма — 15–450) Е/л, МВ-фракция креатинкиназы — 10 (норма — 0–24) Е/л, креатинкиназа — 85 (норма — 6–185) Е/л, натрий — 141,8 (норма — 134–155) ммоль/л, калий — 4,8 (норма — 3,5–5,4) ммоль/л, кальций 2,2 (норма — 2,15–2,65) ммоль/л, магний — 1,03 (норма 0,73–1,06) ммоль/л.
На рентгенограмме органов грудной клетки — легочный рисунок усилен за счет сосудистого и интерстициального компонента, корни резко расширены, междолевые щели уплотнены; сердце расширено за счет всех отделов, выбухает корень легочного ствола.
ЭКГ: вертикальное положение ЭОС, RR — 0,66–0,74 с, ЧСС — 81–91 уд. в мин, Р — 0,10, PQ — 0,12, QRS — 0,08, QT — 36. Признаки гипертрофии правого предсердия. Нарушение процессов реполяризации. Неполная блокада правой ножки пучка Гиса.
ЭхоКГ: выраженная дилатация полостей обоих предсердий, больше левого, недостаточность митрального и трикуспидального клапанов 2+. ООО — 5 мм. Аневризма мембранной части МЖП — 0,8 x 0,3 см. Нарушение диастолической функции по рестриктивному типу.
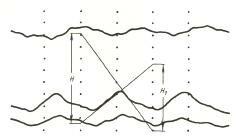
Мониторирование ЭКГ по Холтеру: выявлены безболевые эпизоды выраженной депрессии сегмента ST (более 3 мм) на фоне выраженных исходных изменений ST-T, возникающие во время физической нагрузки при пороговой ЧСС (рис. 1).
Полученные данные позволили диагностировать у ребенка идиопатическую форму рестриктивной кардиомиопатии, Н2а.
В последующем ребенок был консультирован в Научном центре здоровья детей PAMН НИИ педиатрии, г. Москва.
При обследовании выявлено нарушение карнитинового обмена: лактат — 1,89 (норма 0,4–1,7) ммоль/л; L-карнитин — 14,8 (норма 28–57) ммоль/л; иммунного статуса: IgG — 1200 (норма 823–869) мг%, IgA — 261 (норма 77–90) мг%, IgM — 224 (норма 94–100) мг%.
ЭхоКГ: JIA — 1,6 см; аорта — 2,0 см. Передняя стенка ПЖ — 0,35 см; ПЖ — 0,9 см; ЛЖ — 36/23; объем — д/с = 51/18. Ударный объем — 33; фракция изгнания — 0,64; ЗСЛЖ — 0,56 см. Межжелудочковая перегородка интактна, межпредсердная перегородка интактна. ЛП — 4,1 x 3,9 см: ПП — 4,4 х 3,9 см. Клапаны: митральный — створки уплотнены, регургитация +2; трикуспидальный — Vмакс = 2,76 м/с, регургитация +2; в легочной артерии давление 35,6 мм рт.ст. Заключение: выраженная дилатация обоих предсердий. Желудочки в норме. Крупные сосуды и перегородки не изменены. Атриовентрикулярная регургитация. Легочная гипертензия. Сократимость миокарда в норме. Нарушение функции расслабления по рестриктивному типу. Данных о некомпактном миокарде нет.
Диагноз при выписке: рестриктивная кардиомиопатия. Относительная недостаточность митрального и трикуспидального клапанов. Легочная гипертензия. НК IIА ст. Карнитиновая недостаточность. Бронхиальная астма, атопическая форма, легкое течение. Дискинезия желчевыводящих путей.
В терапию включены: козаар, кудесан, виферон, элькар.
Мальчик чувствовал себя удовлетворительно, жалоб не предъявлял, что позволило родителям разрешить ребенку посещение школы. Во время построения на уроке физкультуры ребенок внезапно потерял сознание.
Со слов сотрудников бригады «скорой помощи», прибывшей по вызову в школу, ребенок был обнаружен в крайне тяжелом состоянии. После начала реанимационных мероприятий, в связи с появлением самостоятельного дыхания, слабой сердечной деятельности принято решение о транспортировке в клинику.
При поступлении — состояние клинической смерти, интубирован. Проводимые в течение 30 минут реанимационные мероприятия успеха не имели, наступил летальный исход.
На аутопсии: увеличение массы сердца (184 г при норме для данного возраста 110 г), увеличение его размеров (9 х 8 х 5 см при норме для данного возраста 6,5 х 7,5 х 3 см), расширение полостей предсердий и левого желудочка, фиброэластоз эндокарда, максимально выраженный в левом предсердии, гипертрофия левого предсердия и обоих желудочков (толщина стенки: левого предсердия 0,3, правого желудочка 0,5 (норма — 0,2), левого — 1 (норма — 0,8) см, фиброзные изменения створок митрального и трикуспидального клапанов, расширение легочного ствола (периметр устья — 5 см), периметр устья аорты — 4 см, гипертрофия мышечного слоя коронарных артерий мышечного типа. Описанные изменения явились основанием для диагностики кардиомиопатии, протекавшей по рестриктивному типу и осложнившейся легочной гипертензией.
Непосредственной причиной смерти явилась асистолия, обусловившая внезапную смерть.
Таким образом, данный клинический пример демонстрирует один из вариантов течения рестриктивной кардиомиопатии, с явлениями хронической сердечной недостаточности без изменения самочувствия и клинической симптоматики и развитием тяжелого осложнения — внезапной сердечной смерти.
Список литературы / References
1. Амосова Е.Н. Кардиомиопатии. — К. Книга плюс, 1999. — 421 с.
2. Белозеров Ю.М. Детская кардиология. — М. МЕДпресс-информ, 2004. — С. 260-268.
3. Воробьев А.С. Бутаев Т.Д. Клиническая эхокардиография у детей и подростков. — СПб. Специальная литература, 1999. — 423 с.
4. Леонтьева И.В. Лекции по кардиологии детского возраста. — М. ИД Медпрактика-М, 2005. — С. 257-275.
5. Мутафьян О.А. Кардиомиопатии у детей и подростков. — СПб. Диалект, 2003. — 272 с.
6. Braundwald Heart Disease. A textbook of Cardiovascular Medcine. — 6th ed. — 2001. — P. 1775-1792.
7. Kushwaha S.S. Fallon J.T. Fuster V. Restrictive Cardiomyopathy // N. Engl. J. Med. — 1991. — 336. — P.267.

Новые статьи
 Эффективны: • топические кортикостероиды. Эффективность предполагается: • контроля над клещом домашней пыли. Эффективность не доказана: • диетических вмешательств; • длительного грудного вскармливания у детей, предрасположенных к атопии. перейти
Эффективны: • топические кортикостероиды. Эффективность предполагается: • контроля над клещом домашней пыли. Эффективность не доказана: • диетических вмешательств; • длительного грудного вскармливания у детей, предрасположенных к атопии. перейти
 Рекомендации ВОЗ по третичной профилактике аллергии и аллергических заболеваний: — из питания детей с доказанной аллергией на белки коровьего молока исключаются продукты, содержащие молоко. При докармливании используют гипоаллергенные смеси (если та. перейти
Рекомендации ВОЗ по третичной профилактике аллергии и аллергических заболеваний: — из питания детей с доказанной аллергией на белки коровьего молока исключаются продукты, содержащие молоко. При докармливании используют гипоаллергенные смеси (если та. перейти
 Аллергическую сенсибилизацию у ребенка, страдающего атопическим дерматитом, подтверждают проведением аллергологического обследования, которое позволит выявить причинно-значимые аллергены и провести мероприятия для уменьшения контакта с ними. У детей. перейти
Аллергическую сенсибилизацию у ребенка, страдающего атопическим дерматитом, подтверждают проведением аллергологического обследования, которое позволит выявить причинно-значимые аллергены и провести мероприятия для уменьшения контакта с ними. У детей. перейти
 У младенцев с наследственной отягощенностью по атопии экспозиция аллергенов играет критическую роль в фенотипическом проявлении атопического дерматита, в связи с чем элиминация аллергенов в этом возрасте может привести к снижению риска развития аллер. перейти
У младенцев с наследственной отягощенностью по атопии экспозиция аллергенов играет критическую роль в фенотипическом проявлении атопического дерматита, в связи с чем элиминация аллергенов в этом возрасте может привести к снижению риска развития аллер. перейти
 Современная классификация профилактики атопического дерматита аналогична уровням профилактики бронхиальной астмы и включает: • первичную, • вторичную и • третичную профилактику. Поскольку причины возникновения атопического дерматита не до ко. перейти
Современная классификация профилактики атопического дерматита аналогична уровням профилактики бронхиальной астмы и включает: • первичную, • вторичную и • третичную профилактику. Поскольку причины возникновения атопического дерматита не до ко. перейти