Когда у сердца нет сил
 Что такое острая сердечная недостаточность и как с нею бороться? Об этом мы беседуем с главным внештатным кардиологом Павлодарской области, заведующим отделением кардиологии городской больницы № 2 г . Павлодара, кандидатом медицинских наук Ануаром МУСИНЫМ.
Что такое острая сердечная недостаточность и как с нею бороться? Об этом мы беседуем с главным внештатным кардиологом Павлодарской области, заведующим отделением кардиологии городской больницы № 2 г . Павлодара, кандидатом медицинских наук Ануаром МУСИНЫМ.
— Сердечной недостаточностью называется состояние, возникающее по разным причинам, при котором ослабляется сократительная способность сердечной мышцы (миокарда), после чего сердце теряет способность обеспечивать наш организм достаточным количество крови, — рассказывает Ануар Маратович. — То есть наше сердце работает не в полную силу и не справляется с перегоном крови. Это во многих случаях снижает качество жизни, а если вовремя не будет оказана медицинская помощь, больной с острой сердечной недостаточностью (ОСН) может умереть.
— Что может стать причиной этого?
— ОСН возникает при перегрузке и переутомлении сердца (например, вследствие артериальной гипертонии, пороков сердца), при нарушении его кровообращения (инфаркт миокарда), при миокардитах, из-за токсических влияний, к примеру, при базедовой болезни.
— Каковы последствия сердечной недостаточности?
— Главное — застой крови, поскольку ослабленная сердечная мышца не обеспечивает кровообращения. Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в лёгких, что сопровождается одышкой, цианозом, кровохарканьем, а правого желудочка — с венозным застоем в большом круге кровообращения (о чем свидетельствуют отеки, увеличенная печень). В результате СД возникают гипоксия органов и тканей, то есть кислородное голодание, ацидоз, то есть изменение кислотно-щелочного баланса организма в сторону увеличения кислотности, и другие нарушения метаболизма.
— Можно ли говорить, что сердечная недостаточность — это осложнение других болезней сердечно-сосудистой системы?
— Сердечная недостаточность имеет две формы течения: хроническую и острую. Хроническая сердечная недостаточность (ХСН) развивается чаще всего как осложнение какого-либо сердечно-сосудистого заболевания, причем она может протекать и в скрытой форме, то есть бессимптомно, довольно долгое время. Именно ХСН — самое распространенное осложнение и наиболее подвержены ему пожилые люди. Учащенное дыхание, отеки, одышка, частый сердечный ритм, голубоватый или бледный цвет кожи, слабость, повышенная утомляемость, избыточная задержка жидкости в организме, посинение ногтей — признаки ХСН.
Острая сердечная недостаточность развивается довольно быстро, в течение пары дней, иногда даже часов. Зачастую главная причина такого развития событий — обострение основного заболевания. В некоторых случаях врачи говорят о застойной фазе сердечной недостаточности: замедление тока крови приводит к задержке жидкости в тканях организма. Именно застойная фаза (острая сердечная недостаточность) приводит в крайнем своем проявлении к возникновению такого симптома, как отек легких, он может угрожать жизни больного. ОСН чаще всего бывает левожелудочковой и может проявляться в виде сердечной астмы, отёка легких или кардиогенного шока.
— Как определить до приезда медиков, что у больного острая сердечная недостаточность?
— По следующим признакам: одышка разной степени, вплоть до удушья; приступообразный кашель (сухой или с пенистой мокротой); выделение пены изо рта и носа; наличие влажных хрипов, которые прослушиваются иногда и на расстоянии (клокочащее дыхание). Кардиогенный шок диагностируется на основании падения систолического (верхнего) артериального давления до показателей менее 90-80 миллиметровртутного столба (или на30 ммрт. ст. ниже «рабочего» уровня у людей с артериальной гипертензией); а также падения пульсового давления до уровня ниже 25-20 ммрт.ст. В числе симптомов — холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев — спавшиеся вены. Все это также могут определить не врачи — измерить давление, наблюдать за больным до приезда скорой, до обращения в больницу. Человек с ОСН может только сидеть, а лежа – задыхается.
При острой застойной правожелудочковой недостаточности, которая встречается гораздо реже, у больного появятся такие симптомы, как набухание шейных вен и печени, набухание яремных вен на вдохе, интенсивные боли в правом подреберье.
— Расскажите о неотложной помощь при ОСН.
— До того, как прибудут медики, больному необходимо оказать доврачебную помощь: во-первых, придать пострадавшему полусидячее положение, во-вторых, наложить жгуты на ноги, при этом не должен нарушаться артериальный кровоток, в-третьих, ноги нужно опустить в горячую воду. Если систолическое артериальное давление не ниже90 ммрт.ст. нужно давать таблетку нитроглицерина под язык каждые три минуты — всего 3-4 таблетки при условии переносимости нитратов.
— Каковы требования к образу жизни больного ОСН, и как лечат это заболевание?
— Для любого заболевания сердечно-сосудистой системы очень важна ранняя диагностика, поэтому мы не устаем напоминать: если замечаете, что сердце пошаливает, обращайтесь к терапевту и кардиологу. При сердечной недостаточности важно устранить причину заболевания, а также скорректировать его проявления. Здесь очень важное значение приобретает покой: вы можете по-прежнему заниматься обычными делами, но при этом нельзя допускать усталости, стрессов, неприятных ощущений, старайтесь чаще бывать на свежем воздухе.
Значительный пункт в лечении сердечной недостаточности — правильное положение во время сна: нужно спать на кровати с приподнятым головным концом или на высокой подушке, а при отеке ног нужно положить плоскую подушку под икры.
Не стоит забывать о диете — ограничьте потребление соли, да и вообще, лишний вес — причина усиленной нагрузки на сердце.
Непосредственно при лечении больному назначают ингибиторы АПФ, мочегонные средства, а также препараты для уменьшения одышки, частоты сердечных сокращений. Кроме того важно принимать медикаменты, повышающие сократимость миокарда. В медикаментозную терапию входит еще ряд препаратов, но если результата не будет, рекомендуется и хирургическое лечение, например, установка кардиостимулятора.
Екатерина БЕСКОРСАЯ.
Павлодар.
Статья из журнала
Сердечная недостаточность
Сердечная недостаточность представляет собой комплекс расстройств, которые главным образом обусловлены снижением способности сердечной мышцы к сокращению. При отсутствии квалифицированной медицинской помощи может привести к летальному исходу.
Этиология
В абсолютном большинстве случаев сердечная недостаточность является естественным следствием многих заболеваний сердечнососудистой системы (ишемической болезни сердца, клапанных пороков сердца, артериальной гипертензии, кардиомиопатии и т. д.). В некоторых случаях сердечная недостаточность может быть одним из первых проявлений сердечных заболеваний, к примеру – дилатационной кардиомиопатии. При гипертонической болезни от возникновения заболевания до времени появления первых признаков сердечной недостаточность может пройти много лет. Если заболевание развивается в течение короткого времени (часы или дни), речь идёт об острой сердечной недостаточности – все остальные случаи относятся к хроническому течению СН. Появлению либо усугублению симптомов сердечной недостаточности, помимо заболеваний сердечнососудистой системы, могут являться:
- Малокровие;
- Лихорадочные состояния;
- Гипертиреоз (повышенная функция щитовидной железы);
- Злоупотребления алкоголем.
Клиника
Срок наступления явной сердечной недостаточности индивидуален для каждого пациента и напрямую зависит от типа сердечнососудистого заболевания. В зависимости от того, какой желудочек поражен болезнью в большей степени, различают лево- и правожелудочковую СН.
Левожелудочковая СН
Характеризуется задержкой жидкости в пределах легочного круга кровообращения, что становится причиной снижения количества поступающего в кровь кислорода. Итогом становятся усиливающаяся при физической нагрузке одышка, слабость и быстрая утомляемость.
Правожелудочковая СН
В этом случае избыточный объём жидкости задерживается в пределах сосудов большого круга кровообращения. Результатом становятся отеки, которые изначально локализуются в области лодыжек и стоп. Помимо данных признаков, правожелудочковая СН характеризуется повышенной утомляемостью (объясняется низким содержанием кислорода в крови) и ощущением распирания/пульсации в области шеи.
Тяжесть симптомов СН и последовательность их появления индивидуальны для каждого пациента. При правожелудочковых заболеваниях симптомы СН проявляются быстрее, нежели чем при заболеваниях, которые сопровождаются поражением левого желудочка. Такое положение вещей обусловлено тем, что левый желудочек представляет собой самый мощный отдел сердца – он медленно поддаётся поражению. Однако следует отметить, что при поражениях левого желудочка сердечная недостаточность развивается значительно быстрее.
Симптомы
Появляющиеся при сердечной недостаточности симптомы напрямую зависит от того, какой отдел сердца был поражен в большей степени. Могут наблюдаться:
- Одышка;
- Головокружение;
- Аритмии;
- Обмороки;
- Потемнение в глазах;
- Бледность кожи;
- Набухание шейных вен;
- Отеки ног и локализующиеся в их области боли;
- Асцит;
- Увеличение печени.
Больной плохо переносит даже малые физические нагрузки. На поздних стадиях развития заболевания жалобы возникают и в состоянии покоя, полностью утрачивается трудоспособность. Ввиду недостаточности кровоснабжения в некоторой степени страдают все системы организма и органы.
При нарушениях в работе правой стороны сердца наблюдается переполнение кровью периферических вен и, как следствие, возникновение отёков ног и увеличение печени. При преимущественном поражении левой стороны наблюдаются голубоватый цвет кожи, бледность, учащенное дыхание и сердечный ритм, кашель.
Отёки
Являются одним из первых признаков правожелудочковой СН. Изначально пациента беспокоят незначительные отеки, которые, как правило, затрагивают голени и стопы. Обе ноги поражаются отеками равномерно, ближе к вечеру. К утру отек спадает. С развитием заболевания отеки становятся плотными и постоянными. Пациенты отмечают, что им уже не подходит привычная обувь. При дальнейшем распространении отеков голени и бедра увеличиваются в диаметре.
Асцит
После этого развивается асцит – скопление жидкости в брюшной полости. При возникновении анасарки в положении лёжа пациент страдает от резкой нехватки воздуха. Развивается гепатомегалия – за счёт переполнения венозной сети печени жидкой частью крови, данный орган увеличивается в размерах. Пациенты, печень которых увеличилась, зачастую отмечают определённые дискомфорт («тяжесть») и боли в области правого подреберья. При гепатомегалии в крови пациента скапливается пигмент билирубин, окрашивающий склеры в желтоватый цвет. Зачастую именно подобная желтушность пугает пациента и становится поводом обращения к врачу.
Быстрая утомляемость
Характерна для обеих разновидностей сердечной недостаточности. Изначально пациенты отмечают нехватку сил при выполнении физической нагрузки, которая ранее была хорошо ими переносима. С развитием заболевания продолжительность периодов активности уменьшается, а необходимое для отдыха время увеличивается.
Одышка
Является основным (а зачастую и первым) симптомом хронической левожелудочковой недостаточности. Изначально пациенты отмечают возникновение одышки лишь при интенсивной физической нагрузке (быстрый подъём по лестнице, бег и т. д.). С развитием СН одышка может возникать при обычном разговоре, а в запущенных стадиях даже в состоянии покоя. В некоторых случаях пациент не замечает одышку, но ему указывают на неё окружающие.
Приступообразный кашель
Как правило, возникает после интенсивной физической нагрузки, зачастую воспринимается как проявление хронических заболеваний лёгких (к примеру, бронхита). Это становится причиной того, что больные (в особенности курящие) далеко не всегда жалуются на кашель, ошибочно считая, что с заболеванием сердца он не связан. Учащенное сердцебиение (синусовая тахикардия) пациентами воспринимается как «трепыхание» в грудной клетке, возникающее при двигательной активности и сходящее на нет после её завершения. В большинстве случаев пациенты относят синусовую тахикардию на счёт курения и, через некоторое время, привыкают к ней.
Последствия
Общий застой крови – ослабленная заболеванием сердечная мышца неспособна обеспечить кровообращение. Правожелудочковая недостаточность приводит к венозному застою в большом круге кровообращения (отёки, увеличение печени и т. д.), а преимущественно поражающая левый желудочек к застою крови в лёгких (одышка, кровохаркание, цианоз). Следствием сердечной недостаточности могут являться гипоксия тканей и органов, ацидоз и иные нарушения метаболизма.
Острая сердечная недостаточность
Является следствием нарушений сократительной способности миокарда в сочетании с уменьшением минутного и систолического объёмов сердца, характеризуется крайне тяжелыми клиническими синдромами: отеком селезенки, кардиогенным шоком, острым почечным сердцем. Чаще поражает левый желудочек, нежели чем правый.
Лечение в IMC Kliniken Koeln
По всем вопросам лечения сердечной недостаточности в кардиологическом центре IMC Kliniken Koeln GmbH обращайтесь
в Российское представительство по телефону ,
к немецким консультантам по телефону 8 (800) 200-23-90,
или отправьте запрос по эл. почте
Чем опасна недостаточность аортального клапана?
Содержание
Двустворчатый аортальный клапан
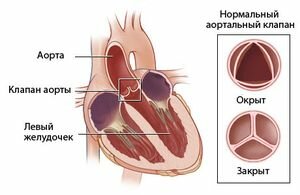
Недостаточность аортального клапана – это клапанный порок, при котором во время диастолы створки смыкаются не полностью. Это приводит к обратному кровяному току из аорты в ЛЖ.
Дело в том, что в нормальном состоянии клапан открывается для того, чтобы совершить выброс крови в аорту из ЛЖ. Из аорты кровь переходит в другие артерии и органы, питая их кислородом. Аортальный клапан закрывается между сокращениями сердца, не позволяя крови вернуться обратно к сердцу.
При аортальной недостаточности клапан закрывается не до конца, из-за чего часть крови возвращается в ЛЖ.
Из-за этого организм не получает необходимого количества крови, поэтому сердцу приходится работать в усиленном режиме, чтобы восполнить эту нехватку. Это приводит к увеличению сердца, чтобы оно могло выталкивать большее количество крови.
Среди всех сердечных пороков это заболевание встречается в четырех процентах случаев и чаще у мужчин. Часто аортальная недостаточность сочетается с другими поражениями клапанов.
Причины
Происхождение заболевания обусловлено двумя группами факторов:
- Причины врожденного характера. Врожденная аортальная недостаточность обусловлена наличием клапана с одной, двумя или четырьмя створками вместо трехстворчатого клапана аорты. Причинами дефекта являются наследственные заболевания, поражающие соединительную ткань, а именно: синдром Марфана, муковисцидоз, остеопороз, аортоаннулярная эктазия и так далее.
- Причины приобретенного характера. К этой группе относятся такие заболевания, как ревматизм, атеросклероз, септический эндокардит. сифилис, системная красная волчанка, ревматоидный артрит и так далее. Из-за ревматического поражения происходит деформация, утолщение и сморщивание створок клапана, что приводит к их неполному смыканию. Часто ревматическая этиология является основанием сочетания митрального порока и аортальной недостаточности. Инфекционный эндокардит поражает клапаны, которые были изменены ранее, вызывая эрозию, деформацию и перфорацию створок.
Стоит учитывать, что относительная недостаточность клапана может возникнуть при таких заболеваниях, как артериальная гипертензия, анкилозирующий ревматоидный спондилит и аневризма аорты.
Симптомы
Аортальная недостаточность может также возникать от инфекции или травмы клапана
Сформировавшаяся недостаточность на протяжении длительного времени может не проявлять себя субъективными проявлениями, поэтому со стороны пациента и врача нет должного внимания. Исключением являются случаи острой недостаточности у людей с расслаивающейся аневризмой аорты, инфекционным эндокардитом и некоторыми другими заболеваниями. Рассмотрим частые симптомы заболевания:
- Ощущение усиленной пульсации. Оно довольно неприятное и касается головы, шеи и сердца, при этом человек, особенно в лежачем положении, чувствует работу своего сердца. Данный признак связан с высоким пульсовым давлением и высоким сердечным выбросом.
- Учащенное сердцебиение. Оно связано с синусовой тахикардией, которая характерна для данного заболевания.
- Головокружение и обморочное состояние. Этот симптом проявляется при значительном дефекте клапана. Чаще всего головокружение и обморочное состояние возникает при резком изменении положения тела и пи нагрузке. Состояние обусловлено недостаточностью мозгового кровообращения.
- Сердечная боль или стенокардия. Она также развивается в случае выраженного дефекта клапана, задолго до появления симптомов декомпенсации ЛЖ. Боль ощущается обычно за грудиной, но ее характер может отличаться от типичной стенокардии. Нельзя сказать о постоянной связи такой боли с внешними провоцирующими факторами, такими как эмоциональное напряжение или физическая нагрузка. Она может возникнуть в состоянии покоя и иметь сжимающий или давящий характер, продолжаться достаточно долго и не всегда купироваться нитроглицерином. Очень тяжело человек переносит ночные приступы, которые сопровождаются сильным потоотделением.
- Одышка. Сначала она появляется при нагрузке физического характера, а затем в состоянии покоя. Если сильно падает систолическая функция ЛЖ, одышка приобретает форму ортопноэ. Затем присоединяются приступы удушья, из-за отека легких и сердечной астмы. При этом добавляются такие симптомы, как общая слабость и быстрая утомляемость.
- Легочная гипертензия. Она прогрессирует в редких случаях. При этом выявляются отдельные признаки кровяного застоя в венозном русле, то есть диспепсические расстройства, отеки и так далее.
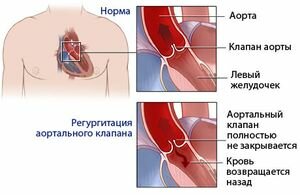
Болезнь характеризуется неполным смыканием створок клапана во время диастолы
Стоит рассмотреть классификацию, которая помогает понять развитие заболевания. Недостаточность аортального клапана включает в себя четыре степени, которые зависят от количества крови, вернувшейся обратно:
- При первой степени кровяной объем не превышает пятнадцати процентов.
- Вторая степень характеризуется более высокими цифрами – от 15 до 30 процентов.
- Третья степень – от 30 до 50 процентов.
- Четвертая степень — более 50 процентов.
Кроме того, выделяют пять стадий заболевания, которые зависят от нарушения гемодинамики и компенсаторных возможностей организма:
- Первая стадия характеризуется полной компенсацией. Начальные симптомы проявляются только при выслушивании.
- Вторая стадия характеризуется скрытой сердечной недостаточностью. Перегрузка ЛЖ и его увеличение видны на ЭКГ. Пациент жалуется на неприятные ощущения при нагрузках физического характера.
- На третьей стадии появляются характерные сжимающие боли, а также пациент испытывает еще больше трудности в процессе нагрузок. На ЭКГ и рентгенограмме видна гипертрофия ЛЖ и просматриваются признаки коронарной недостаточности.
- Это стадия декомпенсации, на которой наблюдаются признаки сердечной астмы, увеличение печени и выраженная одышка при слабых нагрузках.
- Пятая стадия описывается как терминальная, на которой сердечная недостаточность прогрессирует достаточно быстро, а органах происходят дистрофические процессы.
Диагностика
Физикальные данные имеют несколько типичных признаков. Внешний осмотр выявляет бледность кожных покровов, а на более поздних стадиях даже акроцианоз. Могут проявиться внешние симптомы усиленной пульсации.
Инструментальная диагностика основывается на данных фонокардиографии, ЭКГ, катетеризации сердца, рентгенологических исследований, МСКТ и МРТ. Электрокардиография выдает симптомы гипертрофии ЛЖ, а если присутствует митрализация порока, то появятся данные гипертрофии левого предсердия. Фонокардиография позволяет определить патологические шумы в сердце.
Эхокардиография выявляется увеличение ЛЖ, функциональную несостоятельность аортального клапана и анатомический дефект. Рентгенограмма грудной клетки помогает определить расширение тени аорты и ЛЖ, признаки кровяного застоя в легких и смещение сердечной верхушки.
Лечение
Недостаточность аортального клапана лечится в зависимости от степени тяжести заболевания. В любом случае пациент должен ограничить физические нагрузки, потому что они способствуют возрастанию обратного кровяного тока в ЛЖ, из-за чего может случиться разрыв аорты. Кроме того, важно выяснить точную причину развития заболевания и направить лечение на основное заболевание, которое привело к появлению недостаточности клапана.
Консервативное лечение не повреждает ЛЖ. При этом используют препараты нескольких групп. Стоит коротко их рассмотреть, как и те, которые нельзя использовать при лечении аортальной недостаточности:
- Антагонисты рецепторов АРА 2. Эта группа препаратов, механизм действия которых похож на ингибиторы АПФ. Их используют в том случае, когда АПФ не переносится пациентом.
- Ингибиторы АПФ. Эти препараты нормализуют артериальное давление и расширяют сосуды.
- Антагонисты кальция . Они способствуют нормализации артериального давления, повышению частоты биения сердца, расширению сосудов. Также их используют для того, чтобы предотвратить ритмические нарушения сердца. Эти функции выполняют препараты группы нифедипина. Также существуют препараты группы дилтиазема и верапамила. Они способствуют снижению частоты биения сердца и выполняют другие похожие на прежнюю группу функции. Однако их применение при аортальной недостаточности противопоказано, так как они способны увеличить объем обратного кровяного тока.
- Бета-блокаторы. Их могут назначить для того, чтобы повысить сердечную силу и сделать частоты сокращений сердца реже, однако их не стоит употреблять при недостаточности, потому что они тоже могут способствовать увеличению обратного кровяного тока.
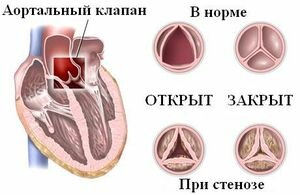
Клапан при аортальном стенозе
Возможно, врач назначит специальное лечение в том случае, когда заболевание дает осложнения, например, нарушение сердечного ритма, сердечная недостаточность и так далее. Если недостаточность выражена очень сильно, проводится хирургическое лечение.
Тип проведения – чрескожный, когда суть медицинских манипуляций состоит в введении внутрь сосуда специальных приспособления, то есть грудная клетка не раскрывается. Также возможно проведение хирургического вмешательства при помощи искусственного кровообращения, когда кровь по телу перекачивается электрическим насосом, а не сердцем.
Есть несколько видов операций:
- Пластические операции, подразумевающие нормализацию кровотока через аорту, сохраняя собственный аортальный клапан.
- Протезирование клапана аорты. Такая операция выполняется в том случае, если наблюдаются грубые изменения створок. Кроме того операцию проводят, когда ранее проведенная пластика оказалась неэффективной.
Существует два вида протезов: биологические и механические.
- Биологические протезы изготавливаются из тканей животных и применяются для лечения детей и женщин, планирующих забеременеть.
- Механические протезы изготавливаются из металлических сплавов.
После вживления протеза механического типа, необходимо постоянно принимать препараты, которые снижают свертываемость крови. Осуществляется это благодаря тому, что синтез печени блокирует вещества, необходимые для печени. Кроме того, важно провести терапию антикоагулянтами.
Последствия
Можно выделить несколько основных гемодинамических следствий такого заболевания, как недостаточность аортального клапана.
- Систолическая недостаточность ЛЖ и кровяной застой в малом круге кровообращения, которые развиваются в случае декомпенсации порока.
- Эксцентрическая компенсаторная гипертрофия ЛЖ, которая возникает в начале формирования заболевания.
- Повышенное систолическое и диастолическое давление, усиленная пульсация, нарушение перфузии периферических тканей и органов.
- Недостаточность коронарного кровотока.
- Нарушение тока крови по собственным сердечным артериям, что повышает риск развития инфаркта миокарда.
- Вторичный инфекционный эндокардит.
- Мерцательная аритмия.
Больные, которым была проведена операция в связи с аортальной недостаточностью, могут столкнуться с особыми осложнениями:
- тромбоэмболия артерий, при этом тромб образуется в области операций;
- тромбоз протеза, когда сгустки крови формируются в области протеза, что нарушает нормальный кровоток;
- инфекционный эндокардит;
- паравальвулярные фистулы;
- разрушение или кальциноз биологического протеза.
Прогноз при аортальной недостаточности зависит от того, насколько тяжело протекает основное заболевание, которое привело к развитию данного порока. Если он появился из-за атеросклероза или ревматизма, прогноз благоприятный. Если основным заболеванием является сифилис или инфекционный эндокардит, прогноз частично неблагоприятный.
В случае умеренной недостаточности клапана пациент чувствует себя удовлетворительно и сохраняет трудоспособность несколько лет. При впервые установленной недостаточности клапана более пяти лет живет большинство больных, более десяти лет живет не меньше половины больных.
Профилактика
Первичная профилактика включает в себя предупреждение болезней, которые сопровождаются поражение клапанного сердечного аппарата. Если такие заболевания все же имеются, необходимо качественно их лечить. Кроме того, полезно с детства закаливать организм и вести здоровый образ жизни.
Вторичная профилактика основана на предотвращении прогрессирования клапанного порока. С этой целью важно принимать назначенные врачом лекарства, такие как диуретики, нитраты и другие препараты. Для того чтобы предотвратить рецидивы ревматизма, используются такие методы, как закаливание, антибиотикотерапия и лечение очагов инфекции хронического характера.
Важно понимать, что любой симптом, говорящий о нарушении работы сердечно-сосудистой системы требует немедленного обращения к врачу. Любое самостоятельное вмешательство может не просто навредить, но и сократить продолжительность жизни, которая и так не очень большая при аортальной недостаточности. Своевременное лечение и соблюдение рекомендаций врача позволит избежать быстрого прогрессирования болезни и продлить жизнь.