Клинико-морфологические формы
Прочитайте:
В зависимости от преимущественной локализации атеросклероза в том или ином сосудистом бассейне, осложнений и исходов, к которым он ведет, выделяют следующие клинико-анатомические его формы:
1. атеросклероз аорты;
2. атеросклероз венечных артерий сердца (сердечная форма, ишемическая болезнь сердца);
3. атеросклероз артерий головного мозга (мозговая форма, цереброваскулярные заболевания);
4. атеросклероз артерий почек (почечная форма);
5. атеросклероз артерий кишечника (кишечная форма);
6. атеросклероз артерий нижних конечностей.
При каждой из названных форм могут наблюдаться двоякие изменения. Медленное атеросклеротическое сужение питающей артерии и хроническая недостаточность кровообращения приводят к ишемическим изменениям- дистрофии и атрофии паренхимы, диффузному или’ мелкоочаговому склерозу стромы. При острой окклюзии питающей артерии и острой недостаточности кровоснабжения возникают изменения другого рода. Эти катастрофически наступающие изменения имеют некротический характер и проявляются инфарктами, гангреной, кровоизлияниями. Они, как уже говорилось, отмечаются обычно при прогрессирующем атеросклерозе.
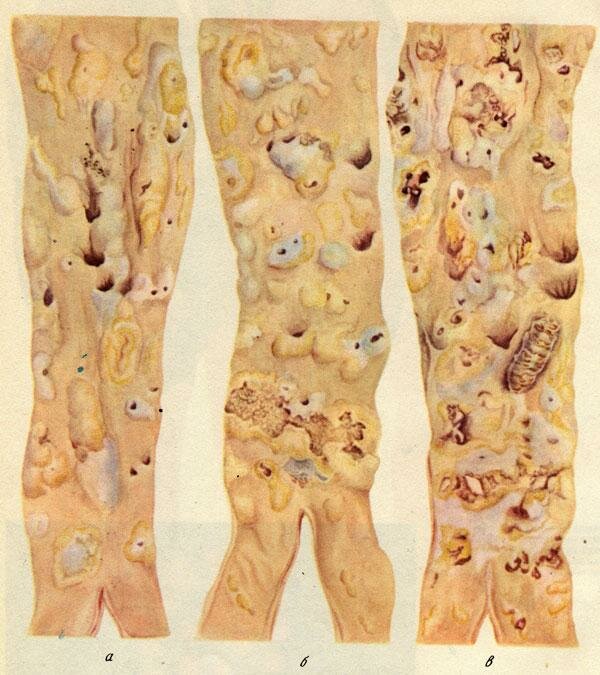
Атеросклероз аорты – наиболее часто встречающаяся форма. Более резко он выражен в брюшном отделе и характеризуется обычно атероматозом, изъязвлениями, атерокальцинозом. В связи с этим атеросклероз аорты часто осложняется тромбозом, тромбоэмболией и эмболией атероматозными массами с развитием инфарктов (например, почек) и гангрены (например, кишечника, нижней конечности). Нередко на почве атеросклероза развивается аневризма аорты (рис. 149), т. е. выбухание стенки в месте ее поражения, чаще изъязвления. Аневризма может иметь различную форму, в связи с чем различают цилиндрическую, мешковидную, грыжевидную аневризмы. Стенку аневризмы в одних случаях образует аорта (истинная аневризма), в других – прилегающие к ней ткани и гематома (ложная аневризма). Если кровь отслаивает среднюю оболочку аорты от интимы или от адвентиция, что ведет к образованию покрытого эндотелием канала, то говорят о расслаи-вающей аневризме. Образование аневриз-мы чревато ее разрывом и кровотечением. Длительно существующая аневризма аорты приводит к атрофии окружающих тканей (например, грудины, тел позвонков).
Атеросклероз дуги аорты может лежать в основе синдрома дуги аорты, а атеросклероз бифуркации аорты с тромбозом ее – вести к развитию синдрома Лериша, имеющего характерную симптоматику.
Атеросклероз венечных артерий сердца лежит в основе ишемической его болезни (см. Ишемическая болезнь сердца).
Атеросклероз артерий головного мозга является основой цереброваскулярных заболеваний (см. Цереброваскулярные заболевания). Длительная ишемия головного мозга на почве стенозирующего атеросклероза мозговых артерий приводит к дистрофии и атрофии коры мозга, развитию атеросклеротического слабоумия.
При атеросклерозе почечных артерий сужение просвета бляшкой обычно наблюдается у места ответвления основного ствола или деления его на ветви первого и второго порядка. Чаще процесс односторонний, реже – двусторонний. В почках развиваются либо клиновидные участки атрофии паренхимы с коллапсом стромы и замещением этих участков соединительной тканью, либо инфаркты с последующей организацией их и формированием втянутых рубцов. Возникает крупнобугристая атеросклеротическая сморщенная почка (атеросклеротический нефросклероз; рис. 150), функция которой страдает мало, так как большая часть паренхимы остается сохранной. В результате ишемии почечной ткани при стенозирующем атеросклерозе почечных артерий в ряде случаев развивается симптоматическая (почечная) гипертония.
Атеросклероз артерий кишечника, осложненный тромбозом, ведет к гангрене кишки.
При атеросклерозе артерий конечностей чаще поражаются бедренные артерии. Процесс длительное время протекает бессимптомно благодаря развитию коллатералей. Однако при нарастающей недостаточности коллатералей развиваются атрофические изменения мышц, похолодание конечности, появляются характерные боли при ходьбе – перемежающаяся хромота. Если атеросклероз осложняется тромбозом, развивается гангрена конечности – атеросклеротическая гангрена.
Гипертоническая болезнь
Гипертоническая болезнь (синонимы: первичная, или эссенциальная, гипертензия, болезнь высокого артериального давления) – хроническое заболевание, основным клиническим признаком которого является длительное и стойкое повышение артериального давления (гипертензия). Описана как самостоятельное заболевание неврогенной природы, как «болезнь неотреагированных эмоций» отечественным клиницистом Г. Ф. Лангом.
Гипертоническая болезнь, как и атеросклероз, является болезнью урбанизации и сапиентации, широко распространена в экономически развитых странах, испытывающих все возрастающее напряжение психоэмоциональной сферы. Болеют чаще мужчины во второй половине жизни.
Выделение гипертонической болезни позволило отграничить ее от симптоматических гипертензий, или гипертонических состояний, которые появляются вторично при многих заболеваниях нервной и эндокринной систем, патологии почек и сосудов.
К развитию симптоматической гипертензии ведут:
1. заболевания ЦНС: энцефалит, полиомиелит на уровне стволовой части мозга, опухоли и травмы мозга (посткоммоционная гипертензия);
2. заболевания эндокринной системы: опухоли надпочечников (феохромоцитома, альдостерома, кортикостерома), параганглиев (параганглиома) и гипофиза (базофильная аденома); эндокринно-сексуальная гипертензия (климактерический период у женщин и мужчин);
3. заболевания почек и мочевыводящих путей (почечная, или нефрогенная, гипертензия): гломерулонефриты, пиелонефрит, гидронефроз, диабетическая и печеночная нефропатия, амилоидоз почек, врожденные аномалии, поликистоз почек;
4. заболевания сосудов: атеросклероз дуги и коарктация аорты на разных уровнях, сужение крупных артерий (подключичной, сонной), системный васкулит; сужение и аномалии почечных артерий (реноваскулярная гипертензия).
90. Клинико-морфологические формы атеросклероза
1) Атеросклероз аорты встречается чаще всего, особенно в брюшном отделе.
Морфологогически. 1. атероматоз 2. изъязвления 3. атерокальциноз
Осложнения и причины смерти :
1. тромбоз и тромбоэмболия атероматозными массами: а) сосудов почек — инфаркт; б) сосудов кишечника, конечностей — гангрена и т. д.
2. аневризма аорты (цилиндрическая, мешковидная, грыжевидная; истинная, ложная, расслаивающая): а) разрыв аорты и кровотечения б) атрофия окружающих тканей (узуры грудины)
3. атеросклероз и тромбоз бифуркации аорты — синдром Лериша (ишемия нижних конечностей и органов таза)
2) Атеросклероз почечных артерий — чаще односторонний процесс:
А) клиновидные участки атрофии паренхимы, коллапс стромы, склероз
Б) клиновидные инфаркты с последующей организацией и исходом в атеросклеротически сморщенную почку (атеросклеротический нефросклероз)
Осложнения и причины смерти:
1. двухстороннее поражение почек ® уремия
2. стеноз почечных артерий ® симптоматическая артериальная гипертензия
3) Атеросклероз артерий кишечника. при тромбозе артерий кишечника — гангрена кишки с возможностью перитонита при несвоевременном лечении.
4) Атеросклероз артерий конечностей (чаще бедренных): клинически часто протекает бессимптомно за счет многочисленных коллатералей.
Морфологически. атрофия мышц; похолодание конечности; перемежающая хромота
Осложения. при тромбозе — атеросклеротическая гангрена конечности
5) Причины смерти — см. в пунктах 1-4 для каждой отдельной КМФ атеросклероза.
Атеросклероз
• Атеросклероз (от греч. athere — кашица и sclerosis — уплот нение) — хроническое заболевание, возникающее в результате
324
нарушения липиднохо и белкового обмена, характеризующееся поражением артерии эластического и мышечно-эластического типа в виде очагового отложения во внутренней оболочке липи-дов и белков и реактивного разрастания соединительной ткани.
Следует отличать атеросклероз от артериосклероза, которым обозначают склероз артерий независимо от причины и механизма развития. Атеросклероз — лишь наиболее частая разновидность артериосклероза, отражающая нарушение метаболизма липидов и белков (метаболический атеросклероз). В таком толковании термин «атеросклероз» был введен в 1904 г. Маршаном и обоснован экспериментальными исследованиями Н.Н.Аничкова.
Атеросклероз широко распространен среди населения экономически развитых стран Европы и Северной Америки, в которых связанная с ним патология (ишемическая болезнь сердца, цереб-роваскулярные болезни и пр.) вышла на первое место среди причин смертности. Во второй половине XX века атеросклероз приобрел характер эпидемии — стал быстро распространяться в географические зоны, в которых раньше не наблюдался — Японию, Китай, некоторые африканские страны. Однако по-прежнему смертность от атеросклероза в различных странах подвержена значительным колебаниям (в Финляндии в 10 раз выше, чем в Японии), имеются страны и отдельные популяции населения, для которых атеросклероз является исключительной редкостью. Все это не позволяет рассматривать атеросклероз как фатальную неизбежность, естественное следствие жизни и старения человека. Раскрытие причин атеросклероза, механизмов его развития является важнейшей проблемой медицины.
Этиология. В настоящее время общепризнано, что атеросклероз — полиэтиологическое заболевание, связанное с влиянием различных экзогенных и эндогенных факторов, среди которых основное значение имеют наследственные, средовые и пищевые. При различных формах атеросклероза роль отдельных факторов варьирует. Так, у людей с семейными наследственными формами раннего атеросклероза на первый план выступают генетические факторы, тогда как массовое распространение атеросклероза связано главным образом с факторами среды и особенностями питания. Часто отмечается сочетание различных факторов, причем некоторые присоединяются в ходе развития заболевания. Поэтому при атеросклерозе сложно разграничить этиологические и патогенетические факторы.
Эпидемиология. Массовые эпидемиологические обследования населения различных стран позволили выявить ряд факторов, влияющих на частоту атеросклероза, — факторы риска. Не подвергается сомнению значение возраста, пола и семейной предрасположенности. Среди прочих факторов основными являются: гиперлипидемия (гиперхолестеринемия), артериальная ги-
325
пертензия, курение, сахарный диабет. Кроме того, прослеживается зависимость между выраженностью атеросклероза и стрессовыми ситуациями, малоподвижным образом жизни, тучностью, гиперурикемией.
Возраст. Увеличение частоты и выраженности атеросклероза с возрастом — факт неоспоримый. Это позволило некоторым исследователям придавать основное значение в развитии атеросклероза возрастным изменениям сосудистой стенки и рассматривать атеросклероз не как болезнь, а как гериатрическую проблему.
Пол. Во всех возрастных группах больных атеросклерозом преобладают мужчины. Различия становятся менее явными в постклимактерическом периоде. После 70 лет различия нивелируются.
Семейная предрасположенность. При атеросклерозе семейная предрасположенность имеет большое значение. Часто она объясняется наличием других (одного или нескольких) генетически обусловленных факторов риска — сахарного диабета, артериальной гипертензии, гиперлипидемии. Однако иногда семейная предрасположенность является единственным обнаруживаемым у больных атеросклерозом фактором риска.
Гиперлипидемия (гиперхолестеринемия). Большинством авторов гиперлипидемия признается как ведущий фактор риска. Однако в последнее время стали придавать значение не столько повышению уровня холестерина в крови, сколько нарушению соотношения между липопротеидами низкой (ЛПНП) и очень низкой плотности (ЛПОНП) — атерогенными, и липопротеидами высокой плотности (ЛПВП) — антиатероген-ными. В норме это соотношение составляет 4:1 и значительно возрастает при атеросклерозе. Результаты обширных эпидемиологических исследований позволили установить, что 2 /з случаев атеросклероза обусловлены нарушением обмена ЛПНП и ЛПОНП, в 1/3 наблюдений развитие атеросклероза объясняют снижением уровня ЛПВП.
О значении гиперлипидемии при атеросклерозе свидетельствуют следующие факты:
— как правило, в популяциях с высоким содержанием холестерина в крови высока распространенность атеросклероза. Так, при повышении уровня холестерина в крови до 265 мг/л (верхняя граница нормы равна 20 мг/л) в 5 раз возрастает риск развития ишемической болезни сердца (ИБС). При снижении — результат обратный. Еще более существенны корреляции с уровнем ЛПНП;
— гиперлипидемия приводит к атеросклерозу вне зависимости от ее происхождения (является ли она наследственной или приоб
ретенной, связанной с экзогенными или эндогенными причинами). Так, генетически обусловленная семейная гиперхолестеринемия приводит к развитию раннего атеросклероза с частыми клиническими проявлениями в детском возрасте. Для ряда приобретенных синдромов, сопровождающихся гиперлипидемией (нефротический синдром, гипотиреоз), также характерен выраженный атеросклероз. Имеются доказательства того, что атеросклероз часто развивается в связи с гиперхолестеринемией, обусловленной избыточным потреблением холестерина и насыщенных жирных кислот;
— в эксперименте атеросклероз воспроизводится при скармливании животным холестерина [холестериновая модель атеросклероза Н.Н.Аничкова (1913) положила начало биохимическому этапу в изучении атеросклероза];
— при анализе атеросклеротической бляшки выявляется 10-кратное по сравнению с нормальной внутренней оболочкой содержание липидов, в основном за счет линолеатов, извлекаемых из ЛПНП.
Для понимания значения гиперлипидемии при атеросклерозе необходимо представить современный взгляд на метаболизм липидов в организме (схема 35). Липиды циркулируют в крови в виде липопротеидных комплексов, которые содержат холестерин, холестеринэстеры, триглицериды, фосфолипиды и белки — апо-протеины (апо). Апопротеины обеспечивают определенную структуру липопротеидной частицы, направленный транспорт липидов в организме, высокоаффинное их связывание с клеточными рецепторами — апорецепторами. Известно 13 апопротеи-нов, выполняющих различную функцию. Наибольшее значение имеют апоА-1, апоС-2, апоЕ, апоВ-48, апоВ-100.
Циркулирующие липопротеиды имеют различную величину и плотность, которая определяется различным соотношением в них белков и липидов. В зависимости от плотности выделяют 5 классов липопротеидов: хиломикроны (ХМ), липопротеиды очень низкой плотности (ЛПОНП), липопротеиды промежуточной плотности (ЛППП), липопротеиды низкой плотности (ЛПНП) и липопротеиды высокой плотности (ЛПВП).
ХМ — наиболее крупные частицы. Образуются в энтероци-тах тонкой кишки. Содержат преимущественно экзогенные (пищевые) триглицериды, небольшое количество холестерина и апо-48 (основной апопротеин, осуществляющий транспорт экзогенных липидов из кишки в кровь), а также апоЕ, апоС.
ЛПОНП состоят преимущественно из триглицеридов и холестерина (содержат 10—15 % циркулирующего холестерина), содержат апоЕ, апоС и апоВ-100. Осуществляют транспорт липидов, которые синтезируются в печени.
326
327
ЛППП образуются из ЛПОНП, состоят примерно из равного количества холестерина (преимущественно эфиров) и тригли-церидов, а также апоВ-100 и апоЕ.
ЛПНП состоят преимущественно из эфиров холестерина и апоВ-100. Переносят около 70 % циркулирующего холестерина. Отмечается наиболее выраженная корреляция с атеросклерозом. Еще большей атерогенностью обладают модифицированные ЛПНП — оксидированные, ацетилированные, а также липопро-теид-а (образующийся при приеме богатой холестерином пищи), и комплексы ЛПНП с иммуноглобулинами, образующиеся при гиперлипидемии.
ЛПВП — самые мелкие частицы, содержат 20—25 % циркулирующего холестерина в виде его эфиров с ненасыщенными жирными кислотами, фосфолипиды и апоА (ключевой апопроте-ин ЛПВП), апоС и апоЕ. Осуществляют «откачку» излишков холестерина из клеток в виде эфиров и передачу его на ЛППП. Кроме того, в печеночных клетках ЛПВП стимулируют выведение холестерина в виде желчных кислот.
Экзогенный и эндогенный холестерины транспортируются различными путями. Пищевые триглицериды и холестерин в эн-тероцитах тонкой кишки собираются в ХМ, содержащие апоВ-48. В крови из ХМ под воздействием липопротеидлипазы эндотелия сосудов (фермент активируется под воздействием апоС) освобождаются жирные кислоты и глицерин, которые поступают в жировые и мышечные клетки, где окисляются или вновь включаются в синтез триглицеридов. Остатки ХМ (ремнанты) прикрепляются к апоЕ-рецепторам печеночных клеток, подвергаются эндоцитозу и затем разрушаются в лизосомах. Таким образом, экзогенные триглицериды утилизируются в жировой и мышечной ткани, а экзогенный холестерин переносится в печень, где синтезируются ЛПОНП, содержащие триглицериды и холестерин, а также апоЕ, апоС, но вместо азоВ-48 — апоВ-100. В крови под воздействием липопротеидлипазы ЛПОНП превращаются в короткоживущие ЛППП (в крови здоровых людей они не обнаруживаются), часть из которых захватывается апоВ, Е-рецепто-рами печеночных клеток. Большая часть ЛППП после обогащения эфирами холестерина, образующимися под воздействием плазменной лецитинхолестеринацетилтрансферазы (ЛХАТ) на ЛПВП (активация фермента происходит под действием апоА-2 — основного апопротеина ЛПВП), превращаются в ЛПНП, которые состоят из эфиров холестерина и одного апопротеина — апоВ-100. ЛПНП являются основными поставщиками эндогенного холестерина в клетки.
Существует два пути доставки эндогенного холестерина в клетки: ЛПНП-рецепторный регулируемый и вне ЛПНП-рецепторный нерегулируемый эндоцитоз:
329
ЛПНП-рецепторный регулируемый эндоцитоз. В норме ббльшая часть (более 2 /3 ) ЛПНП удаляется из крови и утилизиру ется клетками с помощью ЛПНП-рецепторов, которые имеются как на печеночных, так и внепеченочных клетках (надпочечники-фибробласты, гладкие мышечные клетки, лимфоциты, эндотелий и др.); 50—70 % ЛПНП утилизируются печенью. ЛПНП-ре цептор — трансмембранный гликонротеид, который осуществ ляет связь клеток с липопротеидами, имеющими апоВ- и апоЕ лиганды (ЛПНП и ЛППП), с последующим эндоцитозом и гидро лизом в лизосомах. При этом освободившиеся рецепторы возвра щаются в клеточную мембрану. В периферических клетках здо ровых людей ЛПНП-рецепторы при загрузке лигандом автома тически блокируют синтез холестерина в клетке (ингибиторами являются метаболиты холестерина, которые возникают при ак тивации ЛПНП-рецепторов). ЛПНП-рецепторный регулируе мый эндоцитоз — механизм, с помощью которого клетки конт ролируют свою потребность в холестерине, необходимом прежде всего для синтеза мембран. При уменьшении уровня внутрикле точного холестерина или снижении уровня ЛПНП в крови осво бождается больше рецепторов и наоборот. Неэстерифицирован ный холестерин, высвобождающийся при обычном обновлении, мембран, извлекается из клеток с помощью ЛПВП либо в водной фазе по градиенту концентрации, либо через ЛПВП-рецепторы (более сложный путь).
Вне ЛПНП-рецепторный нерегулируемый эндоцитоз. Мень
шая часть ЛПНП утилизируются клетками, минуя ЛПНП-рецеп
торы. Нерегулируемый (т.е. ненасыщаемый) эндоцитоз осущест
вляется в основном клетками моноцитарно-макрофагальной (ре
тикуло-эндотелиальной) системы, в которых этот путь преобла
дает над ЛПНП-рецепторным. Эндотелиальная клетка, макро
фаг способны захватывать липопротеиды, модифицированные
липопротеиды (оксилированные, ацетилированные) из крови с
помощью рецепторов к модифицированным ЛПНП — скэвенд
жер-рецепторов (рецепторы «клеток-мусорщиков»). Кроме того
с помощью рецепторов к Fc-фрагментам эти клетки способны
захватывать иммунные комплексы, содержащие липопротеиды
а с помощью В-ЛПОНП-рецепторов — модифицированные
ЛПОНП. Излишки холестерина, накапливающегося в лизосомах
макрофаг способен выводить с помощью сложного механизма-
ретроэндоцитоза ЛПВП, состоящего из внутриклеточного захва
та — эндоцитоза ЛПВП, обогащения их холестерином и экзоци
тоза — выброса из клетки. Таким образом, в норме баланс внут
риклеточного холестерина в клетках макрофагальной системы
определяется не только потоком липопротеидных частиц в клет
ку, но и механизмами его обратного транспорта.
330
Значение нерецепторного нерегулируемого пути выведения ЛПНП резко возрастает при гиперлипидемии, когда блокируется большая часть ЛПНП-рецепторов и образуются модифицированные ЛПНП. Нерегулируемый захват ЛПНП (а также модифицированных В-ЛПОНП) в этих условиях приводит к несостоятельности систем выведения холестерина, излишнему накоплению его и образованию пенистых, или ксантомных, клеток (от греч. xantos — желтый), с которыми связан атерогенез. Вот почему ЛПНП и ЛПОНП называют атерогенными липопротеидами.
Гиперлипидемии чрезвычайно разнообразны. Они могут быть обусловлены первичными генетическими нарушениями в системе метаболизма липидов — первичные гиперлипидемии либо другими заболеваниями (сахарный диабет, нефротический синдром) — вторичные гиперлипидемии. Первичные гиперлипидемии могут быть обусловлены дефектом одного гена или полигенным. Учитывая, что только транспорт липидов регулируется 100 генами (кодирующими апорецепторы, апопротеины и их лиганды, ферменты и пр.), можно представить все многообразие возможных форм первичных гиперлипидемии. В настоящее время в зависимости от увеличения уровня тех или иных липопротеидов выделено пять типов семейных гиперлипидемии (гиперхолестеринемий), характеризующихся различным атерогенным потенциалом. Наиболее хорошо изучена первичная семейная гипер-В-липопротеидемия (тип 2А), связанная с наследственным дефектом ЛПНП-рецептора. Болезнь проявляется полной или частичной утратой способности клеток (прежде всего гепатоцитов) удалять из кровотока ЛПНП, что приводит к значительному увеличению их уровня в крови и высокому риску развития атеросклероза, часто в детском возрасте (у гомозигот смерть от инфаркта миокарда наступает в возрасте от 3 до 33 лет). Исследование этого типа семейной гиперлипидемии, выяснение роли ЛПНП-рецепторов в ее генезе явились важной вехой в изучении атеросклероза. Неудивительно, что за доказательство рецепторной теории некоторых форм ускоренного атеросклероза американские исследователи И.Гольдштейн и М.Браун в 1985 г. были удостоены Нобелевской премии.
По-видимому, роль ЛПНП-рецепторов в развитии атеросклероза универсальна. При наследственных гиперлипидемиях дефицит ЛПНП-рецепторов первичен, при других же состояниях он может быть вторичным и подключаться в качестве патогенетического фактора. Так, любая гипер-В-липидемия (в том числе связанная с злоупотреблением богатой холестерином и насыщенными жирными кислотами пищей) приводит (как это указываюсь ранее) к снижению экспрессии ЛПНП-рецепторов и нерегулируемому клеточному эндоцитозу, что повторяет события при
331
наследственных дефектах ЛПНП-рецепторов. Существует мнение, что увеличивающийся с возрастом риск развития атеросклероза также связан с приобретаемыми качественными и количественными дефектами ЛПНП-рецепторов, что в свою очередь может привести к гиперлипидемии.
Артериальная гипертензия. Вне зависимости от ее генеза является одним из основных факторов риска при атеросклерозе. Наиболее четко коррелирует выраженность атеросклероза с уровнем диастолического давления. Значительно возрастает роль артериальной гипертензии с возрастом. Как считают некоторые исследователи, у людей старше 45 лет с артериальной гипертензией связан больший риск развития атеросклероза, чем с гиперлипидемией. Значение этого фактора риска подтверждается нередким появлением атеросклеротических изменений в «нетипичных» для него сосудах при наличии местной гипертензии — в легочной артерии при гипертензии малого круга, в воротной вене при портальной гипертензии.
Курение. У людей, курящих 1—2 пачки сигарет в день, смерть от атеросклероза регистрируется почти в 2 раза чаще, чем у некурящих. Особенно важен этот фактор для развития атеросклероза венечных артерий и связанной с ним ишемической болезни сердца.
Сахарный диабет. Атеросклероз (макроангиопатия) — одно из основных проявлений сахарного диабета. Нарушение обмена веществ при сахарном диабете сопровождается гиперлипидемией с появлением большого количества модифицированных ЛПНП (преимущественно гликозилированных), обладающих наибольшей атерогенностью. Особенно часто возникает гангрена ног, обусловленная облитерирующим атеросклерозом.
Стрессовые ситуации. Нервному фактору — стрессовым и конфликтным ситуациям, с которыми связано психоэмоциональное перенапряжение, придается большое значение в развитии атеросклероза, поэтому атеросклероз рассматривается как болезнь сапиентации.
Результаты статистических исследований показали, что сочетание различных факторов риска значительно усиливают проявления атеросклероза. Однако у некоторых больных атеросклерозом факторы риска не выявляются и, наоборот, при наличии даже нескольких факторов проявления бывают минимальными. Поэтому патогенез атеросклероза по-прежнему остается предметом дискуссии.