Причины смерти.
Хроническая ишемическая болезнь сердца
Осложнения инфаркта и причины смерти.
· Кардиогенный шок.
· Фибрилляция желудочков.
· Асистолия.
· Острая сердечная недостаточность.
· Миомаляция и разрыв сердца.
· Острая аневризма.
· Пристеночный тромбоз с тромбоэмболическими осложнениями.
· Перикардит.
· Аритмии — наиболее частая причина смерти в первые несколько часов после развития инфаркта.
Смерть от разрыва сердца (нередко в области острой аневризмы) и тампонады полости сердечной сорочки чаще наступает на 4 — 10-й день.
1. Крупноочаговый кардиосклероз развивается в исходе перенесенного инфаркта, характеризуется образованием рубца. Иногда осложняется развитием хронической аневризмы сердца, в полости которойвозникают пристеночные тромбы.
2. Диффузный мелкоочаговый кардиосклероз.
Развивается вследствие относительной коронарной недостаточности с развитием мелких фокусов ишемии. Клинически сопровождается приступами стенокардии. Часто протекает с нарушениями ритма.
· Хроническая сердечная недостаточность.
· Тромбоэмболические осложнения.
ЦЕРЕБРОВАСКУЛЯРНЫЕ БОЛЕЗНИ (ЦВБ)
ЦВБ выделены в самостоятельную группу в 1977 г. Они характеризуются острыми нарушениями мозгового кровообращения, фоном для которых являются атеросклероз и гипертоническая болезнь.
Классификация.
1. Болезни головного мозга, связанные с ишемическими повреждениями: ишемическая энцефалопатия, ишемический и геморрагический инфаркты головного мозга.
2. Внутричерепные кровоизлияния.
3. Гипертензионные цереброваскулярные болезни.
В клинике используют термины «инсульт», или «мозговой удар».
Инсульт – это острое нарушение мозгового кровообращения с повреждением ткани мозга. Различают:
1. Геморрагический инсульт (кровоизлияние в мозг по типу гематомы или по типу геморрагической инфильтрации).
2. Ишемический инсульт – инфаркт мозга, чаще всего белый инфаркт или очаг серого размягчения.
Геморрагический инсульт по типу гематомы локализуются в области подкорковых ядер и выглядят как очаг красного размягчения. Гематома — это кровоизлияние с разрушением ткани мозга Большие гематомы заканчиваются смертью. Если больной выживает, то на месте гематомы образуется киста с ржавыми стенками, а у больных – параличи.
Геморрагический инсульт по типу геморрагической инфильтрации происходит кровоизлияние, но без разрушения ткани. Локализация – зрительные бугры, мост мозга.
Ишемический инсульт. то есть белый инфаркт мозга образуется при тромбозе мозговых артерий, которые имеют атеросклеротические бляшки. Макроскопически — это очаг серого размягчения. Исход – киста с серыми стенками. Обнаруживается у больных параличами.
Ишемическая энцефалопатия связана с хронической ишемией, приводящей к дистрофии и атрофии нейроцитов с образованием мелких кист и разрастанию глии. При длительном существовании может развиться атрофия коры.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Вопросы клинической патологической анатомии: Учебное пособие. страница 6
— наличием и степенью тяжести фоновых заболеваний (гипертоническая болезнь, сахарный диабет и др.)
Морфогенез ИМ складывается из двух последовательных стадий: некротической, когда идет собственно некроз и наблюдаются наиболее яркие клинические проявления в виде многочасовых, интенсивных, не снимающихся нитроглицерином, а иногда и повторным введением наркотических средств болей за грудиной и во всей передней части грудной клетки. Уже через 4-8 часов появляются ЭКГ признаки ИМ в виде изменений зубца R и смещения интервала ST, возникновения патологического Q. К концу первых суток отмечаются первые параклинические признаки (лейкоцитоз, изменения аминотрасфераз и т.д.). Начало ферментемии совпадает по времени с моментом формирования отчетливо определяющегося участка ИМ в виде серо-желтого участка с геморрагическим венчиком (обнаруживаемого на аутопсии в случае летального исхода). Следующая стадия — организации, начинается сразу же вслед за появлением некроза. На месте ИМ формируется грануляционная ткань, которая затем созревает в грубоволокнистую рубцовую. Таким образом, при организации ИМ на его месте образуется плотный рубец (четвертая форма ИБС — крупноочаговый постинфарктный кардиосклероз ). Осложнения ИМ многочисленны и зачастую являются причинами летального исхода. Подробно останавливаться на этом вопросе не представляется целесообразным так как он хорошо изложен в многочисленных монографиях. Упомянем лишь тот факт, что наиболее частыми осложнениями (и причинами смерти) пациентов в остром периоде являются фибрилляция желудочков и кардиогенный шок, а в подостром — разрывы сердечной мышцы с последующей гемотампонадой перикарда.
ИМ, который развивается позднее 8 недель от начала первого ИМ считается повторным. Как правило изменения локализуются по периферии сформированного рубца. Во многом именно поэтому диагностика повторного ИМ крайне сложна, для нее необходимы тщательный учет клинических, динамических ЭКГ и биохимических исследований. Однако процент диагностических ошибок все еще достаточно высок, так как ЭКГ данные в 30% случаев несостоятельны, а клинически повторный ИМ может протекать атипично (так называемые безболевой, астматический, гастралгический и цереброваскулярный варианты течения повторного ИМ).
Крупноочаговый постинфарктный кардиосклероз — благоприятный исход инфаркта миокарда, морфологический субстрат хронической прогрессирующей недостаточности кровообращения. В большинстве случаев формирования обширных рубцов после крупноочаговых (трансмуральных) инфарктов, субкомпенсированная недостаточность кровообращения несмотря на лекарственную коррекцию в ближайшие пять лет после перенесенного ИМ все более приобретает признаки декомпенсации. Кроме того, при расположении инфаркта в области проводящих путей ситуация усугубляется аритмическими нарушениями. Маркером перехода субкомпенсированной недостаточности кровообращения в декомпенсированную служит чаще всего накопление жидкости (транссудата) в полостях тела. Гидроперикард, гидроторакс, гидроперитонеум, одышка инспираторного и смешанного характера, цианоз – грозные предвестники неблагоприятного исхода заболевания. Все эти изменения, как правило, хорошо выявляются клинически. Венозный застой прежде всего возникает во внутренних органах и проявляется: увеличением печени ("мускатная" печень), с возможным последующим уменьшением на терминальной стадии (застойный фиброз); венозным полнокровием почек и селезенки (цианотическая индурация почек и селезенки); застойными явлениями в легких в виде беззвучных влажных хрипов при аускультации и иногда, кровохарканья (бурая индурация легких). Характерны так же периферические отеки на голенях. Перкуторное и рентгенологическое определение жидкости в полостях не вызывает затруднений. Смерть больных наступает от хронической прогрессирующей недостаточности кровообращения на фоне анасарки и невозможности сердца выполнять свою функцию. Реже непосредственной причиной смерти являются нарушения проводимости и ритма сердечной деятельности. В качестве самостоятельной формы ИБС может рассматриваться обширный рубец после трансмурального инфаркта миокарда, вызывающий истончение и выбухание стенки сердца на участке, замещенном фиброзной тканью — хроническая аневризма сердца. Для хронической аневризмы характерны все указанные выше признаки крупноочагового кардиосклероза в крайних его проявлениях.
Аритмии (так же как и стенокардия) чаще всего наблюдаются при атеросклеротическом или постинфарктном кардиосклерозе в результате расположения очагов рубцовой ткани в местах прохождения пучка Гиса и его ветвей. Соответственно характер аритмии определяется локализацией рубцовых изменений. Наиболее грозными формами аритмии являются мерцание и фибрилляция желудочков сердца.
Острая сердечная недостаточность развивается, как правило, после относительно кратковременных эпизодов коронарного криза, вызывающих ишемическую дистрофию миокарда в результате освобождения катехоламинов, потери магния, калия и фосфора, накопления натрия, кальция и воды ультраструктурами миокарда. У умерших пациентов на секции сердце дряблое. Очаг некроза не определяется, однако миокард в участках ишемии пестрый, отечный. Нередко в коронарной артерии обнаруживается свежий тромб.
Краткая клинико-морфологическая характеристика форм ишемической болезни сердца помогает понять суть трактовки данной нозологии МКБ и принципы формулирования диагноза при ИБС. Огромная социальная значимость данной патологии заставляет в большинстве случаев острой, а часто и хронической ИБС рассматривать ее в качестве основного заболевания. Лишь в единичных случаях хронической ИБС, как правило, в форме мелкоочагового диффузного кардиосклероза (аритмии, стенокардии) она выставляется в качестве сопутствующего страдания.
Например:
ОСНОВНОЙ: Аденокарцинома антрального отдела желудка с множественными метастазами в печень.
Кардиосклероз: виды, симптомы, лечение
Как много в последнее время мы слышим о таком коварном заболевании, приводящем человека к инфаркту миокарда, а затем и к смерти, как атеросклеротический кардиосклероз. Что это за болезнь? И почему мы допускаем ее развитие?
Причины и симптоматика
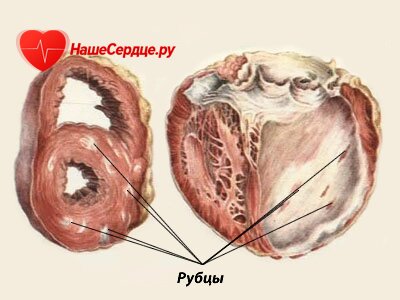 Если мышечный слой сердца, в силу разных причин, заменяется рубцовой или соединительной тканью, развивается кардиосклероз. Степень развития болезни зависит от того, насколько эта мышечная часть поражена рубцовой, и чем ее больше, тем выраженной становится сердечная недостаточность.
Если мышечный слой сердца, в силу разных причин, заменяется рубцовой или соединительной тканью, развивается кардиосклероз. Степень развития болезни зависит от того, насколько эта мышечная часть поражена рубцовой, и чем ее больше, тем выраженной становится сердечная недостаточность.
Такие изменения в сердце можно диагностировать после проведения электрокардиографии. Симптомами кардиосклероза является наличие одышки, аритмий (экстрасистолии) и отеков (особенно нижних конечностей).
Это может быть постинфарктный кардиосклероз или следствие атеросклероза, развития миокардита и разного рода миокардиострофий. Болезнь всегда имеет место при малоподвижном образе жизни, неправильном питании, постоянных стрессах, курении и излишнем потреблении алкогольных напитков.
Виды и характерные особенности болезни
В зависимости от причин возникновения различают такие разновидности и формы кардиосклероза сердца, как атеросклеротический, постинфарктный и постмиокардический, а от участка поражения – диффузный и очаговый.
Симптомы атеросклеротического кардиосклероза (или ИБС) появляются после долгих лет формирования и развития болезни, когда процесс рубцевания миокардового слоя в сочетании с кислородным голоданием разрушает полноценную работу сердца. Со временем появляется одышка, тахикардия, отеки, аритмия.
После перенесенного острого инфаркта миокарда на месте некротических тканей сердца образуются рубцы, которых после рецидивов становится все больше и больше. Если рубцевание прошло неправильно, то на месте утончения мышечной ткани появляется аневризма, которая при очередной нагрузке может разорваться, что и является частой причиной смерти при постинфарктном кардиосклерозе.
При воспалении миокарда сердца (миокардиты, ревматизм), которое может вызвать хронический тонзиллит, гайморит, другие гнойные инфекции (что может поражать как детей, так и взрослых), то на фоне этих патологий развивается миокардический кардиосклероз.
Если сделана коронарография, которая показала, что атеросклеротических изменений в сосудах не выявлено, кроме того, биохимические показатели крови в норме, то ставится диагноз постмиокардический кардиосклероз.
В случае аппаратного диагностирования равномерного поражения всей поверхности мышцы сердца, констатируется наличие диффузного кардиосклероза. При этом происходит постепенное отмирание самого миокарда органа. Если размер поврежденных участков диаметром не более 2мм, то это мелкоочаговая форма, но если больше – диагностируют крупноочаговый кардиосклероз.
Самым распространенным видом недуга является миокардический кардиосклероз с нарушением ритма, который заставляет пациентов постоянно следить за своим пульсом, а слабость и головокружение, быстрая утомляемость и одышка даже в состоянии покоя – постоянные спутники больного.
Методы лечения кардиосклероза
К сожалению, восстановить поврежденную сердечную мышцу невозможно, поэтому вся терапия направлена на недопущение дальнейшего отмирания миокарда, а также купирование симптоматических проявлений болезни и профилактики рецидивов.
Медикаментозное лечение кардиосклероза является идентичным терапии ишемической болезни и недостаточности сердечной деятельности.
Для облегчения работы кровеносной системы и нагрузки на главный ее орган назначаются диуретики (мочегонные препараты), которые не допускают скопления жидкости в организме.
В качестве лекарств, замедляющих процессы перестройки миокарда, врач назначает ингибиторы АПФ в комплексе с верошпироном, а для предупреждения образования тромбов в расширенных сердечных полостях применяется варфарин из группы антикоагулянтов.
Кроме этого, проводят терапию мескикором, АТФ для ускорения метаболических процессов и интенсификации клеточного питания, а для недопущения аритмии применяют средства из группы бета-блокаторов, который назначает врач индивидуально.
Лечение атеросклеротического кардиосклероза заключается в симптоматической терапии сердечной недостаточности, предупреждения аритмии, проведение лечения, направленного на уменьшение уровня холестерина в крови .
Если же возникла аневризма на каком-либо участке миокарда, проводится хирургическая операция по ее удалению и параллельно выполняется аортокоронарное шунтирование.
Страдающим кардиосклерозом любого вида и формы необходимо пожизненно и регулярно принимать предписанные кардиологом лекарственные препараты, не меняя их дозировки и не пропуская прием в назначенное время.
Больные должны избегать любых физических нагрузок, бросить вредные привычки. Ежедневно гулять по 2-3 часа в несколько приемов, ведь сердечная мышца имеет постоянный кислородный дефицит.
Диета должна быть насыщена продуктами, богатыми микроэлементами, минералами и витаминами: зелень всех видов, овощи, фрукты, злаковые, кисломолочные продукты. Категорически исключить из рациона соленья, пряности, маринады, копчености, сдобные изделия.
Рекомендуется санаторно-курортное лечение и бальнеологические процедуры, оздоровительные программы. И постоянное наблюдение специалистом-кардиологом.