Кардиогенный шок. Лечение истинного кардиогенного шока. Лечение кардиогенного отека легких
Содержание работы
Кардиогенный шок- это острое нарушение кровообращения, развивающееся вследствие снижения сердечного выброса, проявляющееся артериальной гипотензией с признаками гипоперфузии органов и тканей.
Основные признаки : систолическое давление ниже 90 мм рт ст, снижение пульсового давления до 20 мм рт ст, периферические признаки гипоперфузии:
— нарушение сознания от легкой заторможенности до комы;
-снижение диуреза менее 20 мл/ч;
-бледно-цианотичная, «мраморная», влажная кожа;
-спавшиеся периферические вены;
-снижение температуры кожи кистей и стоп;
-снижение скорости кровотока (белое пятно не исчезает поле надавливания на ногтевое ложе или центр ладони более 2 секунд;
-снижение ЦВД ниже 5 мм водного столба свидетельствует о гиповолемии,
Дифференцировать с другими разновидностями шока при ОИМ: рефлекторным шоком ( синдром гипотонии-брадикардии); аритмическим шоком на фоне выраженных тахикардии или брадикардии, шоке при медленно текущем разрыве миокарда.
Лечение истинного кардиогенного шока.
1 этап. — уложить больного горизонтально с приподнятыми под углом 15-20 градусов нижними конечностями;
— оксигенотерапия;
— в/венно 5000 ед. гепарина и далее капельно 1000 ед./час;
— полноценное обезболивание;
— коррекция сердечного ритма.
2 этап. -инфузионная терапия при ЦВД ниже 15 мм водного ст. Проба: 200 мл. изотонического раствора NaCl в течение 10 минут под контролем АД, ЧСС,ЧД, аускультация легких ( при развитии трансфузионной гиперволемии свидетельствуют тахикардия, появление одышки, изменение характера дыхания (жесткое!), появление акцента 2-го тона на легочной артерии, сухих свистящих хрипов в легких.
— если признаков гиперволемии нет, дополнительно 200 мл изотонического раствора NaCl. либо реополюглюкина, либо 5% раствора глюкозы, и далее инфузия со скоростью до 500 мл/час. Тщательный контроль за клиническим состоянием. Каждые 15 минут!
3 этап: — ввести допамин- 200 мг в 400 5% раствора глюкозы, начиная с 16 капель в 1 минуту, увеличивая скорость капли до достижения минимально достаточного уровня АД (90 мм рт ст при появлении симптомов улучшения перфузии органов и тканей); Внимание! Не превышать 16 -20 капель в 1 минуту!
— мониторировать ритм. пульсоксиметрия;
— при увеличении ЧСС на фоне введения допамина скорость его введения уменьшить и дополнительно применить норадреналин 2 мл 0,2% раствора в 200 мл. изотонического раствора NaCl.
— при отсутствии допамина и норадреналина можно использовать адреналин 1 мг в 100 мл 5% раствора глюкозы капельно.
— госпитализация при продолжении интенсивной терапии.
Кардиогенный отек легких- это острое нарушение кровообращения с избыточной транссудацией жидкости в легких вследствие нарушения насосной функции сердца.
Основные признаки : — инспираторная одышка до степени удушья, которая усиливается в положении лежа и вынуждает больного садиться.
— цианоз;
— альтернация пульса;
— акцент 2 го тона на легочной артерии;
— ритм галопа за счет появления 3-го тона;
— возможно появление компенсаторной артериальной гипертензии;
— жесткое, затем бронхиальное, дыхание;
— сухие рассеянные хрипы, кашель (интерстициальный отек легких);
— присоединение разнокалиберных хрипов над нижними отделами, а затем над всей поверхностью легких;
— клокочущее дыхание (альвеолярный отек легких);
— обильная, пенистая с розовым оттенком, мокрота;
— возбуждение больного;
— изменения ЭКГ: признаки гипертрофии и перегрузки левых предсердия и желудочка.
Лечение кардиогенного отека легких.
Общие мероприятия:
— оксигенотерапия;
— гепарин 5000 ед. струйно;
— пеногашение (ингаляция 33% раствора этилового спирта, либо 5 мл 96% раствора этилового спирта и 15 мл. 40% раствора глюкозы-внутривенно, либо в исключительных случаях! 2 мл. 96% раствора этилового спирта вводят в трахею.
— мониторировать жизненно важные функции (кардиомонитор, пульсоксиметр).
— госпитализация после стабилизации состояния.
При нормальном артериальном давлении:
— усадить больного с опущенными нижними конечностями;
— нитроглицерин по 0,4-0,5 мг под язык, повторить через3 минуты, при наличии препарата, содержащего 10 мг. нитроглицерина внутривенно медленно дробно или капельно в 100 мл. изотонического раствора NaCl увеличивая скорость до получения эффекта под контролем уровня АД.
— фуросемид (лазикс) 40-80 мг внутривенно;
— диазепам до 10 мг либо морфин по 1 мг внутривенно дробно до получения эффекта .
При артериальной гипертензии:
— усадить больного с опущенными нижними конечностями;
— нитроглиценрин по 0,4-0,5 мг под язык однократно;
— фуросемид (лазикс) 40-80 мг внутривенно;
— нитроглицерин внутривенно медленно дробно или капельно в 100 мл. изотонического раствора NaCl увеличивая скорость до получения эффекта под контролем уровня АД. либо натрия нитропруссид 30 мг в 300 мл изотонического раствора NaCl до получения эффекта под контролем уровня АД, либо пентамин до 50 мг внутривенно дробно или капельно.
— диазепам до 10 мг либо морфин по 3 мг внутривенно дробно до получения эффекта или достижения общей дозы 10 мг.
При умеренной гипотензии:
— уложить больного, приподняв изголовье;
— добутамин 250 мг. в 250 мл изотонического раствора NaCl, увеличивая скорость вливания начиная с 10-15 капель в минуту до стабилизации артериального давления на минимально достаточном уровне ;
— при невозможности стабилизации АД дополнить норадреналин 4 мг в 200 мл
5-10% растворе глюкозы, увеличивая скорость вливания от 8-10 капель до стабилизации артериального давления на минимально достаточном уровне ;
— при повышении АД и нарастании отека легких дополнительно нитроглицерин капельно;
— фуросемид (лазикс) 40-80 мг внутривенно после стабилизации АД .
Помните!
Допамин- это предшественник норадреналина. Разводят 200мг (5 мл) в 400 мл.5% раствора глюкозы.
Доза 1-2,5 мкг/кг/мин, т.е. 8 капель в минуту, повышает почечный кровоток- «почечная скорость».
Доза 2,5-5 мкг/кг/мин, т.е. 16 капель в минуту, повышает сократительную способность миокарда-«сердечная скорость».
Доза свыше 10 мкг/кг/мин, т.е. 32 капли в минуту, увеличивает ОПС (постнагрузку), увеличивает ЧСС, но снижает сердечный выброс- «сосудистая скорость».
Отек легких при заболеваниях сердца
Кардиогенный отек легких является патологией с высокой летальностью. Нужно постараться вовремя выявить данное состояние и не поддаться панике. Ранняя диагностика и лечение значительно повысит шансы больного на благоприятный исход.
Содержание
Отеком легких называют острое состояние, связанное с пропотеванием и накоплением внесосудистой жидкости в тканях легких. Патология имеет условное деление как:
- кардиогенный отек легких;
- некардиогенный отек легких, или РДСВ – респираторный дистресс-синдром взрослых.
Причины появления
Причиной развития состояния могут быть процессы, происходящие в организме и совершенно различные по своей природе:
- разнообразные инфекции;
- интоксикация организма;
- высокогорный синдром;
- утопление;
- анафилактический шок;
- побочное действие медпрепаратов;
- патология центральной нервной системы.
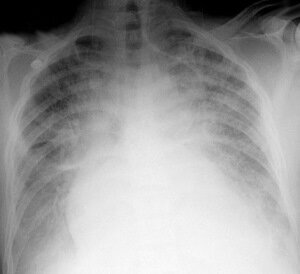
Часто отмечают отек легких при инфаркте миокарда и сердечной недостаточности. Кардиогенный отек легких является результатом существенного роста значения давления в капиллярах легких при стандартной проницаемости стенок сосудов. Патология имеет ярко выраженную характерную клиническую картину, позволяющую после осмотра практически безошибочно поставить диагноз.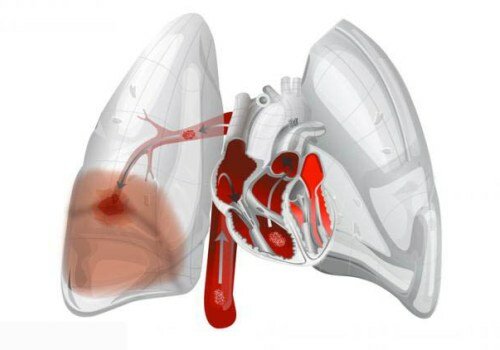
Виды кардиогенного отека
В зависимости от патогенеза, кардиогенные отеки подразделяют на две основные формы, где критерием является величина ударного объема сердечной мышцы.
Уменьшение ударного объема
Состояние характеризуется нормальными или пониженными показателями артериального давления (АД) и несущественным увеличением АД в легких.
Проявление характерно для пациентов, страдающих ишемией сердечной мышцы (ИБС), что проявляется как:
- стенокардия;
- инфаркт миокарда в острой форме;
- ОКС – острый коронарный синдром;
- миокардит в острой форме;
- аортальный и митральный стенозы в тяжелой форме;
- подавление сократительной функции сердечной мышцы при кардиомиопатии;
- отягощенные бради- и тхиаритмии.
В связи с уменьшением возврата у этих пациентов возникает угроза развития отека легкого. Наиболее очевидной причиной отечности легочной тканей является рост значения гидростатического давления в сосудах, что приводит к увеличению фильтрации в периваскулярные ткани жидкой составляющей крови.
Возникающая декомпрессия сердечной мышцы приводит к росту давления в легочной артерии и венах.
Увеличение ударного объема
Такая форма заболевания встречается у пациентов с первичной и симптоматичной гипертонической болезнью, часто сопровождается патологическими изменениями аортальных клапанов.
Респираторный дистресс-синдром
Некардиогенный отек легких является результатом роста проницаемости альвеол и сосудов, причиной чего можно считать:
- травматическое повреждение грудной клетки;
- черепно-мозговую травму с дисфункцией мозгового кровообращения;
- жировую и тромбоэмболию;
- сепсис;
- любые патологии легочной ткани как результат поражения грибами, вирусами, паразитами и др.;
- передозировка наркотических средств и многое другое.
Клиническая картина
Кардиогенный отек легких по характерным особенностям протекания подразделяют на 4 формы, каждая из которых имеет свою специфику:
- молниеносная — характеризуется наступлением смерти в течение нескольких минут после начала приступа;
- острая – продолжительность до 1 ч;
- подострая – протекает до 3 часов;
- затяжная – время развития колеблется от 1 до 2 суток.
Клиническая картина при инфаркте миокарда характеризуется протеканием легочного отека волнообразно.

Острое течение
Отек легких в случае инфаркта миокарда проходит либо по молниеносной форме, либо по острой. Аналогично протекает кардиогенный отек при тромбоэмболии артерии легкого, гипертоническом кризе и анафилактическом шоке.
Симптоматика патологии развивается быстро – типичным является начало внезапное, во время гипертонического криза, сна или ангинозного приступа, когда резко наступает состояние удушья и кашель с характерной розовой пеной.
Пациент сразу же попадает в тяжелое состояние, характеризующееся невозможностью дышать в положении лежа (ортопноэ). Дыхание больного — клокочущее, с влажными хрипами, число может доходить до 50-60 раз в минуту; кожа лица приобретает голубоватый оттенок, губы становятся темно-синими, глаза выпучены.
Данные внешние проявления сопровождаются частым слабым нитевидным пульсом, тоны сердечной деятельности – глухие, в ритме галопа, АД понижено.
Подострое течение
Подострое течение отека характерно для порока сердца любого происхождения, печеночной и почечной недостаточности и пневмонии. А при наличии хронических патологий дыхательной системы, как следствие обструктивных заболеваний или почечной или печеночной недостаточности в хронической же форме, отек легкого будет развиваться по схеме затяжной формы.
Развитие отека в подострой и затяжной форме первоначально проявляется признаками декомпенсации кардиодеятельности, после чего присоединяются симптомы, характерные для острой и подострой форм.
Диагностика патологии
В связи с наличием характерной картины состояния, дополнительные развернутые методы диагностики при отеке легкого использовать нет необходимости.
Вместе с тем, при наличии легочного отека проводят аппаратные и лабораторные исследования, что необходимо для выявления причины возникновения отека и помогает выявить сердечные патологии.
Типичными являются следующие исследования:
- ЭКГ сердца;
- рентген грудной клетки;
- общий анализ крови.
Методы лечения
Терапия отека легкого проводится в строгом соответствии с патогенезом нарушения, а лечебные мероприятия направлены на устранение или коррекцию причины патологии. Так, в случае уменьшения ударного объема сердца и сокращения объем венозного возврата лечебные процедуры направлены на восстановление сократительной способности сердечной мышцы.
При увеличении ударного объема – терапевтические меры направлены на снижение гидростатического давления в малом круге, что закономерно приведет к нормализации венозного притока к правому желудочку. Вместе с тем, независимо от патогенеза, в случае отека легкого проводят общие меры жизнеобеспечения:
- экстренная реанимация дыхательной функции, в случае необходимости — удаление инородных тел из дыхательных путей, нормализация оксигенации;
- подавление пенообразования;
- воздействие на причины и провоцирующие факторы отека медикаментозными средствами.
Апробированными методами экстренного воздействия являются
- оксигенация с использованием кислородной маски или носовых канюлей;
- морфин при жестком контроле – в случае проявления признаков угнетения дыхания срочно вводят налоксон, который является антагонистом опиата;
Первичные меры жизнеобеспечения являются универсальными и проводятся независимо от значения АД. После выполнения которых осуществляется дальнейшая терапии, но уже с учетом значений АД и спецификой положения пациента и мер оказания адекватной помощи.
К критериям успешного купирования процесса отека легкого относят:
- возможность пациента принять горизонтальное положение;
- отсутствие влажных хрипов;
- нормализация окраски кожных покровов – отсутствие цианоза;
- понижение значений отдышки;
- субъективные ощущения пациента.
Прогноз состояния
Существуют данные, позволяющие оценить состояние пациента с отеком легкого в зависимости от причины возникновения состояния:
- при высоком гидростатическом давлении лечение оказывается успешным в 90% случаев, независимо от причины роста давления;
- у РДВС взрослых картина хуже – 50% смертельного исхода – и зависит от причины: в случае сепсиса летальный исход 90%, а при утоплении — только 10%.
Отек легких является очень серьезной патологией, протекающей всегда в тяжелой форме. Отягощающее действие оказывает склонность к рецидивам после лечения.
Лечение отека легких
Отек легких — это не  диагноз. Он может иметь кардиогенное и некардиогенное происхождение.
диагноз. Он может иметь кардиогенное и некардиогенное происхождение.
Кардиогенный отек легких
- Возникает обычно вследствие ЛЖ-недостаточности, часто является осложнением ишемической болезни сердца, тахиаритмий. гипертонической болезни, клапанной патологии, дилатационной кардиомиопатии.
- Митральный стеноз и в редких случаях
 миксома левого предсердия.
миксома левого предсердия.
Некардиогенный отек легких
-
 Респираторный
Респираторный  дистресс-синдром у взрослых пациентов с нарушениями проницаемости альвеолярно-капиллярной мембраны вследствие пневмоний, интоксикаций, аллергизации, курения, аспирации желудочного содержимого, лучевого пневмонита, геморрагического панкреатита.
дистресс-синдром у взрослых пациентов с нарушениями проницаемости альвеолярно-капиллярной мембраны вследствие пневмоний, интоксикаций, аллергизации, курения, аспирации желудочного содержимого, лучевого пневмонита, геморрагического панкреатита. - Среди других причин выделяются передозировка лекарственных препаратов и наркотических средств. тяжелая гипоальбуминемия,
 уремия. нейрогенный и лимфангитический карциноматоз.
уремия. нейрогенный и лимфангитический карциноматоз.
Лечение кардиогенного отека легких
- Кислород для поддержания оксигенации крови.
- Морфин или диаморфин только при отсутствии тяжелой дыхательной недостаточности, так как эти препараты могут привести к угнетению и даже остановке дыхания.
Дозирование: в/в назначается 3-5 мг раствора морфина сульфата с концентрацией 1 мг/мл со скоростью 1 мг/мин. При необходимости повторять с 15-30-минутными интервалами до достижения общей дозы 10-15 мг. В среднем больному может потребоваться 30 мг за 24 ч. Диаморфин используется в дозе 2-5 мг, при необходимости можно однократно повторить. Этот препарат часто применяется в Великобритании. Эффективность опиатов складывается:
а) из депонирования венозной крови и, как следствие, снижения преднагрузки;
б) купирования тревожного синдрома и тахипноэ;
в) увеличения порога фибрилляции желудочков.
Необходимо избегать появления рвоты и аспирации рвотных масс. В этом отношении эффективны противорвотные препараты циклизин и метоклопрамид в дозе 5 мг, вводимые за 15 мин до очередной дозы морфина. При возникновении признаков угнетения дыхания назначается налоксон (Narcan) в дозе 0,4 мг в/в, при необходимости повторять с 4-минутными интервалами; максимальная общая доза 1,2 мг.
- Фуросемид назначается в/в в дозе 40-80 мг, повторяя при сохранении симптомов и стабильной гемодинамике один раз в 30 мин.
 Внимание. у больных с нормальным или низким О ЦК введение дозы 40 мг и более может вызвать тяжелую гипотензию, особенно при одновременном использовании морфина и нитратов. Купирование одышки обычно происходит через 10 мин после введения фуросемида как результат его венорасширяющего действия. Отсутствие ответа на повторное введение фуросемида является показанием к назначению препаратов, снижающих пред- и постнагрузку.
Внимание. у больных с нормальным или низким О ЦК введение дозы 40 мг и более может вызвать тяжелую гипотензию, особенно при одновременном использовании морфина и нитратов. Купирование одышки обычно происходит через 10 мин после введения фуросемида как результат его венорасширяющего действия. Отсутствие ответа на повторное введение фуросемида является показанием к назначению препаратов, снижающих пред- и постнагрузку. - Нитроглицерин (глицерила тринитрат) немедленно проявляет свой эффект. Назначается как под язык, так и трансдермально. При тяжелом отеке легких показано в/в введение нитратов или нитропруссида натрия.
Важные моменты и сопутствующая  терапия
терапия
- Необходима немедленная регистрация сердечного ритма, поскольку причиной отека легких могут являться
 фибрилляция предсердий или желудочковая тахикардия. Последнюю можно купировать струйным введением лидока- ина. При аритмиях быстрый эффект может оказать электрическая кардиоверсия.
фибрилляция предсердий или желудочковая тахикардия. Последнюю можно купировать струйным введением лидока- ина. При аритмиях быстрый эффект может оказать электрическая кардиоверсия. - При выраженном подъеме АД эффективны нитропруссид натрия и
 ингибиторы АПФ.
ингибиторы АПФ. - При небольшом падении АД следует использовать добутамин. Нези- ритид может вызывать гипотензию и нарушение функции почек, он также, по-видимому, увеличивает показатель смертности (см. главу 13).
- В редких случаях при отсутствии эффекта от остальных мероприятий накладываются чередующиеся венозные манжеты. Три из четырех манжет накачиваются до давления на 10 мм рт. ст. выше диастолического давления, затем каждые 15 мин спускается по одной манжете.
Патофизиологические основы
Главную роль в патогенезе ишемии миокарда вызывают три детерминанты, которые и вызывают стабильную и нестабильную стенокардию :
- Атеросклероз коронарных сосудов: концентрический характер при стабильной стенокардии и эксцентрический при нестабильной стенокардии со стенозированием более 70%.
- Повышение потребности миокарда в кислороде.
- Выброс катехоламинов в ответ на физическую нагрузку или эмоциональный
 стресс.
стресс.  Катехоламины вызывают увеличение частоты и силы сердечных сокращений, что увеличивает потребность миокарда в кислороде и ишемию. Увеличение частоты сердечных сокращений (ЧСС) снижает диастолический интервал, во время которого происходит наполнение коронарных артерий кровью. Ишемия снова вызывает выброс катехоламинов, и замыкается патологический круг.
Катехоламины вызывают увеличение частоты и силы сердечных сокращений, что увеличивает потребность миокарда в кислороде и ишемию. Увеличение частоты сердечных сокращений (ЧСС) снижает диастолический интервал, во время которого происходит наполнение коронарных артерий кровью. Ишемия снова вызывает выброс катехоламинов, и замыкается патологический круг.
Выброс катехоламинов запускает и поддерживает динамический процесс. Поэтому ключевую роль в лечении больных с ишемией миокарда, проявляющейся ангинозной болью или скрытой ишемией, играют (3-блокаторы. Патофизиология нестабильной стенокардии более сложная и обсуждается ниже в этой же главе