Геморрагический васкулит. Клиника, диагностика, лечение.
Геморрагический васкулит ( анафилактиская пурпура. капилляротоксикоз. болезнь Шенлейна — Геноха).
Этиология не вполне ясна. Причинное значение имеют острые и хронические инфекции, токсико-аллергические факторы (яйца, рыба, молоко, прививки, некоторые лекарства, гельминты).
Патогенез сложен. Придается значение образованию токсических субстанций, влияющих на стенки кровеносных сосудов, увеличивая их проницаемость. Определенную роль отводят иммунокомплексным поражениям сосудистой стенки (обнаружение в коже и стенке сосудов иммуноглобулинов А, М, G, фибриногена, С,-комплемента) и иммунодефицит-ному состоянию (дефицит С2-комплемента).
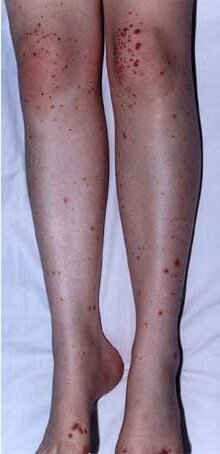
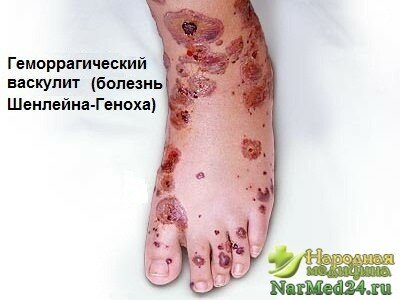
Клиническая картина. Болезнь чаще начинается внезапно, реже после краткого продромального периода (познабпивание, головная боль, недомогание), обычно после перенесенной инфекции (грипп, ангина и др.). Важным симптомом являются поражения кожи в виде папулезно-геморрагической, иногда буллезной сыпи. Кожные высыпания симметричны, локализуются главным образом на ногах вокруг суставов, хотя могут быть и на туловище, ягодицах, лице (щеки, нос, уши), руках; характерно дистальное расположение. После исчезновения сыпи на коже остается пигментация. Часто наблюдаются кожный зуд, парестезии. Нередко наряду с пурпурой у детей имеется отечность кистей, стоп, голеней типа отеков Квинке. Температура тела у большинства больных бывает повышенной до субфебрильных цифр.
Наличие гематурии свидетельствует о присоединении геморрагического нефрита. Частый симптом при пурпуре -боли в животе, возможны рвота с примесью крови, черный стул. Отмечаются боль в суставах и их припухлость. При лабораторных исследованиях отмечаются нейтрофильный лейкоцитоз со сдвигом влево, эозинофилия; альбумино-глобулиновый показатель снижен тем сильнее, чем тяжелее заболевание, количество протромбина понижено, повышена проницаемость капилляров. Чаще болеют дети дошкольного возраста. Длительность заболевания от 2-3 нед до нескольких лет. Различают острое (до 30-40 дней), подострое (в течение 2 мес и более), хроническое (клинические симптомы сохраняются до 1,5- 5 лет и более) и рецидивирующее течение (рецидивы до 3-4 раз и более на протяжении 3-5 лет и более), а также 3 степени активности: I степень (минимальная), II степень, при которой экссудативный компонент выражен отчетливо, и III степень (обильная экссудативно-геморрагическая сыпь нередко с везикулярными некротическими элементами; полиартрит; меняющие свою локализацию рецидивирующие ангионевротические отеки; тяжелый абдоминальный синдром с кровавой рвотой и кровавым стулом; поражение почек, сосудов печени, оболочек глаза, нервной, сердечнососудистой системы).
Необходимо дифференцировать от болезни Верльгофа и гемофилии.
Лечение. Важно соблюдать постельный режим не только в остром периоде болезни, но и в течение 1-2 нед после исчезновения сыпи. В тех случаях, когда установлена связь с инфекцией, применяют антибиотики широкого спектра действия. С целью гипосенсибилизации назначают димедрол, супрастин и другое антигистаминные препараты. В качестве противовоспалительных препаратов назначают салицилаты, амидопирин, анальгин. Карболен используют как средство, адсорбирующее гистаминоподобные вещества в кишечнике. Для уменьшения проницаемости сосудистой стенки применяют 10% раствор хлорида кальция, витамин С, рутин. В тяжелых случаях при абдоминальном, почечном и церебральном синдромах хороший эффект дает гормонотерапия (преднизолон), в очень тяжелых случаях применяют гепарин.
Прогноз в целом благоприятен, но становится серьезным при развитии абдоминального, почечного или церебрального синдрома.
Системные васкулиты у детей. Клиника, диагностика, лечение
Системные васкулиты – это гетерогенная группа заболеваний с первичными воспалительными и некротическими изменениями сосудистой стенки.
Этиология системных васкулитов: вирусы (цитомегаловирусы, вирус гепатита), бактерии (стрептококки, стафилококки, сальмонеллы), паразитарные заболевания (аскариды, филариотоз). Классификация васкулитов.
1. Первичные васкулиты с образованием гранулем (гигантокле-точный артериит, артериит Такаясу, гранулематоз Вегенера. синдром Чарджа-Стросса) и без образования гранулем (узелковый полиартериит, болезнь Кавасаки, микроскопический поли-ангит).
2. Вторичные васкулиты при ревматических болезнях (аортит при ревматоидном артрите, ревматоидный васкулит, васкулит при ревматических заболеваниях), при инфекциях (аортит при сифилисе, гепатите В, ВИЧ-инфекции).
1. Микроскопический полиангиит
Микроскопический полиангиит (микроскопический полиартериит) – некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, с преимущественным поражением мелких сосудов.
Клиника. В клинике доминируют симптомы гломерулонефри-та и легочного капиллярита.
Признаки: раннее развитие почечной недостаточности в связи с наличием экстракапиллярного гломерулонефрита (в анализах мочи гематурия, умеренная протеинурия). Отсутствие артериальной гипертензии. Легочный синдром: поражение верхних дыхательных путей – некротическое поражение слизистой носа (некротический ринит), не приводящее к деструктивным, деформирующим нос процессам, в нижних дыхательных путях – выраженные легочные геморрагические процессы (геморрагический капиллярит, легочное кровотечение).
2. Синдром Чарджа-Стросса
Синдром Чарджа-Стросса – гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражающий мелкие и средние сосуды.
Клиника. Бронхиальная астма в течение нескольких лет. Повышенное содержание эозинофилов в периферической крови и их миграция в ткани (хроническая эозинофильная инфильтрация легких). Тяжелые приступы БА + признаки системного вас-кулита (лихорадка, миалгии, артралгии, снижение веса). Поражение ЦНС (периферическая нейропатия, геморрагический инсульт). Поражение почек. Поражение ЖКТ (ишемия и перфорация стенки желудка или кишечника). Поражения кожи (болезненная пурпура преимущественно на нижних конечностях).
Критерии диагноза. Астма, эозинофилия > 10 %, изменения в околоносовых пазухах, синуситы, моно– или полинейропатия, непостоянные (летучие) инфильтраты легких, экстраваскулярная тканевая эозинофилия. Лабораторные критерии: гиперэозино-филия, увеличение иммуноглобулина Е, С-реактивного белка, ускорение СОЭ.
Лечение. Глюкокортикоиды, цитостатики, плазмаферез.
3. Гранулематоз Вегенера
Гранулематоз Вегенера – гранулематозное воспаление респираторного тракта, некротизирующий васкулит сосудов мелкого и среднего калибра, обычно сочетающийся с некротизирующим гломерулонефритом.
Выделяют 3 формы: локализованную, переходную, генерализованную. Лабораторные критерии: ускорение СОЭ, лейкоцитоз, гипергаммаглобулинемия.
Критерии диагноза. Критерии диагноза следующие.
1. Язвенно-некротическое поражение верхних дыхательных путей.
2. Прогрессирующие участки некроза ЛОР-органов с деструкцией хрящей.
3. Вовлечение глазной орбиты.
4. Большое количество эозинофилов, гранулемы в биоптате слизистой носа, перегородки, неба.
Лечение. Глюкокортикоиды, цитостатики, НПВП, антиагрегаты, антикоагулянты.
4. Болезнь Бехчета
Болезнь Бехчета – это васкулит, поражающий артерии мелкого и среднего калибра и проявляющийся клинической триадой рецидивирующим афтозным стоматитом, язвенно-некротическими изменениями половых органов и поражением глаз.
Диагностические критерии. Рецидивирующая язва полости рта (не менее 3-х раз в течение года): малые афты, большие афты, гер-петиформные высыпания. Также 2 из следующих признаков рецидивирующие язвы гениталий, поражение глаз (передний задний увеит). Поражение кожи (узловатая эритема, псевдофолликулиты, папуло-пустулезные воспаления, акнеформные узелки). Образование пустул в местах инъекций.
5. Узелковый полиартериит
Узелковый полиартериит – это некротизирующее воспаление артерий среднего и мелкого калибра без образования гранулем.
Клиника.
Клинические варианты.
1. Тромбоангиитический (ювенильный) – поражение сосудов кожи.
2. Висцеральный (классический):
1) поражение сосудов легких;
2) поражение сосудов ЖКТ;
3) поражение сосудов почек;
4) поражение сосудов сердца.
Диагностические критерии. Снижение массы тела более чем на 4 кг, сетчатое ливедо на коже, миалгия, слабость, снижение АД (особенно диастолического), артериографические изменения сосудов (аневризма, окклюзия). Биопсия – некротизирующий васку-лит.
Лечение. Глюкокортикоиды, цитостатики, симптоматическая терапия (ангиопротекторы, антигипертензивные, антикоагулянты). Геморрагический васкулит – это системное воспалительное заболевание, Ig А, депозитами, вызывающее поражение преимущественно капилляров, артериол и венул кожи, суставов, брюшной полости и почек, в основе которого лежит множественный тромбоваскулит. Чаще встречается у детей 4—11 лет и является классическим иммунокомплексным заболеванием.
Клинические синдромы. Кожный синдром – макулопапулезные высыпания на нижних конечностях с переходом на ягодицы. живот.
Суставной синдром – полиартралгии, артрит крупных суставов без деформации.
Абдоминальный синдром – резкие спастические боли в животе, усиливающиеся после приема пищи; тошнота, рвота.
Почечный синдром – микро-, макрогематурия, тяжелый ка-пилляротоксический гломерулонефрит.
Поражение ЦНС – головные боли, инсульты, субдуральные гематомы, убдуральные гематомы.
Диагностические критерии. Пальпируемая пурпура, возраст начала заболевания – моложе 20 лет, приступы болей в животе, гематурия, в биоптате гранулоцитарная инфильтрация в стенках арте-риол и венул.
Лечение. Исключение провоцирующих факторов, санация очагов инфекции, лечение основного заболевания, антикоагулянты и антиагреганты, противовоспалительная терапия, местное лечение. Артериит Такаясу – заболевание из группы СВ, характеризующееся гранулематозным воспалением аорты и ее ветвей с развитием панартериита; чаще проявляется у женщин 10–20 лет, хроническим воспалением с деструктивными изменениями в стенках крупных артерий, аорты и ее ветвей, которое сопровождается их стенозированием и ишемией кровоснабжае-мых органов.
Локализация процесса (IVанатомических типа).
1. Дуга аорты (I тип).
2. Область нисходящей брюшной аорты (II тип).
3. Смешанные формы (III тип).
4. Вовлечение легочной артерии и ее ветвей (IV тип). Клинические синдромы. Клинические синдромы в острой фазе воспаления: общевоспалительный, кардиоваскулярный, синдром недостаточности периферического кровотока, цереброваску-лярный, легочный, синдром артериальной гипертензии.
Критерии диагноза. Начало заболевания – до 40 лет, снижение пульса на плечевой артерии, разница АД на руках больше 10 мм рт. ст. шум, выслушиваемый над подключичной артерией и в аорте, перемежающаяся хромота, изменения на артериограмме.
Лечение. Консервативное (глюкокортикоиды, НПВП, препараты аминохинолинового ряда, цитостатики, лечение сопутствующей патологии – туберкулеза, антикоагулянты и антиагреганты, а-адреноблокаторы).
Хирургическое (иссечение окклюзионной части). Иссечение окклюзионной части сосуда.
Геморрагический васкулит лечение у детей | Как лечить васкулит
Геморрагический васкулит у детей (purpura shoenlein-henoch) или болезнь Шенлейна — Геноха, остро развивающееся инфекционно-аллергическое заболевание с преимущественным поражением микроциркуляторного русла кожи, суставов, желудочно-кишечного тракта и почек. Лечение геморрагического васкулита у детей должно быть комплексным.
Геморрагический васкулит лечение у детей на этапе диагностики
Диагноз геморрагического васкулита у детей с необходимостью лечения устанавливается на основании: симметричных геморрагических высыпаний на конечностях, редко — на лице и туловище; полиартрита с интенсивными болями в крупных суставах, не оставляющего суставных деформаций; выраженных приступообразных болей в животе в сочетании со рвотой, реже — желудочно-кишечными кровотечениями; умеренной протеинурии и микрогематурии или гломерулонефрита с почечной недостаточностью, возникших через 2 — 4 нед после проявления других симптомов геморрагического васкулита. Основной диагностический критерий заболевания, встречающийся у всех больных,-кожный геморрагический синдром.
Дифференциальный диагноз при необходимости лечения геморрагического васкулита у детей
В типичных случаях лечения диагноз геморрагического васкулита у детей не представляет трудности. Однако при быстром исчезновении кожного синдрома или появлении типичных высыпаний в поздние сроки перед лечением может возникнуть необходимость проведения дифференциального диагноза с ревматизмом, заболеваниями желудочно-кишечного тракта, гломерулонефритом.
При лечении и диагностировании ревматизма начальными симптомами также являются лихорадка, полиартрит, умеренный лейкоцитоз, увеличение СОЭ, однако в отличие от геморрагического васкулита быстро присоединяются кардит, иногда — малая хорея. Абдоминальный синдром наблюдается при лечении многих соматических, инфекционных и хирургических заболеваниях. Следует учитывать, что при геморрагическом васкулите у детей боли в животе не имеют определенной локализации, отличаются интенсивностью, но периодически исчезают; однако окончательный диагноз и назначение лечения геморрагического васкулита у детей возможны только при появлении кожных сыпей. В отличие от гломерулонефрита иной этиологии появлению изменений в моче при геморрагическом васкулите всегда предшествуют кожные изменения, боли в суставах или животе.
Синдром геморрагических высыпаний, боли и отечность суставов на фоне повышения температуры при лечении геморрагического васкулита наблюдаются иногда как начальные симптомы системной красной волчанки, при которой имеются нехарактерные для геморрагического васкулита у детей гематологические и иммунологические сдвиги: панцитопения, феномен волчаночных клеток, высокие титры антинуклеарного фактора в крови. Кожный геморрагический синдром, боли в суставах встречаются и при лечении септических состояний, но у таких больных отмечаются длительное повышение температуры, высокий лейкоцитоз со сдвигом влево, крупная геморрагическая сыпь без четкой симметричной локализации. Иногда кожный геморрагический синдром встречается при лечении лейкозов, для которого характерны изменения периферической крови и стернального пунктата.
Как лечить васкулит геморрагической формы у детей
При назначении лечения геморрагического васкулита у детей учитывают локализацию поражения, выраженность клинических симптомов геморрагического васкулита и возможные причины развития заболевания. Большое значение в лечении васкулита у детей имеет соблюдение строгого постельного режима, особенно при кожном геморрагическом синдроме. Отмечено, что нарушение постельного режима при лечении геморрагического васкулита приводит к появлению новых высыпаний. Только через 2 нед после исчезновения высыпания от геморрагического васкулита ребенок, находящийся на строгом постельном режиме, переводится на полупостельный, а затем — на общий. Необходимость назначения «почечного» стола возникает только у больных с выраженным гломерулонефритом; при сильных болях в животе в течение 2 — 3 дней ребенок получает щадящую диету, в остальных случаях назначают общий стол. Широко применяются при лечении васкулита у детей витамины (аскорбиновая кислота, рутин, витамины группы В) и антигистаминные препараты (димедрол, диазолин или тавегил).
Геморрагический васкулит лечение у детей препаратами
При болях в суставах или животе при лечении геморрагического васкулита у ребенка назначают обезболивающие средства, анальгин, литическую смесь из амидопирина, новокаина и димедрола. При наличии очаговой инфекции при лечении васкулита назначают антибиотики. Медикаментозное лечение геморрагического васкулита оказывает положительный эффект при геморрагическом васкулите, протекающем с ограниченными высыпаниями и умеренно выраженным суставным и абдоминальным синдромами. В остро текущих случаях геморрагического васкулита с бурным распространением кожных геморрагии, выраженным суставным, абдоминальным синдромами для лечения применяют средства с противовоспалительным и иммунодепрессивным действием (индометацин, преднизолон). Индометацин назначают в возрастных дозировках при сильных волнообразных болях в суставах. Преднизолон применяют для лечения геморрагического васкулита у детей коротким курсом, максимальная суточная доза составляет 1 мг/кг. Максимальную дозу при лечении дают в течение 1-2 нед, затем дозу снижают и полностью отменяют через месяц. При тяжелом течении геморрагического васкулита у детей с яркими геморрагическими проявлениями и изменением системы свертывания крови вводят подкожно гепарин по 200 — 300 ЕД/кг 4 раза в сутки до исчезновения геморрагических высыпаний и кишечных кровотечений. При лечении ревматического гломерулонефрита у детей назначается такая же терапия, как и при гломерулонефритах другого генеза.
Прогноз лечения геморрагического васкулита у детей
В большинстве случаев прогноз лечения геморрагического васкулита у детей благоприятный. Однако при генерализованных, тяжело протекающих формах геморрагического васкулита у детей с выраженным абдоминальным синдромом, а также в случае развития хронического гломерулонефрита может наступить летальный исход. Причиной смерти является перитонит или хроническая почечная недостаточность.
Как протекает геморрагический васкулит у детей?
Течение геморрагического васкулита у детей может быть острым, рецидивирующим и хроническим. В детском возрасте чаще наблюдается острое течение геморрагического васкулита с бурным волнообразным развитием геморрагических высыпаний, суставных и абдоминальных болей, а в ряде случаев — быстрым присоединением почечного синдрома. Однако встречаются и легкие острые формы геморрагического васкулита у детей, протекающие в виде моносиндрома (обычно кожного геморрагического) или сочетания двух синдромов. Выздоровление после геморрагического васкулита у детей наступает к концу месяца. В настоящее время даже при лечении геморрагического васкулита он нередко принимает рецидивирующее (до 3 мес) или хроническое течение. При хроническом течении лечение обострения геморрагического васкулита наблюдаются нередко на протяжении нескольких лет. Хроническое течение более свойственно вариантам заболевания с поражением почек, но может быть и у больных без почечного синдрома.
Симптомы геморрагического васкулита у детей
Геморрагический васкулит у детей при лечении клинически характеризуется повышением температуры и различным сочетанием типичных синдромов — кожного геморрагического, суставного, абдоминального и почечного. Геморрагический васкулит у детей при лечении протекает остро с возможным выздоровлением или рецидивами. Встречается как самостоятельная болезнь и как синдром геморрагического васкулита при инфекционных, ревматических и гематологических заболеваниях. Частота геморрагического васкулита при лечении у девочек и мальчиков одинакова, болеют преимущественно дети младшего и старшего школьного возраста.
Клиническая картина при лечении геморрагического васкулита
Типичными клиническими проявлениями геморрагического васкулита у детей являются следующие синдромы: кожный, геморрагический, суставной, абдоминальный и почечный. Геморрагический васкулит начинается остро. У большинства заболевших детей температура повышается до 38 — 39 °С, утрачивается аппетит, появляется слабость. Через 1-2 дня лечения, а иногда в первые часы болезни появляются кожные высыпания, припухлость и болезненность суставов, боли в животе. Реже болезнь при лечении развивается постепенно, когда в течение 1-2 нед отмечаются недомогание, ухудшение аппетита, субфебрилитет, после чего выявляются типичные синдромы. В редких случаях геморрагические высыпания возникают внезапно у ребенка с хорошим самочувствием и нормальной температурой.
Клиника может быть представлена только одним или несколькими синдромами в различных сочетаниях. Клинические проявления геморрагического васкулита у детей могут быть яркими и слабовыраженными.
Кожный геморрагический синдром у детей при лечении
Наиболее характерным и ведущим в постановке диагноза является кожный геморрагический синдром, который наблюдается у всех больных детей. Кожные высыпания служат первым проявлением геморрагического васкулита при лечении, хотя в ряде случаев они появляются на фоне суставного или абдоминального синдрома. Сыпь — мелкоточечные кровоизлияния, петехии, иногда — уртикарные и пятнисто-папулезные элементы, которые в динамике превращаются в геморрагическое пятно. Высыпания при лечении геморрагического васкулита у детей располагаются симметрично на стопах, голенях, бедрах, ягодицах, разгибательной поверхности предплечий и плеч, в области пораженных суставов, заканчиваясь обычно четкой линией отграничения геморрагии от неповрежденной кожи. И только в тяжелых случаях лечения геморрагического васкулита сыпь распространяется на туловище, лицо, слизистые оболочки; геморрагии сливаются в обширные участки, на месте которых может образоваться некроз. Со 2-х суток после появления геморрагические высыпания начинают угасать, последовательно принимая синюшно-коричневый, коричневый, желтоватый оттенок. Характерная черта кожного синдрома — волнообразность высыпаний. Обычно наблюдаются 2 -4 и более волны, поэтому при осмотре больного выявляются и свежие, и угасающие геморрагии.
Геморрагический суставной синдром при лечении геморрагического васкулита у детей
Вторым по частоте является суставной синдром при лечении васкулита у детей. Поражение суставов обычно носит симметричный характер. Изменения распространяются на несколько крупных суставов, преимущественно коленные, голеностопные, лучезапястные и локтевые, реже — плечевые и мелкие суставы кисти. Боли, отек и гипофункция суставов при лечении васкулита удерживаются в течение 2 — 3 дней, затем затихают. Однако, как и кожный синдром, суставной синдром при геморрагическом васкулите имеет волнообразное течение. Нередко боли в суставах бывают столь сильными, что ребенок плачет, не дает дотронуться до суставов и накрыть себя одеялом. В таких случаях суставы находятся в согнутом положении при лечении, движения в них ограничены, но с исчезновением болей функция суставов полностью восстанавливается. Наряду с кожным и суставным синдромами при лечении геморрагического васкулита могут наблюдаться мышечные боли и ангионевротические отеки.
Геморрагический абдоминальный синдром при лечении васкулита у детей
Абдоминальный синдром при лечении геморрагического васкулита является третьим по частоте возникновения. В бурно протекающих случаях геморрагического васкулита он развивается волнообразно, одновременно с кожным и суставным синдромами, но может возникнуть и как первый симптом заболевания у детей. Клиническими проявлениями абдоминального синдрома при лечении васкулита у детей являются боли в животе, рвота, иногда желудочно-кишечное кровотечение. Боли в животе появляются внезапно, носят приступообразный характер и не имеют четко очерченной локализации. Часто боли в животе интенсивные, мучительные, могут сопровождаться тошнотой, рвотой, учащением стула. Иногда в рвотных массах и кале обнаруживаются прожилки крови. В отдельных тяжелых случаях наблюдается значительная потеря крови со рвотой и стулом. В момент болевого приступа ребенок беспокоится, кричит, на лице выражение страдания, положение вынужденное — лежит на боку с приведенными к животу ногами. При ослаблении болей при геморрагическом васкулите ребенок продолжает лежать неподвижно, боясь изменением положения вызвать новый приступ. При осмотре больного живот бывает запавшим или вздутым, при пальпации определяется разлитая болезненность области живота. При сильных болях при геморрагическом васкулите нередко дети боятся обследования и щадят при пальпации живот, поэтому может возникнуть ложное мнение об остром животе. Тем не менее при лечении выраженного абдоминального синдрома необходимо совместное наблюдение больного педиатром и хирургом, так как геморрагический васкулит в тяжелых случаях может осложниться инвагинацией или перфорацией кишечника.
Геморрагический почечный синдром при лечении васкулита у детей
Почечный синдром при лечении наблюдается реже, чем остальные типичные клинические проявления геморрагического васкулита. Он встречается при генерализованных его формах и присоединяется только на 2 -4-й неделе заболевания. Обычно у больных геморрагическим васкулитом отмечается умеренная протеинурия с микрогематурией, которые исчезают на фоне лечения. Нарушений почечных функций при правильном лечении васкулита не бывает. В редких случаях наблюдается подострый или хронический гломеру-лонефрит с развитием хронической почечной недостаточности. Отмечено, что при волнообразном течении геморрагического васкулита у детей и ранних сроках появления изменений в моче почечный синдром приобретает затяжное тяжелое течение и нуждается в комплексном лечении.
Лабораторные данные при лечении геморрагического васкулита
В остром периоде лечения определяются изменения периферической крови, диспротеинемия. На высоте клинических проявлений геморрагического васкулита у детей, особенно в случаях с абдоминальным синдромом и гломерулонефритом, у большинства больных увеличивается СОЭ (до 20 50 мм/ч), отмечается умеренный нейтрофильный лейкоцитоз, при лечении геморрагического васкулита нередко наблюдаются повышение содержания белка плазмы и диспротеинемия за счет повышения альбуминовой фракции. При лечении гломерулонефрита, протекающем с нефротическим синдромом, количество белка плазмы уменьшается, повышается содержание холестерина. С исчезновением клинических симптомов все показатели крови нормализуются.
Причины возникновения геморрагического васкулита у детей
Этиология геморрагического васкулита у детей
Геморрагический васкулит — это полиэтиологическое заболевание, в развитии которого имеет значение ряд эндогенных и экзогенных факторов. Большую роль играют инфекции. Заболевание чаще развивается у детей с хроническим тонзиллитом, кариесом зубов, туберкулезной инфекцией. Нередко геморрагический васкулит у детей начинается через 1-4 нед после ангины, ОРВИ, скарлатины или другого детского инфекционного заболевания. Наряду с инфекционным фактором возможными причинами геморрагического васкулита у детей могут быть вакцинация, лекарственная непереносимость, пищевая аллергия, травма, охлаждение. Определенное значение имеет состояние макроорганизма: реактивность ребенка, наследственная предрасположенность к аллергическим болезням.
Патогенез геморрагического васкулита
Микробный или другой причинный агент приводит к сенсибилизации организма, на фоне чего при воздействии разрешающего фактора развивается гиперергическая реакция, в патогенезе которой ведущую роль играют изменение иммунных механизмов и нарушение системы свертывания крови. Изменения при лечении геморрагического васкулита касаются как гуморального, так и клеточного иммунитета с развитием гиперчувствительности по типу реакции Артюса и Санарелли — Шварцмана. При геморрагическом васкулите у детей выражены также аутоиммунные процессы с образованием иммунных комплексов и фиксацией их преимущественно на уровне vasa vasorum, что имеет особое значение в формировании гломерулонефрита. Воспалительные изменения и нарушение проницаемости сосудистой стенки усугубляют увеличивающийся у больных выброс вазоактивных аминов — гистамина, серотонина, кининов. Нарушения свертывающей системы крови проявляются в виде внутрисосудистой гиперкоагуляции — повышения тромбопластинообразования, нарастания концентрации фибриногена, активации фибринолитической системы. Итогом поражения сосудистой стенки при лечении васкулита у детей, нарушения ее проницаемости и изменения системы свертывания крови являются выраженные микроциркуляторные расстройства с образованием геморрагии, в тяжелых случаях — вплоть до очагов некроза.
Патологическая анатомия при лечении васкулита у детей
При лечении геморрагического васкулита имеет место системное поражение микроциркуляторного русла, иногда в патологический процесс вовлекаются также мелкие артерии. Макроскопические изменения при геморрагическом васкулите проявляются в виде кожных геморрагии (редко — геморрагии и отека тканей суставных сумок), точечных или крупных кровоизлияний и мелких некрозов на слизистой оболочке пищеварительного тракта (чаще в тонкой и толстой кишках, червеобразном отростке). Воспалительный и деструктивный процессы могут переходить на мышечную и серозную оболочки кишечника, что приводит к возникновению перитонита. Почки могут быть внешне не изменены или имеют макроскопические признаки, свойственные диффузному гломерулонефриту.
Микроскопическое исследование выявляет деструктивные, деструктивно-продуктивные и продуктивные артериолиты, капилляриты, венулиты с последовательным развитием мукоидного набухания, фибриноидного и пролиферативного изменения стенки сосудов с исходом в склероз пораженных участков.
Материалы на эту же тему:
© Янина Лебедева, педиатр