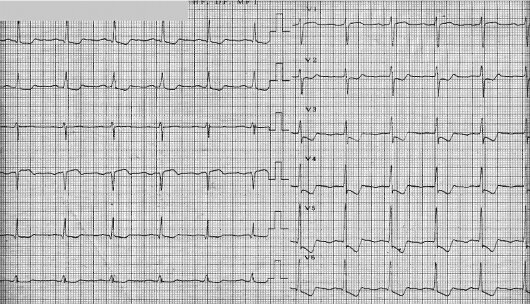
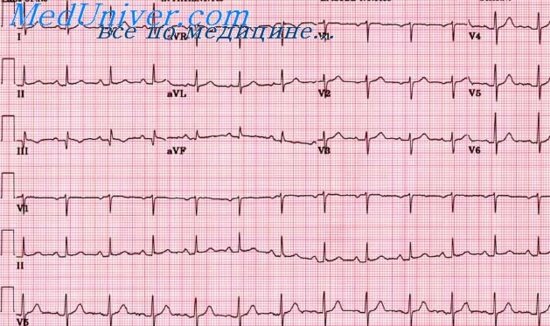
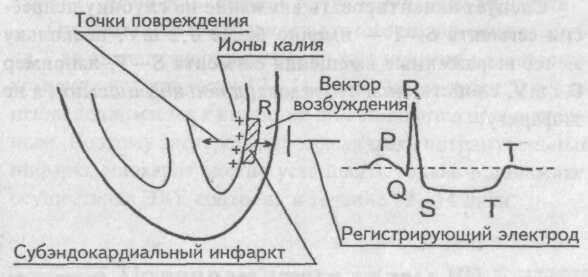
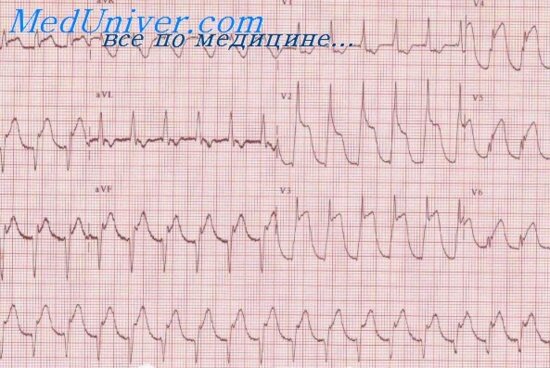
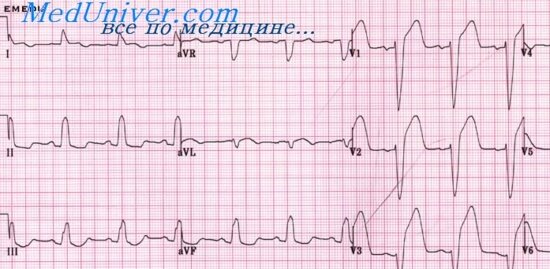
Дифференциальная диагностика инфаркта миокарда
Таблица 1. Дифференциальная диагностика боли в груди.
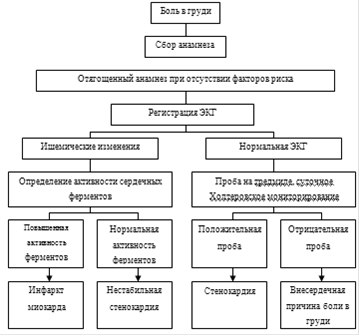
1. Стенокардия:
при инфаркте боли носят нарастающий характер;
большая интенсивность болей при инфаркте;
при инфаркте миокарда больные беспокойны, возбуждены;
при стенокардии — заторможены;
при инфаркте отсутствует эффект от нитроглицерина;
при инфаркте боли длительные, иногда часами. Более 30 минут;
при стенокардии четкая иррадиация, при инфаркте — обширная;
наличие сердечно-сосудистой недостаточности более свойственно инфаркту миокарда;
окончательная диагностика по ЭКГ, ферментам.
. Острая коронарная недостаточность:
Это затянувшийся приступ стенокардии с очаговой дистрофии миокарда, т.е. промежуточная форма.
длительность боли от 15 мин. до 1 часа, не более;
при обеих отсутствует эффект от нитроглицеринов;
изменения ЭКГ характеризуются смещением сегмента ST ниже изоуровня, появляется отрицательный зубец Т. В отличии от стенокардии: приступ прошел, а изменения на ЭКГ остаются. В отличии от инфаркта: изменения ЭКГ держатся только 1-3 дня и полностью обратимы;
нет повышения активности ферментов, т.к. нет некроза.
. Перикардит: болевой синдром сходен с таковым при инфаркте миокарда.
боль длительная, постоянная, пульсирующая, но нет нарастающего волнообразного нарастания болей;
нет предвестников ( стабильной стенокардии );
боли четко связаны с дыханием и положением тела;
признаки воспаления ( повышение температуры, лейкоцитоз ) появляются не после начала болей, а предшествуют или появляются вместе с ними;
шум трения перикарда, сохраняется долго;
на ЭКГ: смещение сегмента ST выше изолинии, как и при инфаркте миокарда, но нет дискордантности и патологического зубца Q — главного признака инфаркта миокарда. Подъем сегмента ST происходит практически во всех отведениях, т.к. изменения в сердце носят диффузный характер, а не очаговый как при инфаркте миокарда.
При перикардите, при возвращении сегмента ST на изолинию, зубец Т остается положительным, при инфаркте — отрицательным.
. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта миокарда).
1. возникает остро, резко ухудшается состояние больного;
2. острые загрудинные боли, охватывающие всю грудную клетку;
. при эмболии на первый план выступает дыхательная недостаточность;
причиной эмболии бывает мерцательная аритмия, тромбофлебит, оперативные вмешательства на органах малого таза;
чаще наблюдается эмболия правой легочной артерии, поэтому боли чаще отдают вправо;
признаки острой сердечной недостаточности по правожелудочковому типу
ЭКГ напоминает инфаркт миокарда в правых V1, V2, есть признаки перегрузки правого сердца, может быть блока да правой ножки пучка Гисса. Эти изменения исчезают через 2-3 дня;
эмболия часто приводит к инфаркту легкого:
рентгенологически: затемнение клиновидной формы, чаще справа внизу.
. Расслаивающая аневризма аорты: чаще всего возникает у больных с высокой артериальной гипертензией. Нет периода предвестников. Боли сразу носят острый характер, кинжальные, характерно мигрирование болей по мере расслаивания. Боли распространяются в поясничную область и нижние конечности. В процесс начинают вовлекаться другие артерии — возникают симптомы окклюзии крупных артерий, отходящих от аорты. Отсутствует пульс на лучевой артерии, может наблюдаться слепота. На ЭКГ нет признаков инфаркта миокарда. Боли атипичны, не снимаются наркотиками.
. Печеночная колика: необходимо дифференцировать с абдоминальной формой инфаркта миокарда:
бывает чаще у женщин;
есть четкая связь с приемом пищи;
боли не носят нарастающего, волнообразного характера, чаще иррадиируют вправо вверх;
часто повторная рвота;
локальная болезненность, однако это бывает и при инфаркте миокарда в следствии увеличения печени;
Наши партнеры
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЙ В ГРУДНОЙ КЛЕТКЕ
Опубликовано 27.08.2013 | Автор: oberarzt
Ирина Александровна Зборовская – директор Федерального бюджетного государственного учреждения «Научно-исследовательский институт клинической и экспериментальной ревматологии» РАМН, профессор кафедры госпитальной терапии с курсом клинической ревматологии факультета усовершенствования врачей Волгоградского государственного медицинского университета, д.м.н.
— стабильная стенокардия;
— нестабильная стенокардия;
— инфаркт миокарда;
— системные васкулиты
Клинический протокол диагностики и лечения «Инфаркт миокарда без подъема сегмента ST, без зубца Q осложненный»
протоколом Экспертной комиссии
4. Сокращения, используемые в протоколе:
АГ — артериальная гипертензия
АД — артериальное давление
АКШ — аортокоронарное шунтирование
АЛТ — аланинаминотрансфераза
АО — абдоминальное ожирение
БАК — биохимический анализ крови
БКА — болезнь коронарных артерий
БКК — блокаторы кальциевых каналов
БЛНПГ — блокада левой ножки пучка Гисса
ГКМП — гипертрофическая кардиомиопатия
ГЛЖ — гипертрофия левого желудочка
ЕОК — Европейское общество кардиологов
ЖЭ — желудочковая, экстрасистолия
ТТГ — тиреотропный гормон
УЗДГ — ультразвуковая допплерография
ФК — функциональный класс
ТФН — толерантсность к физической нагрузке
ФР — факторы риска
ХОБЛ — хроническая обструктивная болезнь легких
ХСН — хроническая сердечная недостаточность
ХС ЛПВП — холестерин липопротеидов высокой плотности
ХС ЛПНП — холестерин липопротеидов низкой плотности
ЧKB — чрескожное коронарное вмешательство
ЧСС — частота сердечных сокращений
ЭКГ — электрокардиография
ЭхоКГ — эхокардиография
GRACE — Глобальный регистр острых коронарных событий
DES — стент с лекарственным покрытием
BMS — стент без лекарственного покрытия
5. Дата разработки протокола: 2013 год.
6. Категория пациентов: пациенты с подозрением на ОКС без подъема сегмента ST.
7. Пользователи протокола: врачи скорой помощи, реаниматологи, терапевты, кардиологи, интервенционные кардиологи, кардиохирурги.
8. Указание на отсутствие конфликта интересов: отсутствует.
9. Определение: (EOK, 2012)
Термин «острый инфаркт миокарда» (асutе myocardial infarction) (ОИМ/АМІ) необходимо использовать, когда есть клинические доказательства некроза миокарда, обусловленные ишемией миокарда. В данных условиях при любом из ниже перечисленных случаев ставится диагноз инфаркта миокарда.
Обнаружение повышения и/или снижения уровня (значений) сердечных биомаркеров (предпочтительно тропонина) при условии, чтобы как минимум одно значение было выше 99-го процентиля верхнего референтного предела, и это повышение уровня биомаркера сочеталось как минимум с одним из следующих признаков:
— симптомы ишемии;
— новые или вероятно новые значительные изменения сегмента ST и зубца Т или появление блокады левой ножки пучка Гиса;
— появление патологических зубцов Q на ЭКГ;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда;
— выявление внутрикоронарного тромба при коронароангиографии или аутопсии.
Сердечная смерть с симптомами, указывающими на ишемию миокарда, и, возможно, вновь появившиеся ишемические изменения на ЭКГ или вновь появившаяся блокада левой ножки пучка Гиса (БЛНГТГ), в условиях когда смерть наступила до того, как были взяты анализы крови или до, того как могли повыситься уровни биомаркеров некроза миокарда.
Инфаркт миокарда, связанный с чрескожным коронарным вмешательством, по соглашению устанавливается при повышении уровня сердечных тропонинов более, чем в 5 раз по отношению к уровню 99-го процентиля верхнего относительного лимита или при повышении уровня тропонина более, чем на 20%, если отмечалось повышение исходного уровня при его стабильном значении или снижении в динамике. Кроме динамики уровня тропонинов должен наблюдаться один из следующих признаков:
— симптомы ишемии миокарда;
— новые признаки ишемии на ЭКГ или новая блокада ЛНПГ;
— ангиографически доказанное нарушение проходимости основных коронарных сосудов или ветвей;
— выраженное замедление кровотока или эмболия;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда.
Инфаркт миокарда, связанный с тромбозом стента по данным ангиографии или аутопсии, при установлении ишемии и подъема и/или снижения кардиальных биомаркеров так, чтобы как минимум одно значение было выше 99-го процентиля верхнего референтного предела, но при этом, смерть, наступила до того, как сердечные биомаркеры высвободились в кровь или до того, как повысились значения сердечных биомаркеров.
Инфаркт миокарда, связанный с коронарном шунтированием по соглашению устанавливается при повышении уровня сердечных тропонинов более, чем в 10 раз по отношению к уровню 99-го процентиля верхнего относительного лимита у пациентов с исходно нормальным уровнем тропонини (≤99-ого процентиля)
Кроме повышения уровня тропонинов должен наблюдаться один из следующих признаков:
— новый патологический зубец Q или новая блокада ЛНПГ;
— ангиографически документированная окклюзия шунта или новой артерии;
— обнаружение новых очагов нежизнеспособного миокарда или новых очагов нарушения движения стенок при различных методах визуализации миокарда.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
10. Клиническая классификация:
Таблица 1 — Классификация типов инфаркта миокарда (ESC/ACCF/AHA/WHF, 2007)