Варикоз MED PLUS
 Венарус при тромбозе
Венарус при тромбозе
 07.12.2014 |
07.12.2014 |  Автор admin
Автор admin
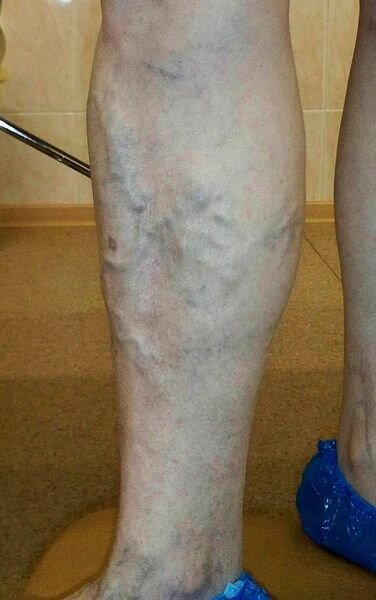
Главная » Варикозное расширение вен » Лечение варикоза без операции
При варикозном расширении вен используют различные методы лечения: консервативное, склерозирующее и хирургическое. Какой из способов лечения выбрать, врач решает, учитывая стадию заболевания. На начальных этапах, когда поражены небольшие внутрикожные вены (они видны в виде «сосудистых звездочек», или «сетчатого варикоза»), хирургические методы лечения не используют.
Лечение варикоза без операции
Консервативное лечение, которое применяют на начальных этапах развития болезни, направлено на то, чтобы затормозить дальнейшее прогрессирование заболевания, но избавить человека от недуга окончательно оно не может. Его применяют при наличии противопоказаний для хирургического вмешательства, а также при развитии заболевания у беременных. При варикозном расширении вен нижних конечностей показана компрессионная терапия: рекомендуют бинтование пораженной конечности эластичным бинтом, ношение эластичных чулок (эластическая компрессия). Бинтование проводят от пальцев до коленного сустава, когда больной утром еще находится в постели. Каждый виток бинта накладывают с одинаковым натяжением. Это ведет к уменьшению или исчезновению боли, чувства тяжести в ногах, снижает вероятность образования тромбов.
Компрессионные методы лечения
Применение компрессионной терапии требует определенных навыков и терпения у больного человека. Компрессионные чулки, которые используются в настоящее время, можно купить в ортопедических магазинах по рецепту врача. Чулки различаются в зависимости от давления, которое они оказывают. Это имеет важное значение, так как в зависимости от степени выраженности заболевания подбирают подходящие чулки:
- для начальной стадии заболевания подходят чулки 1 класса;
- для более выраженной стадии — 2 класс;
- при распространении варикозных узлов — 3 класс;
- при далеко зашедших формах заболевания, а также после перенесенных тромбозов — 4 класс.
Компрессионные чулки
Лечение варикоза без операции — фото
Использование компрессионных чулок, когда человек впервые их одевает, связано с большими неудобствами. Поначалу бывает трудно обойтись без посторонней помощи, т. к. нужно применять усилие. У некоторых людей ношение чулок вызывает неприятные ощущения (например, стеснение дыхания). Это связано с перемещением крови из нижних конечностей в грудную клетку. К сожалению, из-за этого неприятного чувства люди отказываются от этого метода лечения. Но, прежде чем принять такое решение, стоит попробовать перейти на чулки с более низким классом компрессии.
Врачи советуют надевать чулки утром, находясь в постели. В этот период в венах нижних конечностей находится небольшой объем крови. В последующем, после подъема, объем крови в них значительно увеличивается. Чулки следует надевать сухими руками. Нужно следить также за тем, чтобы кожа ног также была сухой. В противном случае необходимо применять тальк для подсушивания. Чулки удобнее сначала вывернуть наизнанку, а потом поглаживающими движениями натянуть на ногу. Некоторые фирмы-производители компрессионных чулок выпускают специальные приспособления, облегчающие их надевание.
Ношение компрессионных чулок приводит к значительному улучшению самочувствия, останавливает дальнейшее развитие болезни, способствует профилактике осложнений варикозного расширения вен ног.
Флебосклерозирующая терапия — лечим варикоз без операций
Более эффективна флебосклерозирующая терапия. Она обычно применяется в комбинации с другими методами лечения. При склерозирующей терапии в варикозный узел или расширенную вену вводят специальный склерозирующий раствор. В результате внутренняя оболочка вены (интима) разрушается, стенки вены склеиваются. На этом участке формируется фиброзное уплотнение в виде тяжа. Этот метод лечения не применяют при значительном расширении просвета сосуда, при развитии тромбофлебита, при гнойничковых заболеваниях.
В настоящее время широко применяют лечение с использованием лазера. Такими способами можно устранить варикозно расширенные вены диаметром не более 3—5 мм.
В качестве средства для профилактики тромбозов вен нижних конечностей применяют мази с гепарином или с троксавазином. Эти препараты препятствуют формированию тромботических сгустков, уменьшают воспалительную реакцию и болевые ощущения. Из медикаментозных препаратов при варикозном расширении вен в некоторых случаях применяют:
- препараты, улучшающие микроциркуляцию;
- препараты, укрепляющие сосудистую стенку (ангиопротекторы). Они повышают тонус вен, уменьшают проницаемость капилляров, улучшают свойства крови;
- мочегонные средства;
- сердечные гликозиды.
Особое место в лечении занимает борьба с трофическими осложнениями. Это длительный процесс, который в зависимости от стадии заболевания требует применения тех или иных лечебных мер. Так, при развитии дерматитов хороший эффект дает местное применение гормональных мазей. При мокнущей экземе рекомендуют холодные примочки с 0,01%-ным раствором перманганата калия. В случае нагноения трофической язвы показано применение протео-литических ферментов, которые способствуют скорейшему отторжению гнойных масс и очищению поверхности язвы. В последующем для ускорения заживления раны показаны препараты других групп, которые стимулируют рост эпителия. Только после заживления трофической язвы врач решает вопрос о проведении операции на венах.
Применение фототерапии
При варикозном расширении вен применяют повязки с листьями мать-и-мачехи. Для этого берут ткань, по длине примерно равную длине голени. На нее накладывают листья разной стороной, поочередно один лист — «матерью», другой — «мачехой». Когда вся ткань покрыта листьями, их закрывают бинтом. Такая повязка накладывается на ночь. С ней можно ходить в течение всего следующего дня. Вечером ее разворачивают и переворачивают листья. Причем, на то место, где был лист стороной «матери» накладывают лист стороной «мачехи», и наоборот. Если нет возможности ходить с повязкой днем, утром ее снимают и до вечера хранят в холодильнике. Такая процедура проделывается в течение 10 дней. После этого делают короткий перерыв (на 2—3 дня) и снова продолжают лечение в течение 2 месяцев. Обычно к 7-му дню наступает значительное улучшение состояния. Если же этого не произошло, дальше использовать листья нецелесообразно.
Можно заменить листья мать-и-мачехи капустными, но зелеными. Капустные листья эффективны в случаях, когда нет тромбоза вен. При тромбозе все же лучше помогает мать-и-мачеха, особенно если на коже появились трофические язвы. В таких случаях помогает настой: 3 листа мать-и-мачехи заливают 1 стаканом кипятка, кипятят на слабом огне в течение 10 минут. После этого оставляют до остывания, затем процеживают. Настой выпивают в течение дня по 1/4 стакана. Настой применяют одновременно с повязками из листьев на ноги.
Пораженные участки можно несколько раз в день смазывать такой мазью: по 10 г порошка цветков ромашки, листьев и цветков шалфея, 50 г растертых плодов каштана и 5 г картофельного крахмала смешивают. Смесь заливают 200 г горячего куриного жира и выдерживают 2,5 часа на водяной бане. После этого дают настояться ночь. Утром вновь доводят до кипения, процеживают, отжимают и остужают.
Настой из березовых почек
Можно смазывать воспаленные места настойкой из березовых почек. Для ее приготовления 0,5-литровую бутылку на 1/3 объема заполняют березовыми почками и заливают до горлышка водкой. Настаивают в течение 20 дней, периодически встряхивая.
Воспаленные венозные узлы можно смачивать и осторожно растирать спиртовой настойкой цветков белой акации.
Болгарская народная медицина рекомендует при варикозном расширении вен применять спелые помидоры. Для этого помидор разрезают на дольки, которые и прикладывают к расширенным венам на 3— 4 часа. Затем ломтики заменяют на свежие.
На вздувшиеся вены можно накладывать компрессы из картофеля. Для приготовления компресса кашицу из свеженатертого сырого картофеля наносят на воспаленные участки слоем в 1 см, прикрывают 6— 7 слоями марли, оставляют на 4—5 часов. По истечении этого времени кашицу заменяют на свежую или смачивают марлевую салфетку соком сырого тертого картофеля.
Другой болгарский рецепт: зеленые грецкие орехи заливают оливковым маслом и оставляют на солнце 40 дней. Полученной мазью нужно регулярно мазать воспаленные места, пока мазь не закончится.
Лечебные ванны при варикозе
При варикозном расширении вен хороший эффект дает принятие лечебных ванн. Особенно рекомендуют ванны из веток дуба, каштана, ивы. Для приготовления ванны берут по 300 г веток дуба, каштана и ивы, кладут в эмалированное ведро, заливают холодной водой, кипятят. После 30 минут кипения добавляют по 200 г трав сушеницы топяной, череды, ромашки и зверобоя. Снимают с огня и оставляют на ночь. Отдельно отваривают или распаривают 3 буханки ржаного хлеба и вливают отвар в ванну. Такие ванны следует принимать ежедневно перед сном в течение 30— 40 минут при температуре воды 38—43 «С. Курс лечения составляет 20 дней, после чего делают перерыв (5—10 дней) и повторяют лечение.
Еще одни рецепт: собирают листья головки полыни серебристой, сразу растирают их в ступке. 1 ст. ложку сырья смешивают с 1 ст. ложкой кислого молока или сметаны. Полученную массу наносят ровным слоем на марлю и прикладывают к участкам с расширенными венами на 1,5—2 часа. Такие повязки можно регулярно применять в течение 4—5 дней, после чего делают перерыв на 2—3 дня и курс лечения снова повторяют.
Кору лещины (лесного орешника) смешивают в равных частях с цветками арники горной. 2 ст. ложки полученной смеси заливают 600 мл кипятка и настаивают ночь в термосе. Утром полученный настой можно пить; принимать по ‘/3 стакана 3 раза в день до еды.
Читайте также:
Опубликовано 25.01.2012 в 09:54
Источник: http://mednewsbig.ru/varikoz/147-lechenie-varikoza-bez-operatsii.html
Что лучше и эффективнее при варикозе по отзывам врачей и пациентов: Венарус или Детралекс
Варикозное расширение вен и воспаление геморроидальных узлов – это две болезни, распространение которых на сегодняшний день достаточно велико во всем мире. Они могут поражать людей самого разного возраста, социального положения и профессий.
Для борьбы с ними было изобретено множество различных препаратов, в том числе мазей, гелей, таблеток от варикоза. Что касается последних, то наиболее часто врачи выписывают рецепт на два их наименования: Детралекс и его аналог Венарус.
Что же представляют из себя эти продукты фармакологии и являются ли они достаточно эффективными в борьбе с геморроем и варикозом – об этом далее в статье.
Область применения препаратов
Данные препараты являются венотонизирующими средствами и способствуют укреплению стенок сосудов и капилляров, уменьшению застоя крови в венах, устранению отеков, помогают при лечении судорог в нижних конечностях.
Они являются аналогами, но при этом имеют свои отличия, плюсы и минусы.
Что из себя представляет Венарус
Что касается перпарата Венарус, то его активными веществами являются диосмин и гесперидин.
Он оказывает ангиопротекторное и венотонизирующее действие, то есть расширяет сосуды, улучшает микроциркуляцию крови, препятствует ее застою, уменьшает отечность тканей и укрепляет капилляры.
Производителем данного препарата является Россия. Выпускается Венарус в виде розово-оранжевых таблеток.
Из организма он выводится благодаря почкам и желудочно-кишечному тракту в течение 11 часов.
Продают Венарус строго по рецепту. прием таблеток осуществляется во время еды днем и вечером.
Показания к его назначению: вторая и третья стадия геморроя, судороги ног, отеки, трофические язвы, возникающие при варикозном расширении.
Но, при всех положительных характеристиках, бывают случаи, когда препарат оказывается малоэффективным.
Если курс лечения длится уже три месяца, но результатов нет, прием Венаруса следует прекратить.
Плюсы и минусы препарата
Среди положительных характеристик препарата можно выделить такие:
- возможность приема во время беременности;
- хорошие отзывы тех, кто пользовался данным препаратом;
- приемлемая цена.
В минусы можно включить следующее:
- действие препарата заметно лишь по прошествии 18 дней с начала курса лечения;
- для закрепления положительного эффекта необходимо принимать препарат довольно длительное время – три, а то и четыре месяца.
Побочные эффекты таблеток
Побочные эффекты при приеме Венаруса:
- ощущение усталости;
- появление головокружений;
- возникает расстройство желудка, изжога;
- появляется кожная аллергия на препарат.
Противопоказания к применению
- проблемы с сердцем и артериальным давлением;
- наличие аллергии на вещества, содержащиеся в лекарственном средстве;
- в период кормления грудью стоит исключить прием Венаруса, так как учеными не изучено, выделяется ли препарат вместе с молоком.
 Если не помогает медикаментозное лечение и пасуют даже самые качественные препараты назначается операция кроссэктомия. Подробнее в нашей статье.Какие народные методы лечения трофической язвы считаются самыми действенными и рецепты вы можете найти здесь .
Если не помогает медикаментозное лечение и пасуют даже самые качественные препараты назначается операция кроссэктомия. Подробнее в нашей статье.Какие народные методы лечения трофической язвы считаются самыми действенными и рецепты вы можете найти здесь .
Детралекс – что это за препарат
Что касается Детралекса, то его активные вещества те же самые, что и у Венаруса – диосмин, гесперидин. Он тонизирует вены, препятствует застою крови в них, обладает антиоксидантным эффектом, уменьшает проницаемость стенок капилляров.
Обычно его назначают при таких симптомах:
- острая форма геморроя;
- венозная недостаточность;
- усталость ног, которая наблюдается по утрам;
- ощущение тяжести в ногах;
- наличие трофических язв;
- боли в нижних конечностях;
- судороги;
- появление отеков на стопах и голенях.
Выпускается в форме таблеток. Обычно применяется в дозах по 2 таблетки в день во время еды. Выводится из организма на протяжении 11 часов. Курс приема при хронической стадии геморроя составляет примерно 3 месяца.
Плюсы и минусы таблеток
К положительным сторонам Детралекса можно отнести такие:
- эффект от приема препарата ощущается довольно скоро после начала курса лечения, если соблюдать регулярность;
- его можно применять во время беременности.
Среди минусов препарата можно отметить разве что его более высокую стоимость. Это объясняется тем, что его производителем является Франция.
Побочные эффекты
Среди основных стоит отметить:
- расстройство пищеварения;
- возникновение неустойчивости нервной системы, ощущения морального дискомфорта;
- тошнота и рвота.
Противопоказания к применению
Какие основные противопоказания препарата:
- не рекомендуется применять при кормлении грудью;
- при наличии непереносимости компонентов препарата;
- при артериальной гипертензии;
- детям до 18 лет.
Сравнение двух аналогов
Как можно было заметить, если сравнить Детралекс и Венарус, то отличия минимальны и они похожи всем – активными веществами, способом приема, показанием к применению, способом влияния на болезнь, и даже своими противопоказаниями.
Что эффективнее
И все же что эффективнее Детралекс или Венарус?
 Детралекс можно назвать более действенным. так как его положительное влияние на организм проявляется значительно быстрее. Это обусловлено способом его изготовления, хотя вещества в нем находятся те же самые, что и в Венарусе. Всасывание его происходит интенсивнее.
Детралекс можно назвать более действенным. так как его положительное влияние на организм проявляется значительно быстрее. Это обусловлено способом его изготовления, хотя вещества в нем находятся те же самые, что и в Венарусе. Всасывание его происходит интенсивнее.
К тому же, Детралекс принимал участие в экспериментах, где было доказано его положительное влияние на больные вены. Таким образом, если стоит вопрос что лучше Детралекс или Венарус, лучше выбрать первый.
Плюсы и минусы Детралекса и Венаруса
Чем еще отличается Детралекс от Венаруса? Ответ очевиден — ценой.
Учитывая цену обоих препаратов и длительность их приема, неудивительно, что многие пациенты все же выбирают более дешевый заменитель Детралекса Венарус.
Противопоказания у них одинаковые. несколько отличаются побочные эффекты. Способ приема также является схожим – оба принимаются во время еды, курсом на три месяца.
Период полувывода из организма идентичный – 11 часов.
Состав у Детралекса и Венаруса абсолютно одинаковый. К тому же, оба препарата можно после консультации врача принимать во время беременности, так как не было замечено их вредного влияния на плод.
Также не замечено отрицательное влияние обоих лекарственных средств на управление транспортом.
Что думают об этих препаратах врачи и пациенты
Если судить о Детралексе и его аналоге Венарусе по отзывам пациентов и врачей, то можно сделать следующие выводы:
- они по своему эффекту примерно равны;
- чаще все же отдается предпочтение более дешевому Венарусу, поскольку люди не видят смысла переплачивать в два – три раза;
- оба препарата называют довольно эффективными при лечении как варикоза, так и геморроя.
Что касается врачей, то они отдают предпочтение Детралексу, считая, что технология его производства более эффективна в сравнении с отечественным вариантом.
Другие аналоги данных препаратов
На Детралекс по своему действию похожи:
- Венозол (относится к биоактивным добавкам);
- Вазокет;
- Флебодиа 600;
- Венолек;
- Анавенол;
- Антистакс;
- Венитан;
- Веноплант;
- Гинкор гель;
- Троксевазин;
- Троксерутин;
- Эскузан и прочие.
Аналогами Венаруса являются:
- Венолайф;
- Гинкоум;
- Мексиприм;
- Гирудовен;
- Флебодиа;
- Вазокет;
- Гинкор гель и другие.
Итак, мы рассмотрели два очень сходных по своим свойствам препарата, чаще всего прописываемых врачами при проблемах с венами.
Как мы выяснили однозначно сказать, что лучше Венарус или Детралекс нельзя. Отличия минимальны.
Они имеют больше общих характеристик, чем различий. К тому же, по эффективности они примерно одинаковы.
Поэтому выбор, принимать ли отечественный Венарус, или французский Детралекс, остается теперь за вами.
При необходимости проконсультируйтесь со своим врачом, узнайте его мнение о каждом из этих препаратов. Он вам обязательно что-нибудь посоветует.
Видео: Средство для избавления от варикоза и тромбофлебита
Венарус при тромбозах вен
30 Дек 2014, 21:45, автор: admin

26 Ноября в 0:16
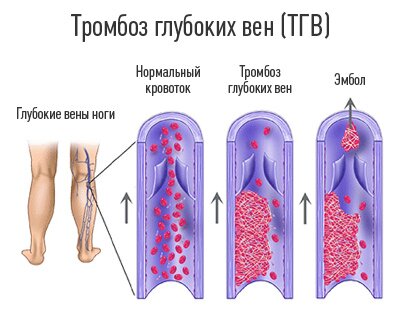
Клинику тромбоза глубоких вен конечности целесообразно рассмотреть по сегментам поражения, так как в каждом случае имеются свои особенности нарушения венозной гемодинамики, определяющие клиническую картину заболевания.
Тромбоз глубоких вен голени. Тромбоз одной-двух глубоких вен голени или вен икроножных мышц при сохраненной проходимости остальных вен не вызывает значительных нарушений гемодинамики, поэтому диагностика таких тромбозов весьма затруднительна. Клиническая картина очень скудная. Часто единственным симптомом является боль в икроножных мышцах, усиливающаяся при движении в голеностопном суставе. Болезненность иногда отмечается только при пальпации мышц, а при «немых» тромбозах и этих симптомов может не быть. Внешний вид конечности не изменен, общее состояние больного не страдает. Повышение температуры тела наблюдается редко. В клинической практике диагноз тромбоза глубоких вен голени часто ставится во всех случаях появления боли в икроножных мышцах, хотя это не всегда соответствует действительности. Боли могут быть обусловлены многими причинами: миозит, периферический неврит, кровоизлияние в икроножные мышцы, нарушение кровотока вследствие облитерирующих заболеваний или тромбоэмболии мелких артерий. Наиболее убедительным симптомом является отечность, которая при ограниченных тромбозах никогда не бывает значительной и локализуется, как правило, в области лодыжек. Важный симптом — повышение кожной температуры на стороне поражения. Причиной повышения температуры кожи служит усиление кровотока по поверхностным венам в связи с гипертензией в глубокой системе. Достоверные данные в отношении асси-метрии кожной температуры больной и здоровой конечности могут быть получены только при применении электротермометра.
Существует несколько клинических проб, свидетельствующих о наличии глубокого флеботромбоза, однако степень их достоверности не во всех случаях убедительна. Наиболее известным является симптом Хоманса (Homans), описанный автором в 1941 г. Проводится он следующим образом. Больной лежит на спине. Ноги полусогнуты в коленных суставах, икроножные мышцы должны быть в состоянии максимального расслабления. При тыльном сгибании стопы появляется боль в икроножных мышцах, что может свидетельствовать о тромбозе глубоких вен. Этот симптом наиболее убедительный в острой стадии заболевания. При стихании острых явлений степень его достоверности снижается. По данным разных авторов (B.C. Савельев и др. 1972 г.; Г. Могош, 1979 г.), положительный симптом Хоманса наблюдается в 35-55% случаев. Этот симптом может наблюдаться и при других заболеваниях, имеющих сходную клиническую картину с флеботромбозом. Мозес (М. Mozes, 1946 г.) предложил другой тест для диагностики острого флеботромбоза. Тест включает два приема: а) сдавление голени в переднезаднем направлении; б) сдавление голени с боков. Тест считается положительным, если боль в икроножных мышцах появляется при сдавлении голени в переднезаднем направлении. Ловенберг (Loewenberg, 1954 г.) предложил пробу с манжеткой сфигмоманометра. Проба заключается в следующем: на среднюю треть голени накладывается манжетка, и давление в ней доводится до 150 мм рт. ст. При наличии тромбоза боль в икроножных мышцах появляется при давлении ниже этой цифры. Рамирез (1955 г.) манжетку накладывал выше коленного сустава. Боль в подколенной ямке или в икроножных мышцах появляется при давлении 40-50 мм рт. ст. Для воспалительного процесса в глубоких венах стопы и нижней трети голени характерна локализация болезненности при пальпации внутренней поверхности пятки и лодыжки — синдром Бисхарда. Следует подчеркнуть, что у разных авторов процент диагностической точности каждой из описанных проб очень вариабелен.
Резюмируя изложенное, можно отметить, что ни одна проба в отдельности не дает четкого и полного представления о наличии тромбоза в глубоких венах. Каждая из них имеет диагностическое значение только в комплексном обследовании больного.
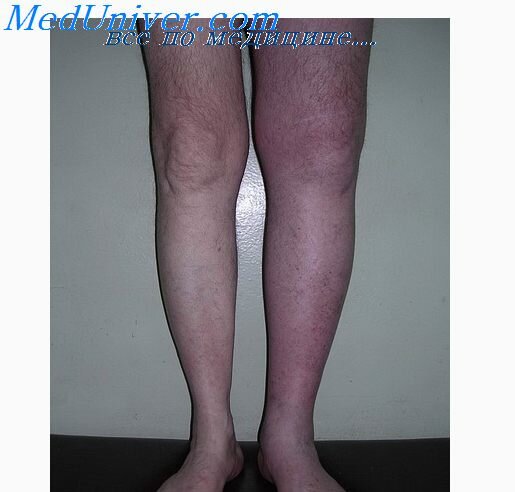
Диагностика острого тромбоза глубоких вен значительно упрощается при тотальном тромбозе всех глубоких магистральных вен голени. При этом в голени резко нарушается венозный отток. Голень становится отечной, мышцы напряженными (рис. 1). В большинстве случаев резко выражен болевой синдром. Больного беспокоит чувство распирания, напряжения в конечности. Нередко появляется диффузный цианоз кожных покровов. Через 2-3 дня после начала заболевания с выраженной клинической картиной на коже голени возникает сеть расширенных подкожных вен. При пальпации мышцы голени резко болезненные. Описанные выше пробы в таких случаях, как правило, положительные. При тромбозе подколенной вены определяется болезненность в подколенной ямке.

Рис. 1. Острый тромбоз глубоких вен левой голени
Тромбоз бедренно-подколенного сегмента. Причиной тромбоза подколенной и поверхностной бедренной вены чаще является восходящий тромбоз вен голени. Распространение тромбоза на поверхностную бедренную вену в связи с хорошо развитым коллатеральным оттоком, который осуществляется главным образом через большую подкожную вену и глубокую вену бедра — самые мощные коллекторы, — часто протекает латентно. Основные клинические симптомы, характерные для тромбоза этой локализации, следующие. Больные при пальпации отмечают болезненность по внутренней поверхности бедра — область проекции сосудистого пучка. Отечность бедра, как правило, не выражена и отмечается в основном в нижней его трети. Имеется диффузный цианоз кожных покровов дистальных отделов конечности и сеть расширенных подкожных вен на бедре (система большой подкожной вены), особенно заметных при вертикальном положении больного. При тромбозе подколенной и бедренной вены наступают расстройства кровообращения в области коленного сустава. В ряде случаев это вызывает боли в суставе, его отечность, иногда с выпотом в суставной полости, нарушение функции сустава, что может привести к диагностическим ошибкам.
Из функциональных проб при восходящем тромбозе поверхностной бедренной вены некоторое диагностическое значение имеет проба Лувеля (боль по ходу вены при кашле и чихании). Механизм появления болей объясняется повышением венозного давления в системе нижней половой вены, которое передается к тромбированному участку вены. Проба интересна тем, что она может свидетельствовать о распространении тромбоза или о стихании воспалительных явлений в зависимости от выраженности пробы. Однако и к этой пробе нужно относиться критически, так как она может быть положительной и при других заболеваниях, например при радикулите и ишиалгии.
Тромбоз подвздошно-бедренного сегмента. Изолированный тромбоз общей бедренной, наружной и общей подвздошных вен наблюдается редко, так как они представляют собой единую магистраль, основной путь венозного оттока из нижней конечности. Поэтому клинику тромбоза этих вен целесообразно рассматривать как подвздошно-бедренный (илиофеморальный) тромбоз. Тромбоз этих сегментов вен имеет общие патогенетические факторы, сходную клиническую картину и единую лечебную тактику.
Тромбоз этой локализации может носить восходящий характер (с глубоких вен голени) и центральный путь развития (с тазовых вен). Наиболее часто наблюдается центральный путь развития (в 74% случаев, по данным B.C. Савельева и др. 1972 г.). У 22,6% больных те же авторы отмечали восходящий тромбоз с глубоких вен голени, и у 3,4% пациентов причиной илиофеморального тромбоза послужил восходящий тромбоз большой подкожной вены.
По данным большинства авторов, острый подвздошно-бедренный тромбоз в 2-3 раза чаще наблюдается у женщин, причем эта статистика относится в основном к центральным путям развития тромбоза. При периферических путях заболеваемость мужчин и женщин примерно одинаковая. Возрастной состав больных самый различный, однако общепризнанным является тот факт, что у детей венозный тромбоз возникают крайне редко. При периферических путях развития частота левостороннего и правостороннего тромбоза примерно одинаковая, при центральном происхождении левостороннее поражение наблюдается в 4,5 раза чаще, чем правостороннее.
Так как при восходящем тромбозе блоку подвздошных вен предшествует тромбоз общей бедренной вены, то следует остановиться сначала на клинической картине тромбоза общей бедренной вены, который всегда имеет яркую клиническую симптоматику. Он характеризуется прежде всего внезапным отеком всей конечности, так как блокируется устье глубокой вены бедра и выключается большинство основных коллатералей. Момент появления отека всей конечности в ряде случаев расценивается врачом и больным как начало заболевания. При осмотре конечности имеется цианоз кожных покровов, интенсивность которого увеличивается к периферии. Через несколько дней венозный стаз может уменьшиться в связи с тем, что включаются коллатеральные пути оттока. В верхней трети бедра, в паховой области и в области лобка наблюдается усиление рисунка подкожных вен. Этот симптом имеет важное значение для определения верхней границы тромбоза. Болевой синдром более выражен при первичном тромбозе общей бедренной вены, когда заболевание начинается с острых болей в паховой области, затем появляются отек и цианоз конечности. При пальпации определяется резкая болезненность в верхней трети бедра, увеличение паховых лимфоузлов.
Если тромбоз общей бедренной вены обусловлен распространением тромботического процесса с устья большой подкожной вены, то клиническая картина складывается из симптомов тромбоза большой подкожной вены и окклюзии общей бедренной вены, если таковая наступила. Если тромб не обтурирует полностью бедренную вену, он может свободно плавать в просвете вены и быть опасным в плане тромбоэмболических осложнений.
При центральных путях развития подвздошно-бедренного венозного тромбоза тромбоз магистральных вен таза вначале может иметь скрытое течение. Это обусловлено степенью нарушения гемодинамики. Если тромб небольшого диаметра при распространении его с внутренней подвздошной вены имеет пристеночный характер, то выраженных изменений гемодинамики не наблюдается. Единственным проявлением такого тромбоза может быть внезапная эмболия легочной артерии. Распространенный тромбоз подвздошно-бедренного сегмента приводит к резкому нарушению венозного оттока с соответствующей клинической картиной. B.C. Савельев и соавт. (1972 и 2001 гг.) в течении тромботического процесса этой локализации выделяют две стадии: стадию компенсации, или продромальную стадию, и стадию декомпенсации, или стадию выраженных клинических проявлений. Основные симптомы продромальной стадии острого подвздошно-бедренного сегмента: повышение температуры и боли различной локализации. В ряде случаев повышение температуры бывает единственным симптомом скрыто протекающего тромбоза, причем антибиотики в большинстве случаев не снижают температуру. Следует подчеркнуть, что необъяснимое повышение температуры у определенной категории больных должно настораживать врача именно в этом плане. Большинство авторов считают, что повышение температуры обусловлено не микробным фактором, а гиперергической реакцией на повреждение эндотелия и всасывание продуктов распада белковых субстанций.
Болевой синдром имеет свои особенности. Обычно появляются боли в пояснично-крестцовой области, в нижних отделах живота и в конечности на стороне поражения, начинаются чаще исподволь и носят тупой, ноющий характер. Боли такой локализации при отсутствии других признаков тромбоза вен нередко служат причиной диагностических ошибок. Боли в пояснично-крестцовой области и в нижних отделах живота обусловлены несколькими факторами: растяжением стенок тромбированных вен таза, гипертензией в магистральных венах таза и их притоках, перифлебитом с вовлечением в воспалительный процесс множества нервных окончаний. Боли в нижней конечности вызваны венозной гипертензией ниже места окклюзии. Продромальная стадия длится от 1 до 28 дней, в среднем 5-7 дней.
Стадия выраженных клинических проявлений характеризуется выраженным болевым синдромом, отеком и изменением окраски конечности. Боли в нижней конечности обусловлены как собственно тромбозом, так и венозной гипертензией дистальнее места окклюзии и могут носить локализованный и диффузный характер. Наиболее патогномоничным симптомом острого илиофеморального тромбоза является отек всей конечности, который развивается очень быстро. При периферических путях развития тромбоза отек носит «восходящий» характер, при центральных — отек всей конечности наступает сразу или носит «нисходящий» характер, т.е. вначале увеличивается в объеме бедро, затем голень. Как показали исследования, происхождение отека конечности при остром илиофеморальном тромбозе обусловлено венозным стазом и нарушением лимфооттока вследствие поражения лимфатических коллекторов. Роль поражения лимфатической системы в патогенезе острого тромбоза магистральных вен безусловна и была рассмотрена выше. В зависимости от локализации и протяженности блока лимфатических коллекторов возникает или регионарный лимфостаз, или распространенный отек конечности, наружных половых органов, ягодиц и передней брюшной стенки на стороне поражения. Этими особенностями поражения лимфатической системы можно объяснить изолированный отек бедра, который держится порой длительное время, и «нисходящий» характер отека конечности.
Отек конечности может наблюдаться и при других заболеваниях, с которыми приходится дифференцировать подвздошно-бедренный венозный тромбоз.
Острый лимфостаз, который может послужить причиной ошибочной диагностики, как правило, бывает вторичным и развивается вследствие предшествующего рожистого воспаления, пахового лимфаденита или поражения паховых узлов опухолевым процессом. Острый лимфостаз или лимфедема конечности, обусловленные нарушением лимфообращения по тем или иным причинам, имеют свои отличительные особенности. Они не сопровождаются болевым синдромом, изменением окраски кожных покровов и усилением венозного рисунка, а отек носит плотный характер.
Отеки нижних конечностей при сердечной недостаточности, как правило, развиваются постепенно, имеют двусторонний характер, начинаются с дистальных отделов конечности, не сопровождаются болевым синдромом и усилением венозного рисунка.
Травматический отек иногда укладывается в клинику острого венозного тромбоза. Поможет поставить под сомнение этот диагноз тщательно собранный анамнез. Провести дифференциальный диагноз между илиофеморальным тромбозом и переломом шейки бедра позволят такие симптомы, как укорочение конечности, наружная ротация стопы, болезненность при осевой нагрузке и нагрузке на большой вертел, симптом «прилипшей пятки». Рентгеновское исследование является решающим в постановке диагноза. Заподозрить спонтанную межмышечную гематому помогают, кроме анамнеза, напряженный характер локального отека голени, резкая болезненность при пальпации, гематома в области лодыжек, которая появляется через 2-4 дня.
Дополнительную информацию в дифференциальной диагностике дают данные ультразвукового и флебографического исследований.
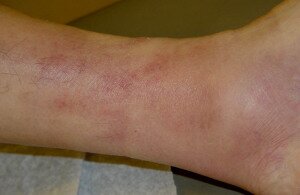
Изменение окраски кожных покровов конечности является одним из основных симптомов острого илиофеморального тромбоза. Окраска кожи может изменяться от бледной до выраженного цианоза. Диффузный цианоз объясняется расширением венул и капилляров, а также повышенной утилизацией кислорода в связи с замедлением кровотока в конечности. Бледная окраска кожи обусловлена нарушением лимфооттока. При артериоспазме, который может сопровождать острый тромбоз, наблюдается «мраморная» окраска в основном дистальных отделов конечности.
Усиление рисунка подкожных вен на бедре и особенно в паховой области служит важным симптомом венозного илиофеморального тромбоза, но появляется он после уменьшения отека конечности. Следует помнить, что и у здоровых людей венозный рисунок может быть выраженным. Поэтому нужно рассматривать его сравнительно со здоровой конечностью.
Из других симптомов следует отметить наблюдающийся в ряде случаев псоит, повышение кожной температуры на пораженной конечности и общую температурную реакцию. Общее состояние больного, как правило, страдает мало, и ухудшение состояния обусловливается или тем заболеванием, на фоне которого развился тромбоз, или осложнениями тромбоза.
Стадия выраженных клинических проявлений длится от одного до нескольких месяцев. Л.И. Клионер (1969 г.) и B.C. Савельев с соавт. (1972 г.) выделяют три клинические формы в зависимости от выраженности клинических симптомов и степени гемодинамических нарушений: легкая, среднетяжелая и тяжелая формы. Мы согласны с такой классификацией и придерживаемся в этом отношении того же мнения.
Легкая форма характеризуется нерезкой выраженностью клинических проявлений вследствие хорошо компенсированного коллатерального кровообращения. Явления декомпенсации венозного кровообращения развиваются постепенно, отек достигает максимума на вторые-третьи сутки от начала стадии выраженных клинических проявлений. Венозное давление, измеряемое в дистальных отделах конечности, поднимается не выше 250-300 мм вод. ст.
При среднетяжелой форме компенсаторные возможности коллатерального кровообращения выражены гораздо слабее, так как тромбоз развивается очень быстро, не оставляя времени для образования венозных коллатералей. Клиническая симптоматика проявляется, соответственно, более сильно. Значительный отек развивается быстро и достигает максимума в течение первых суток от начала стадии выраженных клинических проявлений. Венозное давление при этой форме достигает 600-700 мм вод. ст.
Тяжелая форма обусловлена тотальным тромбозом магистральных вен нижней конечности и таза на стороне поражения. Наряду с резким нарушением венозного кровообращения наблюдаются расстройства артериального кровотока. Больные жалуются на постоянную пульсирующую боль в конечности и ягодице, резкое чувство распирания. Движения в конечности невозможны. На бедре и голени отмечается гиперестезия кожи, чувствительность на стопе снижена. Стопа холодная на ощупь. Отек резко увеличивается в течение нескольких часов и не уменьшается при возвышенном положении конечности. Выражен цианоз кожи. Появление багрово-цианотичных пятен с образованием пузырей свидетельствует о начинающейся венозной гангрене. Венозное давление при тяжелой форме превышает 1000 мм вод. ст.
Тяжелая форма острого венозного тромбоза получила название «синей флегмазии» (phlegmasia coerulea dolens). Термин предложен в 1938 г. Р. Брегори (R. Gregoire). Частота «синей флегмазии» по отношению к венозным тромбозам нижних конечностей и таза, по данным разных авторов, различная: от 1,7 (Y. Cranley, 1962 г.) и 8,2% (И.И. Сухарев, 1977 г.) до 22% (С. Hafner et al. 1965 г.). По литературным данным (Т. Дюла и др. 1969 г.; Т. Ghitescu, 1976 г.), смертность при «синей флегмазии» составляет 20-26%, а в случае гангрены конечности — 40-45%. Причем у 6,8% больных причиной смерти является эмболия легочной артерии, на втором месте по частоте смертей стоит острая почечная недостаточность.
Необходимо также помнить о так называемой псевдоэмболической форме венозного тромбоза. Особенностью этой формы является выраженный артериальный спазм, в связи с чем заболевание протекает по типу эмболии или тромбоза подвздошной или бедренной артерии. Ошибочная диагностика при этом возможна в 17,5% случаев (B.C. Савельев и др. 1972 г.). В отличие от венозного тромбоза для тромбоэмболии артерий характерно внезапное начало. Боль локализуется преимущественно в дистальных отделах конечности, где отмечаются также анестезия кожи и отсутствие движений в пальцах стопы и в голеностопном суставе. Отек развивается поздно и ограничивается областью голени. Подкожные вены заполнены слабо и спадаются при поднятии конечности. Окраска кожи бледная или отмечается пятнистый цианоз.
Тромбоз нижней полой вены. Тромбозы нижней полой вены по этиологическому фактору делятся на первичные и вторичные. Причиной первичных тромбозов являются врожденные дефекты, опухоли и травмы нижней полой вены. Вторичные тромбозы развиваются вследствие сдавления или прорастания нижней полой вены опухолью на фоне ракового флебита или при распространении тромбоза восходящим путем с более мелких вен.
От общего числа тромбозов магистральных вен нижних конечностей и таза тромбоз нижней полой вены составляет 10,7% (B.C. Савельев и др. 1972 г.). Наиболее часто (около 43%) тромбоз нижней полой вены развивается восходящим путем. Вторая по частоте причина (в 39% случаев) — злокачественные опухоли. Клиническая картина тромбоза нижней полой вены определяется быстротой распространения тромбоза, степенью окклюзии просвета вены и ее притоков, уровнем тромбоза и компенсаторными возможностями коллатералей. В зависимости от уровня тромбоза целесообразно выделять тромбоз дистального сегмента вены, который встречается наиболее часто, а также печеночного и почечного сегментов. Клиническая картина в каждом случае имеет свои особенности.
Компенсаторные возможности при тромбозе дистального сегмента вены настолько велики, что не всегда представляется возможным выявить какие-либо специфические признаки, отличающие его от илиофеморального тромбоза, особенно если тромб пристеночный и не окклюзирует просвет вены. Иногда первым проявлением такого тромбоза может явиться эмболия легочной артерии. Клиническая картина приобретает классические признаки лишь тогда, когда развивается окклюзия обоих подвздошных сегментов и дистальнее расположенных магистральных вен. При быстро наступившей окклюзии нижней полой вены появляются сильные боли в поясничной области и в нижних отделах живота, иногда с напряжением мышц передней брюшной стенки. Отек и цианоз захватывают обе нижние конечности, поясничную область, нижнюю половину живота. В ряде случаев отек распространяется до основания грудной клетки. Верхняя граница отека и цианоза кожи зависит от протяженности тромбоза. Расширение подкожных венозных коллатералей развивается в абортивной стадии, что совпадает с некоторым уменьшением отека.
Тромбоз нижней полой вены на уровне почечных вен приводит к тяжелым общим нарушениям, часто заканчивающимся летально. В таких случаях развивается почечная недостаточность. Усиление болей в области проекции почек поясничной области, олигурия, иногда анурия, микрогематурия, повышение мочевины крови должны наводить на мысль о надвигающемся тромбозе почечных вен.
Тромбоз нижней полой вены на уровне печеночных вен приводит к развитию тяжелой клинической картины, сходной с болезнью Киари, при которой первично развивается тромбоз печеночных вен с нарушением функций печени, что в дальнейшем приводит к тромбозу воротной вены. Первичный тромбоз печеночного сегмента вены (синдром Бадда-Киари) чаще возникает вследствие поражения вены опухолевым процессом, распространяющимся, как правило, с тела или хвоста поджелудочной железы. Наиболее постоянные симптомы тромбоза печеночного сегмента нижней полой вены: боли в животе, преимущественно в правом подреберье и в эпигастральной области, увеличение печени, асцит, расширение поверхностных вен в верхней части живота и нижней половине грудной клетки в виде головы медузы. К непостоянным симптомам относятся: увеличение селезенки, отеки нижних конечностей, изменение окраски кожи от легкой иктеричности до желтухи, диспептические расстройства.
Избранные лекции по ангиологии. Е.П. Кохан, И.К. Заварина
Источник: http://medbe.ru/materials/angiologiya/tromboz-glubokikh-ven/