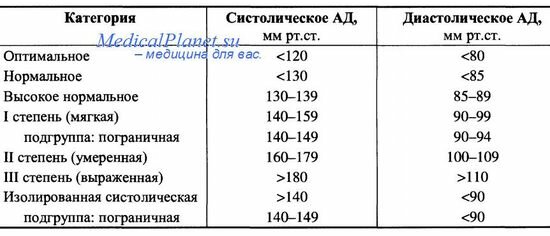
Клинические проявления артериальной гипертензии: фокус на головокружение
РЕКЛАМА
Артериальная гипертензия (АГ) является одним из наиболее частых заболеваний в практике врача терапевта и кардиолога. Важность проблемы обусловлена тем, что АГ — главный, хотя и не единственный, фактор риска развития грозных осложнений, прежде всего инфаркта миокарда и инсульта. В то же время клиническая картина заболевания включает жалобы астеноневротического характера, которые неспецифичны и часто сохраняются на фоне лечения антигипертензивными препаратами, что снижает и без того невысокую приверженность больных к лечению. Одной из таких жалоб является головокружение.
Головокружение — одна из самых частых жалоб пациентов любого возраста, особенно у пожилых. Так, у женщин старше 70 лет головокружение — наиболее частая жалоба [1]. При этом несколько сотен заболеваний имеют среди симптомов головокружение. Кроме того, головокружение не всегда правильно диагностируется (40% случаев) и часто трудно поддается лечению [1].
Головокружение — это мнимое ощущение движения окружающего пространства вокруг собственного тела или тела в пространстве [1]. Больные же под головокружением понимают разные ощущения:
- «дурнота», слабость, потемнение в глазах, предобморочное состояние — липотимия (ортостатическая гипотензия, гипогликемия, ряд сердечно-сосудистых заболеваний, например, аортальный стеноз, синдром слабости синусового узла, тахиаритмии);
- неустойчивость: поражение мозжечка, периферическая нейропатия (например, при сахарном диабете), заболевания спинного мозга;
- неопределенные ощущения (тяжесть, опьянение, головокружение внутри головы): психогенное головокружение (депрессии, фобии, тревога).
Истинное головокружение — это иллюзия движения окружающих людей или предметов вокруг человека или человека вокруг людей и/или предметов. По традиционной классификации головокружение делят на вестибулярное (истинное, вертиго, системное), связанное с вестибулярным аппаратом, и невестибулярное (несистемное), которое возникает за пределами вестибулярного аппарата. В свою очередь вестибулярное головокружение подразделяют на три группы: периферическое (поражение лабиринта), промежуточное (возникает в вестибулярном нерве) и центральное (возникает в центральной нервной системе). Из наиболее частых причин центрального головокружения следует отметить сосудистые нарушения (острая ишемия в области ствола головного мозга (инсульт, транзиторная ишемическая атака), вертебро-базилярная недостаточность, хроническое нарушение мозгового кровообращения), цервикальный спондилез, остеохондроз, хлыстовую травму шеи, травмы и опухоль головного мозга. Из наиболее распространенных причин периферического головокружения следует отметить доброкачественное пароксизмальное позиционное головокружение, болезнь Меньера, вестибулярную мигрень, лабиринтиты, травмы головы (перелом пирамиды височной кости) и хирургические травмы, фистулу лабиринта. Поэтому наличие у больного жалобы на головокружение диктует необходимость проведения дифференциальной диагностики и требует консультаций врачей разных специальностей: неврологов, кардиологов, оториноларингологов, психиатров и др.
Ошибки в диагностике могут возникать из-за недостаточных знаний о причинах головокружений, особенно связанных с заболеваниями периферического вестибулярного аппарата и психическими расстройствами. Часто переоценивается роль изменений шейного отдела позвоночника, выявляемых при рентгенологическом обследовании у большинства лиц пожилого и старческого возраста, и результатов ультразвукового исследования позвоночных артерий. Очень часто ошибочно ставятся диагнозы гипертонического церебрального криза, гипертонического криза, осложненного острым нарушением мозгового кровообращения в вертебро-базилярной системе и др. [1].
При АГ жалоба больного на головокружение является одной из самых частых (примерно в 50% случаев) как у пациентов, не получающих антигипертензивных препаратов, так и у больных, получающих медикаментозное лечение. Обязательным является тщательный сбор анамнеза у пациента, предъявляющего жалобу на головокружение. Следует выяснить, что конкретно пациент понимает под головокружением, какова длительность и частота этих ощущений, что провоцирует, усиливает или, наоборот, ослабляет головокружение, имеются ли сопутствующие симптомы. При сборе анамнеза также крайне важно выяснить, не связано ли головокружение с приемом лекарственных средств или токсических веществ. Различные антидепрессанты, антибиотики из группы аминогликозидов, барбитураты, нитроглицерин, петлевые диуретики, противоэпилептические средства, транквилизаторы и другие лекарственные средства могут вызывать ощущение головокружения [1].
Как показывают данные соответствующих исследований, в подавляющем большинстве случаев АГ не является причиной головокружения. Наиболее частая причина вестибулярного (системного) головокружения у больных АГ, как и в популяции в целом, — это доброкачественное пароксизмальное позиционное головокружение, а наиболее частая причина несистемного головокружения — психогенное головокружение. Из других причин головокружений при АГ следует упомянуть избыточное снижение артериального давления (АД) и/или слишком быстрое снижение АД, гипогликемию (при сопутствующем сахарном диабете), нарушения ритма и проводимости, ортостатические реакции (пожилые, сахарный диабет). Так, В. А. Толмачева и В. А. Парфенов (2007) обследовали 60 больных (9 мужчин, 51 женщина, возраст — 30–60 лет, средний возраст — 51,6 ± 6,8 года) с АГ, предъявлявших жалобу на головокружение. В 17% (10 пациентов) были выявлены заболевания периферического отдела вестибулярного аппарата (доброкачественное пароксизмальное позиционное головокружение или вестибулярный нейронит), у одного пациента найдена опухоль мостомозжечкового угла, еще у одного больного диагностирована мигрень, также у одного пациента выявлена атриовентрикулярная блокада (после постановки кардиостимулятора головокружение исчезло). В то же время у 78% (47 больных) отсутствовали соматические, неврологические расстройства. Следует также обратить внимание на то, что ни у одного из пациентов не обнаружено связи головокружения с повышением АД: ни у одного из них во время мониторинга АД не установлено связи между повышением АД и появлением или усилением головокружения. При дуплексном сканировании сонных и позвоночных артерий ни у кого не выявлено стенозов или закупорок позвоночных, подключичных или сонных артерий, которые могли бы объяснить головокружение как проявление недостаточности притока крови по вертебро-базилярной артериальной системе. Вместе с тем у всех этих пациентов выявлены тревожные, тревожно-депрессивные или тревожно-фобические расстройства. Все они были консультированы психиатром, при этом подтверждено наличие тревожных расстройств. Расстройства имели невротический уровень, ни у одного из больных не было выявлено эндогенных психических заболеваний.
Не вызывает сомнения, что лечение головокружения, в первую очередь, должно быть направлено на устранение вызвавшей его причины. Но зачастую причины головокружения не всегда понятны и/или легко устранимы. При головокружении у пациентов с АГ лечат основное заболевание, причем в большинстве случаев нормализация АД не способна устранить головокружение. В то же время улучшение самочувствия, исчезновение или ослабление такого неприятного ощущения, как головокружение, способствовало более строгой приверженности больных приему антигипертензивных средств и, вследствие этого, нормализации АД. Следовательно, основное значение в терапии больных с головокружением приобретает патогенетическое и симптоматическое лечение.
Накопленный клинический опыт убедительно доказывает, что предлагаемые на сегодняшний день лекарственные препараты для лечения больных с головокружением относятся к различным фармакологическим группам и имеют различную эффективность и переносимость. Наибольшей эффективностью для лечения головокружения обладают средства, действующие на уровне вестибулярных рецепторов или центральных вестибулярных структур. Передача импульса в центральном отделе вестибулярного анализатора обеспечивается преимущественно гистаминергическими нейронами. В последние годы для купирования головокружения, а также в целях профилактики приступов успешно применяется бетагистина дигидрохлорид. Имея структурное сходство с гистамином, он стимулирует H1 -рецепторы и блокирует Н3 -рецепторы, что приводит к нормализации передачи нервного импульса в центральном отделе вестибулярного анализатора. Воздействие бетагистина дигидрохлорида на Н1 -peцепторы приводит к местной вазодилятации и увеличению проницаемости сосудов. В последние годы значительное внимание было уделено взаимодействию бетагистина дигидрохлорида с Н3 -рецепторами в головном мозге. Н3 -рецепторы регулируют высвобождение гистамина и некоторых других нейромедиаторов, таких как серотонин, который снижает активность вестибулярных ядер. Препарат рекомендуется в суточной дозе 48 мг (по 24 мг 2 раза в сутки), однако дозу и продолжительность лечения устанавливают индивидуально в соответствии с реакцией на лечение. Стабильный терапевтический эффект достигается обычно в течение 2 недель приема. Данное лекарственное средство оказывает положительное действие на кохлеарный кровоток, на периферический и центральный отделы вестибулярного анализатора.
По данным многочисленных исследований, бетагистина дигидрохлорид (Бетасерк) зарекомендовал себя как препарат, уменьшающий интенсивность и продолжительность головокружений, способствующий уменьшению шума в ушах и улучшению слуха. К его преимуществам относят высокую эффективность и хорошую переносимость при длительной терапии [5], отсутствие лекарственного взаимодействия с другими медикаментами, что особенно важно для пациентов пожилого и старческого возраста. Препарат не влияет на уровень АД [3] и не обладает седативным эффектом. В отличие от других вестибулолитических средств он не замедляет психомоторные реакции и может назначаться пациентам, деятельность которых связана с повышенным вниманием, в частности с управлением транспортными средствами [6]. Бетасерк имеет 40?летний опыт клинического применения и зарегистрирован в более чем 100 странах мира как средство лечения головокружения различной этиологии.
В этой связи представляют интерес данные Г. Ф. Андреевой и соавт. [4]. В рандомизированном перекрестном плацебо-контролируемом исследовании участвовали 67 больных стабильной АГ I–II степени (согласно классификации ВОЗ/МОАГ, 1999) — 20% мужчин и 80% женщин. Все пациенты соответствовали следующим критериям включения в исследование: возраст — 25–70 лет; отсутствие тяжелых сопутствующих или хронических заболеваний, требующих постоянной медикаментозной терапии; среднее дневное АД — 135/85 мм рт. ст.; наличие приступов головокружения средней и более степени выраженности с частотой ≥ 3–4 раз в месяц; отсутствие в анамнезе болезни Меньера и заболеваний среднего и внутреннего уха; отсутствие в анамнезе факта приема в течение месяца препаратов, влияющих на метаболические процессы мозга (Пирацетам, Циннаризин и др.).
Исследование проводилось по следующему протоколу. После 2-недельного периода отмены антигипертензивных лекарств больные проходили первичное физикальное обследование и рандомизировались в две группы лечения: 1) лизиноприлом — в дозе 10 мг 1 раз в сутки; 2) комбинацией бетагистина дигидрохлорида (в дозе 16 мг 3 раза в сутки) и лизиноприла (в дозе 10 мг 1 раз в сутки). При неэффективности терапии (среднесуточное дневное АД после 2 недель лечения ≥ 140/90 мм рт. ст.) доза лизиноприла увеличивалась до 20 мг/сут. В случае отсутствия эффекта от этой дозы лизиноприла на любом визите было возможно добавление индапамида. Закончив первый 4?недельный курс лечения, больные после 2-недельной отмены препаратов переводились на следующий курс. Оценку качества жизни (КЖ), выраженности головокружений, суточное мониторирование АД (СМАД) выполняли исходно, в промежутке между курсами и в конце каждого курса. Для изучения КЖ больных использовали русскую версию опросника Марбургского университета General Well-Being Questionnaire (GWBQ). Опросник включает в себя 8 клинических шкал: оценка пациентами своего физического самочувствия (I), работоспособности (II), положительного (III) или отрицательного (IV) психологического самочувствия, психологических способностей (V), межличностных отношений (VI) и социальных способностей (VII) и два вопроса о настроении и самочувствии на момент опроса. Головокружения оценивались по опроснику ГНИЦ ПМ «Оценка головокружений и сопровождающих их симптомов». Опросник состоит из 4 частей: паспортная часть; характеристика головокружений; оценка симптомов, сопровождающих головокружение; определение провоцирующих факторов.
В группе больных, принимавших только антигипертензивные препараты, и в группе комбинированного лечения (антигипертензивная терапия + Бетасерк) к концу курса лечения достоверно снизились средние значения систолического, диастолического и пульсового АД (суточные, дневные и ночные), причем результирующие показатели в обеих группах достоверно не отличались. Ни антигипертензивная, ни комбинированная терапия не оказывала влияния на частоту сердечных сокращений (ЧСС). Следовательно, добавление к антигипертензивной терапии бетагистина дигидрохлорида не влияло на степень изменения показателей СМАД.
Моно- и комбинированная терапия улучшала показатели всех шкал, характеризующих качество жизни больных АГ, но достоверные изменения отмечены лишь по некоторым. При лечении только лизиноприлом зафиксировано улучшение по шкалам I, II, III, в комбинации с бетагистина дигидрохлоридом — I, II, III, IV, VII. Следовательно, добавление к антигипертензивной терапии лизиноприлом бетагистина дигидрохлорида значительно улучшало показатели КЖ. Авторы выявили, что лечение благоприятно действовало на физическое самочувствие, работоспособность, положительное и отрицательное психологическое самочувствие, способность к социальным контактам, в то время как при монотерапии лизиноприлом улучшение наступило по шкалам, характеризующим только физическое самочувствие, работоспособность и положительное психологическое самочувствие.
При моно- и комбинированной терапии достоверно улучшился суммарный показатель, характеризующий головокружение, и показатель, оценивающий симптомы, сопровождающие головокружение. Авторы делают заключение о том, что при лечении головокружений у больных АГ для достижения оптимального эффекта к терапии бетагистина дигидрохлоридом необходимо добавлять антигипертензивные средства; комбинированное лечение благоприятно действовало на выраженность головокружения и снижало риск возникновения их от основных провоцирующих факторов; длительный прием комбинации лизиноприла и бетагистина дигидрохлорида отличался хорошей эффективностью и переносимостью.
- Парфенов В. А. Замерград М. В. Мельников О. А. Головокружение: диагностика и лечение, распространенные диагностические ошибки. Учебное пособие. М. Медицинское информационное агентство. 2009. 149 с.
- Толмачева В. А. Парфенов В. А. Причины головокружения у пациентов с артериальной гипертензией и его лечение // Врач, 2007. № 4. С. 49–53.
- Андреева Г. Ф. Горбунов В. М. Жигарева И. П. и др. Распространенность и наиболее частые причины возникновения головокружения у больных со стабильной артериальной гипертензией // Кардиоваск. тер. и профил. 2004; 2: 17–24.
- Андреева Г. Ф. Марцевич С. Ю. Горбунов В. М. Мельников О. А. Воронина В. П. Жигарева И. П. Оценка воздействия комбинации бетагистина дигидрохлорида с антигипертензивными препаратами на качество жизни и неврологический статус больных со стабильной артериальной гипертензией, сопровождающейся головокружением // Рациональная фармакотерапия в кардиологии. 2005; 2: 20–24.
- Bolt G. R. Veerians M. L. Peridic Drug Safety Update Report Betahistin. 01.04.1970 to 31.03.1995.
- Лавров А. Ю. Применение Бетасерка в неврологической практике // Неврол. журн. 2001. Т. 6. № 2.
О. Д. Остроумова, доктор медицинских наук, профессор
Контактная информация об авторе для переписки: 127423, г. Москва, ул. Делегатская, 20/1
Вазоренальная артериальная гипертензия
 В этой статье речь пойдет об одной из форм симптоматических артериальных гипертензий, которая достаточно часто встречаются в терапевтической практике, но, к сожалению, редко диагностируется – это реноваскулярная, или вазоренальная гипертензия.
В этой статье речь пойдет об одной из форм симптоматических артериальных гипертензий, которая достаточно часто встречаются в терапевтической практике, но, к сожалению, редко диагностируется – это реноваскулярная, или вазоренальная гипертензия.
Эпидемиология
В силу трудности диагностики симптоматических артериальных гипертензий, данные об их распространенности существенно различаются. Так, разные авторы сообщают, что артериальная гипертензия вторична по отношению к другим заболеваниям, т.е. речь идет о симптоматической артериальной гипертензии, в 5 — 35% случаев. Среди т.н. "хирургических" форм симптоматических артериальных гипертензий, наиболее значимыми являются вазоренальная и надпочечниковые артериальные гипертензии.
Вазоренальная гипертензия выявляется у 1-5% всех лиц, страдающих артериальной гипертензией, в 20% всех случаев резистентной к медикаментозному лечению артериальной гипертензии, а также в 30% случаев злокачественной и быстропрогрессирующей артериальной гипертензии. В возрасте до 10 лет повышенное артериальное давление обусловлено поражением почечных артерий у 90% детей. Частота поражения почечных артерий среди пожилых пациентов, страдающих артериальной гипертензией, составляет 42–54%, среди пациентов с хронической почечной недостаточностью — 22%.
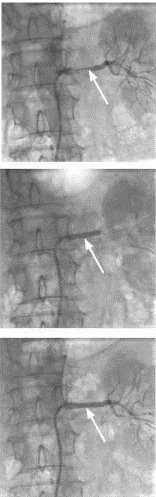
Таким образом, даже если принимать в расчет минимальный процент вазоренальной гипертензии среди артериальной гипертензии, распространенность вазоренальной гипертензии в Беларуси составляет примерно 2,25 на 1 000 населения. В масштабах Беларуси речь идет, как минимум, о 20 000 больных вазоренальной гипертензией. В то же время, количество реконструкций почечных артерий, выполняемых в РБ – около 50 в год. Также незначительно количество эндоваскулярных реваскуляризаций, хотя с открытием во всех областных центрах ангиографических кабинетов имеется тенденция к увеличению количества эндоваскулярных пособий. На сегодняшний день единственной причиной такого положения является крайне низкая выявляемость вазоренальной гипертензии. Адекватность хирургической помощи больным с вазоренальной гипертензией проиллюстрирована на рис. 1.
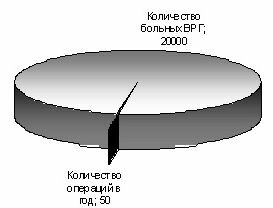
Рис. 1. Адекватность хирургической помощи при вазоренальной гипертензии в РБ.
Определение и патогенез
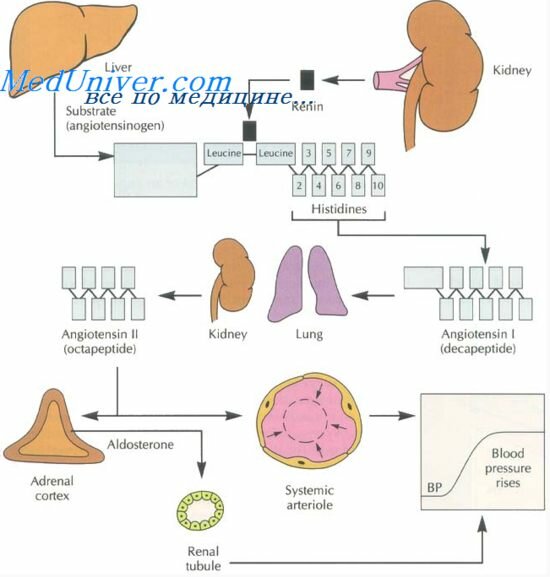
Под термином "вазоренальная гипертензия" понимают все случаи артериальной гипертензии, основой патогенеза которых является неадекватное артериальное кровоснабжение почек. Независимо от причины неадекватного кровоснабжения почек, патогенетический механизм вазоренальной гипертензии универсален: это усиление выработки в почках ренина с последующей активацией ренин – ангиотензин — альдостероновой системы. Кроме того, активируются симпатическая нервная система, секреция вазопрессина и вазоконстрикторных простагландинов.
Этиология
Среди этиологических причин вазоренальной гипертензии наиболее частой (около 70%) является атеросклеротическое стенозирующее поражение почечных артерий. В 10-25% случаев причиной вазоренальной гипертензии является фибромускулярная дисплазия почечных артерий, в 5-15% — неспецифический аортоартериит (болезнь Такаясу ). Другие, статистически менее значимые формы вазоренальной гипертензии – это экстравазальное сдавление почечной артерии ножкой диафрагмы, опухолью или гематомой забрюшинного пространства, постлучевой склероз забрюшинной клетчатки, эмболии почечных артерий, стеноз супраренального отдела аорты, расслаивающая аневризма аорты с вовлечением устьев почечных артерий. Кроме того, патогенетический механизм вазоренальной гипертензии, наряду с прочими, присутствует и у больных с коарктацией аорты.
Морфологическим субстратом атеросклеротического поражения является атеросклеротическая бляшка, суживающая просвет почечной артерии, чаще в области устья или I сегмента. Атеросклеротическое поражение почечных артерий может быть как первичным, так и на фоне длительного анамнеза эссенциальной артериальной гипертензии, что встречается достаточно часто – в 15-20% случаев атеросклероза почечных артерий.
Фибромускулярная дисплазия почечных артерий — вторая по частоте причина вазоренальной гипертензии. Это врожденный дефект сосудистой стенки, при котором поражены все ее слои, однако основные изменения локализуются в медии; при этом обнаруживается утолщение, фиброз, изменения эластики с образованием аневризм, образование мышечных шпор, которые и обуславливают сужение просвета. Фибромускулярное поражение почечной артерии приводит к возникновению стенозов и/или аневризм, которые в случае множественности чередуются и образуют характерную "четкообразную" форму просвета почечной артерии. При фибромускулярной дисплазии чаще поражается 2-3 сегмент почечной артерии; процесс может распространятся на ветви, в т.ч. внутриорганные. Как правило, фибромускулярная дисплазия приводит к развитию артериальной гипертензии уже в детском, юношеском или среднем возрасте, чаще встречается у женщин. Фибромускулярное поражение почечных артерий часто развивается на фоне нефроптоза, сопутствует паренхиматозным почечным дисплазиям.
Неспецифический аортоартериит — системное воспалительно — аллергическое сосудистое заболевание; по мнению многих авторов, аутоиммунного характера. Синдром вазоренальной гипертензии наблюдается у 42-56% больных с аортоартериитом. Проявления ишемии почек, как и других сосудистых бассейнов, характерны для хронической стадии заболевания, и возникают через несколько лет после первых общевоспалительных реакций. Воспалительные изменения на ранних стадиях заболевания затрагивают внутреннюю оболочку артерии, в более поздние сроки в процесс вовлекаются все слои. В финале болезни стенка сосуда склерозируется с уменьшением просвета, происходит стенозирование и даже облитерация артерии. Примерно у половины больных поражение почечных артерий бывает двусторонним.
Клиническая картина
Клинические признаки, выявляемые при расспросе и физикальном исследовании, позволяют лишь с большей или меньшей вероятностью заподозрить вазоренальную гипертензию. Следует помнить о низкой специфичности практически всех анамнестических и физикальных симптомов, например систолического шума в эпигастрии, который, с одной стороны, выявляется лишь в 4-8% доказанных стенозов почечных артерий, а с другой стороны, часто выявляется при интактных почечных артериях на фоне атеросклероза брюшного отдела аорты.
Первым, основным, и зачастую единственным клиническим проявлением стеноза почечной артерии является синдром артериальной гипертензии. Течение артериальной гипертензии при вазоренальной гипертензии может ничем не отличаться от течения эссенциальной артериальной гипертензии, но все же для вазоренальной гипертензии характерно:
- стойкое повышение систолического и особенно диастолического артериального давления,
- резистентность к медикаментозной терапии,
- злокачественное течение заболевания с быстрым развитием поражения органов – мишеней и связанных с этим осложнений.
Возникновение артериальной гипертензии должно особенно настораживать в плане вазоренальной гипертензии в детском возрасте, а также в возрастных периодах 17-30 и старше 45 лет. В возрасте 17-30 лет наиболее вероятно выявление фибромускулярной дисплазии почечных артерий, которая клинически чаще манифестируется в период полового созревания и быстрого роста организма. В возрасте старше 45 лет наиболее вероятно атеросклеротическое поражение почечных артерий. Особенно трудным для диагностики является т.н. вторичное атеросклеротическое стенозирование почечных артерий на фоне длительно протекающей эссенциальной артериальной гипертензии. В этом случае должно настораживать изменение течения артериальной гипертензии – стабилизация АД на высоких цифрах, рост диастолического АД, снижение эффективности ранее эффективной гипотензивной терапии, появление признаков хронической почечной недостаточности.
Второй клинический синдром вазоренальной гипертензии – хроническая почечная недостаточность – проявляется при двустороннем стенозе почечных артерий, а также при одностороннем стенозе при наличии патологии контралатеральной почки (нефросклероз, пиелонефрит, гипоплазия, хронический гломерулонефрит). Появление синдрома хронической почечной недостаточности у пациента с артериальной гипертензией с большой вероятностью указывает на стеноз почечной артерии.
Синдром общевоспалительных реакций характерен только для неспецифического аортоартериита, и только в активной фазе заболевания.
Диагностика
Диагностический процесс при вазоренальной гипертензии состоит из 3 этапов.
1 этап
На основании совокупности клинических, анамнестических, физикальных данных заподозрить вазоренальный характер артериальной гипертензии или вазоренальный компонент в генезе сочетанной артериальной гипертензии.
Анамнез
Как уже указывалось выше, для вазоренальной гипертензия нет достаточно специфичных признаков, однако более характерно отсутствие наследственного анамнеза артериальной гипертензии, начало заболевания в детском возрасте и в возрастные периоды 17-30 и старше 45 лет.
Клиника
- стабильно высокие цифры систолического, и особенно диастолического (выше 100 мм рт.ст.) артериального давления;
- быстрое прогрессирование артериальной гипертензии, резистентность к стандартной гипотензивной терапии;
- озлокачествление течения эссенциальной артериальной гипертензии,
- снижение эффективности ранее эффективной гипотензивной терапии;
- быстрое развитие поражения органов – мишеней: гипертрофии левого желудочка с его перегрузкой, эпизодами острой левожелудочковой недостаточности; гипертоническая ангиопатия сетчатки; гипертоническая энцефалопатия и мозговые осложнения артериальной гипертензии; протеинурия, микрогематурия, появление признаков хронической почечной недостаточности у лиц с артериальной гипертензией.
2 этап
2 этап — при наличии указанных признаков в любом их сочетании необходимо выполнение скрининговых инструментальных методов. Для выявления стенозирующих поражений почечных артерий наиболее информативны ультразвуковое исследование почек с ультразвуковой допплерографией (УЗДГ) почечных артерий, радиоизотопная ренография (РРГ), радиоизотопная сцинтиграфия почек.
Диагностически значимым критерием для всех указанных методов является любая асимметрия (морфологическая или функциональная) почек:
1) асимметрия размеров почек по данным УЗИ, сцинтиграфии. Значимым считают уменьшение длинника левой почки по отношению к правой на 0,7 см, правой – на 1,5 см по отношению к левой.
2) Асимметрия толщины и эхогенности коркового слоя по данным УЗИ.
3) Асимметрия кровотока в почечных артериях по данным УЗДГ.
4) Асимметрия ренографических кривых, особенно по амплитуде, T1/2 секреции.
5) Асимметрия интенсивности нефросцинтиграмм. Внутривенная экскреторная урография как метод диагностики вазоренальной гипертензии в настоящее время не используется ввиду низкой информативности.
3 этап
3 этап – при выявлении диагностических критериев вазоренальной гипертензии на 2 этапе, а в случаях злокачественной быстропрогрессирующей артериальной гипертензии без наследственного анамнеза – вне зависимости от результатов скрининговых исследований – показано выполнение брюшной аортографии с почечным сегментом. Этот метод на сегодняшний день является "золотым стандартом" в диагностике вазоренальной гипертензии и характеризуется диагностической точностью 98-99%.
Таблица 1. Диагностическая тактика при оценке клинических данных
Артериальная гипертензия и стресс
Стресс является одной из основных причин артериальной гипертензии, поэтому необходимо знать, как с ним бороться.
Стресс – это реакция организма на сильные раздражители, например, на холодную температуру, шум, эмоциональное напряжение. Влияние таких раздражителей на организм приводит к стимуляции симпатической нервной системы (часть автономной нервной системы) и высвобождению таких стрессовых гормонов, как адреналин, норадреналин и кортизол корковым и мозговым веществом надпочечников. Существует «положительный» стресс (эустресс), который оказывает стимулирующее влияние на повседневную деятельность, и «отрицательный» стресс (дистресс).
При развитии дистресса, реакция организма на раздражитель выражена чрезмерно. Хронический стресс может неблагоприятно повлиять на течение артериальной гипертензии и атеросклероза. Шум, физическое напряжение, тревога, отсутствие общественного признания, страх перед потерей источника дохода, семейные неурядицы или неприятности на работе – все эти факторы могут запускать стрессовую реакцию.
Стрессовая реакция готовит наш организм к преодолению трудностей. Повышается артериальное давление, увеличивается частота дыхательных движений, учащается сердцебиение и появляется мышечное напряжение. После того как опасность миновала, организм может расслабиться и восстановить силы.
Тем не менее, постоянный стресс может привести к развитию болезни. Следовательно, необходимо знать, как бороться со стрессом. При высоком артериальном давлении особенно важное значение имеет достаточный отдых и снятие психического напряжения. Лица, страдающие артериальной гипертензией, должны достаточно спать, отдыхать в выходные дни, приятно проводить свободное время, а также избегать беспокойства и конфликтных ситуаций в повседневной жизни.
Существуют различные способы активной борьбы со стрессом.