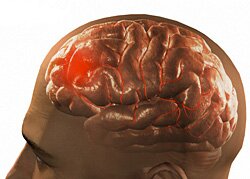
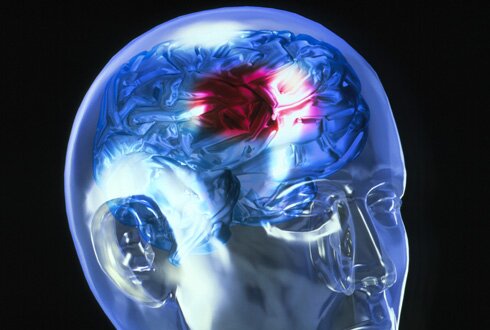
Что такое инсульт? Общие понятия, виды инсульта
Автор: Empty Spaces 25.02.2013 16:49
В этой статье вы узнаете о том, что такое инсульт, о видах инсульта. Общая информация для поверхностного изучения этой болезни.
Инсульт — острое нарушение мозгового кровообращения. В основном проявляется при повышении давления, которое обусловлено атеросклерозом сосудов мозга, патологией почек, заболеванием эндокринных органов, крови, при интоксикации и т.д.
Мозг имеет целую систему мозговых артерий, которые обеспечивают интенсивное кровообращение. Если происходит закупорка или разрыв сосудов, участок головного мозга гибнет. Происходит кровоизлияние мозга (инсульт), вызывающее гибель мозговой ткани. Часть клеток мозга повреждается, а часть клеток мозга гибнет. Они не способны к восстановлению, а клетки, расположенные вокруг погибших, при уменьшении отека могут восстанавливаться. Восстановление происходит в течение первых месяцев лечения, но иногда может продлиться долгие годы.
Виды инсульта
• геморрагический, происходит при разрыве сосудов;
• ишемический, происходит при закупорке сосудов, когда образовался тромб.
Геморрагический инсульт — это наиболее острый вид инсульта, причиной которого является кровоизлияние из-за разрыва стенки артерии (аневризмы сосуда). Такой вид инсульта происходит на фоне сильной гипертонии. Кровеносные сосуды разрываются, они не выдерживают повышенного давления. Кровь разливается по ткани мозга. От недостатка кислорода клетки погибают, а кровь давит на соседние ткани, мешая их нормальной работе. Этот вид инсульта может развиваться в возрасте от 45 до 60 лет, как у мужчин, так и у женщин. Но самое опасное, что он проявляется внезапно днем или ночью после переутомления или сильного волнения. Но сначала появляются симптомы: прилив крови к лицу, сильная головная боль, рвота, нарушение координации движения, невнятная речь.
Ишемический инсульт развивается вследствие острого нарушения поступления крови к определенному участку мозга (инфаркт мозга). При таком инсульте целостность стенок сосудов сохранены, но движение крови по ним прекращается из-за атеросклеротических бляшек или тромба. Чаще всего возникает при атеросклерозе, но бывает и при гипертонии или мерцательной аритмии.
Ишемический инсульт развивается у людей среднего и пожилого возраста. Но может возникнуть и в молодом возрасте от повышенной физической нагрузки, от употребления алкоголя. Ишемический инсульт возникает чаще утром или ночью. Но сначала появляются симптомы: головокружение, расстройства сознания, потемнение в глазах, головная боль, слабость или онемение конечностей, боли в области сердца и обмороки. Ишемический инсульт развивается медленно, но при закупорке артерии движение крови прекращается, и участок мозга погибает, в результате сразу нарушается речь, сознание, зрение и происходит паралич. Если сознание вернулось через несколько минут, больного можно вылечить. При не возвращении сознания после трех суток, прогноз неблагоприятен.
Вы также можете изучить на нашем сайте статью о правильном оказании первой помощи при инсульте и другими статьями в разделе «Здоровье».
ИНСУЛЬТ. Общие понятия.Доврачебная диагностика.
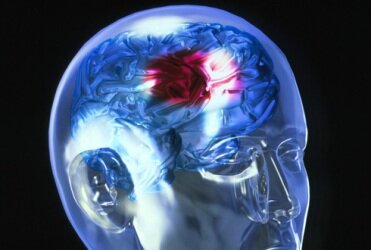
Инсульт (позднелатинское insultus – приступ). Этим термином объединяют различные по происхождению и механизмам развития состояния, реализующим звеном которых является острая катастрофа в артериальных или венозных сосудах мозга. К инсульту относятся острые нарушения мозгового кровообращения, характеризующиеся внезапным (в течение минут, реже – часов) появлением очаговых неврологических расстройств (двигательных, речевых, чувствительных, координаторных, зрительных, корковых функций, памяти) и/или общемозговых нарушений (изменения сознания, головная боль, рвота и др.), которые сохраняются более 24 часов, или приводят к смерти больного в более короткий промежуток времени, вследствие причины цереброваскулярного (из-за сосудов головного мозга) происхождения. Нарушение кровообращения может быть в головном мозге – церебральный инсульт и в спинном мозге – спинальный инсульт.
Ишемический и геморрагический инсульт.
Факторы риска развития инсульта:
1. Артериальная гипертензия (ДАД > 100 мм рт.ст.).
2. Нарушение сердечной деятельности (аритмии, фибрилляция предсердий, резкая слабость сердечной мышцы) .
4. Курение (> 20 сигарет в день).
5. Гиперхолестеринемия (> 5,2 ммоль/л).
6. Наличие в прошлом инсульта или транзиторных ишемических атак.
7. ИБС (ишемическая болезнь сердца); атероматоз восходящей аорты; пролапс митрального клапана.
8. Стенозы (сужение) магистральных артерий головы и шеи.
9. Продолжительный прием оральных контрацептивов.
10. Инфекционное заболевание в предшествующую неделю.
Чем больше перечисленных факторов у одного пациента, тем выше степень риска развития инсульта.
Классификация.
В течении заболевания выделяют несколько периодов.
Инсульт подразделяется на геморрагический и ишемический (инфаркт мозга). По характеру течения выделяют также малый инсульт, при котором нарушенные функции полностью восстанавливаются в течение первых 3 недель заболевания. Однако такие относительно легкие случаи отмечаются лишь у 10–15% больных инсультом. Преходящие нарушения мозгового кровообращения (ПНМК) характеризуются внезапным возникновением очаговых неврологических симптомов, которые развиваются у больного с сосудистым заболеванием и продолжаются несколько минут, реже – часов, но не более суток и заканчиваются полным восстановлением нарушенных функций. Преходящие неврологические нарушения с очаговой симптоматикой, развившиеся вследствие кратковременной локальной ишемии (сниженного кровотока и недостаточного обеспечения мозговой ткани кислородом и глюкозой) мозга, обозначаются также, как транзиторные ишемические атаки (ТИА). Особой формой ПНМК является острая гипертоническая энцефалопатия. Чаще острая гипертоническая энцефалопатия развивается у больных злокачественной артериальной гипертонией и проявляется резкой головной болью, тошнотой, рвотой, нарушением сознания, судорожным синдромом, в ряде случаев сопровождается очаговой неврологической симптоматикой. Появление ТИА или малого инсульта указывает на высокий риск повторных и, как правило, более тяжелых ОНМК, поскольку патогенетические механизмы этих состояний во многом сходны и требует проведения профилактики повторных ОНМК.
Происхождение и механизмы развития.
Чаще всего встречаются два типа ишемического инсульта (инфаркта мозга) – тромботический, обусловленный формированием тромба в мозговом сосуде, и эмболический, обусловленный эмболией из отдаленного источника (эмболом называют не свойственный для кровотока элемент разного происхождения – пузырёк воздуха, частица атеросклеротической бляшки, тромба, жировой ткани…). Первичная тромботическая окклюзия (закупорка) развивается в сосуде, просвет которого сужен в результате гипоплазии (надоразвития или неправильного развития), атеросклероза или экстравазальных причин (внешнего сдавливания сосуда опухолью, рубцом, остеофитом шейного позвонка…). При этом поврежденная или измененная интима (внутренний слой сосуда) вызывает запуск механизмов формирования в этом месте тромба. Самый частый источник эмболии – сердце. Кардиогенная эмболия может возникать при мерцательной аритмии или инфаркте миокарда из–за пристеночного тромбообразования, протезированных клапанов, при инфекционном эндокардите (источник септических и фибриновых эмболов), марантическом эндокардите, эндокардите Либмана–Сакса и миксоме предсердия. Источником эмболов может служить изъязвленная атеросклеротическая бляшка в дуге аорты, устье магистральных артерий или сонной артерии (локальная эмболия). Выделяют также гемореологический тип инсульта, обусловленный повышением вязкости крови (истинная полицитемия, вторичные эритроцитозы, лейкозы и др.). Гемодинамический тип инсульта обусловлен нарушением сердечного выброса, приводящим к нарушению системного кровообращения (пароксизмальные аритмии, коллапс и др.). К редким причинам ишемического инсульта относятся тромбоз мозговых вен, парадоксальная эмболия (при незаращении овального отверстия), менинговаскулярный сифилис, туберкулезный артериит, артерииты при коллагенозах, гигантоклеточный артериит, артериит Такаясу, фибромышечная дисплазия, синдром подключичного обкрадывания и расслаивающаяся аневризма аорты.
В патогенезе инфаркта мозга основную роль играет критическое снижение мозгового кровотока – ниже 50 мл в минуту на 100 г вещества мозга, вследствие расстройства общей или локальной гемодинамики или срыва ауторегуляции мозгового кровообращения, что вызывает запуск каскада патологических реакций, приводящих в конечном итоге к гибели нейронов (мозговых клеток).
Основными причинами внутримозгового кровоизлияния являются артериальная гипертензия, внутричерепная аневризма (в т.ч. микроаневризмы, сформировавшиеся в результате черепно–мозговой травмы или септических состояний), артериовенозная мальформация, церебральная амилоидная ангиопатия, использование антикоагулянтов или тромболитиков, заболевания, сопровождающиеся геморрагическим синдромом (лейкозы, уремия, болезнь Верльгофа и др.).
Субарахноидальные кровоизлияния в основном обусловлены разрывом аневризмы – мешотчатой, S–образной, сферической и др. (60% всех случаев), артериовенозной мальформацией (5% всех случаев). Примерно в 30% случаев установить причину не удается.
В происхождении геморрагического инсульта основное место занимает артериальная гипертензия, приводящая к фибриноидной дегенерации и гиалинозу сосудов мозга с формированием расслаивающихся аневризм и кровотечению из артериол. Геморрагический инсульт развивается в результате разрыва сосуда или как следствие сосудорегулирующих нарушений, вызванных длительным спазмом, парезом или параличом сосудов мозга.
Диагностика инсульта
ОНМК диагностируется при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с общим сосудистым заболеванием и при отсутствии других причин, а именно: черепно–мозговая или спинальная травма; интоксикация (алкоголем, наркотиками, медикаментами); гипогликемия (снижения уровня глюкозы в крови); инфекция; почечная недостаточность; печеночная недостаточность.
Очаговые неврологические симптомы проявляются возникновением следующих расстройств:
– двигательных: парапарезы (слабость, невозможность управлять) одной конечности или половины тела, парезы черепно–мозговых нервов (парезы половины лица, движений глаз..), гиперкинезы (неконтролируемые движения) и др.;
– речевых: сенсорная, моторная афазия, дизартрия – нарушений речи, невозможности говорить, или понимать речь, и др.;
– чувствительных: гипалгезия (снижение болевой чувствительности), термоанестезия (снижение температурной чувствительности), нарушение глубокой, сложных видов чувствительности (непонимание, в каком положении находятся и как двигаются части собственного тела) и др.;
– координаторных: головокружение, невозможности выполнять целенаправленные движения, стоять и др.;
– зрительных: появление участков затемнения перед глазами или частичная невозможность видеть и др.;
– корковых функций: астереогноз, апраксия и др.;
– памяти: фиксационная амнезия, дезориентация во времени и др.
Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Менингеальная симптоматика (может появляться одновременно с общемозговой и/или очаговой неврологической симптоматикой, однако чаще появляется несколько отсроченно после клинического дебюта инсульта, при субарахноидальных кровоизлияниях может выступать единственным клиническим синдромом): напряжение заднешейных мышц, положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др.
Таким образом, внезапное возникновение любой очаговой неврологической симптоматики в сочетании с общемозговой/менингеальной симптоматикой или без последних, а также внезапное появление общемозговой/менингеальной симптоматики изолированы от очаговых симптомов у больного, имеющего факторы риска развития инсульта, свидетельствуют о возникновении острого нарушения мозгового кровообращения.
Инсульт: основные понятия
При слове «инсульт» мы все понимаем, что речь идет о знакомой болезни, как-то связанной с сосудами. Но что это конкретно за заболевание, какие у него симптомы и как его предотвратить знают немногие. В этом материале мы расскажем самую важную информацию об инсульте, которую должен знать каждый, чтобы сохранить свое здоровье и здоровье своих близких. Предупрежден – значит вооружен.
Немного статистики
- В 2011 г. в России диагноз «инсульт» был поставлен 363 тысячам человек.
- Угроза инсульта выявляется у каждого пятого россиянина.
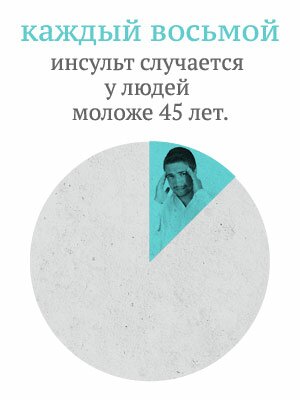
- Каждый восьмой инсульт случается у людей моложе 45 лет.
- 70% людей, выживших после инсульта, становятся инвалидами.
 Что такое инсульт?
Что такое инсульт?
Инсульт (insulto – скачок, лат.) – острое нарушение мозгового кровообращения, которое происходит из-за нарушения функций сосудов. Тяжесть последствий инсульта зависит от того, в каком участке головного мозга произошел сбой. Ведь каждый отдел мозга отвечает за свои функции, части тела и органы. Причин возникновения инсульта множество, от высокого артериального давления до осложнений в результате сахарного диабета. Но чем бы ни был вызван инсульт, это не сиюминутное заболевание, а предрасполагающие к нему факторы формируются достаточно долгое время. А это значит, что его можно предотвратить, если вовремя задуматься о своем здоровье, пройти обследование у врача и следовать его рекомендациям.
 Стоит обязательно пойти к врачу если у вас:
Стоит обязательно пойти к врачу если у вас:
- Высокое артериальное давление (АД). Давление выше 140/90 мм рт. ст. – повод срочно обратиться к врачу и начать регулярно вести дневник артериального давления (в дневнике отмечаются результаты каждого измерения АД). Ведь резкое повышение АД может привести к разрыву одного из сосудов, кровоснабжающих мозг, и развитию геморрагического инсульта.
- Мерцательная аритмия или другой вид аритмии. Из-за них в левом предсердии образуются тромбы, которые, оторвавшись, закупоривают сосуд, питающий мозг и вызывают инсульт (это ишемический инсульт).
- Повышенный уровень холестерина. Он способствует ускорению формирования атеросклеротических бляшек на стенках сосудов, что приводит к их сужению и, как следствие, к уменьшению поступления крови к головному мозгу. А это фактор риска ишемического инсульта.
- Сахарный диабет. При этом заболевании повышается риск развития инсульта вследствие нарушения обмена веществ. Кровь становится более вязкой, на стенках сосудов начинают образовываться атеросклеротические бляшки, сосуды сужаются, и вероятность возникновения инсульта повышается.
 Или если вы:
Или если вы:
- Курите. Как только вы прекратите курить, риск инсульта сразу же начнет снижаться, и уже через 5 лет он будет таким же, как у некурящих людей.
- Не выполняете какие-либо физические упражнения. Любой регулярный вид физической активности снижает риск инсульта.
- Употребляете больше 4 г соли в день. Такое количество соли увеличивает риск инсульта вдвое. Надо обязательно следить за содержанием соли в продуктах. Например, один гамбургер содержит половину суточной нормы соли.
Основные симптомы болезни
По статистике, 80% инсультов можно предотвратить. Но если возникает малейшее подозрение, нужно четко знать симптомы заболевания. Для этого несколько лет назад американские ученые разработали так называемый FAST-тест, используя который можно быстро запомнить основные симптомы болезни:
F ace — парализовало правую или левую половину лица
A rm — слабость в одной руке
S peech — речь стала невнятной и неразборчивой
T ime — звоните 03!
Если есть хотя бы один из этих симптомов, срочно надо вызывать скорую помощь. Важно, чтобы от начала проявлений инсульта до оказания специализированной медицинской помощи прошло не более 3,5 часов. Это даст шанс на максимально быстрое и полное восстановление после инсульта.
 Телефон «03» знает каждый ребенок, а вот, как позвонить в скорую помощь с мобильного телефона, знают далеко не все.
Телефон «03» знает каждый ребенок, а вот, как позвонить в скорую помощь с мобильного телефона, знают далеко не все.
Важно понимать, что главный фактор риска инсульта – неправильный образ жизни. У нас сидячая работа, мы едим полуфабрикаты с большим содержанием соли, не занимаемся спортом и курим. Именно поэтому в последнее время инсульт только «молодеет». Сегодня уже не редки случаи, когда он случается у 20- и 30-летних. Поэтому, чтобы избежать инсульта в любом возрасте, нужно просто скорректировать свой образ жизни:
- найти время на регулярные занятия спортом;
- бросить курить ;
- не злоупотреблять алкоголем;
- есть больше овощей, фруктов, зелени и других полезных продуктов;
- при недомогании обязательно идти к врачу и проходить специализированное обследование.