Контакты

И нфаркт миокарда
 Инфаркт миокарда
Инфаркт миокарда
Инфаркт миокарда – очаговый некроз сердечной мышцы, развившийся в результате резкого сужения или закрытия просвета одной из венечных артерий атероматозной бляшкой, тромбом. Обычно инфаркт миокарда развивается у лиц, страдающих атеросклерозом венечных артерий. Нередко инфаркту предшествует обострение коронарной недостаточности с учащением и утяжелением приступов стенокардии, появлением приступов стенокардии покоя. Важнейшим симптомом инфаркта миокарда является приступ с типичной для стенокардии иррадиацией, длящейся несколько десятков минут, иногда часов. В этот момент больному должна быть оказана неотложная помощь, ставящая целью скорейшее и возможно более полное снятие боли.
Как назревает кризис.
Обычно инфаркт завершает цепь событий, начавшихся много лет назад. Под этими событиями подразумевается коронарная болезнь сердца – одна из основных причин смертности. Несмотря на длительную болезнь, для многих инфаркт становится первым сигналом о том, что с сердцем не всё в порядке.
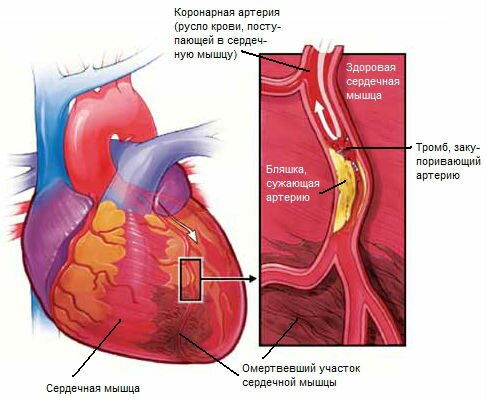
Вот как это происходит. Со временем коронарные артерии, питающие сердце кровью и кислородом, всё сильнее засоряется атеросклеротическими бляшками – белыми перламутровыми образованиями, содержащими жиры и другие вещества. Затем кусочки бляшки (или кровяной сгусток, образовавшийся на стенке артерии) отрывается. Если он перекрывает артерию, лишая сердце необходимого количества крови, возникает инфаркт. При длительной недостаточности кровоснабжения часть сердечной мышцы погибает.
Обычно инфаркт вызывает сильную, постоянную, колющую, давящую, жгучую боль в груди, под грудиной. Боль может распространяться на плечи, левую руку, шею или челюсть. Некоторые люди описывают свои ощущения скорее как чувство тяжести и несварения в желудке, чем боль. У многих бывают такие симптомы, как:
— холодный пот,
— тошнота,
— слабость,
— головокружение,
— одышка,
— страх или волнение,
— ощущение нависающей угрозы,
— побледнение кожи,
— посинение ногтей и губ.
Что происходит при инфаркте
Когда начинается сердечный приступ, невозможно сказать, насколько долгим он будет и к каким последствиям приведёт. Вот последовательность событий, ведущих к инфаркту и обычно происходящих во время инфаркта.
1) Артерии сердца сужаются. Иногда это происходит из-за того, что повреждение их стенок вызывает скопление жиров, клеток крови и фибрина (вещества, способствующего свёртывания крови).
2) Вырастают новые сосуды. Когда артерия сужается, организм стремится обойти сузившееся место, выращивая новые сосуды, чтобы нести кровь к сердцу. Эта новая сосудистая система называется параллельным кровообращением.
3) До сердца доходит слишком мало кислорода. Если новые сосуды не могут донести до сердца столько богатой кислородом крови, сколько ему нужно, вырабатывается молочная кислота. Она раздражает нервные окончания в сердечной мышце, вызывая боль.
4) Падает кровяное давление. Без кислорода клетки сердечной мышцы погибают, и сердце теперь не может перекачивать количество крови, необходимое для достаточного давления. Поэтому кровяное давление падает.
5) Сердце бьётся быстрее. Снижение кровяного давления запускает последовательность событий, заставляющую надпочечники вырабатывать эпинефрин. Вследствие воздействия этого вещества сердце начинает биться быстрее и повышает кровяное давление. В результате возможны перебои частоты сердечных сокращений.
6) Энзимы попадают в кровоток. Погибшие клетки сердечной мышцы выпускают своё содержимое в кровяное русло. При анализе крови это обнаруживается как повышенное содержание некоторых энзимов или калия.
7) Электрическая система работает неправильно. Повреждение сердечной ткани может повлиять на электрическую систему сердца, вызывая нарушение сердечного ритма.
8) Кровь течёт обратно. Если сердечная мышца серьёзно повреждена, некоторые камеры сердца не могут больше перекачивать кровь. Тогда она течёт назад, в другие камеры, а также в сосуды, ведущие в лёгкие и другие органы. Это может вызвать отёк (эдему) и затруднение дыхания.
При инфаркте перекрытие или сужение одного из коронарных сосудов прекращает поступление крови и кислорода к части сердечной мышцы. Вся сердечная мышца, питавшаяся от перекрытой или суженной артерии, погибает.
Неотложная помощь.
При отсутствии эффекта от повторного приёма нитроглицерина необходимо ввести промедол, пантопон или морфин подкожно вместе с 0,5 мл 0,1% раствора атропина. Наркотические анальгетики вводятся только по назначению врача, поэтому необходимо срочно вызвать его к больному. До прихода врача следует поставить горчичники на область сердца, грелки к ногам и рукам больного. Если врачебный осмотр задерживается, для снятия боли следует ввести внутримышечно 2 мл 50% раствора анальгина.
Если больной без сознания.
Проверьте пульс, зрачки, есть ли доступ воздуха, прислушайтесь к дыханию. Если пульс не прощупывается или больной не дышит, приступайте к непрямому массажу сердца. Непрямой массаж сердца (НМС) – это реанимационная процедура, ежедневно спасающая множество жизней во всём мире. Чем раньше Вы начнёте делать пострадавшему НМС, тем больше у него шансов выжить.
Если больной в сознании.
Устройте его поудобнее в сидячем или полусидячем положении и постарайтесь успокоить. Расслабьте сдавливающую одежду, особенно у шеи. Укройте больного одеялом или пальто.
Если Вам кажется, что случай не очень серьёзный, всё равно вызывайте врача. Помните – любая боль в груди требует внимания специалиста. Не пытайтесь сами ставить диагноз. Это может иметь роковые последствия: на начальных стадиях инфаркта сердце начинает биться быстрыми беспорядочными сокращениями.
Что делать, если Вы один.
Если Вы один и думаете, что у Вас инфаркт, постарайтесь сохранять спокойствие. Немедленно вызывайте скорую помощь. Затем действуйте следующим образом: устройтесь поудобнее – сядьте, откиньтесь, но не ложитесь. Обопритесь на одну-две подушки, если Вам так удобнее. Расстегните тесную одежду, ослабьте воротничок и галстук. Набросьте пальто, завернитесь в одеяло.
Если Вам был назначен нитроглицерин, примите его. Ничего не ешьте и не пейте. Если можете, доберитесь до двери и отоприте её. Если Вы чувствуете, что не в состоянии это сделать, предупредите врачей, вызывая «Скорую помощь».
Предсказание ущерба.
Объём ущерба, причиняемого инфарктом, зависит от двух факторов: 1) размера поражённой коронарной артерии; 2) расположения поражённой области сердца. Если сгусток перекрывает большую артерию, он причиняет серьёзный ущерб, лишив доступа крови значительную часть ткани сердечной мышцы. Но даже небольшое перекрытие может быть опасным, если поражены мышечные ткани, контролирующие работу сердечных клапанов или частоту сокращений.
Возвращение к нормальной деятельности после инфаркта.
Врач может порекомендовать выздоравливающему после инфаркта комплексы упражнений и определённые изменения в стиле жизни. Здесь даны ответы на вопросы, которые могут возникнуть и у Вас при возвращении к обычной жизни после инфаркта.
Когда можно вернуться к сексуальной жизни? Обычно – через несколько недель. На это требуется примерно столько же сил, как на подъём на два пролёта лестницы.
Когда можно снова сесть за руль? Выждите 3-4 недели, потом можете совершать поездки на небольшие расстояния. Водитель испытывает стрессы и напрягает мышцы рук – и то и другое не особенно полезно для выздоравливающего сердца.
Как узнать, не слишком ли Вы напрягаетесь при выполнении упражнения? Вы перегружаете себя, если ощущаете боль в груди, головокружение, одышку или если спустя 45 минут после упражнения всё ещё чувствуете усталость.
Следите за пульсом. Чтобы контролировать своё состояние во время упражнений, периодически измеряйте свой пульс. Если он превышает 110 ударов в минуту или удары нерегулярны, Вы, возможно, перегружаете себя. Если Вы принимаете лекарство бета-блокатор, Ваш пульс при нагрузке не превысит 110 ударов в минуту.
Заботьтесь о своём сердце. Если пульс увеличивается или появляются симптомы, описанные выше, перейдите на более подходящий для Вас уровень нагрузок.
Обычно в основе инфаркта лежит атеросклероз (затвердение коронарных артерий). Риск развития атеросклероза увеличивают следующие факторы:
— наличие сердечных болезней в семье;
— высокое кровяное давление;
— курение;
— высокий уровень холестерина и жиров в крови;
— диабет;
— тучность;
— избыток жиров, углеводов и соли в пище;
— малоподвижный образ жизни;
— преклонный возраст;
— употребление наркотиков;
— употребление противозачаточных средств;
— стрессы.
Снижение опасности инфаркта.
Определённые условия могут сделать Вас более уязвимым перед этим тяжёлым заболеванием. Безусловно, нельзя снизить опасность инфаркта в преклонном возрасте или при таком факторе риска, как плохая наследственность по коронарной болезни. Но другие факторы можно ослабить, пересмотрев свои привычки. Например:
— Измените стиль жизни.
— Если Вы курите, прекратите.
— Если у Вас избыточный вес, избавьтесь от него.
— Если Вы ведёте малоподвижные образ жизни, постарайтесь увеличить активность. Побольше ходите пешком или найдите другой способ, который Вам подходит.
— Питайтесь правильно. Ешьте продукты, не вредящие сердцу. Потребляйте поменьше насыщенных жиров, углеводов, соли.
— Если у Вас повышенное кровяное давление, посоветуйтесь с врачом, какие меры можно принять для его снижения.
— Избегайте лишних стрессов. Если Вы агрессивны, нетерпеливы, в Вас силён дух соревнования, Вы увлечены работой – Вам надо постараться умерить свои страсти и сменить манеру поведения.
Лекарственные растения: абрикос обыкновенный , морковь посевная
ПРОТИВОПОКАЗАНИЯ: базилик , капуста огородная
 Выздоравливайте!
Выздоравливайте!
Инфаркт. Симптомы.
Инфаркт — это острое состояние, которое сформировалось в результате длительного нарушения микроциркуляции в тканях сердца, что привело к ишемии и гибели функциональных клеток.
Существуют очаговый и обширный инфаркты миокарда. Очаговый инфаркт, характеризующийся небольшим некрозом ткани, называется мелкоочаговым. При некротическом поражении миокарда во всю толщу инфаркт носит название крупноочагового. Клинические проявления этих процессов следующие:
— острая нарастающая боль в груди, которая не зависит как от физических нагрузок, так и после приема нитроглицерина;
— страх смерти;
— кашель, одышка, затруднение дыхания;
— резкая слабость, головокружение, обморок;
— появление холодного, липкого пота;
— учащение пульса, обнаружение перебоев в работе сердца;
— рвотные позывы;
— отечность на ногах.
Массивное поражение стенки сердечной мышцы или межжелудочковой перегородки носит термин инфаркт обширный. Характерным для этого недуга является отдача боли в челюсть, левое плечо, руку, или спину. В остальном инфаркт симптомы такие же, как упоминалось выше.
Атеросклероз. Ишемическая болезнь сердца
скачать (143.6 kb.)
Очаговая дистрофия миокарда. Это ишемическое поражение миокарда можно охарактеризовать как несостоявшийся инфаркт. Сердечная мышца повреждается незначительно, и очаги повреждения через несколько недель полностью исчезают, замещаясь полноценным миокардом. Причиной очаговой дистрофии может быть тромбоз коронарной артерии, когда тромб не закрывает ее просвета и в течение получаса самопроизвольно рассасывается, либо дли-
тельный спазм артерии. Боль более интенсивна и продолжительна, чем при приступе стенокардии, но носит такой же характер. Больной и окружающие должны поступать так же, как при затяжном приступе стенокардии; лечение относится исключительно к компетенции врача.
Инфаркт миокарда. Мелкоочаговый инфаркт миокарда — это промежуточная форма ишемической болезни сердца между мелкоочаговой дистрофией и крупноочаговым инфарктом. От дистрофии он отличается тем, что часть поврежденных элементов сердечной мышцы погибает, а от крупноочагового инфаркта — множественностью очагов и их очень небольшими размерами. По клинической картине отличить мелкоочаговый инфаркт от ишемической дистрофии невозможно. Поставить точный диагноз и назначить лечение может только врач.
Состояние больного с мелкоочаговой дистрофией миокарда или мелкоочаговым инфарктом нередко полностью нормализуется через несколько дней или недель. Однако не исключено и прогрессирова-пие болезни, когда затяжные болевые приступы повторяются и через некоторое время (часы, дни, недели) у больного развивается крупноочаговый инфаркт миокарда. Именно с этим связана необходимость срочной госпитализации таких больных. Энергичное лечение в стационаре способно во многих случаях предупредить развитие инфаркта. Если состояние больного стабилизировалось, ему дают рекомендации относительно необходимой лекарственной терапии и двигательного режима. Опасность развития крупноочагового инфаркта значительно уменьшается у больных, постоянно принимающих ацетилсалициловую кислоту (аспирин) в очень малых позах (0,125 г, т.е. Добычной таблетки для взрослых 1 раз вдень).
Иногда крупноочаговый инфаркт миокарда развивается без выраженных предвестников. Если приступ загрудинных болей сопровождается резкой слабостью, бледностью, холодным потом, необходимо до прибытия бригады «скорой помощи» уложить больного горизонтально, при возможности накрыть его теплым одеялом, приложить грелки к рукам и ногам. Дополнительный прием нитроглицерина в отсутствие врача в подобных случаях небезопасен. Если же во время затяжного болевого приступа возникла и стала нарастать одышка, больному нужно придать сидячее или полусидящее положение с опущенными ногами, дополнительно дать еще таблетку нитроглицерина. Иногда бледность, резкая слабость, холодный нот сочетаются с удушьем. В этих случаях больного укладывают, не только приподняв головной конец кровати, тепло укрывают, периодически накладывают на рот и нос полотно или двухслойную марлю, смоченную водкой, лучше 60-70 % спиртом (спирт препятствует образованию пены в легких и нарастанию отека).
Тяжелый приступ загрудинных болей может знаменовать начало острого крупноочагового инфаркта миокарда, который иногда заканчивается гибелью больного уже в первые минуты, до прибытия «скорой помощи». Различают клиническую смерть (ее основной признак — остановка сердца, а мозг и другие органы еще в течение нескольких минут остаются жизнеспособными) и необратимую биологическую смерть. Возвратить человеку жизнь можно даже через несколько часов после клинической смерти, если в течение этого времени проводить несложные и доступные каждому здоровому человеку реанимационные мероприятия. Этими способами реанимации владеют не только врачи, но и медицинские сестры, многие санитарки, пожарные, работники милиции. В зарубежных странах простейшим приемам реанимации стараются обучить практически всех. Таких способов всего два: непрямой массаж сердца и искусственное дыхание «рот в рот». При внезапной смерти, причиной которой чаще всего является инфаркт миокарда, нужно срочно сделать следующее:
Уложить реанимируемого на твердую поверхность (пол, тротуар, твердая земля), убедиться в отсутствии пульса. Дыхание после остановки сердца становится бурным и прерывистым, а через 2-3 мин сменяется очень редкими судорожными шумными дыхательными движениями. Реанимируемый должен лежать на спине.
Расположить кисти своих рук одна поверх другой на нижней половине грудины реанимируемого. Руки должны быть выпрямлены в локтях. Затем ритмично, с частотой 60-70 раз в минуту, надо надавливать на грудину реанимируемого, используя не силу рук, а всю тяжесть своего корпуса. Эта мера называется непрямым массажем сердца. Эффективный непрямой массаж сердца обычно ведет к перелому ребер, что не служит препятствием к его продолжению, так как жизнь дороже нескольких сломанных ребер.
После каждых 4-5 надавливаний необходимо сделать небольшую паузу, во время которой с силой вдуть воздух из собственных легких в грудь реанимируемого через его рот, прикрытый легкой тканью (например, носовым платком). При этом нос пострадавшего нужно зажать пальцами.
Лучше, когда в реанимации участвуют два человека, каждый из которых поочередно делает массаж сердца и искусственное дыхание.
Реанимационные мероприятия продолжают до тех пор, пока у реанимируемого не восстановится пульс, либо не прибудет бригада «скорой помощи», либо не появятся достоверные признаки необратимой смерти (резкое расширение зрачков, полное отсутствие хотя бы небольшого их сужения под действием света).
После выписки из стационара у больных, перенесших острые очаговые поражения миокарда (очаговая дистрофия, мелко и крупноочаговый инфаркт), заболевание может протекать по-разному. Стенокардия у лиц, страдавших ею до острого поражения, нередко сохраняется или приобретает более тяжелое течение. Напротив, после крупноочагового инфаркта стенокардия часто исчезает, так как участок сердечной мышцы, до инфаркта подвергавшийся ишемии, погибает и замещается рубцовой тканью. Крупноочаговый инфаркт миокарда иногда осложняется сердечной астмой и отеком легких (см. «Сердечная недостаточность»), а также аритмиями сердца и блокадами (см. «Нарушения ритма сердца»). Эти осложнения иногда сохраняются и после полного рубцевания инфаркта, требуя соответствующего лечения. Сердечная недостаточность и аритмии особенно трудно поддаются лечению, если после инфаркта развивается аневризма, т. е. резкое истончение и выпячивание стенки левого желудочка. При аневризме эффективно только хирургическое лечение.
В случае, когда после острых очаговых изменений миокарда возникают или сохраняются приступы стенокардии, лечение и режим должны быть такими же, как и при стенокардии вообще. Если же стенокардии, сердечной недостаточности и аритмий нет, лекарственное лечение сводится к ежедневному однократному приему ацетилсалициловой кислоты (аспирина) в дозе 0,125 г (1/4 обычной таблетки), что позволяет в несколько раз уменьшить опасность повторного инфаркта миокарда. Больному, перенесшему инфаркт миокарда, особенно крупноочаговый, крайне важно придерживаться рационального двигательного режима. Во многих регионах созданы специальные санатории или отделения санаториев для максимально возможного восстановления физических возможностей и психического состояния- больного (реабилитация). При невозможности пройти курс реабилитации в санатории режим расширяют дома, следуя советам лечащего врача и кардиолога. При этом нужно придерживаться ряда основных правил. Во-первых, любую физическую нагрузку необходимо немедленно прекратить, если возникла боль в грудной клетке, появились одышка, резкое сердцебиение или перебои в работе сердца. Во-вторых, опасны нагрузки, выполнение которых требует статического напряжения больших групп крупных мышц (подъем тяжестей, подтягивание, отжимание и др.). В связи с этим очень важно предупреждать запоры. В-третьих, увеличение степени и продолжительности нагрузки должно быть постепенным: чем дольше больной находился на постельном режиме, тем медленнее проводят его активизацию. Вместе с тем чрезмерно щадящие темпы активизации и излишнее ограничение физической нагрузки не менее вредны, чем неоправданно быстрое расширение физического режима. Строгих правил на этот счет нет. Можно ориентироваться на то, что через месяц после неосложненного крупноочагового инфаркта миокарда следует медленно (60 шагов в минуту) проходить дважды в день по 400-600 м, не спеша подниматься на один-два этажа. Каждый день нагрузку несколько увеличивают, с тем чтобы через 3-4 мес. после начала заболевания больной ежедневно проходил по 4-6 км, делая80- 100 шагов в минуту.
Постинфарктный кардиосклероз. Когда ткань сердечной мышцы, погибшая при инфаркте миокарда, полностью замещается рубцовой тканью, говорят уже не об инфаркте, а о постинфарктном кардиосклерозе. Величина рубца зависит от того, какой размер занимала пораженная инфарктом часть сердечной мышцы. Сам постинфарктный кардиосклероз не вызывает никаких ощущений, но может быть осложнен сердечной недостаточностью и нарушениями сердечного ритма. Лекарственное лечение, режим и диета определяются именно этими осложнениями.
Предупреждение ишемической болезни сердца строится по тем же принципам, что и профилактика атеросклероза.
Очаговая дистрофия миокарда