Антиаритмическая терапия

Антиаритмическая терапия изменяет свойства субстрата аритмии и препятствует ее возникновению. Большинство антиаритмических препаратов (ААП) предназначено для лечения тахиаритмий.
При выборе антиаритмического препарата следует учитывать как конкретный вид аритмии, так и наличие/отсутствие структурной патологии сердца (наличие рубца после перенесенного инфаркта миокарда, клапанные пороки сердца и.т.д.). Последнее положение является особенно важным, поскольку у отдельных категорий больных (например, у пациентов в остром периоде инфаркта миокарда) по данным крупных исследований при использовании некоторых антиаритмических препаратов продемонстрировано увеличение смертности в 2-3 раза. Однако те же препараты являются практически полностью безопасными у пациентов без сопутствующих сердечнососудистых заболеваний.
Прием большинства антиаритмических препаратов (единственным исключением в данном случае являются бета-блокаторы) не способствует увеличению выживаемости и основной целью их применения является контроль симптомов. Однако следует отметить, что эффективность ААП с целью симптоматического лечения значительно отличается от 100% (обычно 50-80%).
Вышеизложенное не означает, что антиаритмические препараты не следует использовать вообще, поскольку ААП могут значительно улучшить качество жизни у определенных пациентов при соблюдении необходимых условий безопасности.
Основные положения, касающиеся антиаритмической терапии:
- Антиаритмические препараты (за исключением бета-блокаторов) не увеличивают продолжительность жизни.
- В некоторых случаях антиаритмические препараты могут увеличивать смертность больных.
- Эффективность антиаритмических препаратов в отношении контроля симптомов редко достигает 100% (обычно 50-80%).
Основные цели антиаритмической терапии:
- Восстановление синусового ритма
А. В условиях стационара. Обычно пациентов с тахиаритмиями госпитализируют в отделение реанимации и интенсивной терапии для восстановления синусового ритма посредством внутривенного введения или перорального приема антиаритмических препаратов. При неэффективности антиаритмической терапии может быть выполнена электрокардиоверсия (Электрическая кардиоверсия ).
Б. В амбулаторных условиях. У некоторых пациентов возможно восстановление синусового ритма при самостоятельном приеме антиаритмических препаратов (стратегия «таблетка в кармане»). Следует отметить, что данная стратегия в основном применима к пациентам без сопутствующих сердечнососудистых заболеваний после пробного назначения препарата в условиях стационара.
2. Поддержание синусового ритма
При решении вопроса о длительном приеме антиаритмических препаратов с целью поддержания синусового ритма следует учитывать следующие факторы:
- Количество или продолжительность эпизодов аритмии. У некоторых пациентов с малосимптомными, редкими или короткими приступами аритмии допустимо только наблюдение или эпизодический прием антиаритмических препаратов («таблетка в кармане»).
- Обратимость аритмии. У некоторых пациентов, особенно с впервые выявленными эпизодами аритмии, первоочередной задачей является коррекция факторов риска.
Неэффективные препараты. К сожалению, в РФ существует практика использования препаратов, не обладающих доказанной эффективностью у пациентов с нарушениями сердечного ритма:
Препараты, не обладающие доказанной эффективностью
Противоаритмические препараты
Противоаритмические препараты — это лекарственные препараты, применяемые при нарушениях ритма (аритмиях) сердечных сокращений: эстрасистолии, пароксизмальной тахикардии, мерцательной аритмии, блокадах проводящей системы сердца и др.
Экстрасистолия — появление экстрасистол, т. е. внеочередных с окращений миокарда предсердий или желудочков; экстрасистолы могут быть одиночными, парными, групповыми.
Пароксизмальная тахикардия — приступы очень частых (160 — 220 в минуту) сокращений сердца. По своему происхождению пароксизмальная тахикардия может быть суправентрикулярной (наджелудочковой) и вентрикулярной (желудочковой).
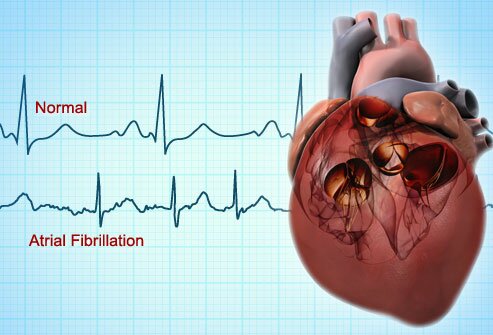
Мерцательная аритмия — беспорядочные, некоординированные сокращения отдельных пучков мышечных волокон миокарда с частотой около 600 в минуту. Отдел сердца, в котором возникает мерцательная аритмия, практически не функционирует; мерцание желудочков равнозначно остановке сердца. При мерцательной аритмии предсердий желудочки могут сокращаться ритмично, обеспечивая удовлетворительное кровообращение (брадисистолическая форма мерцательной аритмии), или часто, неритмично, с нарушением кровообращения (тахисистолическая форма мерцательной аритмии).
Различают постоянную и пароксизмальную (приступообразную) формы мерцательной аритмии.
Блокады проводящей системы сердца — частичное или полное нарушение синоатриальной или атриовентрикулярной проводимости, т. е. проведения импульсов от синусового узла к предсердиям или от предсердий к желудочкам. При полном атриовентрикулярном блоке желудочки сердца начинают сокращаться в собственном, очень медленном ритме (около 30 в минуту), недостаточном для нормального кровообращения.
Разные противоаритмические средста эффективны при различных формах сердечных аритмий. Так, мембраностабилизирующие средства типа хинидина, β-адреноблокаторы, блокаторы кальциевых каналов, амиодарон эффективны при экстрасистолии, пароксизмальной тахикардии, мерцательной аритмии и противопоказаны при блокадах проводящей системы сердца.
Сердечные гликозиды применяют при мерцательной аритмии предсердий, суправентрикулярной пароксизмальной тахикардии; эти средства противопоказаны при экстрасистолии и блокадах проводящей системы сердца. Средства, стимулирующие β-адренорецепторы, а также м-холиноблокаторы, эффективны при синоатриальном и атриовентрикулярном блоках.
Мембраностабилизирующие средства
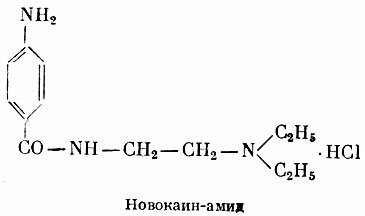
Мембраностабилизирующие средства (хинидин, новокаинамид, дизопирамид, аймалин, этмозин, лидокаин, дифенин) нарушают транспорт через мембрану волокон сердца ионов Na+, К+, Са2+, С1‾ и др. и в связи с этим значительно изменяют свойства волокон сердца.
β-Адреноблокаторы
β-Адреноблокаторы (анаприлин и др.), устраняя стимулирующее влияние на сердце со стороны симпатической нервной системы, снижают автоматизм сердца, затрудняют атриовентрикулярную проводимость. Эти препараты используют при желудочковых и предсердных экстрасистолиях, пароксизмальной тахикардии.
Блокаторы кальциевых каналов
Амиодарон
Препараты калия
Препараты калия. Ионы калия оказывают угнетающее влияние на автоматизм, проводимость и сократимость волокон сердца. Препараты калия применяют при экстрасистолии, пароксизмальной тахикардии, особенно в тех случаях, когда аритмии связаны с дефицитом калия, например при передозировке сердечных гликозидов.
М-холиноблокирующие и адреномиметические средства
+ Средства лечения
Мерцательная аритмия
При неэффективности лечения трепетаний предсердий гликозидами, новокаинамидом, аймалином, бета-адреноблокаторами и другими антиаритмическими средствами проводится электроимпульсное лечение. Этот метод особенно показан при развитии трепетания предсердий у больных в острый период инфаркта миокарда. При невозможности по тем или иным причинам проведения электроимпульсного лечения необходимо перевести трепетание предсердий в мерцание. Это осуществляется с помощью больших доз сердечных гликозидов. После этого проводится лечение хинидином (см. также «Антиаритмические средства»).
Наиболее общепринятая методика подготовки больного к проведению электроимпульсного лечения (плановой дефибрилляции) при постоянной форме мерцательной аритмии следующая.
В подготовительный период назначаются сердечные гликозиды и при необходимости мочегонные средства, отменяемые за 2—4 дня до дефибрилляции, непрямые антикоагулянты в течение 2—3 нед под контролем протромбинового индекса (снижение до 50—60 %); хинидин или новокаинамид, анаприлин (за 1—2 дня или однократно непосредственно перед дефибрилляцией); поляризующая смесь или панангии, тромкардин, кокарбоксилаза, витамины группы В до и сразу после электроимпульсной терапии. В качестве поддерживающей (противорецидивной) профилактической терапии после восстановления синусового ритма назначают хинидин в течение года, лучше (если нет брадикардии) в сочетании с бета-адреноблокаторами. В случае непереносимости хинидин можно заменить новокаинамидом. В ряде случаев синусовый ритм сохраняется при назначении одних бета-адреноблокаторов или лучше при их сочетании с сердечными гликозидами. Оправдано также применение солей калия, аймалина, верапамила, однако эффективность их использования для профилактики рецидивов мерцательной аритмии, как и хингамина, подвергается сомнению.
Прогноз при пароксизмальной мерцательной аритмии зависит от частоты и продолжительности приступов, при стойкой форме—от выраженности органических изменений в сердце и от функциональной способности миокарда. Трепетание предсердий прогностически более благоприятно, чем мерцание, т. е. это более легкая форма аритмии.
Появление мерцательной аритмии при стенозе левого венозного отверстия, при выраженном атеросклеротическом, а тем более пост-инфарктном кардиосклерозе прогностически неблагоприятно. При непродолжительных приступах мерцательной аритмии, возникающих на фоне умеренных органических изменений в сердце, прогноз более благоприятный. Однако необходимо подчеркнуть, что пароксизмы мерцательной аритмии в конце концов переходят в постоянную аритмию. Степень серьезности мерцательной аритмии определяется величиной дефицита пульса. Поэтому при брадисистолической форме, в случае которой почти не существует дефицита пульса, прогноз наиболее благоприятный. Присоединение постоянной мерцательной аритмии к органическим изменениям в сердце ухудшает имеющуюся в той или иной степени сердечную недостаточность. Стойкое трепетание предсердий может свидетельствовать о возможном переходе в мерцание.
Профилактика мерцательной аритмии — это активное, адекватное и комплексное лечение заболеваний, приводящих к ее возникновению, прежде всего ишемической болезни, ревматических поражений сердечно-сосудистой системы, тиреотоксикоза, миокардитов инфекционно-аллергического и другого происхождения. Следует иметь в виду, что мерцательная аритмия может исчезнуть в случае вовремя сделанной операции по поводу митрального стеноза или комбинированного митрального порока, улучшения коронарного кровообращения при лечении антиангинальным средствами коронарной недостаточности, комплексной гормонально-медикаментозной терапии ревматических и других миокардитов и т. д.
После восстановления ритма медикаментозными средствами или при помощи электроимпульсного разряда (дефибрилляция) больной должен длительно (до года и более) принимать с целью профилактики рецидивов мерцательной аритмии противоаритмические препараты. Наиболее эффективен в этом отношении, как уже отмечалось, хинидин, затем — бета-адреноблокаторы, комбинации хинидина с бета-адреноблокаторами. На короткое время можно назначать новокаинамид внутрь. Профилактическая эффективность других препаратов (соли калия, Верапамил, аймалин, хингамин) подвергается сомнению и требует проведения специальных исследований. Не вызывает, однако, сомнений, что при гипокалиемин нужно назначить препараты калия, при сердечной недостаточности — сердечные гликозиды и т. д.
После перевода тахисистолической формы мерцательной аритмии в брадисистолическую необходимо удержать мерцательную аритмию на близкой к нормальной частоте сердечных сокращений. В этих случаях могут быть полезны, прежде всего, сердечные гликозиды с солями калия, бета-адреноблокаторы самостоятельно и в сочетании с сердечными гликозидами, в небольших дозах хинидин и препараты хинидиноподобного (мембранодепрессантного) действия.
Особое внимание и активное лечение необходимо при появлении возможных предвестников мерцательной аритмии — предсердных экстрасистол, особенно групповых и политопных, приступов над-желудочковой (предсердной) формы пароксизмальной тахикардии при заболеваниях, которые часто осложняются мерцательной аритмией, нарастании признаков перегрузки предсердий и др.
Профилактика трепетания предсердий ничем существенно не отличается от таковой при мерцательной аритмии.
Ghb yt’aatrtbdyjctb ktxtybz thtgttfybq ghtlcthlbq ukbrjpblfvb, yjdjrfbyfvbljv, fqvfkbyjv. ttf-flhtyj,kjrftjhfvb b lheubvb fytbfhbtvbxtcrbvb chtlctdfvb ghjdjlbtcz ‘ktrthjbvgekmcyjt ktxtybt. ‘tjt vttjl jcj,tyyj gjrfpfy ghb hfpdbtbb thtgttfybz ghtlcthlbq e ,jkmys[ d jcthsq gthbjl byafhrtf vbjrfhlf. Ghb ytdjpvj;yjctb gj ttv bkb bysv ghbxbyfv ghjdtltybz ‘ktrthjbvgekmcyjuj ktxtybz ytj,[jlbvj gthtdtctb thtgttfybt ghtlcthlbq d vthwfybt. ‘tj jceotctdkzttcz c gjvjom. jkmib[ ljp cthltxys[ ukbrjpbljd. Gjckt ‘tjuj ghjdjlbtcz ktxtybt [byblbyjv (cv. tfr;t «Fytbfhbtvbxtcrbt chtlctdf»). Yfb,jktt j,otghbyztfz vttjlbrf gjlujtjdrb ,jkmyjuj r ghjdtltyb. ‘ktrthjbvgekmcyjuj ktxtybz (gkfyjdjq ltab,hbkkzwbb) ghb gjctjzyyjq ajhvt vthwfttkmyjq fhbtvbb cktle.ofz. D gjlujtjdbttkmysq gthbjl yfpyfxf.tcz cthltxyst ukbrjpbls b ghb ytj,[jlbvjctb vjxtujyyst chtlctdf, jtvtyztvst pf 2—4 lyz lj ltab,hbkkzwbb, ytghzvst fytbrjfuekzyts d ttxtybt 2—3 ytl gjl rjythjktv ghjthjv,byjdjuj byltrcf (cyb;tybt lj 50—60 %); [byblby bkb yjdjrfbyfvbl, fyfghb