Мерцательная аритмия у пожилых людей
При этом заболевании полностью утрачивается ритмичный характер работы сердца, становится неритмичным пульс. Мерцательная аритмия часто возникает на фоне атеросклероза коронарных артерий, кардиосклероза, ишемической болезни сердца. А поскольку названные заболевания развиваются обычно в пожилом возрасте, то и мерцательная аритмия чаще беспокоит пожилых людей.
У страдающих пороками сердца, нарушением функции щитовидной железы (тиреотоксикозом) она может развиться и в более молодом возрасте, но обычно не ранее 40 лет. К этому нарушению сердечного ритма приводит и алкогольное перерождение миокарда, наблюдаемое у людей, которые злоупотребляют спиртным.
Мерцательная аритмия бывает постоянная и возникающая приступами. В отличие от постоянной, которая самопроизвольно не исчезает, приступы прекращаются обычно спустя несколько часов или суток.
Но это не означает, что приступы больные всегда переносят легче, чем постоянную аритмию. Чаще бывает наоборот. Чередование правильного и неправильного ритма утомляет больного, появляется психологическое напряжение, связанное с ожиданием приступа. А к постоянной мерцательной аритмии больной как бы приспосабливается. И порой врачи сознательно стараются перевести приступообразную мерцательную аритмию в постоянную. Хотя, надо признать, это не всегда удается. Иногда у больного и самопроизвольно происходит смена форм мерцательной аритмии.
Но и постоянная мерцательная аритмия может протекать тяжело, сопровождаясь тягостными ощущениями в области сердца, усиленным сердцебиением, одышкой, плохим самочувствием. В этих случаях больного госпитализируют и используют разные методы лечения.
Приступы мерцания врач снимает обычно в домашних условиях. Нередко это удается и самому больному, если он, как только начался приступ, принимает рекомендованное врачом лекарство. Но поскольку все современные антиаритмические средства сильнодействующие, превышать предписанную врачом дозу или принимать не назначенный им препарат нельзя.
Лечение должно быть сугубо индивидуальным. Однако есть советы, к которым следует прислушаться всем страдающим этим заболеванием и особенно пожилым. Они направлены на то, чтобы облегчить нагрузку на сердце, пораженное кардиосклерозом или ишемической болезнью, а также оказать благоприятное воздействие на центральную нервную систему, нарушение функции которой играет немалую роль в развитии этой патологии.
Следует систематически посещать лечащего врача. Очень важно в целях профилактики приступов мерцательной аритмии не прекращать прием назначенных им лекарств, улучшающих питание сердечной мышцы, способствующих нормализации ее работы.
Но нельзя надеяться только на лекарства — многое в профилактике приступов мерцательной аритмии зависит от поведения больных. Вести себя надо разумно, избегая чрезмерных нагрузок. Лето лучше проводить в привычной климатической зоне. Резкая смена климата, особенно перегревание на солнце нежелательны, так как могут вызвать нарушение сердечного ритма.
Тем, кто курит, настоятельно рекомендуется отказаться от этой вредной привычки. Для сердца табак — яд! И ни рюмки алкоголя! Спиртное и у здоровых людей часто вызывает учащение сердцебиения, а тем, кто страдает аритмией, употреблять его совершенно недопустимо!
Пожилые люди, особенно страдающие гипертонической болезнью, часто по собственному усмотрению принимают мочегонные средства. Но они вызывают потерю калия, а от этого может нарушиться функция сердечной мышцы и создастся угроза появления мерцательной аритмии. Поэтому мочегонные средства надо принимать только по назначению врача, и в этот период есть больше продуктов, содержащих калий: курагу, урюк, печеный картофель.
Следите за весом. Людям слишком полным надо стараться похудеть, поскольку полнота отягощает работу сердца, усугубляет развитие атеросклероза, кардиосклероза. Прежде всего, ограничьте мучное, сладости, хлеб, кондитерские изделия.
Следует одеваться по погоде, ноги всегда держать в тепле и сухими. Простудные заболевания, грипп, сопровождающиеся значительным повышением температуры тела, тоже могут способствовать возникновению приступа мерцательной аритмии.
Но нет нужды сажать себя «под стеклянный колпак». Не живите в постоянном страхе, в постоянном ожидании приступа. Не избегайте прогулок, поездок к родственникам или друзьям из-за того, что по дороге или в гостях может начаться приступ мерцательной аритмии. Конечно, может. Но у вас же всегда при себе лекарства, которые не раз помогали оборвать начинающийся приступ. Если они не подействуют и приступ окажется необычно для вас длительным, а самочувствие ухудшится, вызывайте «Скорую» сами или попросите тех, кто рядом.
И в заключение несколько слов страдающим мерцательной аритмией пожилым людям, которые как-то вдруг безо всякой подготовки решают активно бороться со старостью: начинают бегать или обтираться снегом, заниматься моржеванием. Не делайте этого! Такие физические и эмоциональные перегрузки не только могут провоцировать приступ мерцательной аритмии, но и вызвать нежелательные сдвиги в деятельности всего организма.
Аритмии и блокады сердца у пожилых людей. Лекарства от сердца и давления
Здравствуйте уважаемые читатели портала Inva-Life.ru. С возрастом растет число больных с аритмиями и блокадами сердца, которые существенно сокращают продолжительность жизни.
Причиной аритмий и блокад сердца в возрасте бывает ишемическая болезнь сердца, миокардиосклероз, кардиомиопатии, артериальная гипертензия, пороки сердца и т.д.
Определенное значение имеет старение миокарда с апоптозом высокодифференцированных клеток. Для пожилых людей свойственна низкая вариабельность ритма, симпатикотонический вариант вегетативной регуляции, при которой высок риск вы возникновения желудочковых фатальных аритмий.
Факторы риска аритмогенеза в возрасте.
1. Снижение функциональных возможностей синусово-предсердного узла вследствие склероза и дегенерации.
2. Нарушение метаболизма миокарда (гипокалиемия, гипомагниемия).
3. Уменьшение лабильности проведения импульсов по предсердно-желудочковым путям.
4. Изменение нейрорегуляции сердца со снижением тонуса блуждающего нерва.
5. Ухудшение коронарного кровоснабжения.
6. Аритмогенное действие катехоламинов.
7. Патологические рефлексы из органов пищеварения и дыхания.
8. Аритмогенное действие лекарств (гликозиды, хинидин, диуретики и т.д.).
9. Снижение фракции выброса левого желудочка с поздними желудочковыми потенциалами.
Диагноз аритмии и блокады сердца подтверждается регистрацией ЭКГ и особенно холтеровским мониторингом. Вспомогательное значение имеет черезпищеводная электростимуляция предсердий.
Как свидетельствует холтеровский мониторинг, после 70 лет у здоровых лиц без патологии сердца в 84% всех наблюдений имела место наджелудочковая тахикардия, желудочковая экстрасистолия, пароксизмы мерцательной аритмии, желудочковой тахиаритмии, атриовентрикулярной блокады II-III степени.
Симптомы аритмий: головокружение, потливость, синкопальные состояния, синдром Морганьи-Эдемса-Стокса.
Вышеупомянутые аритмии приводят к прогрессированию хронической сердечной недостаточности, а в некоторых случаях и к внезапной аритмической смерти.
Постоянная форма мерцательной аритмии осложняется тромбоэмболией сосудов головного мозга. Плохое прогностическое значение имеет трепетание предсердий.
Из блокад сердца отметим AV-блокаду II и III степени.
Если при блокаде II степени типа Мобитц I поражена верхняя часть узла, то блокада типа Мобитц II возникает в результате нарушения проводимости ниже пучка Гиса.
Довольно часто диагностируют блокаду левой или правой ветви пучка Гиса. Блокада левой ножки обусловлена органическим поражением миокарда.
Довольно часто у стариков диагностируют синдром слабости синусового узла.
В клинической картине наряду с кардиалгиями, потерей сознания, головокружением, сердцебиением встречаются различные эмболии. На ЭКГ: синусовая брадикадия, остановка синусового узла более 10-15 с, синоатриальная блокада, пароксизмальная тахикардия, фибрилляция желудочка.
Заключительный диагноз устанавливают после черезпищеводной электростимуляции предсердий. Кроме того, следует помнить, что в старости синусовая брадикардия не всегда обусловлена синдромом слабости синусового узла, а в ее патогенезе большое значение имеет повышенный тонус блуждающего нерва.
Лекарства от сердца. для лечения аритмии и давления должен назначать специалист — врач -кардиолог.
Мерцательная аритмия — «сумасшествие сердца»
«Сумасшествие» сердца. Так переводится с латыни термин delirium cordis — название мерцательной аритмии – одного из заболеваний, при котором нарушается нормальный сердечный ритм. Современная наука предложила более точный термин – «фибрилляция предсердий». О методах лечения и профилактики фибрилляции предсердий рассказывает заведующая отделением реанимации и интенсивной терапии клиники кардиологии Московской медицинской академии имени И.М.Сеченова доктор медицинских наук, профессор Нина Александровна НОВИКОВА.
Беспорядочные сокращения
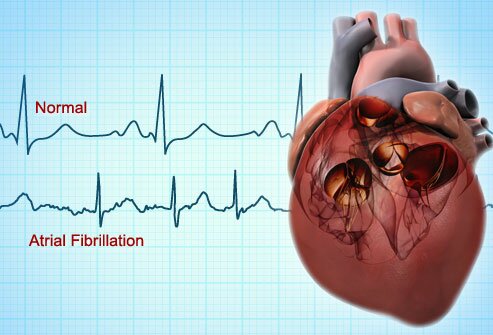
Для того чтобы эффективно выталкивать кровь, сердце должно регулярно сокращаться. Ритмичное зарождение импульсов происходит в собственном «электрогенераторе» сердца – синусовом узле. Отсюда они распространяются на сердечную мышцу предсердий, а затем и на желудочки, вызывая их последовательное сокращение через равные промежутки времени, которое называют синусовым ритмом.
Но если проведение электрических импульсов по предсердиям нарушается, их мышечные волокна теряют способность работать синхронно. Они лишь беспорядочно подергиваются, трепещут, «мерцают». Желудочки при этом тоже сокращаются неритмично и более часто. Беспорядочное сокращение предсердий и желудочков и называют мерцательной аритмией, или фибрилляцией предсердий. Из разных видов аритмий мерцательная является самой распространенной. Частота ее растет с возрастом: если в возрастной категории 40-50 лет фибрилляция предсердий встречается примерно у 1% населения, то среди людей старше 60 – у 5%, а после 80 лет ею болеют уже около 10%.
Это связано с тем, что в пожилом возрасте наблюдается склерозирование коронарных артерий, а затем стенок сердца, развивается ишемическая болезнь сердца (ИБС). ИБС и ее осложнения (инфаркты миокарда) нередко служат причиной мерцательной аритмии. Но самой частой причиной фибрилляции предсердий у пожилых людей является артериальная гипертония.
Повышенное давление способствует растяжению предсердий, что и приводит к нарушению ритма. Приобретенные и врожденные пороки сердца также способствуют развитию фибрилляции предсердий. Есть и внесердечные причины, например повышение функции щитовидной железы (тиреотоксикоз) или злоупотребление алкоголем. Имеют значение генетические факторы.
Симптомы мерцательной аритмии могут быть самыми разнообразными. Одни больные не ощущают никакого дискомфорта, и нарушение ритма у них обнаруживают по результатам ЭКГ лишь случайно. А у других пациентов, кроме частых и неритмичных сокращений, когда пульс может достигать 200 ударов в минуту, появляются одышка, немотивированная усталость, слабость вплоть до обморочного состояния, головокружение, ощущение тревоги и беспокойства, боли в грудной клетке, резкое снижение артериального давления и другие неприятные симптомы.
Опасность тромбов
Фибрилляция предсердий может возникать приступообразно (тогда говорят о пароксизмальной мерцательной аритмии,) или быть постоянной. Однако тактика в оказании медицинской помощи больным зависит не от формы заболевания, а от его тяжести и риска осложнений. Самым опасное из них – ишемический инсульт, опасность которого у людей с фибрилляцией предсердий по сравнению с людьми, имеющими нормальный ритм сердца, возрастает в 7 раз. Причем это возможно как при единичных приступах, так и при постоянном нарушении ритма.
Пациенты нередко думают, что нарушение сердечного ритма развивается вследствие инсульта, а все обстоит как раз наоборот. Более того, на фоне не проявившихся до поры до времени сердечных расстройств инсульт может служить первым симптомом фибрилляции предсердий. Дело в том, что из-за несинхронного сокращения участков сердца кровь в камерах сердца может застаиваться, что создает условия для формирования тромбов (тромб – комочек свернувшейся крови). При сокращении мышц сердца тромбы могут из него «вылетать».
Двигаясь по кровотоку, они попадают в мозговые артерии. На фоне атеросклеротического поражения сосудов головного мозга происходит закупорка одного из них и в результате – ишемический кардиоэмболический инсульт. (Эмбол – что-то, например кусочек тромба, пузырек газа и т.п. принесенное с током крови, что может закупорить сосуд.) Среди всех тромбоэмболических осложнений это самое частое: на долю инсультов приходится 91% всех видов тромбоэмболий. К сожалению, такие инсульты бывают «большими» и приводят к тяжелым последствиям.
Тромб с током крови может попасть и в периферическую артерию, например руки или ноги. Тромбоэмболия нижней конечности чревата возникновением ее острой ишемии (малокровия) вплоть до развития гангрены. В отделениях хирургии таким пациентам удаляют тромбы, но, как показывает практика, часто не догадываются обследовать человека по поводу предполагаемой мерцательной аритмии. В то же время диагностика этого заболевания не представляет трудностей – достаточно посмотреть результаты ЭКГ, чтобы увидеть неравномерные промежутки между сокращениями предсердий: так называемые волны «мерцания» и беспорядочные ответы желудочков, а также отсутствие зубцов, характерных для нормального ритма. Замечу, что по пульсу характер аритмии установить удается не всегда.
Уточнить диагноз и правильно лечить
Человека, у которого отмечены описанные выше нарушения сердечного ритма, необходимо обследовать для исключения внесердечных патологий, провоцирующих фибрилляцию предсердий, к примеру, уже упоминавшихся тиреотоксикоза или алкоголизма, или тяжелого расстройства электролитного баланса. Последнее может возникнуть вследствие большой потери калия (скажем, человек болел гриппом с высокой температурой, сильно потел, но не пил жидкости).
Если внесердечных причин нет, то обследование продолжается дальше: делают УЗИ сердца. Если оно выявит расширение полостей сердца, становится понятно, что изменения сердца зашли далеко и синусовый ритм больному вряд ли удастся удерживать. Поэтому ему назначают лекарства, хотя бы снижающие частоту сердечных сокращений (как правило, бета-адреноблокаторы).
Если такой пациент имеет хотя бы один фактор риска тромбоэмболических осложнений (например, гипертоническую болезнь), то ему уже требуются средства, разжижающие кровь, к примеру аспирин. Но если факторов риска несколько, то аспирином ограничиться уже нельзя, ибо повышается опасность развития инсульта. Существует простая шкала для оценки такого риска. Это возраст старше 75 лет, артериальная гипертония, перенесенный инсульт или транзиторная (преходящая) ишемическая атака (кратковременная симптоматика нарушения мозгового кровообращения), сахарный диабет и хроническая сердечная недостаточность. Для предотвращения инсульта в таких случаях назначают особые препараты – антикоагулянты непрямого действия.
Об этом классе препаратов надо упомянуть особо, так как они позволяют врачам успешно проводить антитромботическую терапию пациентам. К примеру, препарат варфарин на 60% снижает относительный риск развития инсульта и на 25% – смертность. Но лечиться им очень сложно, так как надо постоянно контролировать состояние свертываемости крови. Поэтому для врачей и пациентов очень обнадеживающим событием стало создание препарата дабигатрана, обладающего такой же эффективностью, как варфарин, но без повышенного риска развития кровотечений.
Пациентам в нашей стране также было предложено участвовать в крупнейшем мировом исследовании RE-LY, изучавшем действие нового препарата. Можно рассчитывать, что через полтора года оно войдет в практику российских медицинских учреждений.
Помимо медикаментов, в терапии мерцательной аритмии используются другие методы. Например, в некоторых клиниках применяют электрическую кардиоверсию, более известную под названиями «электрошок», электроимпульсная терапия. Сейчас благодаря использованию современных средств для наркоза, электрошок переносится, как правило, легко и протекает без осложнений.
Во всем мире получает развитие хирургическая технология лечения фибрилляции предсердий – катетерная аблация. Она основана на одной из гипотез развития мерцательной аритмии, согласно которой в устьях, впадающих в предсердия легочных вен, появляются так называемые мышечные «муфты», где и формируются патологические импульсы, заставляющие сердце биться неправильно. С помощью катетерных техник эти «муфты» блокируют, и волны фибрилляции перестают распространяться в предсердия. Эту щадящую операцию, которая проводится с применением катетерной техники, делают и в России. Оптимальный возраст для ее проведения – не старше 60 лет.
Не упустить время
Нередко нам задают вопросы, – другие виды аритмий, которых существует очень много (например, наджелудочковая, желудочковая экстрасистолия), так же опасны, как мерцательная? Отвечаю: опасность аритмий определяется тем хроническим заболеванием, которое лежит в основе нарушения ритма. Если человек еще достаточно молод, и у него нет органических поражений сердца, то, скажем, наджелудочковую экстрасистолию ему можно не лечить – она не повлияет на продолжительность его жизни. А если у пациента есть артериальная гипертония или ИБС со снижением функции левого желудочка и ухудшением насосных возможностей сердца, то любая аритмия представляет для него опасность. Здесь все усилия надо направлять на лечение заболевания, лежащего в основе аритмии с обязательным назначением средств, разжижающих кровь.
Однако при первом возникновении нарушения ритма человек может не подозревать, что с ним происходит. К тому же, у некоторых больных приступ аритмии может пройти самостоятельно в течение суток. Поэтому мы и советуем пациентам, у которых появились неритмичные сокращения, наблюдать за своим состоянием в течение этого времени. Если нарушение ритма не уходит, то необходимо обратиться к врачу, не пытаясь снять аритмию домашними средствами вроде сердечных капель или рюмки коньяка.
Надо понимать, что при длительности приступа более двух суток очень вероятно появление тромбов внутри сердца, кроме того, восстановить синусовый ритм в таких случаях становится гораздо труднее. Так что проще и безопаснее обратиться к врачу в первые же часы после возникновения аритмии. И, конечно же, срочно вызывать скорую помощь должны те больные, у которых нарушение ритма сопровождается расстройствами кровообращения, одышкой, высоким или низким артериальным давлением или признаками ишемии миокарда (болью за грудиной).
В какой мере возможна профилактика мерцательной аритмии?
Чрезвычайно важно заботиться о предупреждении тех заболеваний, которые провоцируют развитие фибрилляции предсердий, прежде всего артериальной гипертонии и ИБС. Само собой, нельзя допускать злоупотребления алкоголем. К сожалению, далеко не все пациенты соблюдают это правило, – к примеру, после празднования Нового года к нам в отделение доставляют много пациентов с фибрилляцией предсердий, прежде всего мужчин молодого и среднего возраста.
Медики грустно шутят, что 1 января – это «день мерцательной аритмии».
В то же время немало в моей практике положительных примеров. В частности, могу рассказать об одной пациентке старше 90 лет, у которой мерцательная аритмия появилась в 82 года. И все эти годы ей удается поддерживать хорошее состояние благодаря тому, что она аккуратно принимает назначенные ей препараты, в том числе варфарин, и ежемесячно контролирует состояние свертываемости крови. Это еще раз показывает, что с мерцательной аритмией можно жить и в преклонном возрасте.