Журнал «Внутренняя медицина» 4(10) 2008
Вернуться к номеру
Особенности диагностики, клинического течения и лечения изолированной систолической артериальной гипертензии у пожилых людей
Авторы: М.Н. Долженко, д.м.н. профессор, Национальная медицинская академия последипломного образования имени П.Л. Шупика
Версия для печати
Известно, что значимость артериальной гипертензии (АГ) как фактора риска сердечно-сосудистых заболеваний (ССЗ) значительно увеличивается с возрастом, кроме того, риск развития основных ССЗ в возрастной группе 65–75 лет составляет 30 % и более. У лиц старше 65 лет АГ встречается у 50 % и приблизительно в 2/3 случаев диагностируется изолированная систолическая АГ (ИСАГ) — особая форма эссенциальной АГ [1].
Что мы понимаем под изолированной систолической гипертензией?
По определению ВОЗ, под ИСАГ принято понимать повышение систолического АД (САД) > 140 мм рт.ст. при нормальном или несколько сниженном диастолическом АД (ДАД)
В классификации экспертов ВОЗ выделяется также пограничная ИСАГ, под которой понимают повышение САД до 140–149 мм рт.ст. при ДАД
Какой кардиоваскулярный риск представляет собой изолированная систолическая гипертензия?
Оказывается, по данным эпидемиологических исследований ННЦ «Институт кардиологии им. Н.Д. Стражеско АМН Украины», в сельской популяции ИСАГ встречается у 26,7 % от всего количества больных с АГ всех возрастов, а среди городского населения — у 16,6 % [3]. Имеются данные, что на долю ИСАГ приходится 56 % случаев впервые выявленной во время скрининга АГ у пациентов старше 55 лет. С возрастом число больных с ИСАГ увеличивается. Наличие ИСАГ ассоциируется с возрастанием сердечно-сосудистой смертности в 2–5 раз, частоты инсультов — в 2,5 раза, а общей смертности — на 51 %. По данным Фремингемского исследования, ИСАГ является предиктором ССЗ у пожилых людей. Возрастание цифр САД на 10 мм рт.ст. и выше от цифр САД 140 мм рт.ст. в возрасте 60 лет приводит к учащению осложнений на 30 % [1, 9, 10].
Каковы механизмы формирования изолированной систолической артериальной гипертензии в пожилом возрасте?
Известно, что повышение АД не является закономерным следствием старения, хотя имеются основания полагать, что частично АГ определяется возрастными изменениями в организме, в том числе сосудов. В генезе повышения АД имеют значение как гемодинамические факторы, так и нейрогормональная дисфункция. Степень выраженности атеросклероза не коррелирует со степенью повышения АД. Но у больных с возрастом наблюдается снижение эластичности аорты и крупных артерий, потеря эластичности волокон стенки артерий с отложением коллагена, эластина, гликозаминогликанов и кальция, что приводит к потере сосудами способности реагировать на изменение АД в систолу и диастолу [4–6].
Кроме того, с возрастом у больных наблюдаются также следующие процессы в сердечно-сосудистой системе и почках: снижение чувствительности барорецепторов; снижение почечного кровотока; уменьшение количества и чувствительности бета-2-адренорецепторов, опосредующих вазодилатацию; снижение мозгового кровотока; снижение кровотока в мышцах; снижение сердечного выброса; увеличение массы миокарда левого желудочка и объема предсердий; увеличение объема внеклеточной жидкости; склероз клубочков почек; снижение скорости клубочковой фильтрации; снижение функции канальцевого аппарата; повышение уровня предсердного натрийуретического пептида; повышение активности ренина плазмы крови и снижение активности депрессорной кинин-калликреиновой системы [7, 8].
Особое значение имеет тот факт, что при старении сосудов наблюдается снижение продуцирования эндотелийзависимых факторов релаксации сосудистым эндотелием. Нельзя исключить и роль генетических факторов.
Различают первичную и вторичную ИСАГ (симптоматическую). Симптоматическая ИСАГ может быть связана с увеличением минутного объема сердца и наблюдается, в частности, при следующих заболеваниях или состояниях: недостаточность клапанов аорты; полная атриовентрикулярная блокада; открытый артериальный проток; аортит; коарктация аорты; тиреотоксикоз; анемия; лихорадка и еще целый ряд редко встречающихся заболеваний [4–6].
Если заболеваний, которые могут вызывать изолированное повышение САД, не выявлено, ИСАГ у пожилых лиц рассматривается в рамках первичной АГ.
Каковы особенности клинического течения изолированной систолической артериальной гипертензии?
Клиническая картина и течение АГ у старшей возрастной категории имеет целый ряд особенностей: у пожилых людей очень распространена именно ИСАГ, установлена тесная, независимая связь уровня САД с риском развития коронарных, мозговых и почечных осложнений. Риск осложнений определяется не столько уровнем ДАД, как считалось долгое время, сколько уровнем САД, позволяющим прогнозировать сердечно-сосудистый риск. Кроме того, АГ характеризуется высоким пульсовым давлением, являющимся дополнительным фактором риска ССЗ. По данным Фремингемского исследования, повышение пульсового давления более 60 мм рт.ст. является неблагоприятным прогностическим фактором в отношении риска сердечно-сосудистых осложнений и смертности. Следует отметить, что высокое пульсовое давление является маркером биологического возраста артерий и по определению — основной характеристикой ИСАГ [10].
Пожилые больные, как правило, имеют длительный анамнез болезни. С другой стороны, очень часто при повышении АД у больных пожилого возраста отсутствует явно выраженная клиническая симптоматика, вплоть до полного отсутствия жалоб у пациентов. Вместе с тем клинически выявляется функциональная недостаточность мозга, сердца, почек. Отмечается высокий процент сердечно-сосудистых осложнений, таких как инсульт, инфаркт, сердечная недостаточность. У пожилых больных отмечается высокая частота сочетания ИСАГ и метаболических нарушений (дислипидемия, сахарный диабет, подагра). Часто при ИСАГ наблюдается гипокинетический тип гемодинамики с увеличением общего периферического сопротивления. Во многих наблюдениях отмечается высокая солечувствительность пациентов. Характерна высокая частота псевдогипертензии из-за повышения жесткости сосудов, гипертензии белого халата, постпрандиальной гипотонии и, что очень важно и зачастую определяет выбор гипотензивного препарата(ов), очень высокая частота ортостатической гипотонии. Ортостатическая гипотензия может иметь катастрофические последствия, такие как падения или травмы головы. Частота симптоматических АГ значительно меньше, чем в более молодой популяции пациентов, однако выявление гипертензии в пожилом возрасте часто требует исключения клинически значимого стеноза почечных артерий. Пожилые больные часто используют средства, которые могут повышать АД или влиять на эффективность лечения (нестероидные противовоспалительные препараты и др.) [9, 10].
Более чем у 50 % пожилых больных не отмечается адекватного (10–20 мм рт.ст.) снижения АД ночью (non dippers), часто регистрируется ночная гипертензия или избыточное снижение АД в ночные часы (over dippers). Кроме того, нередко наблюдается быстрый и выраженный утренний подъем АД. Вместе с тем все эти нарушения суточного ритма АД являются предикторами тяжелых сердечно-сосудистых осложнений и еще раз указывают на высокий риск поражения органов-мишеней у пожилых пациентов.
Из вышеизложенного следует, что, во-первых, суточное мониторирование АД всем больным с ИСАГ обязательно для оценки степени риска и коррекции лечения, а во-вторых, коррекция АД при ИСАГ абсолютно необходима для снижения риска ССЗ.
Некоторые авторы предлагают разделить больных с ИСАГ на три подгруппы по результатам суточного мониторирования АД (на основании уровня САД в дневное время) для оценки риска ССЗ [9, 10]:
1) с нестойкой АГ (
2) легкой стойкой АГ (140–159 мм рт.ст.);
3) умеренной стойкой АГ (≥ 160 мм рт.ст.).
На основании каких клинических данных следует ставить диагноз «изолированная систолическая артериальная гипертензия»?
Диагноз ИСАГ может быть поставлен, если при трех повторных визитах средний уровень САД > 140 мм рт.ст. а ДАД
Каковы особенности измерения АД у пожилых людей? Прежде всего нужно учитывать частое распространение феномена аускультативного провала, поэтому при измерении АД следует нагнетать воздух не менее чем до 250 мм рт.ст. и спускать его очень медленно. Желательно измерение АД проводить сидя и стоя, через 1 и 5 мин после принятия вертикального положения, а у больных сахарным диабетом — через 2, 4, 6, 8 и 10 мин. Изначально АД измеряется на обеих руках. Для исключения так называемой псевдогипертензии (ухудшение сдавления артерии манжетой при утолщении и/или кальцификации ее стенки и, как следствие, ложное повышение АД) рекомендуется проводить прием Ослера: при нагнетании давления манжеты выше САД пальпируется пульс на плечевой или лучевой артерии. Большая частота встречаемости гипертензии белого халата (изолированная клиническая АГ, нестойкая АГ) требует, как уже указывалось выше, обязательного суточного мониторирования АД. По существующим оценкам, такой вариант гипертензии может встречаться у 25 % пациентов этой категории.
В случае когда АГ впервые начинается после 60 лет или плохо поддается лечению, необходимо исключить вторичную АГ, связанную с атеросклерозом почечных артерий. Больные с ИСАГ должны быть комплексно обследованы для стратификации по группам риска и выявления сопутствующих заболеваний.
Какие особенности лечения больных изолированной систолической артериальной гипертензией пожилого возраста?
В Европейских рекомендациях по лечению больных АГ 2007 года имеется специальный раздел, посвященный терапевтическим подходам у пациентов пожилого возраста [9].
Каковы итоговые положения антигипертензивного лечения изолированной систолической артериальной гипертензии у пожилых пациентов?
Рандомизированные исследования у больных с систолодиастолической или систолической АГ в возрасте старше 60 лет показали, что с помощью антигипертензивного лечения может быть достигнуто достоверное уменьшение сердечно-сосудистой заболеваемости и смертности [9].
Медикаментозное лечение может быть начато с тиазидных диуретиков (ТД), антагонистов кальция, сартанов, ингибиторов ангиотензинпревращающего фермента (иАПФ) и бета-блокаторов в соответствии с общими рекомендациями. Но исследования, специально посвященные изучению эффективности лечения ИСАГ, показали преимущество тиазидных диуретиков и антагонистов кальция. Возможно применение сартанов [9].
Целевой уровень АД — 140/90 мм рт.ст. и ниже, если больные удовлетворительно переносят лечение. Следует отметить важность комбинированной терапии двумя и более антигипертензивными препаратами для эффективного контроля АД [9].
При назначении медикаментозного лечения необходимо учитывать факторы риска, специфику повреждения органов-мишеней, сопутствующие ССЗ и часто встречающиеся заболевания других органов и систем у лиц данной возрастной группы [9].
Полученные данные исследования HYVET показали высокую эффективность лечения больных АГ старше 80 лет [11].
Каковы данные доказательной медицины относительно эффективности лечения больных с изолированной систолической артериальной гипертензией?
Был проведен ряд клинических исследований по изучению наиболее эффективной терапии при ИСАГ: SHEP (Systolic Hypertension in the Elderly program), EWPHE (European Working Party on Hypertension in the Elderly), SYST-EUR, в которых было доказано, что лечение больных ИСАГ оказывает положительный эффект в любой возрастной группе, при этом отмечается значительное снижение частоты развития как мозговых инсультов, так и инфаркта миокарда [12–15]. Так, у лиц старше 60 лет лечение АГ в целом приводило к снижению количества инсультов на 40 %, сердечно-сосудистых осложнений — на 30 %, ИБС — на 15 %. Отмечено также снижение общей сердечно-сосудистой и коронарной смертности.
В проспективных исследованиях (MRFIT — Multiple Risk Factor Interventional Trial) установлена тесная, не зависящая от возраста связь САД с риском развития коронарных, мозговых и почечных осложнений. Снижение САД приводит к отчетливому уменьшению этого риска, т.е. еще раз подчеркивается, что у пожилых людей САД позволяет лучше прогнозировать риск осложнений, чем ДАД, а следовательно, лечение больных с ИСАГ может существенно улучшить их прогноз [16].
Каковы основные принципы лечения больных с изолированной систолической артериальной гипертензией?
Лечение ИСАГ у пожилых больных прежде всего необходимо начинать с изменения образа жизни и немедикаментозных методов лечения, таких как ограничение приема соли до 5–6 г/сут (при хронической сердечной недостаточности — до 3 г/сут), снижение массы тела при необходимости, дозированные физические нагрузки (ежедневная ходьба в течение 20–30 мин), ограничение алкоголя, исключение курения, ограничение животных жиров в пище.
Медикаментозная терапия должна быть назначена пожилым больным с ИСАГ, имеющим уровень САД > 160 мм рт.ст. а также больным с уровнем САД в пределах 140–160 мм рт.ст. и такими факторами риска сердечно-сосудистых заболеваний, как сахарный диабет, стенокардия, гипертрофия левого желудочка.
При назначении гипотензивных препаратов пожилым людям c ИСАГ следует придерживаться следующих рекомендаций. Необходимо медленно подбирать дозу с обязательным контролем АД в положении стоя и после еды. Снижать АД в начале лечения нужно только постепенно, не более чем на 30 % от исходного уровня, чтобы не вызвать или не усугубить мозговую и почечную недостаточность. Регулярно контролировать функцию почек, электролитный и углеводный обмен. Необходим простой режим приема препаратов, индивидуальный подбор с учетом полиморбидности. Целевой уровень АД у пожилых пациентов — 140/90 мм рт.ст. однако в случаях длительно нелеченной, высокой ИСАГ достаточно снижение САД до 160 мм рт.ст. Доказана польза гипотензивной терапии у лиц моложе 80 лет, в частности, в исследовании STOP hypertension (Swedish Trial in Old Patients), в которое были включены лица в возрасте 70–84 лет [14]. Если лечение начато раньше, то его продолжают.
На сегодня получен ответ на вопрос, нужно ли лечить больных АГ старше 80 лет. В исследовании HYVET (Hypertension in The Very Elderly Trial) был показан положительный результат при применении тиазидного диуретика и ингибитора АПФ у таких больных [11].
На вопрос, с чего начать лечение больного с ИСАГ, дали ответ несколько многоцентровых исследований: Syst-Eur (Европейское исследование плацебо против антагониста кальция, ингибитора АПФ) [12], MRC (Medical Research Council, в котором сравнивался эффект диуретика, бета-адреноблокатора и плацебо) [10], SHEP (ИСАГ и лечение тиазидным диуретиком, при необходимости добавлялся бета-адреноблокатор) и др. [15].
На данный момент рекомендуется начать лечение с диуретиков, если нет противопоказаний к их использованию. Их отличают низкая или умеренная стоимость, высокая эффективность, хорошая переносимость и доказанное положительное влияние на ССЗ и смертность [9].
Однако, как уже указывалось, больным с ИСАГ свойственна полиморбидность, что необходимо учитывать при лечении этой категории пациентов.
При сочетании ИСАГ с сердечной недостаточностью, ИБС препаратами выбора могут стать ингибиторы АПФ. С другой стороны, частая встречаемость у больных с ИСАГ пожилого возраста хронической сердечной недостаточности, а также склонности к инсультам требует назначения диуретиков. Комбинация ингибитора АПФ и гидрохлортиазида (ГХТЗ) — одна из наиболее удачных и рекомендованных Европейским обществом кардиологов [9]. Чем это обусловлено?
Во-первых, это связано с различными механизмами действия, что может усилить эффект каждого отдельного препарата. Во-вторых, это активация физиологических компенсаторных механизмов обратной связи, возникающих при взаимодействии препаратов или развитии их побочных эффектов.
Таким образом, комбинируя по законам фармакодинамики два взаимодействующих препарата, возможно потенцировать их влияние на контроль АД и предотвратить развитие побочных эффектов. Многочисленные клинические исследования показали, что контроль АД почти в 2/3 случаев требует назначения двух лекарственных препаратов.
Гипотензивное действие ГХТЗ основано на блокаде противотранспорта Na 2+ и Cl – через люминарную мембрану начального сегмента дистальной части извитых канальцев, где в норме реабсорбируется до 5–8 % отфильтрованного Na 2+. Вследствие этого уменьшается объем плазмы (к сожалению, вместе с ионами К + ) и внеклеточной жидкости, уменьшается сердечный выброс и снижается АД. Однако длительное применение ГХТЗ сопровождается компенсаторной гиперренинемией, направленной на сохранение уменьшающегося объема плазмы и внеклеточной жидкости, и может привести к клинически значимой гипокалиемии. Доза ГХТЗ при сочетанном использовании составляет 12,5 мг или 25 мг в день. В этом интервале гипотензивный эффект почти максимальный, а побочные эффекты все еще очень малы.
Однако при лечении ГХТЗ больной сталкивается с рядом проблем. Гиперренинемия и гипокалиемия — две главные проблемы ГХТЗ, эффективно решить которые могут только ингибиторы АПФ. Ингибиторы АПФ — признанные лидеры среди антигипертензивных средств. Универсальный нейрогормональный механизм действия обеспечивает ингибиторам АПФ позитивный эффект при различных сердечно-сосудистых (инфаркт миокарда, сердечная недостаточность) и экстракардиальных (сахарный диабет, нефропатии) заболеваниях.
Гипотензивное действие ингибиторов АПФ основано на блокаде синтеза нейрогормона ангиотензина II (АII) — мощнейшего системного вазоконстриктора и стимулятора синтеза альдостерона. Известно, что одним из компонентов для синтеза АII является ренин, который с избытком вырабатывается организмом при длительном применении ТД. И чем выше концентрация ренина, тем сильнее гипотензивное действие иАПФ. Таким образом, длительное применение ТД благодаря гиперренинемии создает идеальные условия для реализации максимального гипотензивного действия иАПФ. Более того, снижая синтез АII, иАПФ уменьшают продукцию альдостерона, что приводит к задержке ионов К + и устранению гипокалиемии, спровоцированной ТД [18].
Какова наиболее рациональная комбинация в лечении изолированной систолической артериальной гипертензии?
Итак, гиперренинемия и гипокалиемия, поддерживаемая ГХТЗ, являются залогом того, что при правильном применении гипотензивный эффект ингибитора АПФ будет максимальным, а гиперкалиемия, нередко наблюдаемая при использовании ингибитора АПФ, никогда не разовьется. В результате комбинирования ГХТЗ и ингибитора АПФ возникает уникальная ситуация, когда негативные эффекты одного препарата являются источником для усиления и пролонгации гипотензивного действия другого препарата (гиперренинемия) или нивелируются действием другого препарата (гипо-, гиперкалиемия). Наиболее часто применяемый ингибитор АПФ в Украине — это эналаприл. Так, только эналаприл из всех иАПФ используют 9,3 % больных с инфарктом миокарда, причем мужчин с АГ среди них 8,7 %, а женщин — 12,5 %. В то же время среди больных с острым мозговым нарушением кровообращения 25,9 % используют только эналаприл из всех иАПФ, в том числе 33,3 % мужчин с сочетанной АГ, а женщин — 18,2 % как с АГ, так и без данного заболевания. Среди больных с ИБС 17,8 % являются приверженцами лечения эналаприлом, причем мужчин без АГ — 14,6 %, с АГ — 15,1 %, женщин без АГ — 20,3 %, с АГ — 22,4 % [17].
Но для достижения максимального эффекта антигипертензивного лечения у больных ИСАГ одного ингибитора АПФ недостаточно. Наиболее высокий комплайенс при сочетании двух препаратов в одной таблетке, что особенно актуально для больных пожилого возраста. Таким образом, сочетание эналаприла в дозе 10 мг и ГХТЗ в дозе 25 мг является наиболее оптимальным для лечения больных пожилого возраста с ИСАГ. Данный препарат появился в Украине под названием Берлиприл плюс (компания «Берлин-Хеми»).
В заключение хочется отметить, что ИСАГ у пожилых людей ведет к поражению многих органов-мишеней. Она не является лишь следствием старения организма, и ее лечение абсолютно необходимо. Задача врача — назначить эффективную терапию с учетом многих заболеваний, присущих пожилому возрасту, улучшить качество жизни пациентов, уменьшить или предотвратить поражение органов-мишеней, снизить риск сердечно-сосудистых заболеваний и смерти.
Список литературы / References
1. Kearney P.M. Whelton M. Reynolds K. et al. Global burden of hypertension: analysis of worldwide data // Lancet. — 2005. — 365. — 217-223.
2. 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. Guidelines Subcommittee // J. Hypertens. — 1999. — 17. — 151-83.
3. Горбась І.М. Оцінка поширеності артеріальної гіпертензії серед населення України // Новости медицины и фармации. Артериальная гипертензия. — 2007. — № 229. — С. 22-24.
4. Dickinson H.O. Mason J.M. Nicolson D.J. et al. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials // J. Hypertens. — 2006. — 24. — 215-33.
5. Amery A. Birkenhager W.H. European working party on high blood pressure in the elderly trial // Am. J. Med. — 1991. — Vol. 90 (Suppl. SA). — P. 1-64.
6. Bearden D. Allman R. McDonald R. Systolic hypertension in the elderly program // J. Am. Geriatr. Soc. — 1994. — Vol. 42. — P. 1143-1149.
7. Bulpitt С.J. Fletcher A.E. Amery A. Hypertension in the very elderly trial // J. Human. Hypertens. — 1994. — Vol. S. — P. 631-632.
8. Casiglia E. Spolaore P. Mazza A. Cardiovascular study in the elderly // Jpn. Heart J. — 1994. — Vol. 35. — P. 589-600.
9. Mancia G. De Backer G. Dominiczak A. et al. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) // J. Hypertens. — 2007. — 25. — 1105-187.
10. Lever A.F. Brennan P.J. Medical research council trial of treatment of hypertension in older adults // Clin. Exp. Hypertens. — 1993. — Vol. 15. — P. 941-949.
11. Beckett N. Ch.B. Peters R. Treatment of Hypertension in Patients 80 Years of Age or Older // NEJM. — 2008. — Vol. 358. — 1887-1898.
12. Celis H. Yodfat Y. Thijs L. Systolic hypertension — Europe // Fam. Pract. — 1996. — Vol. 13. — P. 138-143.
13. Dahlof B. Sweedish trial in old patients with hypertension (STOP-Hypertension) // Clm. Exp. Hypertens. — 1993. — Vol. 15. — P. 925-39.
14. Lindholm L.H. Hansson L. Sweedish trial in old patients with hypertension 2 (STOP-Hypertension 2) // Blood Press. — 1996. — Vol. 5. — P. 300-304.
15. Wang J.G. Liu G. Wang X. Systolic hypertension in the elderly: Chinese trial // J. Hum. Hypertens. — 1996. — Vol. 10. — P. 735-742.
16. The Multiple Risk Factor Intervention Trial (MRFIT) // JAMA. — 1982. — 248. — 1465-77.
17. Біканова І.І. Вікторов О.П. Використання еналаприлу: сучасні проблеми // Новости медицины и фармации. — 2007. — № 5(209). — С. 28.
18. Долженко М.Н. Новое — это хорошо забытое старое, или Блокада ренин-ангиотензиновой системы «народным» ингибитором АПФ // Медицина неотложных состояний. — 2007. — № 3(10). — С. 51-55.
Возможности и перспективы Лодоза в лечении изолированной систолической артериальной гипертензии
С.В.Недогода
Волгоградский государственный медицинский университет
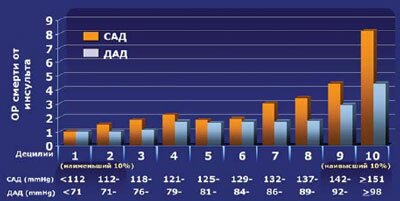
В настоящее время высокая значимость повышения уровня систолического артериального давления (САД) как фактора риска развития всех осложнений артериальной гипертензии (АГ) ни у кого не вызывает сомнений. В многочисленных проспективных исследованиях показано более существенное повышение риска развития ишемической болезни сердца (ИБС), мозгового инсульта, почечной недостаточности и хронической сердечной недостаточности при повышении САД, в сравнении с диастолическим (ДАД). Так, данные Фремингемского исследования убедительно свидетельствуют о том, что во всех возрастных группах риск развития любых сердечнососудистых осложнений АГ (ИБС, инфаркт миокарда, инсульт, сердечная недостаточность, атеросклероз периферических артерий) сильнее коррелировал с уровнем САД, чем с уровнем ДАД. В другом крупном исследовании (MRFIT — Multiple Risk Factor Intervention Trial) с участием более 300 000 мужчин с повышенным САД выявлен значительный и независимый от других факторов риск смерти от ИБС. При этом группу пациентов с наибольшим риском составляют лица с изолированной систолической АГ (ИСАГ). Установлено также, что САД является более значимым фактором риска развития фатальных и нефатальных инсультов, чем ДАД. По данным уже упомянутого исследования MRFIT, именно уровень САД является наиболее сильным предиктором смертности от инсульта и развития хронической почечной недостаточности (ХПН) (рис. 1-3).
Рис. 1. Риск смерти от ИБС в зависимости от САД и ДАД, по данным исследования MRFIT.
Рис. 2. Риск смерти от инсульта в зависимости от САД и ДАД по данным исследования MRFIT.
He J, et at. Am Heart J. 1999;138:211-219. Copyright 1999, Mosby Inc.
Рис. 3. Риск развития ХПН в зависимости от САД и ДАД, по данным исследования MRFIT.
He J, et al. Am Heart J. 1999;138:211-219. Copyright 1999, Mosby Inc.
Таким образом, повышение САД и развитие ИСАГ являются доказанными и одними из наиболее важных факторов риска развития всех сердечно-сосудистых осложнений. Так по данным метаанализа более 60 рандомизированных контролируемых исследований (РКИ), опубликованных в журнале Lancet в 2002 г. повышение САД на одно среднеквадратичное отклонение (15,8 мм рт. ст.) приводит к увеличению относительного риска сердечно-сосудистых осложнений до 1,6, в то время как повышение ДАД на одно среднеквадратичное отклонение (10,5 мм рт. ст.) приводит к увеличению относительного риска сердечно-сосудистых осложнений до 1,2.
Результаты метанализа 10 РКИ гипотензивных препаратов (VA-1967, VA-1974, HSS, USPHS, EWPHS, Coope-Wagener, SHEP, STOP, VRS, SYST-EUR) свидетельствуют о том, что снижение САД в среднем на 12-13 мм рт. ст. сопровождается уменьшением риска развития ИБС на 21%, инсульта на 37%, смертности от этих причин на 27 и 36% соответственно и смертности от сердечно-сосудистых заболеваний на 25%.
В настоящее время согласно рекомендациям ВОЗ, JNC-VII и ВНОК (2008 г.) целевой уровень САД составляет ниже 140 мм рт. ст. а препаратами первого выбора для лечения пациентов с ИСАГ являются тиазидные диуретики и антагонисты кальция. Однако легкость лечения ИСАГ на самом деле кажущаяся. Так, в исследовании NHANES III (рис. 4) показано, что целевой уровень ДАД
Рис. 4. Достижение эффективного контроля САД NHANES III.
Lapuerta P, L’Italien G. Am J Hypertens. 1999;12:92A
Анализ результатов (табл. 1) нескольких РКИ не дает однозначного ответа на вопрос о том, какой гипотензивный препарат наиболее эффективно снижает САД. Обращает на себя внимание тот факт, что по двум из трех прямых сравнительных исследований окончательные результаты отсутствуют, хотя планировалось, что они должны были быть опубликованы уже более 3 лет назад.
Таблица 1. Влияние различных препаратов на САД, по данным РКИ
Причины возникновения заболевания
Клинически доказано, что такое заболевание как гипертония не является признаком наступления старости. Естественно, на развитие болезни возрастные изменения в организме человека оказывают своё непосредственное влияние, но основными причинами развития изолированной систолической гипертонии являются:
- гемодинамические факторы;
- нейрогормональная дисфункция.
При течении болезни у пожилых пациентов наблюдаются:
- снижение способности сосудов реагировать на скачки давления;
- понижение эластичности сосудов;
- отложение коллагена;
- отложение гликозаминошликанов;
- отложение кальция;
- изменения в деятельности сердца и почек;
- нарушение почечного кровотока;
- снижение чувствительности рецепторов;
- понижение кровообращения в мозге;
- пониженный сердечный выброс.
С возрастом в организме человека объём предсердий несколько увеличивается. Также наблюдается недостаточная выработка необходимых для организма веществ и ферментов. Но иногда развитию изолированной систолической гипертонии способствует генетическая предрасположенность.
Медики различают первичную и вторичную стадии болезни. Вторичная симптоматика сочетается с высоким объёмом сердца при наличии определённой блокады. Вторичная форма ИСАГ встречается при коарктации сосудов, недостаточности сердечных клапанов и при других заболеваниях. В случае, когда не выявлено основное заболеваний, спровоцировавших артериальную гипертензию, оно классифицируют как первичное.
Симптомы изолированной систолической гипертонии
Высокое давление формирует осложнения со стороны сердечно-сосудистой системы. Основными симптомами систолической гипертонии являются:
- мозговые и коронарные нарушения;
- отклонения в работе почек;
- высокое давление;
- плохая работа сердца.
Дальнейшее развитие болезни сопровождается формированием различных осложнений. При этом больной может не жаловаться на плохое самочувствие, однако диагностика определяет у него различные нарушения в работе органов. Часто симптомы изолированной систолической гипертонии выражены не ярко либо отсутствуют.
Осложнения заболевания
Основные осложнения систолической гипертонии:
- сердечно-сосудистые метаболические осложнения;
- инсульт;
- инфаркт;
- сердечная недостаточность;
- увеличение сопротивления кровотока;
- увеличение жёсткости сосудов.
Пациентам с изолированной систолической гипертонией необходимо суточное мониторирование артериального давления и коррекционная терапия для эффективного снижения вероятности возникновения ССЗ.
У большого количества больных пожилого возраста наблюдается повышение давления в ночное время суток либо его понижение в период сна. Утром артериальное давление может резко подняться. Подобный дисбаланс суточного ритма АД является предвестником тяжёлого нарушения в организме и подтверждает риск возможности поражения внутренних органов.
Постановка диагноза
Постановка диагноза ИСАГ возможна в случае, если показатель давления выше 140 мм рт. ст. при низком диастолическом (верхнем) давлении.
Чтобы правильно измерить давление у пациента, требуется нагнетать воздух выше 250 мм рт. ст. и неспешно его выпускать. Для постановки точного показателя АД необходимо измерять давление на обеих руках. В случае, когда диагноз (если он поставлен пациенту, которому уже исполнилось 60 лет) не поддаётся коррекции, вторичная гипертония, вызванная атеросклерозом почечных сосудов, исключается.
Лечение систолической гипертонии
Клинически доказано, что при помощи определённой терапии риск возникновения осложнений значительно понижается. Для лечения изолированной систолической гипертонии назначаются:
- антагонисты кальция;
- АПФ;
- сартаны;
- бета-блокаторы.
Особенно эффективна комплексная терапия. Своевременно назначенные препараты положительно воздействуют на весь организм и помогают справиться с неприятными симптомами.
Лечение ИСАГ должно сочетаться со следующими мероприятиями:
- борьба с избыточным весом;
- ограничение в рационе солёной пищи;
- отказ от алкоголя и сигарет;
Положительное влияние на общее состояние оказывает электросон, физические упражнения, прослушивание релаксационной музыки.
При назначении лекарственных препаратов врач учитывает возраст больного и механизмы течения болезни в организме.
Понизить тонус сосудов, повысить их растяжимость позволят вазоактивные препараты. Артериальное давление уменьшится при приёме диуретиков, которые эффективно понижают объём плазмы.
Гипотензивные препараты принимаются для предотвращения осложнений. Они не нарушают процессы метаболизма в организме и не способны спровоцировать подавление активности центральной нервной системы. К подобным лекарственным препаратам относятся энаприл, нифедипин и другие антагонисты кальция, в частности, бисопрол, цилазаприл, каптоприл, а также адреноблокаторы.
Пожилые люди должны проводить постоянный контроль артериального давления, правильно подбирая нужную дозу препарата. Снижать давление необходимо постепенно на 30 % от первоначального показателя. Слишком резкое понижение показателя может стать причиной развития мозговой и почечной недостаточности. Пациенты должны проводить контроль работы электролитного баланса, углеводного баланса и деятельность почек.
В Европе медики назначают пациентам ингибиторы АПФ в сочетании с гидрохлортиазидом, увеличивающим стимуляцию естественных компенсаторных процессов. Препараты назначаются из разных групп, что способствует снижению риска формирования побочных эффектов.
(+2 рейтинг, 1 человек)
Loading.