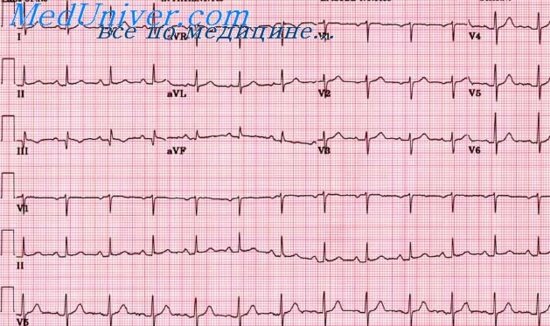
Изменение ЭКГ при остром инфаркте миокарда различной локализации
10-д
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА:
стенокардия, инфаркт миокарда, атеросклеротически и кардиосклероз. Артериальная гипертензия
1 Василенко В Х Пропедевтикавнутренних болезней, — М. 1989.
2. Внутренние болезни Книга 5: Болезни сердечно-сосудистой системы: Пер. с англ. / Под ред Е Браунвальда и др.-М. Медицина, 1995.
3. Лекции
Тщательное обследование пациента с ишемической болезнью сердца (ИБС) позволяет своевременно выявить ее клинические проявления стенокардию, инфаркт миокарда.
Научиться обследовать больных с ИБС, выявлять основные симптомы заболевания, оценивать их, опираясь на данные лабораторных и инструментальных исследований, диагностировать стенокардию, инфаркт миокарда, атеросклеротический кардиосклероз
Уметь проводить расспрос (собирать жалобы, анамнез) больного ИБС, выявлять симптомы ИБС при объективном обследовании больного, а также на основании данных дополнительных исследований
1. Анатомия сердца и сосудов (кафедра нормальной анатомии)
2. Патологическая анатомия сердца и сосудов (кафедра патологической анатомии).
3. Патологическая физиология сердечной деятельности и кровообращения (кафедра патологической физиологии).
4. Методы исследования сердечно-сосудисгой системы — осмотр, пальпация, перкуссия и аускультация (кафедра пропедевтики внутренних болезней).
5. ЭКГ (кафедра пропедевтики внутренних болезней).
1. Дайте определение ИБС.
2. Назовите основные клинические формы ИБС.
3. Дайте характеристику болевого синдрома при стенокардии.
4. Какие изменения на ЭКГ выявляются при стенокардии?
5. Что такое инфаркт миокарда?
6. Назовите клинические варианты начала инфаркта миокарда.
7. Опишите характер болевого приступа при инфаркте миокарда.
8. Какова температурная реакция при инфаркте миокарда?
10. Какие биохимические показатели подтверждают диагноз инфаркта миокарда?
11. Какие изменения на ЭКГ выявляются при инфаркте миокарда?
12. Перечислите стадии инфаркта миокарда. Назовите ЭКГ-признаки каждой из них.
13. Как по данным ЭКГ поставить диагноз аневризмы левого желудочка?
14. Как определить локализацию инфаркта миокарда?
15. Перечислите ЭКГ-признаки переднего инфаркта миокарда.
16. Перечислите ЭКГ-признаки заднего инфаркта миокарда.
17. Перечислите ЭКГ-признаки нижнего инфаркта миокарда.
18. Перечислите ЭКГ-признаки бокового инфаркта миокарда.
19. Какие осложнения ИБС Вам известны?
20. Что такое атеросклеротический кардиосклероз?
21. Каковы клинические проявления атеросклеротического кардиосклероза?
22. Какие изменения на ЭКГ выявляются при атеросклероти-ческом кардиосклерозе?
23. Что такое гипертоническая болезнь?
24. Какие показатели артериального давления считаются повышенными?
25. Какие изменения сердечно-сосудистой системы характерны для гипертонической болезни?
26. Какие стадии гипертонической болезни Вы знаете?
27. Дайте характеристику каждой стадии гипертонической болезни.
Схема ориентировочной основы действий
Ишемическая болезнь сердца
Ишемическая болезнь сердца — это поражение миокарда, вызванное нарушением кровотока в коронарных артериях. Выделяют следующие клинические формы ИБС:
1) внезапная коронарная смерть;
2) стенокардия (впервые возникшая стенокардия, стабильная стенокардия напряжения (с указанием функционального класса), прогрессирующая стенокардия, вариантная стенокардия Принцметала);
3) инфаркт миокарда (крупноочаговый, мелкоочаговый);
4) постинфарктный кардиосклероз;
5) нарушения ритма сердца;
6) сердечная недостаточность.
Основной причиной ишемической болезни сердца является атеросклероз коронарных артерий. Атеросклеротическое сужение просвета коронарной артерии приводит к уменьшению кровоснабжения миокарда, при этом недостаток кислорода сопровождается неадекватным удалением метаболитов. Клинические проявления ИБС возникают тогда, когда потребности миокарда в кислороде не совпадают с возможностями коронарных сосудов его доставлять.
Стенокардия характеризуется возникновением приступообразной боли за грудиной, обусловленной острой кратковременной ишемией миокарда.
Проведите опрос больного стенокардией, выявите жалобы.
Основным проявлением стенокардии является болевой синдром. Он характеризуется ощущением сдавления, тяжести, распирания, жжения за грудиной. Боль иррадиирует по внутренней поверхности левой руки, в левое плечо, под левую лопатку, в шею. Болевой приступ при стенокардии продолжается более одной, но менее 15 минут. Боль напрямую связана с физической или эмоциональной нагрузкой. Начало боли внезапное, без предвестников, на высоте физической нагрузки. Чаще всего такой нагрузкой служит ходьба, особенно против холодного ветра, прием пищи, подъем по лестнице. Боль отступает сразу после уменьшения или полного прекращения физической нагрузки или через 1-2 минуты после приема нитроглицерина.
Соберите анамнез заболевания.
Расспросите больного о характере начала заболевания. Необходимо выяснить время появления первых признаков болезни, а также дальнейшую динамику симптомов. Выясните, что способствовало развитию заболевания (курение, злоупотребление алкоголем, повышенное артериальное давление, переедание, употребление пищи, богатой жирами, малоподвижный образ жизни) и что предшествовало началу болезни (психические травмы, физические нагрузки). Уточните количество болевых приступов в сутки, уровень переносимой физической нагрузки.
В зависимости от величины нагрузки, вызывающей ангинозную боль, выделяют четыре функциональных класса стенокардии напряжения.
I функциональный класс — «обычная физическая активность не вызывает приступов». Ангинозная боль возникает только при физической работе высокой интенсивности, выполняемой быстро и длительно.
II функциональный класс — «небольшое ограничение обычной активности». Для возникновения ангинозной боли достаточно физической нагрузки в виде ходьбы более чем на два квартала по ровной местности либо подъема более чем на один пролет лестницы в нормальных условиях и при нормальном темпе ходьбы.
Illфункциональный класс — «значительное ограничение обычной физической активности». Ангинозные боли возникают при ходьбе на один или два квартала по ровной местности, при подъеме на один пролет лестницы в нормальных условиях.
IV функциональный класс — «неспособность выполнять какую-либо физическую нагрузку без ощущения дискомфорта». Ангинозные боли возникают при обычной физической активности и даже в покое.
Расспросите больного о лечении в амбулаторных, стационарных условиях и его результатах, о санаторно-курортном лечении. Выясните причину настоящей госпитализации.
Проведите общий осмотр больного.
Вне приступа стенокардии положение больного активное. Во время приступа больной занимает вынужденное положение стоя, «застывает на месте».
Кожные покровы во время приступа стенокардии бледные, возможно появление холодного пота.
Проведите исследование органов дыхания у больного стенокардией.
Патологических изменений со стороны органов дыхания не выявляется.
Проведите исследование сердечно-сосудистой системы у больного стенокардией.
Патологических изменений при осмотре, пальпации, перкуссии и аускультации сердца не выявляется. Пульс может быть редким, частым, аритмичным. Во время приступа стенокардии артериальное давление может быть сниженным или нормальным.
Оцените данные ЭКГ-исследования.
Горизонтальная или косонисходящая депрессия сегмента ST ниже изолинии >. 0,5 мм в отведениях от конечностей или > 1 мм в грудных отведениях.
Косовосходящая депрессия сегмента ST > 2 мм, сохраняющаяся не менее 0,08 сек. от окончания комплекса QRS. Отрицательный равнобедренный зубец Т.
Вне приступа стенокардии характерные ЭКГ-признаки могут не выявляться.
Инфаркт миокарда — это необратимое повреждение сердечной мышцы, вызванное полным или частичным прекращением кровотока в коронарных артериях.
При образовании тромба, полностью перекрывающего просвет коронарной артерии, формируется крупноочаговый инфаркт миокарда (синоним — трансмуральный инфаркт миокарда). Если же окклюзия коронарной артерии неполная или же происходит быстрое восстановление коронарного кровотока (реперфузия) вследствие спонтанного растворения тромба либо уменьшается сопутствующий спазм коронарных артерий, формируется мелкоочаговый инфаркт миокарда (синонимы — нетрансмуральный инфаркт миокарда, интрамуральный, субэпикардиальный инфаркт миокарда).
В зоне инфаркта миокарда происходят следующие патолого-анатомические изменения:
— I стадия — некроз участка миокарда;
— II стадия — реактивное воспаление окружающих тканей;
— III стадия — формирование рубца (очаговый склероз) на месте некроза.
Указанные изменения приводят к уменьшению ударного объема левого желудочка, замедлению тока крови и повышению давления в малом круге кровообращения.
Проведите опрос больного инфарктом миокарда, выявите жалобы.
Существует несколько клинических вариантов начала инфаркта миокарда:
§ ангинозный;
§ астматический;
§ абдоминальный;
§ аритмический;
§ цереброваскулярный;
§ безболевой (малосимптомный).
Ангинозный вариант (status anginosus) является самым частым вариантом начала инфаркта миокарда. Локализация и иррадиация боли не отличаются от таковых при приступе стенокардии. Начало боли при инфаркте миокарда внезапное, часто в ночные или предутренние часы. Болевые ощущения интенсивны, развиваются волнообразно, периодически уменьшаются, но не прекращаются полностью. Болевой приступ или дискомфорт в грудной клетке длится более 30 минут, иногда часами. Важно помнить, что о развитии инфаркта миокарда можно говорить при продолжительности ангинозной боли более 15 минут. Еще одним важным отличительным признаком инфаркта миокарда является отсутствие купирую-щего действия нитроглицерина (даже при повторном приеме). Только применение наркотических анальгетиков уменьшает или полностью прекращает боль.
Астматический вариант (status asthmaticus) начала инфаркта миокарда проявляется в возникновении внезапной, часто немотивированной одышки или инспираторной одышки в сочетании с влажными хрипами, слышными на расстоянии. Астматический вариант обычно наблюдается у больных, страдающих сердечной недостаточностью, явившейся следствием длительной артериальной гипертензии или перенесенного ранее инфаркта миокарда.
Абдоминальный вариант (status gastralgicus) проявляется болевыми ощущениями в эпигастральной области. Для данного варианта начала инфаркта миокарда характерно наличие тошноты, рвоты, метеоризма, расстройства стула, повышения температуры тела, имитирующих картину «острого живота» или пищевой токсикоинфекции.
Расспросите больного о характере начала заболевания. Необходимо выяснить время появления первых признаков болезни, а также дальнейшую динамику симптомов: учащение болей за грудиной, изменение их характера, увеличение продолжительности боли, отсутствие эффекта от нитроглицерина, а также появление слабости, потливости, немотивированной одышки, тошноты, рвоты. Выявление этих признаков позволит заподозрить наличие у больного инфаркта миокарда.
Проведите общий осмотр больного.
Кожные покровы у больного инфарктом миокарда бледные, появляется холодный пот, цианоз слизистых. На 2-10 день болезни температура тела повышается до 38,5°С.
Проведите исследование органов дыхания.
Появление одышки, а затем удушья с выделением пенистой мокроты розового цвета в сочетании с влажными хрипами, иногда слышимыми на расстоянии, свидетельствует о развившемся у больного осложнении — вначале интерстициальном, а затем альвеолярном отеке легких.
Проведите исследование сердечно-сосудистой системы.
При перкуссии сердца обнаруживается расширение границ относительной тупости влево. При аускультации выявляется глухость тонов сердца. При обширном инфаркте миокарда в первой точке аускультации выслушивается систолический шум (признак развития относительной недостаточности митрального клапана), III или IV тон (ритм галопа). При переднем инфаркте миокарда на 2-5 день болезни может выслушиваться шум трения перикарда. Пульс частый, слабого наполнения, может быть аритмичным. При большом объеме поражения миокарда и развитии кардиогенного шока систолическое артериальное давление снижено, диастолическое артериальное давление нормальное или понижено, пульсовое давление снижено.
Оцените данные ЭКГ-исследования.
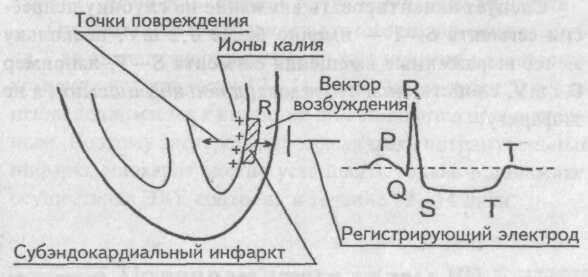
ЭКГ-признаками крупноочагового инфаркта миокарда являются:
§ подъем сегмента ST в виде монофазной кривой;
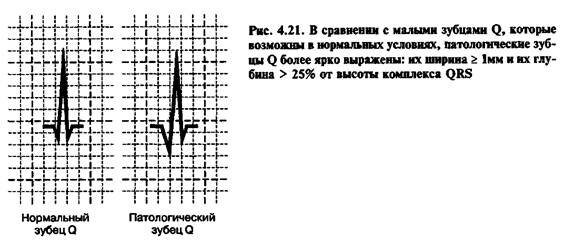
§ наличие патологического широкого и глубокого зубца Q;
§ наличие зубца QS (признак трансмурального инфаркта миокарда).
§ Принято выделять следующие стандартные локализации инфаркта миокарда:
§ передний инфаркт миокарда: ЭКГ-признаки выявляются в отведениях V1. V2. а в противоположных отведениях — II, III и aVF — регистрируется депрессия сегмента ST;
§ перегородочный инфаркт миокарда: ЭКГ-признаки выявляются в отведениях У3. V4 ;
§ боковой инфаркт миокарда: ЭКГ-признаки выявляются в отведениях V5. V6 , I, aVL;
§ высокий боковой инфаркт миокарда: ЭКГ-признаки выявляются только в отведениях I, aVL;
§ распространенный инфаркт миокарда: ЭКГ-признаки выявляются в отведениях V1 -V6 ;
§ нижний инфаркт миокарда: ЭКГ-признаки выявляются в отведениях II, III, aVF;
§ задний инфаркт миокарда: в отведениях V1. V2 выявляется депрессия сегмента ST. Следует помнить, что для получения достоверных ЭКГ-признаков необходимо произвести регистрацию в отведениях V7. V8 (в пятом межреберье по средней и задней подмышечным линиям соответственно).
При наличии признаков поражения миокарда в нескольких стандартных зонах указывают все пораженные участки (например: нижнебоковой, переднеперегородочный).
Определение локализации поражения позволяет предварительно оценить объем поражения миокарда. Так, размер инфаркта малый (объем некроза 13%) при боковом, высоком боковом, передне-перегородочном, верхушечнобоковом инфаркте миокарда, если в соответствующих отведениях регистрируется только патологический зубец Q. Размер инфаркта малый-умеренный (объем некроза 13-21%) прк передневерхушечном инфаркте миокарда, если в соответствующих отведениях регистрируется только патологический зубец Q. Размер инфаркта большой (объем некроза до 30%) при передневерхушечном инфаркте миокарда, если в соответствующих отведениях регистрируется зубец QS. Размер инфаркта массивный (объем некроза 40%) при распространенном инфаркте миокарда, если в соответствующих отведениях регистрируется зубец QS. Размер нижнего инфаркта миокарда малый (объем некроза 3-9%). Объем поражения миокарда более 40% является несовместимым с жизнью.
При крупноочаговом инфаркте миокарда в соответствии с данными ЭКГ выделяют следующие стадии.
Четвертая стадия инфаркта миокарда. Распространенный передний инфаркт миокарда
Четвертая стадия изменений ЭКГ — стадия рубца, образовавшегося на месте инфаркта. На ЭКГ имеются изменения только комплекса QRS. Изменений сегмента RS — Т и зубца Т может не быть (S — Т на изолинии и Т положительный). Однако нередко в рубцовой стадии на ЭКГ остается и отрицательный зубец Т.
Увеличенный зубец Q обычно остается на ЭКГ многие годы, часто всю жизнь. Однако он может уменьшиться. Иногда зубец Q довольно быстро (в течение первой недели, первого месяца или нескольких месяцев болезни) или постепенно в течение нескольких лет уменьшается до нормальных размеров, либо зубец QS замещается комплексом rS. Такая гипертрофия ведет к увеличению ЭДС пораженной области и восстановлению относительно нормального направления суммарного вектора миокарда.
Иногда патологический Q или QS исчезают уже на 4 — 6-й день инфаркта. Возможно, вследствие того, что патологический Q возник частично из-за тяжелой дистрофии миокарда с «электрическим эффектом аналогичным эффекту некроза» (Nazzi V. с соавт). При улучшении коллатерального кровообращения часть поврежденных кардиомиоцитов восстанавливается и ЭДС частично восстанавливает направление вектора QRS к«+»отведения — появляется начальный зубец ч (rS вместо QS) или уменьшается зубец Q до нормы. Такие изменения мы наблюдали в эксперименте (Кечкер М. И. с соавт. 1981) и в клинике.
Описанное схематическое деление всего процесса развития инфаркта миокарда на стадии по динамике изменений
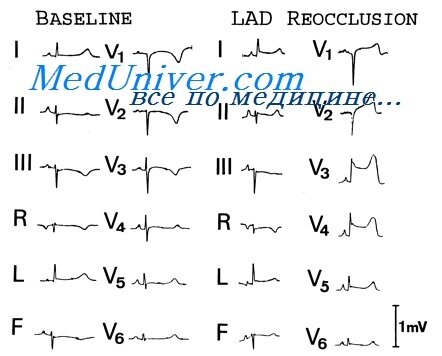
На рисунке приведено схематическое изображение приблизительной локализации перечисленных выше крупноочаговых инфарктов миокарда левого желудочка. Инфаркт реже ограничивается одной локализацией, чаще распространяется на 2 — 4 локализации.
Нами приводятся ниже описания ЭКГ и их иллюстрации при инфаркте миокарда перечисленных локализаций в основном в острой (второй) стадии, так как она характеризует это заболевание на высоте развития и в связи с тем, что больные поступают под наблюдение врача главным образом в этой стадии. Пользуясь сведениями, изложенными в предыдущем разделе этой главы, изучающий электрокардиографию может представить изменения данных ЭКГ в динамике. Значительная часть ЭКГ приведена в динамике или в разных стадиях инфаркта.
Распространенный передний инфаркт
В острой стадии могут быть кратковременно реципрокные изменения: смещенный вниз сегмент RS — TIII,aVF,aVR и коронарный положительный зубец TIII,aVF,aVR. При распространении инфаркта вверх по передней стенке может увеличиться зубец RIII и уменьшиться зубец SIII.
Приведенное описание ЭКГ при распространенном переднем инфаркте является одним из наиболее частых вариантов, однако в клинической практике нередко могут быть отклонения от этой схемы. Например, в отведении V1 может регистрироваться комплекс QRS типа rS, а зубец QS появляется, начиная с отведения V2. В отведении V4, а иногда и во всех грудных отведениях регистрируется комплекс QRS типа QR, а не QS, либо, наоборот, во всех грудных отведениях, включая отведения V5 и V6, — зубец QS.
Главное, что следует вынести из данного описания. это то, что инфаркт, распространенный по всей передней стенке и части боковой стенки левого желудочка, ведет к отклонению векторов первой половины QRS назад и вправо и регистрации на ЭКГ во всех грудных отведениях, а также в отведениях I стандартном и aVL увеличенного зубца Q, приподнятого над изолинией сегмента RS — Т, и в части из этих отведений коронарного отрицательного зубца Т.
Оглавление темы «ЭКГ при инфаркте миокарда»:
Инфаркт миокарда
Инфаркт миокарда развивается в результате закупорки одной из ветвей коронарных сосудов тромбом или атеросклеротической бляшкой с последующим нарушением кровоснабжения данного участка сердечной мышцы и развитием ишемического некроза.
В образовании тромба инфаркте миокарда определенное значение имеет повышенная свертываемость крови. Поэтому во всех случаях хронической коронарной недостаточности, особенно при учащении и усилении приступпов стенокардии, нужно определять протромбиновый индекс крови для проведения соответствующей профилактической терапии антикоагулянтами. Частота коронарного тромбоза определяется не только повышением свертывающих средств крови, но н нарушением функции нейро-гуморальной антисвертывающей системы. Дополнительным патогенетическим фактором инфаркта миокарда могут быть перенапряжение сердечной мышцы и нарушение метаболизма, а также нервно-психические перенапряжения и, в частности, симпатические иннервации.
Инфаркт миокарда развивается обычно у лиц с атеросклеротическим поражением венечных сосудов и чаще всего при хронической коронарной недостаточности, которая иногда на протяжении долгого времени предшествует инфаркту миокарда. Локализация инфаркта может быть разнообразной:
- передняя стенка левого желудочка (передний инфаркт),
- задняя стенка левого желудочка (задний инфаркт),
- межжелудочковая перегородка,
- боковая стенка (боковой инфаркт).
Симптомы инфаркта миокарда
Наиболее характерным симптомом инфаркта миокарда является резкая боль в области сердца, которая в отличие от болей при стенокардии бывает не только более интенсивной, но и более продолжительной (может длиться несколько часов, а в тяжелых случаях до 2-3 дней). В отличие от стенокардии появление этих болей и их продолжительность часто носят спонтанный характер (физическое напряжение их усиливает); часто у больных в анамнезе приступы стенокардии.
Локализуются боли при инфаркте передней стенки сердечной мышцы на передней поверхности груди и за грудиной; при инфаркте задней стенки боли возникают в области сердца, но нередко ощущаются и в подложечной области или между лопатками. Боли сопровождаются значительным ухудшением общего состояния, не снимаются нитроглицерином. Очень частые признаки инфаркта: возбуждение, коллапс с холодным потом, рвота, острая сердечная недостаточность.
Первые 3 дня болезни самые тяжелые и прогностически наиболее опасные. После прекращения резких и тяжелых болей у больного остаются тупые боли. В период острых болей от врача требуется максимум внимания, и он не должен оставлять больного, пока они не прекратятся, так как жестокие боли и чувство страха смерти могут вызвать коллаптоидное состояние или шок со смертельным исходом. Первые 3 дня — это только начало длительного течения заболевания; еще достаточно опасными остаются первые 2 недели.
К болевому синдрому в первые дни заболевания присоединяется повышенная температура (от 37,2 до 38°); температура держится в течение 3-4 дней, реже дольше; при более обширных участках некроза температура может доходить до высоких цифр (39°).
Со стороны крови в эти же дни появляется умеренный лейкоцитоз в пределах 10 000-15 000, при более обширном некрозе он может быть выше. На 3-4-й день повышается СОЭ. В дальнейшем лейкоцитоз начинает спадать, а СОЭ, нарастая, может держаться в течение 2-3 недель. Такой перекрест лейкоцитоза и СОЭ имеет диагностическое значение для инфаркта миокарда.
В острой фазе инфаркта миокарда может наблюдаться гипергликемия и глюкозурия. Это надо учесть во избежание неправильной диагностики сахарного диабета.
Инфаркт миокарда сопровождается характерными изменениями электрокардиограммы.
Тяжесть клинического проявления инфаркта в первые дни заболевания в основном определяется обширностью инфаркта, предшествовавшим исходным состоянием сердечной мышцы и реактивностью нервной системы, что определяет возможность развития кардио-васкулярного шока.
В острый период инфаркта у ряда больных могут быть нарушения сердечного ритма, экстрасистолия, пульс малый, частый. Артериальное давление во время приступа падает, причем снижение иногда держится до 2 недель. В дальнейшем при восстановлении функции миокарда и тонуса периферических сосудов давление постепенно повышается.
При инфаркте иногда развивается перикардит, но шум трения перикарда выслушивается, как правило, при переднем инфаркте, обычно бывает нежным и держится в течение 2-3 дней, а иногда несколько часов. Лучше всего он выслушивается у левого края грудины.
Обширный перикардит отражает массивность инфаркта и имеет серьезное прогностическое значение. Помимо кратковременного перикардита, наблюдается в редких случаях длительный аллергический аутоиммунно-агрессивный перикардит, исчезающий от назначения иреднизолона.
Острый период инфаркта бывает тяжелым по клиническому течению и, следовательно, по прогнозу, так как в это время может развиться ряд грозных осложнений: острая сердечно-сосудистая недостаточность, коллапс и шок.
Л.A.Bapшaмoв
«Инфаркт миокарда» и другие статьи из раздела Ишемическая болезнь сердца