Современное состояние проблемы ангиитов кожи
РЕКЛАМА
Ангииты (васкулиты) кожи — это гетерогенная группа заболеваний мультифакториальной природы, основным морфологическим признаком которых является воспаление сосудистой стенки, а спектр клинических проявлений зависит от типа, размера, локализации пораженных сосудов и тяжести сопутствующих воспалительных нарушений. Ангиит может быть как полиэтиологической, так и монопатогенетической патологией. Предполагаемые механизмы развития заболевания включают образование патогенных иммунных комплексов и их отложение в стенках сосудов; образование аутоантител, таких как антитела к цитоплазме нейтрофилов и антитела к клеткам эндотелия сосудов; клеточный и молекулярный иммунный ответ, включающий образование цитокинов и молекул адгезии; формирование гранулемы; нарушение барьерной функции эндотелия в отношении инфекционных aгeнтов, опухолей и токсинов. Возможно, иммунные комплексы инициируют возникновение лейкокластических ангиитов, имеющих связь с инфекционными агентами и применением лекарственных препаратов, а также пурпуры Шенлейна–Геноха и некоторых криоглобулинемий. Антитела к цитоплазме нейтрофилов, возможно, являются основными участниками патогенеза так называемых малоиммунных ангиитов, а патологический иммунный ответ с участием Т-лимфоцитов — существенный фактор в развитии других форм ангиитов. Изучение молекулярных механизмов, регулирующих соотношение между циркулирующими и инфильтрирующими стенку сосудов клетками и самими эндотелиоцитами, даст возможность более детально рассмотреть проблему повреждения последних при ангиитах, а также позволит открыть новые возможности для лекарственной терапии [1, 2].
Предполагается, что ангииты могут быть вызваны различными провоцирующими факторами. Наиболее значимы в развитии заболевания инфекционные факторы. Особое внимание уделяется очагам хронической инфекции (тонзиллиты, синуситы, флебиты, аднекситы, хронические инфекционные поражения кожи). Среди инфекционных агентов важнейшее значение имеют стрептококки (до 60% ангиитов провоцируются именно стрептококковой инфекцией). Подтверждением наличия стрептококковой инфекции у больных ангиитами является выделение гемолитического стрептококка из очагов хронической инфекции, обнаружение в крови высоких титров антистрептолизина-О, наличие антител против стрептококков в крови, а также положительные внутрикожные пробы со стрептококковым антигеном. Одним из важнейших факторов в провокации стрептококком ангиитов является наличие у данных микроорганизмов общих антигенов с компонентами сосудистой стенки, благодаря чему возможно развитие перекрестной реакции сенсибилизированных к стрептококкам лимфоцитов на эндотелий сосудистой стенки. Кроме того, в формировании различных аллергических васкулитов важную роль играют стафилококки, сальмонелла, микобактерии туберкулеза и другие бактериальные агенты. Из вирусных инфекций в развитии ангиитов значимыми являются вирусы гепатита В и С, цитомегаловирус, парвовирусы. Повышенная чувствительность к лекарственным средствам, в частности к антибиотикам, противотуберкулезным и антивирусным препаратам, сульфаниламидам и т. д. Нередко ангииты развиваются после вакцинации или специфической десенсибилизации. Полагают, что лекарственная гиперчувствительность может индуцировать не только доброкачественный кожный, но и системный некротизирующий ангиит. Помимо вышесказанного, к провоцирующим факторам в развитии ангиитов относятся эндокринопатии (сахарный диабет, гиперкортицизм), хронические интоксикации, фотосенсибилизация, а также длительные переохлаждения или перегрев, длительное стояние на ногах, лимфостаз [3, 4].
В последние годы все большее распространение получает теория иммунокомплексного генеза ангиитов, связывающая их возникновение с повреждающим действием на сосудистую стенку осаждающихся из крови иммунных комплексов. Роль антигена в зависимости от причины ангиита, вероятно, выполняет тот или иной микробный агент, лекарственное вещество, собственный измененный белок, а антителом является соответствующий иммуноглобулин. Циркулирующие в крови иммунные комплексы при благоприятных условиях, исключающих или тормозящих их естественную элиминацию, осаждаются субэндотелиально в сосудистых стенках и вызывают их воспаление. К благоприятствующим отложению иммунных комплексов моментам относят их усиленное образование, длительную циркуляцию в кровяном русле, повышение внутрисосудистого давления, замедление тока крови, нарушения в системе иммунного гомеостаза. Среди этиологических факторов, приводящих к воспалению сосудистой стенки, чаще всего называют фокальную (реже общую) инфекцию, обусловленную стафилококком или стрептококком, вирусом гриппа. О сенсибилизирующем влиянии инфекции на сосудистые стенки свидетельствуют положительные результаты внутрикожных проб с соответствующими антигенами. Среди экзогенных сенсибилизирующих факторов при ангиитах особое место в настоящее время отводится лекарственным средствам, в первую очередь антибиотикам и сульфаниламидам. Существенную роль в патогенезе ангиитов могут играть хронические интоксикации, эндокринопатии, различные виды обменных нарушений, а также повторные охлаждения, психическое и физическое перенапряжение, фотосенсибилизация, артериальная гипертензия, венозный застой. Ангииты кожи часто являются кожным симптомом различных острых и хронических инфекций (грипп, туберкулез, сифилис, лепра, иерсиниоз и др.), диффузных болезней соединительной ткани (ревматизм, системная красная волчанка, ревматоидный артрит и др.), криоглобулинемии, болезней крови, различных опухолевых процессов [5].
В настоящее время насчитывают до 50 нозологических форм, относящихся к группе ангиитов кожи. Значительная часть этих нозологий имеет между собой большое клиническое и патоморфологическое сходство, нередко граничащее с идентичностью, что следует иметь в виду при постановке больному того или иного диагноза [6]. Ангииты систематизируют по этиологии, патогенезу, гистологической картине, остроте процесса и особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных ангиитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов [6, 7].
Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) ангииты. К поверхностным относят геморрагический ангиит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидную телеангиэктатическую пурпуру Майокки и болезнь Шамберга. К глубоким — кожную форму узелкового периартериита, острые и хронические узловатые эритемы [6, 7].
К отдельной группе относят ангииты, являющиеся синдромами разнообразных заболеваний: паранеопластические ангииты, развивающиеся при миело- и лимфопролиферативных заболеваниях, раке почек, опухолях надпочечников; ангииты при диффузных заболеваниях соединительной ткани, таких как системная красная волчанка (в 70% случаев), ревматоидный артрит (в 20% случаев), синдром Шегрена (от 5–30%), дерматомиозит (100%); ангииты, развивающиеся на фоне специфических инфекционных процессов (туберкулез, лепра, сифилис, менингит и др.); ангииты, развивающиеся при болезнях крови (криоглобулинемия, парапротеинемия, гамма-глобулинемия и др.) [4].
Клинические проявления кожных ангиитов отличается гетерогенностью клинических вариантов и подтипов заболевания. Однако существует целый ряд общих признаков, объединяющих клинически эту полиморфную группу дерматозов. К таким особенностям относятся воспалительный характер изменений кожи; склонность высыпаний к отеку, кровоизлиянию, некрозу; симметричность поражения; полиморфизм высыпных элементов (обычно эволюционный); первичная или преимущественная локализация на нижних конечностях (в первую очередь на голенях), наличие сопутствующих сосудистых, аллергических, ревматических, аутоиммунных и других системных заболеваний; нередкая связь с предшествующей инфекцией или лекарственной непереносимостью; течение острое или с периодическими обострениями [5, 6, 8].
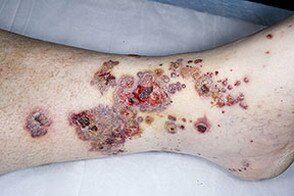
Полиморфный дермальный ангиит характеризуется хроническим рецидивирующим течением и отличается многообразными морфологическими проявлениями. Первоначально высыпания появляются в области голеней, хотя могут возникать и на других участках кожного покрова, реже бывают на слизистых оболочках. Характерная клиническая картина включает наличие геморрагических пятен различной величины, волдырей, воспалительных узелков и бляшек, поверхностных узлов, папулонекротических высыпаний, пузырьков, пузырей, пустул, эрозий, поверхностных некрозов, язв, рубцов. Высыпаниям могут сопутствовать артралгии, головная боль, общая слабость, лихорадка. Появившаяся сыпь обычно сохраняется в течение длительного времени (от нескольких недель до нескольких месяцев), имеет тенденцию к рецидивам. В зависимости от наличия тех или иных морфологических элементов высыпаний выделяют различные типы поверхностного дермального ангиита.
Уртикарный тип проявляется волдырями различной величины, возникающими на разных участках кожного покрова, симулирует картину хронической рецидивирующей крапивницы. Однако в отличие от крапивницы волдыри при уртикарном ангиите отличаются особой стойкостью, сохраняясь на протяжении 1–3 суток, иногда и дольше. Вместо выраженного зуда больные обычно испытывают жжение или чувство раздражения в коже. Высыпаниям нередко сопутствуют артралгии, иногда боли в области живота (признаки системного поражения). При обследовании может выявляться гломерулонефрит. У больных отмечают повышение скорости оседания эритроцитов (СОЭ), активности лактатдегидрогеназы, гипокомплементемию, положительные воспалительные пробы, изменения в соотношении иммуноглобулинов. Лечение антигистаминными препаратами, как правило, не дает эффекта. Заболевают чаще женщины среднего возраста. Окончательный диагноз подтверждается патогистологическим исследованием кожи, при котором обнаруживают картину лейкоцитопластического ангиита.
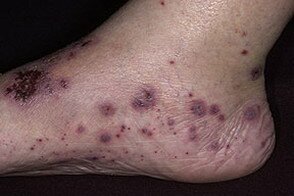
Геморрагический тип дермального ангиита является наиболее распространенной формой заболевания. Самым ярким и типичным проявлением ее, встречаемым у основного большинства больных, является так называемая пальпируемая пурпура. Она представляет собой отечные геморрагические пятна различной величины, локализующиеся обычно в области голеней и тыла стоп, легко определяющиеся не только визуально, но и при пальпации, что отличает их от симптомов других пурпур, в частности от болезни Шамберга–Майокки. Однако первыми высыпаниями при геморрагическом типе обычно бывают мелкие отечные воспалительные пятна, напоминающие волдыри и вскоре трансформирующиеся в геморрагическую сыпь. При дальнейшем нарастании воспалительных явлений на фоне сливной пурпуры и экхимозов могут формироваться геморрагические пузыри, оставляющие после вскрытия глубокие эрозии или язвы. Высыпаниям, как правило, сопутствует умеренный отек нижних конечностей. Геморрагические пятна могут появляться в области слизистой рта и зева. Описанные геморрагические высыпания соответствуют клинической картине анафилактоидной пурпуры Шенлейна–Геноха. Развивается она чаще всего у детей младшего возраста после перенесенного острого респираторного заболевания (чаще всего после ангины, протекающей с высокой лихорадкой). При данном виде пурпуры отмечаются значительное повышение температуры тела, выраженные артралгии, боли в области живота. В стуле появляются примеси крови.
Папулонодулярный тип является довольно редко встречаемой разновидностью дермального ангиита. На коже больного появляются очаги поражения воспалительного характера, гладкие, уплощенные узелки округлой формы, величиной от 0,5 см до 1,0 см, иногда больше. Встречаются узлы и крупных (до 1,5 см и более) размеров, которые нечетко контурируются среди здоровой кожи, имеют бледновато-розовую окраску. При пальпации таких узлов больной начинает жаловаться на довольно сильные болезненные ощущения. Очаги поражения локализуются на конечностях, обычно на нижних, реже на туловище, и не сопровождаются выраженными субъективными ощущениями.
Папулонекротический тип заболевания проявляется небольшими плоскими или полушаровидными воспалительными узелками, большая часть которых некротизируется (в центральной части формируется сухой некротический струп обычно в виде черной корочки). На месте некрозов формируются округлые язвы размером до 1 см, после разрешения, которых остаются «штампованные» (одинаковые по размеру и форме) рубчики. Высыпания симметричны, локализуются на разгибательных поверхностях голенях, бедрах, ягодицах. Зуда и болей, как правило, нет. Течение болезни хроническое, с периодическими обострениями. Данный ангиит клинически сходен с папулонекротическим туберкулезом, поэтому обязательно требуется детальное обследование больных на туберкулез (сбор анамнеза, рентгеновское исследование органов грудной клетки, постановка туберкулиновых проб и т. д.).
Пустулезно-язвенный тип дермального ангиита обычно начинается с небольших везикулопустул, напоминающих фолликулиты, которые быстро в течение 1–3 дней трансформируются в глубокие пустулы, окруженные венчиком гиперемии, с обильным гнойным отделяемым. Больные отмечают выраженную болезненность в очагах поражения. Через некоторое время формируются язвенные очаги (от 1–5 см в диаметре) с тенденцией к неуклонному эксцентрическому росту за счет распада отечного синюшно-красного периферического валика. Поражение может локализоваться на любом участке кожи, чаще на голенях, в нижней половине живота. После заживления язв остаются плоские или гипертрофические, длительно сохраняющие воспалительную окраску рубцы. Язвы и пустулы, формирующиеся при данном пустулезно-язвенном типе ангиита, по клинической картине напоминают трофические язвы, возникающие при хронической венозной недостаточности.
Язвенно-некротический тип является наиболее тяжелым вариантом дермального ангиита, начинается остро, иногда молниеносно и принимает затяжное течение (если процесс не заканчивается быстрым летальным исходом). В основе патогенеза лежит острый тромбоз воспаленных кровеносных сосудов, вследствие чего развивается инфаркт того или иного участка кожи, проявляющийся некрозом в виде обширного черного струпа. Образованию струпа может предшествовать обширное геморрагическое пятно или пузырь. Процесс обычно развивается в течение нескольких часов, сопровождается сильными местными болями и лихорадкой. Поражение чаще располагается на нижних конечностях и ягодицах. Очаг поражения представляет собой обширную язвенную поверхность с неровными подрытыми краями синюшно-розового цвета с нависающими обрывками эпидермиса. Края язв обычно приподняты в виде валика (шириной 1–1,5 см), окруженного зоной гиперемии. Дно язв неровное, выполнено сочными и легко кровоточащими грануляциями. Отделяемое язв обильное, гнойно-геморрагического характера с примесью распадающихся тканей, с неприятным гнилостным запахом. Язвы увеличиваются в размерах путем эксцентрического роста. Патогномоничным признаком язвенно-некротического ангиита является серпингирование процесса, то есть формирование некрозов с одной стороны при наличии рубцевания с другой стороны очага. Течение заболевания хроническое, имеется склонность к рецидивам.
Полиморфный тип характеризуется сочетанием различных высыпных элементов, свойственных другим типам дермального ангиита. Чаще имеет место сочетание отечных воспалительных пятен, геморрагических высыпаний пурпурозного характера и поверхностных отечных мелких узлов, что составляет классическую картину так называемого трехсимптомного синдрома Гужеро Дюперра и идентичного ему полиморфно-нодулярного типа артериолита Рюитера.
Хроническая пигментная пурпура (болезнь Шамберга–Майокки) представляет собой хронический дермальный капиллярит, поражающий сосочковые капилляры. В зависимости от клинических особенностей выделяют несколько разновидностей (типов) геморрагически-пигментных дерматозов.
Петехиальный тип дермального ангиита (стойкая прогрессирующая пигментная пурпура Шамберга, прогрессирующий пигментный дерматоз Шамберга) — основное заболевание этой группы, являющееся как бы родоначальным для других его форм, характеризуется множественными мелкоточечными геморрагическими пятнами без отека (петехиями) с исходом в стойкие буровато-желтые пятна гемосидероза различной величины и очертаний. Высыпания располагаются чаще в области нижних конечностей, не сопровождаются субъективными ощущениями, наблюдаются почти исключительно у мужчин.
Телеангиэктатический тип заболевания (телеангиэктатическая пурпура Майокки, болезнь Майокки) проявляется пятнами — медальонами, центральная зона которых состоит из мелких телеангиэктазий на слегка атрофичной коже, а периферическая — из мелких петехий на фоне гемосидероза.
Лихеноидный тип (пигментный пурпурозный лихеноидный ангиодермит Гужеро–Блюма) характеризуется диссеминированными мелкими лихеноидными блестящими узелками телесного цвета, сочетающимися с петехиальными высыпаниями, пятнами гемосидероза и иногда мелкими телеангиэктазиями.
Экзематоидный тип (экзематоидная пурпура Дукаса–Капенатакиса) отличается наличием в очагах, помимо петехий и гемосидероза, явлений экзематизации (отечности, разлитого покраснения, папуловезикул, корочек), сопровождающихся выраженным зудом.
Ливедо-ангиит наблюдается почти исключительно у женщин, обычно в период полового созревания. Первыми его симптомами являются стойкие ливедо-синюшные пятна различной величины и очертаний, образующие причудливую петлистую сеть в области нижних конечностей, реже на предплечьях, кистях, лице и туловище. Окраска пятен резко усиливается при охлаждении. С течением времени интенсивность ливедо становится более выраженной. Преимущественно в области лодыжек и тыла стоп на его фоне возникают мелкие кровоизлияния и некрозы, образуются изъязвления. В тяжелых случаях на фоне крупных синюшно-багровых пятен ливедо формируются болезненные узловатые уплотнения, подвергающиеся обширному некрозу с последующим образованием глубоких медленно заживающих язв. Больные ощущают зябкость, тянущие боли в конечностях, сильные пульсирующие боли в узлах и язвах. После заживления язв остаются белесоватые рубцы с зоной гиперпигментации в окружности.
Узловатый ангиит включает различные варианты узловатой эритемы, отличающиеся друг от друга характером узлов и течением процесса.
Острая узловатая эритема — классический, хотя и не самый частый вариант заболевания. Она проявляется быстрым высыпанием на голенях (редко на других участках конечностей) ярко-красных отечных болезненных узлов величиной до детской ладони на фоне общей отечности голеней и стоп. Отмечаются повышение температуры тела до 38–39 °C, общая слабость, головная боль, артралгии. Заболеванию обычно предшествуют простуда, вспышка ангины. Узлы исчезают бесследно в течение 2–3 нед, последовательно изменяя свою окраску на синюшную, зеленоватую, желтую («цветение синяка»). Изъязвления узлов не бывает. Рецидивов не наблюдают.
Хроническая узловатая эритема — самая частая форма кожного ангиита, отличается упорным рецидивирующим течением, возникает обычно у женщин среднего и пожилого возраста, нередко на фоне общих сосудистых и аллергических заболеваний, очагов фокальной инфекции и воспалительных или опухолевых процессов в органах малого таза (хронический аднексит, миома матки). Обострения чаще возникают весной и осенью, характеризуются появлением небольшого числа синюшно-розовых плотных болезненных узлов величиной с лесной или грецкий орех. В начале своего развития узлы могут не изменять окраски кожи, не возвышаться над ней, а определяться только при пальпации. Почти исключительная локализация узлов — голени (обычно их передняя и боковая поверхности). Отмечается умеренная отечность голеней и стоп. Общие явления непостоянны и выражены слабо. Рецидивы длятся несколько месяцев, в течение которых одни узлы могут рассасываться, а на смену им появляются другие.
Мигрирующая узловатая эритема обычно имеет подострое, реже хроническое течение и своеобразную динамику основного поражения. Процесс, как правило, носит асимметричный характер и начинается с появления одиночного плоского узла на переднебоковой поверхности голени. Узел имеет розовато-синюшную окраску, тестоватую консистенцию и довольно быстро увеличивается в размерах за счет периферического роста, превращаясь вскоре в крупную глубокую бляшку с запавшим и более бледным центром и широкой валообразной более насыщенной периферической зоной. Ему могут сопутствовать единичные мелкие узлы, в том числе на противоположной голени. Поражение сохраняется от нескольких недель до нескольких месяцев. Возможны общие явления (субфебрилитет, недомогание, артралгии).
Узловато-язвенный ангиит характеризуется поражением сосудов подкожно-жировой клетчатки и относится к глубоким кожным ангиитам. Основываясь на характере течения кожного процесса, принято выделять острую и хроническую узловатую эритему. Острая узловатая эритема является классическим, хотя и не самым частым вариантом заболевания. Данный ангиит характеризуется появлением на коже голеней болезненных, островоспалительных узлов ярко-красного цвета, размером до 1,5 см. Заболевание сопровождается отеком голеней и стоп, повышением температуры до 38–39 °С, артралгиями. При острой узловатой эритеме узлы исчезают бесследно в течение 2–3 недель, последовательно меняя свою окраску — наблюдается «цветение синяка». Более тяжелой формой хронического узловатого ангиита является узловато-язвенный ангиит, протекающий с выраженными нарушениями трофики кожи. В данном случае процесс с самого начала имеет торпидное течение и проявляется крупными плотными малоболезненными синюшно-красными узлами. С течением времени узлы распадаются и изъязвляются с образованием вяло рубцующихся язв. Кожа над свежими узлами может иметь нормальную окраску, но иногда процесс может начаться с синюшного пятна, трансформирующегося со временем в узловатое уплотнение и язву. После заживления язв остаются твердые или втянутые рубцы, которые при обострениях могут вновь уплотняться и изъязвляться. Отмечается типичная локализация высыпаний — задняя поверхность голеней (икроножная область), однако возможно расположение узлов и на других участках. Характерна стойкая пастозность и выраженная пигментация голеней. Процесс имеет хроническое рецидивирующее течение, чаще наблюдается у женщин среднего возраста, реже мужчин. У большинства пациентов отмечаются заболевания органов малого таза (хронические аднекситы, септические аборты, переломы костей таза, миомы матки, аппендэктомии и др.). Клиническая картина хронического узловато-язвенного ангиита сходна с клиническими проявлениями индуративной эритемы Базена, которая является одной из форм туберкулеза кожи. В данном случае должно производиться тщательное обследование больного на предмет тубинфицированности [4, 6, 9].
Необходимо помнить, что наряду с описанными клиническими разновидностями кожных ангиитов встречаются их более редкие и атипичные варианты, а также смешанные и переходные формы, сочетающие признаки двух и более разновидностей (например, ливедо-ангиита и уртикарного ангита, узловатого и папулонекротического ангиита). При длительном ведении больного иногда возможна трансформация одного типа ангиита в другой [5].
Для постановки развернутого диагноза кожного ангиита необходимо провести весьма детальное обследование больного. После диагностирования у больного той или иной формы ангиита необходимо установить стадию и степень активности процесса, что важно для разработки максимально индивидуализированной терапевтической тактики. При кожных ангиитах выделяют прогрессирующую, стационарную и регрессирующую стадии. Степень активности заболевания определяется распространенностью кожного поражения, наличием общих явлений и признаков поражения других органов и систем, а также изменениями лабораторных показателей. Степень активности ангиитов: I. Высыпания не обильные, температура тела не выше 37,5 °С, общие явления незначительные, СОЭ не выше 25, С-реактивный белок — не более ++, комплемент — более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5 °С, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок — более ++, комплемент — менее 30 ед. протеинурия [1, 7, 10, 11].
Приступая к лечению той или иной формы кожного ангиита, следует иметь четкое представление об основном клиническом диагнозе, стадии процесса и степени его активности, о сопутствующей патологии и, наконец, о патологическом процессе, который может лежать в основе кожного ангиита, равно как и факторах, благоприятствующих его развитию. Кожные ангииты при II степени активности процесса подлежат обследованию и лечению в условиях стационара, в отдельных случаях допускается постельный режим в домашней обстановке. При I степени активности госпитализация или домашний режим необходимы в прогрессирующей стадии заболевания, особенно при наличии неблагоприятных профессиональных условий. Первостепенное значение во всех случаях обострений кожного ангиита с основными очагами на нижних конечностях имеет постельный режим, поскольку у таких больных обычно резко выражен ортостатизм. Полезна гимнастика в постели для улучшения кровообращения. Постельный режим следует соблюдать до перехода заболевания в регрессирующую стадию. Больным, особенно в период обострения, необходимо соблюдать диету с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые). Во всех случаях кожного ангиита надо стараться обеспечить по возможности каузальную терапию, направленную на ликвидацию причины заболевания. Если таковой служит фокальная инфекция, необходимо провести полную санацию ее очага (например, тонзилэктомию при ангиите на фоне хронического тонзиллита, радикальное противогрибковое лечение стоп при узловатом ангиите микотического генеза и т. п.). В тех случаях, когда кожный ангиит выступает в качестве синдрома какого-либо общего заболевания (системного васкулита, диффузного заболевания соединительной ткани, лейкоза, злокачественного новообразования, острой и хронической общей инфекции и т. п.), в первую очередь, естественно, должно быть обеспечено полноценное лечение основного процесса, для чего обычно необходим перевод больного в специализированное отделение [1, 12, 13]. В целях патогенетической терапии необходимо предотвратить воздействие на больного различных провоцирующих факторов (переохлаждения, курения, длительной ходьбы и стояния, ушибов, подъема тяжестей и др.). Следует обеспечить с помощью соответствующих специалистов коррекцию выявленных сопутствующих заболеваний, которые могут поддерживать и ухудшать течение кожного ангиита (в первую очередь гипертонической болезни, сахарного диабета, хронической венозной недостаточности, фибромиомы матки и т. п.). Прогноз для жизни пациента при ангиитах с изолированным или преимущественным поражением кожи благоприятный. Прогноз для излечения зависит от клинической формы и течения заболевания. Острые варианты обычно имеют циклическое течение, склонны к спонтанному регрессу и не рецидивируют. При хронических формах прогноз определяется адекватностью терапии и профилактики [1].
Таким образом, лечение кожных ангиитов должно быть строго индивидуальным, комплексным, адекватным, этапным и продолжительным. Больные ангиитами по окончании основного лечения должны длительное время (не менее года) находиться под диспансерным наблюдением.
- Иванов О. Л. Ангииты кожи. Клиническая дерматовенерология. Руководство для врачей под ред. Ю. К. Скрипкмна, Ю. С. Бутова. М. ГЭОТАР-Медиа, 2009. Т. 2. С. 576–589
- Бутов Ю. С. Волкова Е. Н. Марченко Л. Ф. Мембранопатии при ангиитах кожи: Сообщ. 1 // Рос. журн. кож. и венер. бол. 1998. № 1. С. 23–25.
- Насонов Е. Л. Баранов А. А. Шилкина Н. П. Васкулиты и васкулопатии. Ярославль: Верхняя Волга, 1999. С. 479–515.
- Дворянкова Е. В. Тамразова Е. В. Корсунская И. М. Эрозивно-язвенные поражения кожи. Васкулиты // Клиническая дерматология и венерология. 2007. № 3. С. 64–69.
- Кожные и венерические болезни. Учебное пособие. Под ред. О. Л. Иванова. М. Шико, 2006. С. 440–457.
- Иванов О. Л. Современная классификация и клиническое течение ангиитов (васкулитов) кожи // Русский медицинский журнал. 1997, № 11. С. 53–57.
- Мерцалова И. Б. Васкулиты кожи // Лечащий Врач. 2011. № 5. С. 35–37.
- Баранов А. А. Рекомендации по ведению больных васкулитами (по материалам рекомендаций Европейской антиревматической лиги) // Совpeменная ревматология. 2009. № 2. С. 5–10.
- Мордовцев В. Н. Мордовцева В. В. Алчангян Л. В. Эрозивно-язвенные поражения кожи // Консилиум. 2000. Т. 2. № 5. С. 194–198
- Демьянов О. Б. Совершенствование терапии больных васкулитами кожи с применением иммунокорректора циклоферона и антиоксиданта эмоксипина. Автореф. … кан. мед. наук. 2005. 23 с.
- Солнцев В. В. Современные аспекты лечения ангиитов кожи (обзор литературы) // Рос. журн. кож. и венер. болезней. 2004. № 3. С. 8–13.
- Stanford M. R. Verity D. H. Diagnostic and therapeutic approach to patients with retinal vasculitis // Int. Ophthalmol. Clin. 2000. Vol. 40. P. 69–83.
- Sanders M. D. Retinal arteritis, retinal vasculitis and autoimmune retinal vasculitis. Duke-Elder Lecture // Eye. 1987. Vol. 1. P. 441–465.
Л. А. Юсупова, доктор медицинских наук, профессор
ГБОУ ДПО КГМА МЗ РФ, Казань
Контактная информация об авторе для переписки: [email protected]
Эрозивно-язвенные поражения кожи
В.Н. Мордовцев, В.В. Мордовцева, Л.В. Алчангян
Центральный научно-исследовательский кожно-венерологический институт Минздрава РФ, Москва
Э розивно-язвенные поражения кожи представляют собой гетерогенную группу заболеваний, для которых общим признаком являются нарушение целостности кожного покрова и образование дефекта в пределах эпидермиса (эрозия) или доходящего до собственно дермы (язва). Образование эрозий и язв может быть вызвано различными причинами: они могут образовываться на месте первичных пузырных элементов в результате недостаточного местного кровообращения (ишемии), а также возникать как следствие инфекционного воспалительного процесса или травмы. В случае хронической длительно незаживающей язвы, особенно необычной локализации, необходимо гистологическое исследование для исключения злокачественного процесса (базалиома, плоскоклеточный рак, лимфома, метастатический рак). Таким образом, можно предложить следующую патогенетическую классификацию основных эрозивно-язвенных поражений кожи, включающую преимущественно те дерматозы, где образование язв — следствие естественной эволюции патологического процесса, а не иных изменений (например, инфицирование эрозий).
Пузырные дерматозы
- Пузырчатка
- Буллезный эпидермолиз
Недостаточность кровообращения
- Трофические язвы артериального генеза
- Трофические язвы венозного генеза
- Нейротрофические язвы
- Язва Марторелла
Воспалительные заболевания сосудов
- Васкулиты (гранулематоз Вегенера, узелковый периартериит и др.)
- Гангренозная пиодермия
Травматические
Инфекционные воспалительные процессы
- Туберкулез (скрофулодерма, уплотненная эритема Базена) и другие микобактериозы
- Лейшманиоз
- Пиодермии (эктима, хроническая язвенно-вегетирующая пиодермия, шанкриформная пиодермия)
Пузырчатка
В основе развития заболевания лежит аутоиммунный процесс, при котором вырабатываются антитела к различным антигенам межклеточных мостиков — десмосом, в результате чего клетки эпидермиса теряют связь друг с другом ( акантолиз) и образуются пузыри.
Пузырчатка характеризуется развитием пузырей с вялой покрышкой, прозрачным содержимым, на коже лица, туловища, в складках и на слизистой оболочке ротовой полости. Нередко пузыри и эрозии в ротовой полости являются первым проявлением заболевания. Под тяжестью экссудата крупные пузыри могут принимать грушевидную форму. Пузыри самопроизвольно вскрываются с образованием обширных эрозированных участков кожи. При потягивании за покрышку пузыря наблюдается феномен расслоения эпидермиса на прилежащем участке непораженной кожи с увеличением полости пузыря — симптом Никольского.
Заболевание нередко принимает генерализованный характер и тяжелое течение с угрозой для жизни больного.
Буллезный эпидермолиз
Буллезный эпидермолиз/наследственная пузырчатка (рис. 1 на цветной вставке, стр. 198) — генетически обусловленное заболевание, включающее свыше 20 клинических вариантов, характеризующееся склонностью кожи и слизистых к развитию пузырей, преимущественно на местах незначительной механической травмы (трение, давление, прием твердой пищи). Это одно из наиболее тяжелых наследственных заболеваний кожи, нередко заканчивающееся летальным исходом у детей раннего возраста и являющееся причиной инвалидности у взрослых.
Развивается в первые дни жизни, может существовать с рождения, а также развиваться в более позднем возрасте. Ухудшение состояния наступает в летние месяцы.
По уровню образования пузырей в эпидермисе все формы буллезного эпидермолиза подразделяются на 3 группы: простой буллезный эпидермолиз (внутриэпидермальные пузыри), пограничный буллезный эпидермолиз ( пузыри в зоне пластинки базальной мембраны) и дистрофический буллезный эпидермолиз (пузыри между эпидермисом и дермой).
Наиболее тяжело протекают рецессивно-наследуемые формы. Они характеризуются генерализованным высыпанием пузырей, которые медленно заживают с образованием рубцов. Повторное возникновение пузырей на коже кистей, стоп, в области коленных, локтевых, лучезапястных суставов ведет к развитию рубцовых контрактур, сращению пальцев. Рубцевание пузырей на слизистых оболочках пищеварительного тракта также заканчивается развитием стриктур и непроходимости. Ухудшают течение и прогноз вторичное инфицирование буллезных элементов и опухоли, развивающиеся на месте длительно существующих эрозивно-язвенных поражений кожи.
Семейная доброкачественная хроническая пузырчатка
Семейная доброкачественная хроническая пузырчатка проявляется сгруппированными пузырьковыми и пузырными высыпаниями, склонными к рецидивированию, с преимущественной локализацией в складках. Наследуется аутосомно-доминантно, большая часть случаев — семейные.
Заболевание, как правило, развивается в пубертатном периоде, но нередко и в возрасте 20-40 лет. Клинически определяются множественные пузырьки или небольшого размера пузыри. Излюбленная локализация — шея, подмышечные, паховые складки, область пупка, под молочными железами. Высыпания могут появляться на слизистых, принимать генерализованный характер. Элементы быстро вскрываются, при их слиянии формируются очаги поражения с мокнущей поверхностью, извилистыми эрозиями — трещинами, между которыми имеются вегетации в виде низких гребешков, окаймленные отечным венчиком, растущим по периферии. Вблизи может быть положителен симптом Никольского. Часто наблюдается присоединение вторичной инфекции.
Пиодермия
Пиодермия наиболее часто развивается у детей и подростков. Вызывается стафилококковой или стрептококковой флорой.
Эктима начинается с поверхностной пустулы, вялой, с мутным содержимым, склонной к периферическому росту. Постепенно процесс становится глубоким, приобретает инфильтративный характер, и образуется округлая язва, покрытая плотной коркой.
Язвенно-вегетирующая пиодермия. Для язвенно-вегетирующей пиодермии характерно развитие на месте пустул изъязвленных очагов поражения багрово-красного цвета с неровными очертаниями. Поверхность покрыта папилломатозными разрастаниями, в области изъязвления имеется гнойное отделяемое.
Шанкриформная пиодермия (рис. 2 на цветной вставке, стр. 198). Язва при шанкриформной пиодермии напоминает сифилитический твердый шанкр. Заболевание начинается с появления пузырька, на месте которого образуется безболезненная эрозия или язва с уплотненным розовато-красным дном и приподнятыми краями. В скудном серозно-гнойном отделяемом обычно обнаруживаются стафилококки и стрептококки. Регионарные узлы плотные, безболезненные, не спаяны с подлежащими тканями.
Трофические язвы
Самая частая причина возникновения трофических язв — это заболевания венозных сосудов нижних конечностей. В результате недостаточности клапанов происходит перераспределение крови, повышение давления в сосудах, обратный заброс крови в капилляры.
Венозные язвы обычно располагаются на боковых поверхностях голеней, как правило, они поверхностные и безболезненные, с неровными краями. Имеются и другие признаки варикозной болезни — отечность конечностей, варикозные узлы, кровоизлияния (пурпура) или гиперпигментация кожи как их следствие, экзема, белая атрофия кожи (белый рубец, покрытый сетью расширенных сосудов) на месте предшествующей язвы.
Трофические язвы артериального генеза являются следствием атеросклероза. Они обычно образуются на участках плохого кровоснабжения — на кончиках пальцев ног, тыльной поверхности стоп, на голенях. Артериальные язвы глубокие и болезненные, с ровными краями. Пораженная конечность бледная, холодная, периферический пульс не пальпируется. Характерен такой признак хронической ишемии конечности, как прекращение роста волос. При отсутствии лечения может начаться гангрена.
Нейротрофические язвы возникают на месте травмы на фоне потери в конечности чувствительности (например, при диабете). Наиболее часто такие язвы развиваются над костными выступами (например, в области пяточной кости). Такие язвы глубокие, безболезненные и нередко покрыты толстыми роговыми наслоениями.
Язвы при диабете могут иметь и другое происхождение, а именно возникать в результате диабетической ангиопатии. В этих случаях, как правило, язвы быстро прогрессируют во влажную гангрену конечности. Изъязвления могут наблюдаться и при липоидном некробиозе, нередко выявляющемся у больных сахарным диабетом.
Язва Марторелла. Развивается у пациентов с выраженной артериальной гипертензией на коже голеней в результате спазма мелких артерий. Язвы очень болезненные, с ровными краями, окружены венчиком гиперемии.
Туберкулез
Скрофулодерма. Представляет собой вторичное поражение кожи при абсцедировании в пораженных туберкулезом лимфатических узлах, костях или суставах. Характеризуется появлением в подкожной клетчатке узлов округлой формы, плотноватых на ощупь. Вначале узлы подвижные, но по мере увеличения их в размерах они становятся спаянными с окружающими тканями. Кожа над узлами постепенно приобретает синюшно-красную окраску. Узлы вскрываются с образованием вяло гранулирующих язв с неправильными, звездчатыми очертаниями и глубокими подрытыми краями. Оделяемое язв гнойно-геморрагическое или крошковатое за счет некротических масс.
Уплотненная эритема Базена. В основе заболевания лежит глубокий аллергический васкулит в сочетании с панникулитом. вызванный повышенной чувствительностью к микобактериям, которые попадают в кожу преимущественно гематогенным путем. Клиническая картина характеризуется появлением на голенях симметричных, глубоко расположенных узлов тестоватой и плотноэластической консистенции. Узлы обычно мало болезненные, изолированы друг от друга. Кожа над узлами по мере их роста становится гиперемированной, синюшной, спаянной с ними. Часть узлов в центре размягчается и изъязвляется. Образующиеся язвы чаще неглубокие, имеют желто-красное дно, покрытое вялыми грануляциями и серозно-гнойным отделяемым. Края язв крутые, плотноватые за счет венчика нераспавшегося инфильтрата.
Другие микобактериозы (рис. 3 на цветной вставке, стр. 198). Инфицирование Mycobacterium marinum обычно происходит в водной среде (бассейн, рыбный аквариум и т.д.) на месте травмы, чаще на конечностях. Развивается воспалительный узел с веррукозной или гиперкератотической поверхностью, который может достигать 3-4 см в диаметре. Субъективно отмечается зуд, иногда болезненность. Узлы нередко изъязвляются. Язвы покрыты корками, при удалении которых видно серозное или гнойное отделяемое. Возможно образование дочерних узлов, дренирующих синусов и фистул. При локализации на плече или предплечье характерны развитие лимфангита и воспаление регионарных лимфатических узлов.
Лейшманиоз
Кожный лейшманиоз — это эндемическая инфекционная болезнь, вызываемая простейшими рода Leishmania. В России встречаются две разновидности — антропонозный тип (вызывается Leishmania tropica minor) и зоонозный тип (вызывается Leishmania tropica major). Переносчики — различные виды москитов.
Антропонозный тип кожного лейшманиоза. На месте укуса образуется небольшой плотный бугорок телесного или красноватого цвета с блестящей поверхностью. Он медленно растет, в центре его образуется углубление. Затем бугорок распадается и изъязвляется. Язва обычно неглубокая, с неровными, обрывистыми краями и скудным серозно-гнойным отделяемым или без него. Заживает в течение года и более с образованием рубца.
Зоонозный тип кожного лейшманиоза. На месте укусов образуются множественные островоспалительные болезненные бугорки, которые быстро увеличиваются в размерах на фоне воспалительного отека кожи. Довольно быстро образуются язвы с обрывистыми краями и некротическим дном, обильным серозно-гнойным отделяемым, которое иногда ссыхается в корки. По периферии язв может быть значительный воспалительный инфильтрат, а также мелкие бугорки обсеменения. От процесса образования бугорка до рубцевания язвы проходит не более 4-6 мес.
Патомимия
Патомимия (dermatitis artefacta) (рис. 4 на цветной вставке, стр. 198)). Патомимия нередко является проявлением тяжелых психических заболеваний. При наличии язв причудливых очертаний ( например, треугольных или линейных) и необычной локализации в первую очередь следует исключать нанесение травм самим пациентом. В типичных случаях пациенты красочно рассказывают, что, проснувшись утром, они заметили внезапно образовавшиеся красные пятна, на месте которых стремительно развились язвы. Обращает на себя внимание, что язвы локализуются только на тех участках кожи, до которых пациент может дотянуться. При сборе анамнеза обычно удается установить, что подобные или еще более странные случаи “случались” и раньше.
Узелковый периартериит
Это полисистемный некротизирующий васкулит с поражением артерий малого и среднего диаметра. В редких доброкачественных случаях бывает изолированное вовлечение в патологический процесс артерий кожи, преимущественно нижних конечностей. Характеризуется образованием по ходу пораженных артерий болезненных подкожных узлов, склонных к изъязвлению. Кожа над узлами гиперемирована. Одновременно имеется livedo reticularis. Больные жалуются на мышечные боли, парестезии, онемение конечностей. Язвенно-некротический васкулит является одной из наиболее часто встречающихся форм аллергических васкулитов.
Гранулематоз Вегенера
Является хроническим системным васкулитом с поражением артерий и вен и формированием гранулем в верхних дыхательных путях и легких. Характерны носовые кровотечения, образование язв в носовой и ротовой полости. Одним из основных проявлений является гломерулит.
Более чем у половины больных имеются кожные высыпания с преимущественной локализацией на нижних конечностях. Они бывают папулезными, везикулезными, геморрагическими. Однако чаще наблюдаются подкожные узлы, склонные к изъязвлению, или язвы, напоминающие гангренозную пиодермию.
Гангренозная пиодермия
Это хроническое состояние неизвестной этиологии, наиболее часто наблюдающееся в сочетании с такими системными заболеваниями, как хронический язвенный колит, ревматоидный артрит, болезнь Крона. Характеризуется острым началом с возникновением болезненного узла или пузыря с геморрагическим содержимым, который вскрывается и образуется болезненная язва с неровными, нависающими краями багрового цвета и дном, покрытым гнойным экссудатом.
Лечение эрозивно-язвенных поражений кожи
Помимо специальных (патогенетических) средств для лечения перечисленных заболеваний (например, кортикостероиды и иммунодепрессанты при пузырчатке, системных васкулитах, препараты, улучшающие периферическое кровообращение (артериальное и венозное) при трофических язвах; антибиотики при пиодермиях и т.д.) общим для этой группы заболеваний является терапия, направленная на стимуляцию заживления эрозий и язв. Хорошо зарекомендовал себя в лечении эрозивно-язвенных дефектов кожи гиалуронат цинка. Благодаря входящей в состав препарата гиалуроновой кислоте происходит быстрая эпителизация очагов, а цинк обеспечивает противомикробный и противовоспалительный эффект, что исключает необходимость применения местных противовоспалительных и антибактериальных препаратов, как правило, тормозящих процесс заживления.
Not Found
The requested URL /page.html?id_node=299&id_file=207 was not found on this server.
Additionally, a 404 Not Found error was encountered while trying to use an ErrorDocument to handle the request.