Ишемическая болезнь сердца (ИБС)
Что такое ИБС?
Ишемическая болезнь сердца (ИБС) – поражение мышцы сердца (миокарда), обусловленное снижением или прекращением доставки крови к миокарду, в результате патологических процессов в коронарных артериях (артериях, кровоснабжающих сердце).
Основа патологических процессов в коронарных артериях – это атеросклеротическое поражение (атеросклероз) — отложение холестерина на внутренней стенке сосудов. ИБС называют «убийцей №1» в мире — в развитых странах смертность от ИБС превышает таковую от онкологических заболеваний. Мужчины болеют в 2 раза чаще, чем женщины; частота ИБС резко увеличивается с возрастом.
Чем опасна ИБС?
Основная функция сердечной мышцы – перекачивать кровь, обогащенную кислородом, от легких к органам и тканям, и откачивать кровь, поступающую от органов к легким, чтобы там она снова насытилась кислородом.
При недостатке поступления крови к самой сердечной мышце, начинается постепенное (при хроническом течении) или мгновенное (при остром течении) ухудшение деятельности сердечной мышцы. Миокард страдает от недостатка кислорода, питательных веществ, количество которых постепенно и неуклонно (при отсутствии лечения) снижается. Страдая само, сердце больше не может эффективно выполнять свою функцию. В итоге, в патологический процесс вовлекаются внутренние органы, к которым перестает эффективно доставляться и удаляться кровь.
Какова причина ИБС?
Причина ИБС – это атеросклеротическое поражение артерий, кровоснабжающих сердце (коронарных артерий).
На внутренней стенке коронарной артерии происходит формирование атеросклеротической бляшки, которая в последствии вызывает закупорку (окклюзию) сосуда. Следовательно, объем крови, поступающей по такой артерии к сердцу, резко снижается, сердечная мышца начинает страдать. Первые симптомы ИБС появляются при уменьшении просвета артерии более чем на 50%, выраженные приступы заболевания возникают при уменьшении диаметра более чем на 80%.
Ишемия (недостаток кровоснабжения и поступления кислорода) возникает также вследствие следующих причин:
- Спазм коронарных артерий. Данная причина наиболее характерна для молодых людей, имеющих атеросклероз коронарных артерий, но небольшой степени выраженности. Спазм артерий может развиться в ответ на психоэмоциональные и физические перегрузки малотренированного сердца.
- Нарушение нарушения свертывающей/противосвертывающей функции крови (мед. реологических свойств крови) – наличие атеросклероза способствует усилению свертывания крови и развитию тромбов коронарных артерий, которые также препятствуют кровотоку..
- При некоторых заболеваниях сердца имеет место увеличение его размеров, а рост сосудистой сети, для обеспечения кровоснабжения увеличенного сердца, отстает. Получается, что сердце больших размеров снабжается все тем же количеством крови, как и до его увеличения. А этого объема крови недостаточно, сердечная мышца страдает, развивается патологическое состояние.
- При физических нагрузках кровоток в сердце усиливается, но при наличии суженного участка сосудистой сети, кровь идет в обход данного участка, по сосудам нормального размера («так, как проще»). В результате, участок сердечной мышца, к которому подходит суженный сосуд, не получает достаточного количество крови. Опять сердце терпит недостаток кислорода и питательных веществ.
- Другие причины, вследствие которых может возникать ишемия – снижение артериального давления (артериальная гипотензия), повышение артериального давления (артериальная гипертензия), нарушение ритма (аритмии), заболевания щитовидной железы (тиреотоксикоз), инфекционные заболевания с высокой лихорадкой и др.
Что включает в себя понятие ИБС?
По классификации к ИБС относят следующие состояния:
- Внезапная коронарная смерть (первичная остановка сердца)- ненасильственная, обусловленная заболеваниями сердца смерть, проявившаяся внезапной потерей сознания в пределах 1 часа от момента появления острых симптомов, при этом предшествующее заболевание сердца может быть известно или неизвестно, но смерть всегда неожиданна.
- Стенокардия – одна из форм ИБС, проявляющаяся приступообразно возникающей болью или ощущением дискомфорта в области сердца, обусловленная ишемией миокарда (но без развития некроза – «смерти» сердечной мышцы), которая связана с уменьшением притока крови и увеличением потребности миокарда в кислороде.
- Острый инфаркт миокарда — форма ИБС, характеризующаяся развитием ограниченного некроза миокарда вследствие остро возникшего несоответствия коронарного кровотока потребностям миокарда.
- Постинфарктный кардиосклероз – замещение участков некроза сердечной мышцы соединительной тканью
- Нарушения сердечного ритма
- Сердечная недостаточность — потеря адекватной «насосной» функции сердца, когда сердечная мышце уже не справляется с объемом крови, который ей необходимо перекачать.
Какие клинические проявления ИБС?
Клинические проявления ИБС зависят от формы ИБС (см выше), но наиболее характерными являются:
- Боль в грудной клетке, чаще всего (наиболее типично!) сжимающего, давящего характера, возникает приступообразно. Однако многие пациенты описывают боль, как жгучую, стреляющую, дергающую, жалящую.
- Наиболее типична загрудинная локализация боли, которая может распространяться на всю область сердца. Возможна локализация боли в области эпигастрия (под грудиной).
- Боль иррадиирует (распространяется) чаще всего в левое плечо, в левую руку, возможна иррадиация в шейную область, нижнюю челюсть и зубы. Реже – в правое плечо, правую лопатку и даже в поясничную область
- Боль носит довольно интенсивный характер.
- Низкая переносимость физической нагрузки (или снижение переносимости ( толерантности) к физической нагрузке).
Необходимо помнить о том, что симптомы могут быть различны у разных пациентов. Диагноз ставит только врач!
Какие факторы риска способствуют возникновению ИБС?
Факторы риска – это характерные для данного индивидуума факторы, которые значительно увеличивают риск развития ИБС по сравнению с лицами, которые этих факторов не имеют. Выделяют 4 категории факторов риска:
- Категория 1: факторы, устранение которых достоверно уменьшает риск развития ИБС;
- Категория 2: факторы, коррекция которых с большой вероятностью снижает риск развития ИБС;
- Категория 3: факторы, коррекция которых с меньшей вероятностью снижает риск развития ИБС;
- Категория 4: факторы, которые не могут быть корригированы или воздействие на которые не приводит к снижению риска развития ИБС.
К категории 1 относятся следующие факторы:
Установлено, что курение увеличивает смертность от сердечно – сосудистых заболеваний на 50%, причем риск возрастает с увеличением возраста и количества выкуренных сигарет.
- Высокий уровень холестерина.
Повышенный уровень холестерина крови всегда ассоциируется с увеличением риска развития сердечно-сосудистых заболеваний. Начиная с уровня холестерина 4,65 ммоль/л, дальнейший его рост непрерывно и пропорционально коррелирует с частотой осложнений ИБС. Оптимальный уровень холестерина – до 5 ммоль /л!
- Артериальная гипертензия.
Имеется строгая корреляция между уровнями систолического ( «верхнего») и диастолического («нижнего») давления и заболеваемостью ИБС. Увеличение диастолического давления на 7 мм рт ст по сравнению с нормой увеличивает риск развития ИБС на 27%.
К категории 2 относятся следующие факторы :
- Сахарный диабет.
У больных сахарным диабетом в возрасте 40 лет и старше ИБС является ведущей причиной смерти. Атеросклероз и ИБС развиваются на 10 лет раньше у больных сахарным диабетом по сравнению с лицами, не страдающими этим заболеванием.
- Снижение уровня холестерина липопротеинов высокой плотности (ХС ЛПВП) и повышение содержания в крови триглицеридов (ТАГ)
В норме уровень ХС ЛПВП должен быть более 1,45 ммоль/л. уровень ТАГ ≤1.7 ммоль/л
- Низкая физическая активность (гиподинамия)
Риск развития ИБС почти в два раза выше у лиц, ведущих сидячий образ жизни по сравнению с активными людьми.
- Избыточная масса тела (ожирение)
Для определения степени ожирения используется индекс Кетле (индекс массы тела) – отношение массы тела, выраженной в килограммах, к росту, выраженному в метрах и возведенному в квадрат. В норме индекс Кетле равен от 18,5 до 25. От 25 до 30 – избыток массы тела, 30-35 – ожирение I степени, 35-40 – ожирение II степени, 40-50 – ожирение III степени, более 50 – ожирение IV степени.
Избыточная масса тела достоверно связана с риском ИБС и смертности. Среди женщин, имеющих значительный избыток массы тела, риск возникновения ИБС увеличивается почти в 3 раза, а при умеренном повышении массы тела – на 80% по сравнению с женщинами нормального веса.
- Менопауза и постменопаузальный период.
После наступления менопаузы риск развития ИБС у женщин возрастает. Это обусловлено изменениями в обмене липидов (жиров) и в сердечно-сосудистой системе.
К категории 3 относятся следующие факторы риска:
- Употребление алкоголя
- Стресс
- Питание с избыточной калорийностью и высоким содержанием животных жиров.
- Повышенное содержание гомоцистеина в крови
К категории 4 относят:
- Пожилой возраст
- Мужской пол
- Семейный анамнез (история) раннего развития ИБС – развитие ИБС у отца или кровных родственников мужского пола в возрасте до 55 лет или у матери или других кровных родственников женского пола до 60 лет.
Каковы принципы лечения ИБС?
Лечение ИБС должно начинаться с изменения факторов риска, на которые можно повлиять (см выше)
- Прекращение курения
- Снижение холестерина (диета, медикаментозное лечение)
- Увеличение физической активности
- Борьба с ожирением
- Лечение сопутствующей артериальной гипертензии, сахарного диабета ( равно. как и других патологических состояний)
- Медикаментозная терапия ишемической болезни сердца (нитраты, дезагреганты, бета-блокаторы, ингибиторы АПФ (ангиотензинпревращающего фермента), антагонисты кальция, антиаритмики и др)
- Хирургическое лечение
ЛЕЧЕНИЕ ИБС – ПОСТОЯННЫЙ ПРОЦЕСС ВЗАИМОДЕЙСТВИЯ ВРАЧА И ПАЦИЕНТА. ТАКТИКУ ЛЕЧЕНИЯ ОПРЕДЕЛЯЕТ ТОЛЬКО ВРАЧ!
Отчего возникает ИБС и чем она опасна?
Фотографии Нолипида
Поиск по сайту
Ишемическая болезнь сердца
Многие люди с возрастом начинают ощущать боль или чувство сдавления в области сердца. Сначала они появляются лишь при значительной физической или эмоциональной нагрузке. Но со временем нагрузка, при которой возникают эти ощущения, становится все меньше. Обычно люди склонны думать, что это "возрастное", что с этим ничего не поделать, и не обращаются за медицинской помощью. Такое мнение ошибочно, поскольку зачастую подобная боль является проявлением ишемической болезни сердца.
Ишемическая болезнь сердца (ИБС) — недостаточное поступление крови к сердечной мышце. Кровь, приносящая кислород и питательные вещества, не проходит в нужном количестве через сосуды сердца (венечные или коронарные артерии) из-за их сужения или закупорки. В зависимости от того, насколько выражено «голодание» сердца, как долго оно происходит, и как быстро возникло, выделяют несколько форм ишемической болезни сердца.
— Бессимптомная, или «немая» форма ИБС, когда «голодание» сердца не проявляется клиническими симптомами.
— Стенокардия (грудная жаба) — при этой форме ИБС недостаточное питание сердца проявляется сильной болью за грудиной при физической нагрузке, стрессе, выходе на холод или переедании.
— Аритмическая форма ИБС, при которой недостаточное кровоснабжение сердца проявляется нарушениями сердечного ритма, чаще всего мерцательной аритмией.
— Инфаркт миокарда — отмирание участка сердечной мышцы, вызванное ее «голоданием».
— Внезапная сердечная смерть — это остановка сердца, в большинстве случаев вызванная резким уменьшением количества поставляемой к нему крови. Вернуть больного к жизни можно только немедленными реанимационными мероприятиями.
Если ИБС не лечить, из-за дефицита кислорода сердце перестает нормально выполнять свою функцию, что приводит к недостаточному поступлению крови во все остальные органы. Это состояние называется хронической сердечной недостаточностью
Отчего возникает ИБС и чем она опасна?
Ишемическая болезнь сердца, как правило возникает из-за атеросклероза сердечных (коронарных) сосудов. При этом состоянии на стенках артерий образуются так называемые бляшки, которые либо сужают просвет, либо закупоривают сосуды полностью.Сначала, как правило, сужение просвета коронарных сосудов незначительно, оно проявляется болями за грудиной (стенокардия). Если бляшка разрушается, в суженных сосудах появляются тромбы, которые приводят к инфаркту миокарда. Также причиной недостаточного поступления крови к сердцу может быть спазм или воспаление коронарных сосудов. Это — непосредственные причины ишемической болезни сердца. Они, в свою очередь, появляются из-за курения, ожирения, повышенного артериального давления, бесконтрольного приема лекарств, гормональных нарушений, неправильного питания и так далее.
Среди осложнений ИБС — нарушение ритма сердечных сокращений или блокада. При тяжелой стенокардии или после обширного инфаркта функции сердца нарушаются — возникает хроническая сердечная недостаточность.
Ишемическая болезнь сердца может развится у взрослых людей независимо от пола в любом возрасте, но чаще всего — у мужчин в возрасте 40-65 лет. Развитию атеросклероза сердечных артерий способствуют такие распространенные в наше время факторы, как неправильное питание и, как следствие, повышенное содержание жиров в крови, гипертония, курение, гиподинамия и стресс.
В развитых странах ишемическая болезнь сердца стала самой частой причиной смерти и инвалидности — на ее долю приходится около 30 процентов смертности. Она намного опережает другие заболевания в качестве причины внезапной смерти и встречается у каждой третьей женщины и у половины мужчин. Такая разница обусловлена тем, что женские половые гормоны являются одним из средств защиты от атеросклеротического поражения посудов. В связи с изменением гормонального фона при климаксе вероятность инфаркта у женщин после менопаузы значительно возрастает.
Диагноз ишемической болезни сердца
Для того, чтобы заподозрить ИБС, врачу, как правило, достаточно жалоб пациента на боль за грудиной, нарушения ритма сердца, одышку. Для точной диагностики используется электрокардиография, причем ее чаще всего нужно проводить либо при физической нагрузке, либо в виде холтер-мониторинга с помощью специального датчика, который пациент носит сутки. Получить изображение сердца, необходимое для диагностики ИБС, можно с помощью эхокардиографии или изотопного сканирования (сцинтиграфии миокарда), которые также помогают выявить дефекты клапанов сердца или нарушения в работе сердечной мышцы, вызванные ее «голоданием».
Окончательно же диагноз можно поставить с помощью контрастного рентгенологического исследования — кардиоангиографии, позволяющей на специальном мониторе увидеть сосуды сердца, места их сужений или закупорки.
Лечение ишемической болезни сердца
Чаще всего ишемическую болезнь сердца лечат медикаментозно, причем используются комбинации лекарств разного действия. Есть препараты, которые расширяют сосуды сердца, другие лекарства уменьшают нагрузку на него, снижая кровяное давление и уравнивая сердечный ритм. Есть также препараты, которые борются с основной причиной ИБС — снижают уровень холестерина в крови.
Расширить суженные артерии можно и при помощи несложной операции — метода коронарной ангиопластики, зачастую с закреплением их просвета с помощью металлической вставки — стента. Такое лечение больше распространено на Западе, а российские врачи предпочитают терапевтические методы. В серьезных случаях кардиохирурги прибегают к операции шунтирования, при которой закупоренные сердечные сосуды заменяются на хорошо проходимые «новые» — как правило «сделанные» из вен конечностей.
Ишемическая болезнь сердца: чем опасна?
 Сердце — уникальный орган, осуществляющий насосную функцию. Оно обеспечивает циркуляцию крови, совершая 100000 ударов в день, 3 млн. ударов в месяц, перекачивая за сутки 170 литров крови.
Сердце — уникальный орган, осуществляющий насосную функцию. Оно обеспечивает циркуляцию крови, совершая 100000 ударов в день, 3 млн. ударов в месяц, перекачивая за сутки 170 литров крови.
Сердце является главным органом сложной сердечно-сосудистой системы, его масса в среднем составляет 300 граммов. Во время сокращения сердца правый желудочек выталкивает кровь в легкие с целью насыщения кислородом, а из левого желудочка обогащенная кислородом кровь поступает ко всем органам нашего тела. Бесперебойное питание сердца кислородом обеспечивают коронарные сосуды. Эти артерии доставляют к мышце сердца кислород и питательные вещества, без которых наше сердце не может функционировать.
Обычно хорошо работающее сердце нас практически не беспокоит, и мы даже забываем о его существовании. Но вот наступает момент, когда Ваше сердце дает о себе знать.
Заболевания сердца различны, но наиболее распространенное и серьезное из них — ишемическая (коронарная) болезнь сердца (ИБС).
Что же такое ишемическая болезнь сердца и стенокардия, каковы причины их происхождения?
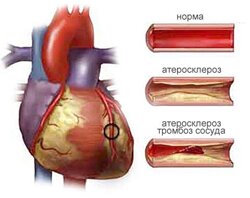
В основе ИБС лежит сужение и закупорка основных коронарных артерий атеросклеротическими бляшками. На внутренней поверхности артерий (в норме очень гладкой и ровной) появляются своеобразные наросты — бляшки, выступающие в полость кровеносного сосуда, подобно «ржавчине в трубах». Со временем их становится все больше и больше, и когда просвет сосуда сужается до 70%, возникает затруднение тока крови, и как следствие этого, нарушается равновесие между доставкой к мышце сердца кислорода и потребностью в нем. При этом развивается кислородное голодание (гипоксия) клеток.
Находясь в этом состоянии, клетки страдают также от дефицита питательных веществ и подвергаются воздействию накапливающихся продуктов жизнедеятельности. Весь комплекс нарушений жизнедеятельности клеток сердца в условиях недостаточного его кровоснабжения принято называть ишемией. От величины атеросклеротических бляшек зависит степень ишемии — чем больше размер бляшки, соответственно, тем уже просвет сосуда, тем меньше крови проходит по нему, значит ткани получат меньше кислорода и питательных веществ, тем более выражены будут проявления стенокардии. Бляшка может полностью закупорить просвет сосуда и перекрыть кровоток. Аналогичен механизм возникновения ишемии при спазме (резком сужении) коронарных артерий.
Как проявляется ИБС?
Итак, если сердечная мышца получает недостаточное количество кислорода и питательных веществ, то развивается стенокардия. Если же доставка кислорода и питательных веществ полностью прекращается, то развивается инфаркт миокарда.
Чаще всего болезнь проявляется на фоне физической нагрузки или эмоционального стресса. В этот момент возникает боль или чувство сдавления, тяжести за грудиной — первый сигнал о возможном развитии заболевания сердца.
Самой распространенной формой ИБС является стенокардия. Стенокардия (раньше называли «грудная жаба») — заболевание, основными проявлениями которого являются сжимающие боли за грудиной, отдающие (иррадирующие) в левую руку, левую половину нижней челюсти, зубы, плечо и прочее. Может беспокоить также ощущение тяжести, жжения, давления за грудиной, чувство нехватки воздуха, иногда может беспокоить боль в верхней части живота. Такие боли проявляются в виде коротких (5-10 мин) приступов, которые могут повторяться с различной частотой. Спровоцировать приступ стенокардии может физическая нагрузка, эмоциональный стресс, холодный воздух, курение. Приступы могут развиваться в любое время суток. Но наиболее часто развиваются в ранние утренние часы.
Несмотря на то, что приступы стенокардии имеют множество проявлений, у одного и того же человека приступы протекают однообразно.
Стенокардия может быть:
- стабильная;
- нестабильная.
Стабильная стенокардия — когда приступы стенокардии в течение длительного времени появляются после равной нагрузки и с одинаковой частотой и имеют одинаковый характер.
Нестабильная стенокардия — проявляется учащением приступов, которые могут возникать при меньших нагрузках, становятся сильнее и более длительными по времени. Нестабильная стенокардия — предупреждение: «Осторожно, риск развития инфаркта миокарда! Немедленно к врачу!»
Нестабильная или прогрессирующая стенокардия характеризуется как увеличением частоты приступов, так и их тяжести, сокращением обычной дистанции во время ходьбы. Боли могут возникать даже в покое, и обычная доза нитроглицерина не всегда дает эффект, приходится ее увеличивать. Опасность инфаркта миокарда и других тяжелых осложнений увеличивается!
Если боли становятся интенсивнее и продолжаются более 20-30 минут, волнообразно повторяются в состоянии покоя, возникает резкая слабость и чувство страха, учащается пульс и резко колеблется артериальное давление, необходима срочная консультация врача или обращение на скорую помощь. При такой ситуации прежде всего следует подозревать инфаркт миокарда.
Как выявить стенокардию?
Диагноз стенокардии ставится в основном на основании детального расспроса больного, тщательного анализа жалоб пациента и особенностей течения заболевания. Однако для подтверждения диагноза и уточнения тяжести заболевания врач может назначить дополнительные методы исследования: запись ЭКГ в покое и на высоте приступа боли. Регистрация ЭКГ имеет чрезвычайно важную роль при обследовании пожилых больных. Нередко ЭКГ позволяет выявить ранее перенесенный инфаркт миокарда или нарушения ритма сердца.
Особое место в диагностике занимают нагрузочные пробы, при этом ЭКГ контролируется во время выполнения пациентом физической нагрузки (тредмил, велоэргометр). Однако надо знать, что вне приступа стенокардии ЭКГ может быть нормальной.
Много полезной информации можно получить при круглосуточной записи ЭКГ (холтеровское ЭКГ мониторирование), когда в бытовых условиях ведется постоянная запись ЭКГ.
Если этих исследований недостаточно, то врач может назначить более сложные методы диагностики: коронароангиографию (контрастное исследование магистральных коронарных сосудов) и перфузионную сцинтиграфию (радио-нуклеидное исследование мышцы сердца).
Факторы риска
Проведенные многочисленные научные исследования позволили выделить факторы, способствующие развитию и прогрессированию ИБС. Их называют факторами риска.
При этом различают основные факторы риска ИБС, которые причинно связаны с этим заболеванием и широко распространены среди населения:
- нарушения жирового (липидного) обмена, повышенный уровень холестерина;
- повышенное артериальное давление (более 140/90 мм рт. ст.);
- курение;
- сахарный диабет, нарушение углеводного обмена.
Среди факторов риска есть такие, на которые Вы можете влиять:
- курение;
- артериальная гипертония;
- повышенный холестерин;
- стресс;
- избыточная масса тела;
- гиподинамия.
Как показала практика, у больных ИБС обычно одновременно имеется несколько факторов риска. В этом случае их негативное воздействие суммируется и, как правило, возрастает в несколько раз.
Факторы риска способствуют возникновению и прогрессированию ИБС и их коррекция является основой профилактики ИБС.
Лечение ИБС
Существуют два основных подхода к лечению ишемической болезни сердца.
Первый направлен на продление жизни больного путем предотвращения смертельно опасных осложнений заболевания. Этот подход по праву считается основным. Он включает в себя:
- коррекцию факторов риска;
- применение препаратов, снижающих уровень холестерина в крови — статинов;
- применение лекарственных веществ, препятствующих внутрисосудистому тромбообразованию — антиагрегантов;
- применение препаратов, защищающих сосудистую стенку от повреждения;
- применение ингибиторов ангиотензинпревращающего фермента (ингибиторов АПФ), бета-адреноблокаторов, антагонистов кальция, нитратов, цитопротекторов.
Коррекция факторов риска
Во-первых, курение, здесь ответ однозначен: здоровье и никотин не совместимы. Никотин — это один из главных врагов сердечно-сосудистой системы, он оказывает ряд отрицательных воздействий на организм больного: повышает давление, сужает сосуды, провоцирует аритмии, способствует отложению «плохого» холестерина на стенки сосудов, повышает свертываемость крови, снижает процент кислорода в крови. Все это может спровоцировать появление сердечно-сосудистых осложнений у больных ИБС, включая ИМ. Поэтому желательно отказаться от курения.
Во-вторых, необходимо соблюдать диету, выработать определенный характер питания. Известно, что некоторые продукты содержат большое количество холестерина. А высокий уровень холестерина крови приводит к развитию атеросклероза.
Следовательно, необходимо исключить или резко ограничить употребление таких продуктов. К продуктам с высоким содержанием холестерина относятся: жирные сорта мяса, печень, сливочное масло, сметана, сливки, яичные желтки, цельное молоко, жирные сорта сыра. Полезнее ввести в рацион больше овощей, кисломолочные продукты с небольшим содержанием жира, растительное масло, нежирные сорта мяса, рыбы, птицы, хлеб из муки грубого помола или с отрубями, каши с высоким содержанием растительных волокон (овсянка, хлопья из отрубей). Сливочное масло стоит заменить мягким маргарином, таким как «RAMA Vitality» и «RАМА Olivio». В их основе смесь масел: подсолнечного или соевого и растительных твердых жиров, которые производятся из семян специальных масличных пальм. Все эти ингредиенты не содержат холестерина.
В-третьих, важно бороться с избыточным весом. Избыточный вес — это не косметическая проблема. Это риск развития многих заболеваний: сахарного диабета, гипертонической болезни, желчно-каменной болезни и других заболеваний, которые могут утяжелять течение ИБС.
В-четвертых, ведите активный образ жизни, занимайтесь физкультурой. Мы предлагаем Вам 9 советов для повышения физической активности, которые конечно лучше еще раз обсудить с лечащим врачом:
- 1. Пользуйтесь лестницей вместо лифта.
- 2. На работу и за покупками ходите пешком.
- 3. Выходите из транспорта.
- 4. Делайте больше посильной работы по дому.
- 5. Работайте в саду и на даче по мере Ваших сил.
- 6. Разумно пользуйтесь велосипедом.
- 7. На обеденный перерыв ходите пешком.
- 8. Регулярно выполняйте полезные упражнения: лечебная физкультура, дыхательная гимнастика.
- 9. Сочетайте физическую активность с положительными эмоциями: музыка, искусство, хобби, общение с друзьями и т.д.
В-пятых, старайтесь избегать стрессовых ситуаций или научитесь справляться с ними. Речь идет о мероприятиях по предупреждению или уменьшению психоэмоциональных перенапряжении. Надо научиться управлять своими эмоциями и правильно оценивать ту или иную ситуацию с учетом ее истинной значимости.
Рекомендуется по возможности избегать конфликтных ситуаций, приобретать положительные эмоции. Хороший эффект оказывает также занятие любимым делом (хобби). В арсенал оздоровительных средств можно включить систему психологических тренировок (аутотренинг) и методики релаксации, повышающие устойчивость нервной системы к стрессовым ситуациям.
Статины
Когда уровень холестерина значительно повышен, даже тщательное соблюдение диеты приведет к его снижению не более чем на 5-15%. Поэтому, если при соблюдении такого режима питания показатели холестерина остались на неудовлетворительном уровне, требуется применение липидоснижающих препартов. В настоящее время имеется несколько различных групп липидоснижающих средств, но доказанно снижают уровень «плохого» холестерина и риск развития осложнений атеросклероза только препараты из группы статинов: флувастин, атровастин, симвастин, правастин.
Антиагреганты
Профилактика острого сосудистого тромбоза предохраняет пациента от развития нестабильной стенокардии и инфаркта миокарда — наиболее опасных, острых, форм ишемической болезни сердца. Поэтому назначение средств, влияющих на процессы тромбоза, — важный компонент профилактики осложнений ИБС. Основными антитромбоцитарными препаратами в современной практике являются аспирин, тиклопидин, клопидогрель.
Ингибиторы АПФ
Наиболее широко в современной практике для лечения АГ и сердечной недостаточности используются ингибиторы ангиотензинпревращающего фермента, так называемые ингибиторы АПФ.
Нитраты
Нитраты используются для облегчения приступов стенокардии и их предупреждения. Эти препараты применяются уже многие годы. Очень важно всегда иметь при себе таблетки нитроглицерина, при этом они должны быть защищены от воздействия тепла и света. Нитраты назначаются в различных формах: таблетки, капсулы, спрей, мазь, пластырь.
Как снять приступ стенокардии
Если у Вас возник приступ стенокардии, воспользуйтесь нитроглицерином, положите одну таблетку под язык.
Помните:
- до приема нитроглицерина следует присесть, препарат может вызвать головокружение;
- дайте таблетке раствориться полностью. Не размельчайте таблетку, препарат не будет работать;
- следует подождать 5 минут и, если сохраняется стенокардия, необходимо принять еще одну таблетку нитроглицерина;
- следует подождать еще 5 минут, если стенокардия не исчезла — примите третью таблетку нитроглицерина.
Внимание: если боль в области сердца длится более 15 минут и не проходит после приема трех таблеток нитроглицерина, обращайтесь в скорую медицинскую помощь и примите 1/2-1 таблетку аспирина -возможно, у Вас развивается инфаркт миокарда!
Бета-адреноблокаторы
Эти препараты уменьшают количество кислорода, необходимое для работы сердца во время физической или эмоциональной нагрузки. Они так же замедляют работу сердца и понижают артериальное давление. Очень важно принимать их постоянно и не прекращать приема, не проконсультировавшись с врачом. Эти препараты применяются для уменьшения механической работы сердца, предупреждения приступов стенокардии, нарушений ритма сердца, избыточного повышения кровяного давления при физической или психоэмоциональной нагрузке. В случаях, когда бета-блокатор не может быть назначен из-за противопоказаний или непереносимости (например, при сопутствующей бронхиальной астме, хронической обструктивной болезни легких, заболеваниях периферических артерий, гипотонии или нормальном АД, сахарном диабете и др.), рекомендуется назначать Кораксан (ивабрадин).
Антагонисты кальция
Антагонисты кальция предупреждают развитие приступов стенокардии. Эти препараты расширяют артерии, в том числе и коронарные. В результате облегчается кровоток, большое количество крови поступает к миокарду. Препараты также снижают повышенное артериальное давление.
Цитопротекторы
Особую группу представляют миокардиальные цитопротекторы (Предуктал МВ). Эти препараты защищают непосредственно клетки миокарда в момент ишемии при недостатке кислорода. Они не оказывают влияния на частоту сердечных сокращений и артериальное давление и, как правило, их прием не сопровождается развитием побочных явлений. Кроме того, при сохранении приступов стенокардии на фоне препаратов гемодинамического типа действия российскими и европейскими экспертами рекомендовано назначение Предуктала МВ для усиления антиангинальной эффективности.
Хирургические методы лечения ишемической болезни сердца
Если течение ИБС, несмотря на прием лекарств, прогрессирует и ограничивает обычную жизнедеятельность больного, может возникнуть необходимость в хирургическом лечении.
Какие же методы хирургического лечения существуют?
Коронарное шунтирование — наиболее распространенная операция для лечения стенокардии. При этом используется собственный сосуд пациента, с помощью которого восстанавливается кровоток в обход закупоренной артерии. Количество шунтов зависит от количества пораженных артерий.
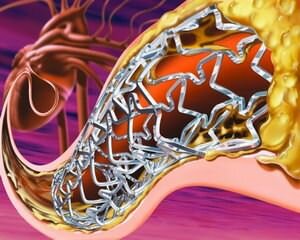
Коронарная ангиопластика (баллонная дилатация) — процедура, при которой просвет сосуда восстанавливается с помощью надуваемого баллона, введенного в артерию.
Стентирование — процедура, при которой в просвет сосуда устанавливается спираль, расширяющая пораженную артерию.
Однако следует знать, что хирургическая операция — это важный этап лечения коронарной болезни, но она не вылечивает полностью, поэтому даже при хорошем самочувствии больной должен соблюдать меры, препятствующие прогрессированию атеросклероза коронарных сосудов, и получать поддерживающую терапию.
Как жить со стенокардией?
Качество жизни пациента со стенокардией и продолжительность жизни зависит от:
- раннего выявления болезни;
- соблюдения режима приема лекарственных средств;
- изменения образа жизни и устранения факторов риска.
Лилия АДОНИНА.



Очень полная развернутая публикация,много полезной информации.Большое спасибо!!!