Что такое синусовая тахикардия
Синусовая тахикардия — нормальная реакция на физическую или эмоциональную нагрузку.
ЭКГ- признаки cинусовой тахикардии
Регистрируется правильный синусовый ритм с ЧСС 100-160 мин при минимальных отклонениях продолжительности сердечных циклов. Массаж каротидного синуса ведет к постепенному снижению ЧСС, затем она вновь повышается до исходной. При резком повышении метаболизма ЧСС может превышать 160 мин и не реагировать на массаж каротидного синуса.
Лечение синусовой тахикардии
ЭКГ признаки нарушений автоматизма и возбудимости.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
«Утверждено»
на методическом совещании кафедры
МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
ПРИ ПОДГОТОВКЕ К ПРАКТИЧЕСКОМУ ЗАНЯТИЯ
Киев-2011
Среди ЭКГ нарушений в практической работе врача достаточно часто наблюдаются разнообразные нарушения функции автоматизма и возбудимости. Нарушение автоматизма проявляются в виде эктопических (гетеротопных) ритмов. Нарушение функции возбудимости обусловлено механизмом повторного входа возбуждения. Знание этих нарушений является незаменимым в диагностике заболеваний сердечно-сосудистой системы, возрастных особенностей функционирования сердца и изменений со стороны нервной регуляции, развивающиеся при гипертрофии предсердий и желудочков, ишемической болезни сердца, гипертонической болезни, инфаркте миокарда и других заболеваний сердца. Умение расшифровывать и трактовать изменения на ЭКГ несомненно будет способствовать быстрой и более надежной диагностике поражений тех или иных отделов сердца, формуванняю электрофизиологического мышления.
2. Конкретные цели.
• Овладеть современной классификации нарушений ритма, связанных с нарушением образования импульса, с наличием эктопических (гетеротопных) ритмов, нарушений функции автоматизма.
• Изучить основные ЭКГ-признаки синусовой тахи-, брадикардий, синусовой аритмии.
• Научиться проводить выделения экстрасистол из разных отделов сердца.
• Определять ЭКГ признаки пароксизмальных тахикардий.
• Классифицировать желудочковые экстрасистолы по количественному признаку, по месту их образования и формой.
• Интерпретировать клинические признаки, данные аускультации нарушений автоматизма и возбудимости.
• Определять факторы, вызывающие нарушения автоматизма и возбудимости.
• Овладеть методами клинического и ЭКГ обследования больных с нарушениями функции автоматизма и возбудимости.
Базовые знания, умения, навыки, необходимые для изучения темы (междисциплинарная интеграция)
Название предыдущих дисциплин Знание
Анатомия Определять структуру водителей ритма
сердца, их взаемопидпорядкованисть.
Физика Объяснять основы возникновения
электрических явлений в сердце, законы
действия электронного насоса,
формирование трансмембранного
Физиология и патфизиология Объяснять основные функции сердца.
Автоматизм сердца и факторы, влияющие на
него. Проводимость и ее нарушения. Функция
возбудимости и рефрактерности волокон
миокарда. Негативные факторы влияния на
электрические и обменные прцес в миокарде.
Задания для самостоятельной работы при подготовке к занятию.
4.1. Перечень основных терминов, параметров, характеристик, которые должен усвоить студент при подготовке к занятию:
Термин Определение
1.Синусова тахикардия — Увеличение частоты сердечных сокращений от 90 до 150-180 за одну минуту при сохранении правильного синусового ритма.
2. Синусовая брадикардія — Уменьшение частоты сердечных сокращений от 40 до 59 за одну минуту при сохранении правильного синусового ритма.
3.Синусова аритмія — Неправильный синусовый ритм, характеризующийся периодами постепенного увеличения и уменьшения частоты.
4.Екстрасистолия — Преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа или повышенной активностью клеточных мембран, возникающих в предсердиях, атриовентрикулярном соединении или в других участках проводящей системы желудочков.
5. Алоритмия — Правильное чередование экстрасистол с нормальными синусовым циклами.
4.2. Теоретические вопросы к занятию:
1. Назовите причины возникновения синусовой тахикардии, синусовой брадикардии, синусовой аритмии, экстрасистолической аритмии.
2. ЭКГ-критерии синусовой тахикардии, брадикардии, аритмии, синдрома слабости синусового узла.
3. Аускультация сердца при экстрасистолической аритмии.
4. Характеристика пульса и AT при экстрасистолической аритмии.
5. Что такое аллоритмия?
6. ЭКГ признаки наджелудочковой экстрасистолы.
7. ЭКГ признаки желудочковой экстрасистолы.
8. Причины возникновения пароксизмальной тахикардии.
9. Аускультации сердца при пароксизмальной тахикардии.
10. ЭКГ признаки наджелудочковой пароксизмальной тахикардии.
11. ЭКГ признаки желудочковой пароксизмальной тахикардии.
4.3. Практические работы (задания), которые выполняются на занятии:
1. Расшифровать вариант нормальной электрокардиограммы.
2. Записать изменения, характерные для нарушений функции синусового узла.
4. Проанализировать регулярность сердечных сокращений и количество экстрасистол.
5. Посчитать частоту сердечных сокращений при различных видах экстрасистолии.
6. Определить электрическую ось сердца.
7. Определить длительность зубцов и интервалов ЭКГ нормальных комплексах.
8.Интерпретуваты имеются признаки нарушений автоматизма и возбудимости.
9.Сформулюваты вывод о конкретных изменениях на ЭКГ.
Содержание темы занятия.
При нарушении автоматизма синусового узла может меняться темп выработки импульсов в сторону как почащення (синусовая тахикардия), так и поридшення (синусовая брадикардия), либо нарушается последовательность в выработке импульсов и они возникают через неравные промежутки времени (синусовая аритмия).
Синусовая тахикардия — водителем импульса является синусовый узел, ритм правильный и частота его превышает 90 за 1 минуту.
Синусовая тахикардия связана:
1) с повышением тонуса симпатической нервной системы;
2) со снижением тонуса блуждающего нерва;
3) с воздействием на синусовый узел токсичных ядов, повышение температуры.
Синусовая тахикардия может наблюдаться при повреждении центральной нервной системы, при тиреотоксикозе, при ряде инфекционных заболеваний. При лихорадке обычно частота ритма увеличивается на 8-10 ударов при повышении температуры на 1 градус С (за исключением некоторых инфекционных заболеваний). Синусовая тахикардия характерна для аортальной недостаточности, митрального стеноза, инфаркта миокарда, гипертонической болезни, острых миокардитов и хронического легочного сердца, сердечной недостаточности, различных анемий. Причиной ее могут быть рефлекторные воздействия со стороны органов брюшной полости, а также влияние ваголитичних, симпатомиметических средств. Она может наблюдаться у абсолютно здоровых людей при злоупотреблении кофе, чаем, алкоголем, при чрезмерном курении.
Клинически синусовая тахикардия проявляется почашенням сердцебиение (тахикардия) и почащенням пульса (p. frequens).
На ЭКГ: зубцы ЭКГ не отличаются от нормы. Отмечается лишь укорочение интервала RR. Иногда при резко выраженной синусовой тахикардии значительно укорачивается интервал Т-Р. Зубец Р при этом может наслаиваться на зубец Т предшествующего комплекса.
Рис. 1. ЭКГ больного с синусовой тахикардией.
Синусовая брадикардия — характеризуется замедлением синусового ритма, когда число сердечных сокращений составляет менее 60 за I мин. Ритм сердечных сокращений правильный. Водителем ритма является синусовый узел, автоматизм которого снижен.
Синусовая брадикардия может быть связана:
I) с повышением тонуса блуждающего нерва;
2) со снижением тонуса симпатической нервной системы;
3) с токсическим воздействием химических веществ;
4) с местным воздействием на синусовый узел — гипоксия, инфаркт миокарда;
5) с инфекционно-токсическим воздействием;
6) при слабости синусового узла.
Синусовая брадикардия проявляется у здоровых людей во время сна. отдыха, у спортсменов. Бывает у больных язвенной болезнью, при головокружениях вагусного происхождения, или при гипертонических кризисах, при повышении внутришньочерпного давления вследствие раздражения блуждающего нерва. Возникает при гриппе, брюшном тифе, дифтерии, различных миокардитах, желтухах, гипотиреоз, нефритах (особенно острых), почечных, кишечных или желчных коликах. Синусовая брадикардия — частый симптом атеросклеротического кардиосклероза у пожилых людей и обусловлена синдромом слабости синусового узла, может быть связана с приемом препаратов дигиталиса, наркотических анальгетиков, различных противоаритмических средств.
Клинически нерезкая брадикардия не сопровождается никакими субъективными расстройствами. Резкая брадикардия может вызвать головокружение, потерю сознания (синкопе) вследствие ишемии мозга. Иногда больные жалуются на ощущение сердцебиения. В этом случае сердцебиение связано с гиперкинезия сердца, поскольку по закону Франка-Старлинг сила сокращений сердца особенно велика после долгой диастолы, т.е. после брадикардии. Отмечается поридшення сердечных сокращений (брадикардия) и поридшення пульса (p. rarus).
На ЭКГ предсердные и желудочковые комплексы не изменены, возрастает лишь интервал Т-Р. отражающий удлинение электрической диастолы сердца; иногда нерезко увеличивается длительность интервала PQ.
Синусовой аритмией называется неправильный синусовый ритм, характеризующийся периодами постепенного почащення и поридшення ритма. Чаще всего встречается синусовая дыхательная аритмия, при которой частота сердечных сокращений увеличивается на вдохе и уменьшается на выдохе. Синусовая дыхательная аритмия обусловлена неравномерным и нерегулярным образованием импульсов в синусовом узле, что в свою очередь может быть связано с колебанием тонуса блуждающего нерва и (или) изменением кровенаполнения сердца во время дыхания. Встречается у молодых здоровых лиц («юношеская» аритмия), у лиц, выздоравливающих после инфекционных заболеваний. Как патологическая признак синусовая аритмия отмечается при отсутствии связи с актом дыхания и указывает на наличие тяжелого поражения сердца.
Клинически синусовая аритмия не сопровождается никакими субъективными
расстройствами. Отмечается лишь частота сердечного ритма и пульса, которая меняется в зависимости от фаз дыхания.
На ЭКГ — изменяется продолжительность интервалов между сердечными комплексами (интервалы RR) и разница в продолжительности самого короткого и самого продолжительного интервала RR превышает 10% от среднего расстояния RR (PP).
Экстрасистолия — это преждевременное возбуждение и сокращение всего сердца или его отделов, импульс которого обычно выходит из различных участков проводящей системы сердца.
Импульсы для преждевременного сокращения сердца могут возникать в специализированной ткани предсердий, атриовентрикулярном соединении или в желудочках. В зависимости от этого экстрасистолы подразделяются на следующие группы:
— Предсердные экстрасистолы.
— Экстрасистолы, выходящие из атриовентрикулярного соединения.
— Желудочковые экстрасистолы.
Экстрасистолы могут возникать в ранний диастоле после предыдущего сокращения (ранние экстрасистолы), в середине диастолы (вставочних или интерполированные) или в конце (поздние).
После экстрасистолы наблюдается удлиненная по сравнению с обычной пауза — неполная или полная компенсаторная пауза.
Алоритмия — правильное чередование экстрасистол и нормальных сокращений.
При бигеминии после каждого нормального сокращения следует экстрасистола. О тригеминия говорят в тех случаях, когда экстрасистола следует после каждых двух нормальных сокращений. При квадригеминии экстрасистола следует после каждых трех нормальных сокращений. Различают одиночные и множественные экстрасистолы. К множественным экстрасистол относят такие, число которых превышает 5 за 1 мин. Если есть несколько экстрасистол подряд, говорится о групповой экстрасистолию. Если экстрасистолы исходят из одного и того же участка сердца, то они называются монотопнимы (мономорфных и монофокуснимы). При большой возбудимости миокарда может существовать не одно, а несколько эктопических очагов возбуждения, и тогда на ЭКГ появляются экстрасистолы, исходящие из различных отделов сердца и имеют разную форму — политопная экстрасистолия.
Экстрасистолия — одна из самых частых аритмий. Она может наблюдаться у практически здоровых лиц в результате перевозбуждения участков проводящей системы за счет влияния экстракардиальные нервной системы при злоупотреблении курением, крепким кофе, чаем, возникает рефлекторно при заболеваниях органов брюшной полости. Часто экстрасистола появляется при различных заболеваниях сердечно-сосудистой системы в результате воспалительного или дистрофического поражения миокарда, нарушения кровоснабжения сердечной мышцы: при гормональных расстройствах (тиреотоксикоз, климакс), различных интоксикациях, нарушениях электролитного обмена.
Клинически экстрасистолия может проявляться жалобами больного «перебои» в работе сердца, которые могут ощущаться больными как толчок, «замирания», остановка в работе сердца (ощущение долгой компенсаторной паузы). «Перебои» в работе сердца, возникающие в покое, чаще всего имеют функциональный характер: экстрасистолы, которые возникают при физических нагрузках чаще встречаются при органическом поражении сердца. При частых и неэффективных в гемодинамической плане экстрасистолиях больные жалуются на головокружение вследствие ишемии мозга. При аускультации сердца отмечается преждевременное его сокращения, для которого характерен громкий И тон (за счет небольшого диастолического наполнения). При исследовании пульса экстрасистолы узнают по преждевременным появлением слабой пульсовой волны и последующей долгой паузой. Если экстрасистола возникает быстро после обычного сокращения, то кровенаполнение левого желудочка может быть настолько малым и давление в нем настолько низким, что при экстрасистолического сокращении аортальный клапан не откроется, кровь не поступит к аорте, и тогда пульсовая волна на лучевой артерии не будет определяться (» выпадение пульса «).
На ЭКГ для всех экстрасистол характерны:
1) преждевременное появление сердечного комплекса,
2) продление паузы между экстрасистолическая и последующим нормальным сокращением.
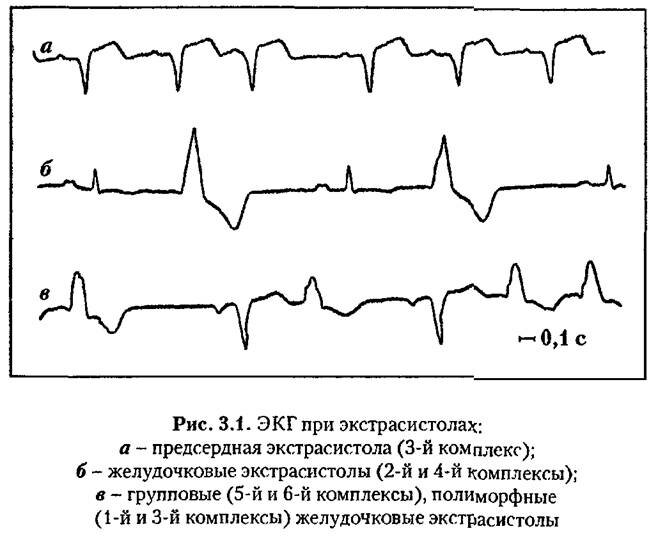
При предсердной экстрасистолии меняется только процесс возбуждения предсердий, поскольку импульс возникает не в синусовом узле, а возбуждение желудочков происходит как обычно. Поэтому на ЭКГ предсердная экстрасистола характеризуется следующими признаками:
1) преждевременным появлением сердечного комплекса,
2) сохранением предсердного зубца Р, который может несколько деформироваться и наслаиваться на предыдущий зубец Т, что зависит от нарушения нормального хода возбуждения предсердий при гетеротопного происхождении импульса,
3) нормальной формой желудочкового комплекса,
4) нерезко выраженным удлинением диастолической паузы (интервал Т-Р) после экстрасистолического сокращения.
Рис. 2. Передсердна екстрасистола
При атріовентрикулярних (вузлових) екстрасистолах процес збудження передсердь змінюється значніше, ніж при передсердних екстрасистолах. Імпульс з вузла Ашоффа-Тавара поширюється на передсердя ретроградно, знизу догори. Збудження шлуночків при вузловій екстрасистолії, як і при передсердній відбувається у звичайний спосіб.
На ЕКГ для вузлової екстрасистолії характерні такі ознаки:
1) передчасна поява серцевого комплексу,
2) зміна зубця Р, який стає негативним (в деяких випадках зубець Р не реєструється),
3) зміна розташування зубця Р по відношенню до шлуночкового комплексу, що залежить від швидкості поширення хвилі збудження на передсердя та шлуночки. Якщо збудження передсердь передує збудженню шлуночків, то негативний зубець Р реєструється перед шлуночковим комплексом, якщо ж раніше збуджуються шлуночки, то негативний зубець Р слідує за шлуночковим комплексом; при одночасному збудженні і передсердь і шлуночків зубець Р не реєструється окремо, а зливається з QRS, що може дещо змінити його форму. В інших випадках форма шлуночкового комплексу при вузлових екстрасистолах. як правило, не змінюється, діастолічна пауза подовжена.
Рис. 3. Экстрасистола с а-в узла.
При желудочковых экстрасистолах последовательность возбуждения сердца резко меняется. Во-первых, при ней импульс, возникший в желудочках, как правило не распространяется ретроградно через AV-желудочковой соединения и, следовательно, предсердия не возбуждаются. Во-вторых, возбуждение желудочков происходит не одновременно, как в норме, а поочередно: сначала возбуждается то желудочек, где локализуется эктопических очагов, потом другой желудочек, поэтому увеличивается время возбуждения желудочков и расширяется комплекс QRS.
На ЭКГ это характеризуется:
1) преждевременным появлением желудочкового комплекса,
2) отсутствием предсердного зубца Р;
3) деформацией комплекса QRS с увеличением его вольтажа и увеличение продолжительности;
4) изменением формы и величины зубца Т, поскольку изменяется последовательность угасания возбуждения в желудочках.
Рис. 4. Желудочковая экстрасистола
Как правило зубец Т увеличивается в размерах и имеет направленность противоположную направлению максимального зубца комплекса QRS (зубец Т отрицательный при высоком зубцы R и положительный при глубоком зубцы S).
После желудочковой экстрасистолы следует длинная (полное) компенсаторная пауза (за исключением интерполированных экстрасистол); следующий после экстрасистолы синусовый импульс вызывает возбуждение только предсердий, поскольку желудочки в этот период находятся в состоянии рефрактерности. Соответствующий возбуждению предсердный зубец Р «теряется «в деформированном экстрасистолического желудочковому комплексе.
По форме шлуночокового комплекса и различных отведениях определяется в котором желудочковые локализуется эктопического очага.
Для левожелудочковой экстрасистолы характерны высокий зубец R в III стандартном отведении и глубокий зубец S в I отведении.
Для правожелудочковой экстрасистолы — в I отведении регистрируется экстрасистолической комплекс с высоким зубцом R, а в III — с глубоким S. В
топической диагностике шлуночоковои экстрасистолии большее значение имеют декабре отвода.
Для ливошлуночоковои экстрасистолы характерно появление в правых грудных отведениях экстрасистолического комплекса с высоким зубцом R, в левых грудных — с широким и глубоким зубцом S. При правожелудочковой экстрасистоле, наоборот, в правых грудных отведениях регистрируется глубокий зубец S, а в левых — высокий зубец R.
Пароксизмальная тахикардия — это внезапное почащення сердечного ритма более 140 в 1 мин. иногда до 220 в 1 мин. В зависимости от локализации очага патологической активности пароксизмальная тахикардия может быть надшлуночоковою и желудочковой.
Надшлуночокова пароксизмальная тахикардия возникает практически при тех же состояниях и заболеваниях сердечно-сосудистой системы, и надшлуночокова экстрасистолия, в том числе она может наблюдаться при нарушении вегетативной регуляции деятельности сердца.
Желудочковая тахикардия, как правило, встречается при тяжелом поражении сердца, в первую очередь при ИБС и инфаркте миокарда. Она возможна при интоксикации сердечными гликозидами, миокардитах, пороках сердца, при катетеризации его камер, коронарографии.
Приступ почащенного сердцебиение обычно начинается внезапно и также внезапно прекращается. Продолжительность приступа от нескольких секунд до нескольких часов, иногда нескольких суток, а иногда составляет 1 неделю или еще дольше (до 1 месяца и более).
Начало приступа больной ощущает как толчок в области сердца с последующим сердцебиением. При приступе, который затянулся, могут появиться боли в области сердца по типу стенокардии, головокружение, слабость. При тяжелом урженни сердца отмечается тошнота, рвота, при осмотре больного наблюдается бледность кожных покровов, при затяжном приступе может быть цианоз. При резкой тахикардии — набухание и пульсация шейных вен. Это вызвано тем, что сокращение предсердий при этом начинается раньше, чем заканчивается систола желудочков и кровь из предсердий изгоняется обратно в вен.
При выслушивании сердца оказывается эмбриокардия, то есть ритм сердца приобретает маятникообразными характера в результате уменьшения диастолической паузы, по продолжительности приближается к систолической. Через малое диастолическое наполнение желудочков громкость И тона усиливается. Пульс ритмичный, чрезвычайно малый и частый (p.reguiaris, parvus, frequens). AT может снижаться. При очень длительных приступах могут развиваться признаки недостаточности кровообращения. Возможно развитие шока или отека легких. Окончание приступа пароксизмальной тахикардии обычно также внезапное и может сопровождаться обильным мочеотделением, усилением перистальтики кишечника, небольшим повышением температуры. Эти явления особенно характерны для наджелудочковой пароксизмальной тахикардии.
На ЭКГ — приступ пароксизмальной тахикардии напоминает длинный ряд экстрасистол, выходящие из одной области сердца и следуют друг за другом через равные промежутки времени с большой частотой. Условно о приступ пароксизмальной тахикардии можно говорить в тех случаях, когда наблюдается групповая экстрасистолия с 3 и более екстраситоламы, следующих одна за другой подряд с большой частотой через равные промежутки времени.
Рис. 5. Суправентрикулярная пароксизмальная тахикардия.
Рис. 6. Желудочковая пароксизмальная тахикардия.
При наджелудочковой пароксизмальной тахикардии желудочковые комплексы не изменены, их форма остается постоянной, присущей для данного больного. Иногда может проявляться несколько изменен зубец Р. Желудочковая пароксизмальная тахикардия сопровождается расширением комплекса QRS более 0.12 с. Форма желудочкового комплекса имеет те же особенности, что и при желудочковых экстрасистол.
Материалы для самоконтроля:
А. Задания для самоконтроля (таблицы, схемы, рисунки, графики):
1.Розшифруваты представленную ЭКГ.
2.Визначиты источник возбуждения и происхождение ритма.
3.Порахуваты частоту сердечных сокращений.
4.Визначиты электрическую ось сердца.
5.Намалюваты схему образования эктопического очага при различных екстрасистолоах.
Б. Задачи для самоконтроля:
1.Больная 1978г.р. жалуется на замирание сердца. Такое положение связывает со злоупотреблением кофе 9-10 чашек за рабочий день. При обследовании бледность кожных покровов, АД 115/67 мм.рт.ст. пульс 98 ударов в минуту, неритмичный. При аускультации тоны сердца ослаблен, внеочередные сокращения сердца по типу бигеминии. Какие вероятные изменения на ЭКГ будут обнаружены у данной пациентки?
2.Больной 1975г.р. жалуется на головокружение, мелькание «мушек» перед глазами, покачивания при ходьбе, периодические «остановки сердца». На ЭКГ выявлены ритм неправильный с одиночными желудочковыми экстрасистолами, частота сердечных сокращений 47 за одну минуту. Какие процессы и ЭКГ изменения у данного пациента?
3.Больная Т. 53 лет жалуется на приступы сердцебиения, которое развивается без видимых причин. Отмечает нарушения менструального цикла. На записанной ЭКГ выявлены ускоренный ритм 109 за одну минуту. Каковы причины таких нарушений?
В. Тесты.
1. Предсердная экстрасистола имеет признаки:
1. Появление внеочередного сердечного сокращения.
2. Ускорение сердечного ритма.
3. Замедление сердечного ритма.
2.Желудочковая экстрасистола характеризуется:
1. Появление внеочередного деформированного желудочкового комплекса.
2. Появление ускоренного сердечного ритма.
3. Появление замедленного сердечного ритма.
3. Для синусовой тахикардии характерны:
1. Появление замедленного сердечного ритма.
2. Наличие внеочередного сердечного сокращения.
3. Рост числа сердечных сокращений до 90-160 (180) за 1 мин.
4. Для синусовой брадикардии характерны:
1. Уменьшение частоты сердечных сокращений до 59-40 в 1 минуту.
2. Появление ускоренного сердечного ритма.
3. Появление внеочередного деформированного желудочкового комплекса.
6. Полная компенсаторная пауза характерна для:
1. Предсердной экстрасистолы.
2. Желудочковой экстрасистолы.
3. Синусовой тахикардии.
7.Желудочковая пароксизмальная тахикардия характеризуется:
1. Увеличение продолжительности интервала R — R.
2. Увеличен и расширен зубец Р.
3.Раптовим почащенням сердечных сокращений до140-220 за 1 минуту.
8.Мерцание желудочков характеризуется:
1.Часть от 200 до 500 за 1 минуту и нерегулярными волнами.
2. Увеличенным и расширенным зубцом Р.
3. Наличие предсердных зубцов ЭКГ.
Рекомендуемая литература:
Причины, виды, ЭКГ-признаки аритмий, обусловленных нарушением автоматизма.
Опубликованный материал нарушает авторские права? сообщите нам.
Синусовой тахикардией называется увеличение ЧСС от 90 до 150— 180 в минуту при сохранении правильного синусового ритма.
Синусовая тахикардия обусловлена повышением автоматизма основного водителя ритма — синоатриального узла (СА—узла). У совершенно здоровых людей она возникает при физических нагрузках или эмоциональном напряжении. Она может развиваться в результате ишемии или дистрофических изменений в СА—узле, а также при различных инфекциях, токсическом воздействии на СА—узел, при повышении температуры, у больных с сердечной недостаточностью. Поскольку при синусовой тахикардии СА—узел регулярно вырабатывает электрические импульсы, которые обычным путем проводятся по предсердиям и желудочкам, ЭКГ мало отличается от нормы, за исключением учащения сердечных сокращений. На ЭКГ имеется правильное чередование зубцов Р и комплекса QRS— Т, характерное для синусового ритма. При выраженной тахикардии могут наблюдаться косовосходящая депрессия сегмента RS—Т не более 1 мм, некоторое увеличение амплитуды зубцов Т и Р, наслоение зубца Р на зубец Г предшествующего цикла.
Основными электрокардиографическими признаками синусовой тахикардии являются:
1) увеличение числа сердечных сокращений до 90—160 (180) в минуту (укорочение интервалов R—R);
Синусовой брадикардией называется уменьшение ЧСС до 59—40 в минуту при сохранении правильного синусового ритма.
Синусовая брадикардия обусловлена уменьшением автоматизма СА-узла. Нередко основной причиной синусовой брадикардии является повышение тонуса блуждающего нерва. Среди здоровых людей синусовая брадикардия особенно часто наблюдается у спортсменов. В патологии синусовая брадикардия встречается при некоторых инфекциях (грипп, брюшной тиф), при инфаркте миокарда (при угнетении автоматизма СА—узла вследствие ишемии), повышении внутричерепного давления (раздражение блуждающего нерва) и т. д.
Так же как и при синусовой тахикардии, ЭКГ при синусовой брадикардии мало отличается от нормальной, за исключением более редкого ритма. На ЭКГ имеется правильное чередование зубца Р и комплекса QRS— Т во всех циклах, свойственное синусовому ритму. Иногда при выраженной брадикардии может уменьшаться амплитуда зубца Р и несколько увеличиваться продолжительность интервала P—Q(R) (до 0,21—0,22 с).
Основными электрокардиографическими признаками синусовой брадикардии являются:
1) уменьшение числа сердечных сокращений в минуту до 59—40 (увеличение длительности интервалов R—R);
2) сохранение правильного синусового ритма.
Синусовой аритмией называется неправильный синусовый ритм, характеризующийся периодами постепенного учащения и урежения ритма.
Чаще всего встречается синусовая дыхательная аритмия, при которой ЯСС увеличивается на вдохе и уменьшается на выдохе. Синусовая дыхательная аритмия обусловлена неравномерным и нерегулярным образованием импульсов в СА узле, что в свою очередь может быть связано с колебаниями тонуса блуждающего нерва и (или) изменением кровенаполнения сердца во время дыхания.
Синусовая дыхательная аритмия чаще встречается у здоровых людей молодого возраста, а также в периоде выздоровления (реконвалесценции) при различных инфекционных заболеваниях.
Очень часто синусовая дыхательная аритмия регистрируется у больных нейроциркуляторной дистонией.
При синусовой аритмии проведение электрического импульса по предсердиям, АВ—узлу и желудочкам не нарушено. Поэтому на ЭКГ обычно не наблюдается изменений формы и продолжительности зубца Р и комплекса QRST, а также последовательности их возникновения: везде зубец Р предшествует комплексу QRST. Интервалы P—Q(T) постоянны, что характерно, как Вы помните, для синусового ритма при нормальной атриовентрикулярной проводимости. Единственным электрокардиографическим признаком, отличающим синусовую аритмию от регулярного синусового ритма, является периодическое постепенное укорочение интервалов R—R при учащении ритма и удлинение интервалов R—R при его урежении. Эти колебания продолжительности интервалов R—R обычно превышают 0,15 с и чаще связаны с фазами дыхания.
Основными электрокардиографическими признаками синусовой (дыхательной) аритмии являются :
1) колебания продолжительности интервалов R—R, превышающие 0,15 с и связанные с фазами дыхания;
2) сохранение всех электрокардиографических признаков синусового ритма (чередование зубца Р и комплекса QRST).
В основе синдрома слабости СА—узла (СССУ) лежит снижение функции автоматизма С А—узла, возникающее под влиянием ряда патологических факторов. К ним относятся многочисленные заболевания сердца (острый инфаркт миокарда, миокардиты, хроническая ИБС, кардиомиопатии и др.), ведущие к развитию ишемии, дистрофии, некрозу или фиброзу в области СА-узла, а также интоксикация сердечными гликозидами, блокаторами β-адренорецепторов, хинидином. СССУ может возникнуть в результате гормонально—обменных нарушений, а также после купирования приступа пароксизмальной тахикардии или мерцательной аритмии.
У больных с СССУ, как правило, наблюдается стойкая синусовая брадикардия . Характерно, что при пробе с дозированной физической нагрузкой или после введения атропина, у них отсутствует адекватное учащение сердечных сокращений. В результате значительного снижения функции автоматизма основного водителя ритма — СА-узла — создаются условия для периодической замены синусового ритма на ритмы из центров автоматизма II и III порядка. При этом возникают различные несинусовые эктопические ритмы (чаще предсердные, из АВ-соединения, мерцание и трепетание предсердий и т.д.). Нередко при СССУ возникает также нарушение проведения электрического импульса из СА—узла к предсердиям — так называемая синоатриальная блокада. Наконец, весьма характерно для больных с синдромом слабости СА—узла чередование периодов выраженной брадикардии и тахикардии (так называемый синдром брадикардии—тахикардии ) в виде периодического появления на фоне редкого синусового ритма приступов эктопической тахикардии, мерцания или трепетания предсердий.
Наиболее характерными электрокардиографическими признаками синдрома слабости СА—узла являются :
1) стойкая синусовая брадикардия,
2) периодическое появление эктопических (несинусовых) ритмов;
3) наличие СА-блокады;
4) синдром брадикардии—тахикардии.