Пурпура Шёнляйна-Геноха
Описание
Васкулит геморрагический или пурпура Шенлейна-Геноха считается одной из самых часто диагностируемых геморрагических болезней, которая преобладает в детских и молодых организмах. Наиболее опасным считается возраст 14 лет, когда на десять тысяч человек встречается 25 пациентов с данным диагнозом. В пенсионном возрасте эта трудноизлечимая болезнь считается редкостью, поэтому после 60 лет можно уже не беспокоиться.
В основе патологического процесса преобладает микротромбоваскулит, который поражает сосуды внутренних органов и дермы. Так, страдают не только мелкие капилляры, но артериолы и посткапиллярные венулы, в стенках которых наблюдается патогенное отложение иммунных комплексов, формированных из иммуноглобулинов А (IgA).
Этиология данного заболевания так до конца и не изучена, однако медики уверены, что основным патогенным фактором является формирование иммунных циркулирующих комплексов, которые оседают в пространстве кровеносных сосудов и повреждают их целостность.
Медики предполагают, что васкулит геморрагический имеет наследственную предрасположенность, однако пока такая информация так и не была подтверждена. И, тем не менее, случаи семейного заболевания диагностированы в современной практике, хотя и являются редкими.
Среди предрасполагающих факторов стоит также выделить вирусные и бактериальные инфекции, прививки, паразитные инвазии, холод, аллергическая реакция на отдельные медикаменты и пищевые продукты. Зная этиологию этого патологического процесса, можно предотвратить рецидив, регулярно применяя надежные профилактические методы.
Симптомы
Данное заболевание начинается с кожных высыпаний, которые сперва кажутся беспричинными, но затем клиническая картина становится ясна. Выраженность симптомов зависит от формы и стадии преобладающего патологического процесса.
Так, в легкой форме встречаются нестабильные кожные высыпания с возможной артралгией, а вот при средней стадии болезнь значительно прогрессирует, сопровождаясь обильными высыпаниями, острыми болями в животе, артритом, артралгией и преобладанием белка в моче.
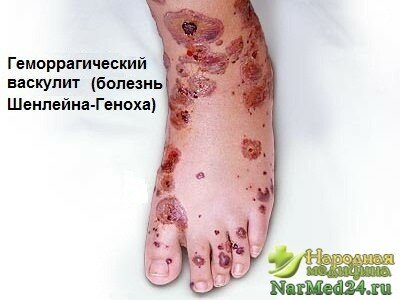
Если вновь не прореагировать, то состояние пациента можно смело назвать тяжелым, поскольку высыпания в данной клинической картине обильные сливные с достаточно обширными очагами некроза; боли в животе невыносимые, а также прогрессирует почечная недостаточность. Также наблюдаются ангионевротические отеки хронической формы, макрогематурия, желудочно-кишечное кровотечение и нефротический синдром.
В данном случае требуется немедленная диагностика, которая позволяет не только избежать острого патологического процесса, но и вернуть пациенту его былое здоровье. При наличии пурпуры Шенляйна-Геноха имеют место и более красноречивые симптомы, которые в медицинской практике даже получили характерные названия.
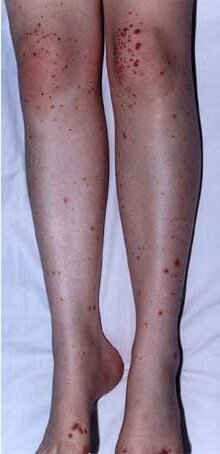
Итак, чаще всего в пораженном организме преобладает кожный синдром, который симметрично поражает ягодицы, конечности, реже — туловище. Присутствующая сыпь имеет волдыри, которые после испражнения покрываются корочкой и надолго меняют цвет кожи. Кроме того, они способны сформировать очаги некроза, негативно отражаясь на работе органов и систем организма.
Спустя пару часов после обострения кожного синдрома прогрессирует суставной синдром, представленный уже болями различной интенсивности в тазобедренных, коленных и локтевых суставах. Болевые ощущения приступообразные, то есть возникают также неожиданно, как впоследствии и исчезает.
Как правило, абдоминальный синдром наблюдается преимущественно в детском возрасте, при этом сопровождается сильнейшими болями в животе, способными даже приковать к постели. Причиной этому – внутреннее кровотечение, которое может отразиться примесями крови в кале и моче. Наряду с таким симптомом присутствует лихорадка, реже – коллапс.
По своей симптоматике данное патологическое состояние схоже с рецидивом острой кишечной непроходимости, аппендицита, перекруты и кисты яичника, язвенной болезни.
Почечный синдром пурпуры Шенляйна-Геноха сопровождается, как правило, нефротическим проявлением, признаки которого сопровождаются всего несколько недель или месяцев. Однако в современной медицине диагностированы и хронические формы почечного синдрома, которые заметно ухудшают преобладающую клиническую картину. А вот сосудистое поражение легких может и вовсе закончиться неожиданным летальным исходом.
Диагностика
Диагностировать пурпуру Шенляйна-Геноха весьма затруднительно, поскольку медики довольно часто симптоматику путают с проявлениями других диагнозов органов брюшины, склонных к хирургическому лечению. Трудности дифференциальной диагностики в характерной клинической картине приводят к тому, что пациентам по ошибке делают операцию.
Как ни странно, но данное заболевание легко определить, исходя из результатов анализов, а дополнительной диагностики вовсе не требуется. Уже в анализе крови пациента врач обнаруживает увеличение числа нейтрофильных лейкоцитов, тромбоцитов и эозинофилов. А вот анализ мочи позволяет достоверно исследовать работу почек и выделительной системы.
Обязательно изучить характер высыпаний, а также область их распространения. Как правило, такие признаки красноречиво свидетельствуют о наличии заболевания, поэтому другого обследования не требуется.
Однако чтобы верно идентифицировать пурпуру Шенляйна-Геноха, также необходимо посетить остальных специалистов узкого профиля, что исключить риск совершенно иного заболевания со сходной симптоматикой.
Профилактика
Чтобы в дальнейшем избавить свой организм от обострения данной формы васкулита, рекомендуется заранее подумать о профилактических мерах, которые включают отказ от антибиотиков по средствам самолечения, предупреждение хронических инфекций, отсутствие контакта с сильнейшими аллергенами.
Кроме того, рекомендуется контролировать свое питание и температурный режим, а также всячески избегать вирусных заболеваний и инфекционных поражений организма. Отказ от вредных привычек и алкоголя также считается мерой надежной профилактики.
Лечение
Если имеет место пурпура Шенляйна-Геноха, то пациента в срочном порядке госпитализируют, где предоставляют ежеминутный контроль за нестабильным состоянием здоровья. Такому больному в течение трех недель требуется постельный режим, иначе болезнь может неожиданно рецидивировать.
Крайне важно сесть на лечебную диету, а также исключить контакт с малознакомыми медикаментами. Запретными продуктами являются шоколад, кофе, цитрусовые, какао, свежие ягоды и соки из них.
Что же касается лекарственных средств, то желательно избегать приема антибиотиков, которые способны только усилить васкулит геморрагический. Если отсутствует рецидив, то можно применять Рифампицин и Цепорин, а особенно уместна такая чадящая антибактериальная терапия при ярко выраженном суставном синдроме с повышением температуры и лейкоцитозом.
В данной клинической картине также показаны противоаллергические препараты, желудочные капли, пантотенат кальция, аскорбиновая кислота, рутин, однако эффективность данных лекарств в современной медицинской практике ставится под сомнение.
При появлении острой боли в животе показаны анальгетики, представленные Но-шпой, Темпалгином и прочими медикаментами.
При тяжелом течении характерной патологии грамотные специалисты в индивидуальном порядке предписывают до восьми сеансов плазмафереза, однако опять-таки в данной клинической картине требуется неотложная помощь специалиста.
Уже доказано, что пурпура Шенляйна-Геноха может стать следствием эмоциональной нестабильности, поэтому в таких клинических картинах показана интенсивная терапия антидепрессантами и транквилизаторами.
В любом случае, если консервативное лечение не дает желаемых результатов, то имеет место хирургическое вмешательство, но только строго по показаниям и по предварительно выполненной диагностике.
В любом случае, задача пациента – избежать обострения по средствам мер профилактики либо своевременно отреагировать на появившуюся проблему в организме. в любом случае, клинический исход зависит от стадии болезни и адекватно подобранного лечения.
Геморрагический васкулит (болезнь Шенлейна-Геноха)
Болезнь Шенлейна-Геноха (геморрагический васкулит. анафилактоидная пурпура, геморрагический васкулит, аллергическая пурпура, геморрагическая пурпура Геноха, капилляротоксикоз) — распространённое системное заболевание с преимущественным поражением микроциркуляторного русла кожи, суставов, ЖКТ, почек. При этом наиболее ранимой частью терминального сосудистого русла являются посткапиллярные венулы; на втором месте по степени повреждаемости стоят капилляры, на третьем — артериолы. Поражается микроциркуляторное русло различных органов, а том числе и кожи.
Код по МКБ-10
D69.0 Аллергическая пурпура.
Эпидемиология геморрагического васкулита
Частота геморрагического васкулита составляет 23-25 на 10 000 населения; чаще болеют дети от 4 до 7 лет, несколько чаще мальчики.
Классификация геморрагического васкулита
Принятой классификации нет. В рабочих классификациях болезни Шенлейна-Геноха выделяют:
-
фазу болезни (начальный период, рецидив, ремиссия); клиническую форму (простая, смешанная, смешанная с поражением почек); основные клинические синдромы (кожный, суставной, абдоминальный, почечный); степень тяжести (лёгкая, среднетяжёлая, тяжёлая); характер течения (острое, затяжное, хроническое рецидивирующее).
Причины геморрагического васкулита
Причины возникновения геморрагического васкулита остаются невыясненными. Одни авторы связывают болезнь Шенлейна-Геноха с различными инфекциями, другие большее значение придают аллергической настроенности организма, что при наличии хронических очагов инфекции (хронический тонзиллит, кариес, тубинфицированность и другие) приводит к снижению иммунитета. Геморрагический васкулит — гиперергическая сосудистая реакция на различные факторы, чаще инфекционные (стрептококк и другие бактерии, вирусы, микоплазма).
Патолорфология геморрагического васкулита (болезни Шенлейна-Геноха)
В коже изменения локализуются главным образом в мелких сосудах дермы в виде лейкокластического васкулита с экстравазатами эритроцитов в окружающую ткань. В капиллярах и других сосудах часто развиваются деструктивные изменения стенок типа фибриноидного некроза. Фибриноидные изменения наблюдаются также в коллагеновых волокнах, окружающих сосуды. Иногда возникает некроз сосудистых стенок и окружающего коллагена, что приводит к закрытию просвета сосуда. Наблюдается периваскулярный инфильтрат, но часто происходит инфильтрация стенок сосудов, состоящая в основном из нейтрофильных гранулоцитов и лимфоцитов. Характерным является кариорексис, или лейкоклазия, с образованием «ядерной пыли». В некоторых случаях определяется диффузная инфильтрация верхних отделах дермы на фоне резко выраженного отека и фибриноидного набухания с экстравазатами эритроцитов. Эпидермис в таких случаях также подвергается некрозу с образованием язвенных дефектов.
В хронических случаях некробиотические изменения и экстравазаты эритроцитов менее выражены. Стенки капилляров утолщенные, иногда гиалинизированы, инфильтрат состоит преимущественно из лимфоцитов с примесью небольшого количества нейтрофильных и эозинофильных гранулоцитов. Как правило, обнаруживают кариорексис, являющийся выражением анафилактоидното состояния. В результате дальнейших изменений эритроцитов и их фагоцитоза макрофагами в них выявляют гранулы гемосидерина.
Гистогенез геморрагического васкулита (болезни Шенлейна-Геноха)
В основе заболевания — отложение IgA в стенках сосудов кожи и почечных клубочках. Нередко помимо этого обнаруживают фибриноген и С3-компоненл комплемента. В сыворотке пациентов выявляют повышение уровня IgA и IgE. Электронно-микроскопические и иммунологические исследования выявили, что вначале в эндотелиальных клетках пораженных капилляров происходят адаптивные изменения: гипертрофия митохондрий, интенсивный пиноцитоз, повышение числа лизосом и активный цитоплазматический транспорт, даже фагоцитоз. Наличие иммунных комплексов в просветах сосудов вызывает агрегацию тромбоцитов на поверхности эндотелия и их миграцию через стенку. Одновременно тромбоциты повреждаются и выделяют вазоактивные вещества. В дальнейшем нейтрофильные гранулоциты и тканевые базофилы, выделяющие вазоактивные вещества, усиливают повреждение сосудистых стенок клетки инфильтрата.
Симптомы геморрагического васкулита
Общие проявления. Геморрагический васкулит начинается обычно остро, при субфебрильном, реже фебрильном повышении температуры тела, а иногда и без температурной реакции. Клиническая картина может быть представлена одним или несколькими из характерных синдромов (кожный, суставной, абдоминальный, почечный), в зависимости от чего выделяют простую и смешанную формы болезни.
Клинически в остром периоде болезни на коже наблюдаются петехиальная сыпь, экхимозы, папулезные и уртикарные очаги, нередко эритема. В некоторых случаях образуются пузырьки и пузыри, напоминающие многоформную экссудативную эритему. Отдельные очаги могут изъязвляться. При системности процесса метут быть артралгии, абдоминальные кризы с меленой, гематурия при фокальном или диффузном гломерулонефрите, в редких случаях — одышка, обусловленная легочными инфильтратами. Высыпания сопровождаются лихорадкой и обшей слабостью, наблюдаются большей частью у детей в виде сыпи на коже нижних конечностей. Хронические формы поражения W.F. Lever (I975) рассматривает как пурпуру Гужеро — Руитера.
Диагностика геморрагического васкулита
Диагноз устанавливают по характеру остро возникшего кожного синдрома, прежде всего по наличию симметрично расположенной мелкопятнистой геморрагической сыпи на нижних конечностях. Трудности возникают, если первым проявлением болезни служат боли в суставах, животе или изменения в анализах мочи. В этих случаях постановка диагноза возможна лишь при последующем появлении типичной сыпи.
Лечение геморрагического васкулита
В острый период геморрагического васкулита обязательны госпитализация, постельный режим на период кожных высыпаний, гипоаллергенная диета. Постельный режим необходим для улучшения кровообращения до момента исчезновения сыпи и боли с последующим постепенным его расширением. Нарушение постельного режима часто приводит к усилению или повторным высыпаниям.
Профилактика геморрагического васкулита
Что такое геморрагический васкулит?
Геморрагический васкулит (болезнь Шёнлейна-Геноха) является одной из самых распространенных форм среди системных васкулитов. Заболевание поражает капилляры, артериолы и венулы кожи, суставов и внутренних органов (почек, органов брюшной полости и проч.) При геморрагическом васкулите стенки микрососудов воспаляются, образовывается множество микротромбов.
Чаще всего заболевание поражает детей и подростков, возникая как осложнение перенесенной инфекции (стрептококковой ангины, фарингита, тонзиллита) или вследствие непереносимости определенных лекарственных препаратов, вакцин и сывороток. Неблагоприятное влияние окружающей среды также может вызывать геморрагический васкулит.
Существует ряд классификаций геморрагического васкулита.
По формам он может быть кожным, кожно-суставным, простым, некротическим, абдоминальным и кожно-абдоминальным, почечным и кожно-почечным, с холодовой крапивницей и отеками, а также смешанным.
Геморрагический васкулит может протекать молниеносно, в острой (1 месяц), подострой (3 месяца), затяжной (до 6 месяцев) и хронической формах.
Симптомы геморрагического васкулита
Существуют три степени активности данного заболевания. Именно они определяют выраженность клинических симптомов геморрагического васкулита.
Для первой степени активности характерно удовлетворительное состояние больного, температура тела нормальная или незначительно повышена, высыпания на коже носят необильный характер. Во второй степени активности состояние больного становится более тяжелым: усиливаются высыпания, появляется лихорадка (до 38 градусов), происходит интоксикация, выражающаяся головной болью. слабостью, мышечной болью. Третья степень активности геморрагического васкулита характеризуется значительным ухудшением состояния человека. Поражению подвергается нервная система, кожа, суставы и почки. Интоксикация приводит к сильной слабости, головной и мышечной боли, боли в животе, кровавой рвоте.
У больных наблюдается симметрично располагающаяся сыпь с четко ограниченными элементами, отечность суставов, желудочно-кишечные кровотечения; через пару недель после начала заболевания возникает почечный синдром.
Болезнь протекает с чередованием периодов обострения и ремиссии.
При молниеносном течении заболевание поражает множество внутренних органов за очень короткое время, что иногдастановится причиной кровоизлияний в надпочечники и даже летального исхода.
 — Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Геморрагический васкулит приводит к развитию кишечной непроходимости, желудочно-кишечных кровотечений, перитонита, перфорации кишечника, постгеморрагической анемии, тромбозов, инфарктов и прочих осложнений.
Лечение геморрагического васкулита
Лечение геморрагического васкулита проводится в условиях стационара с соблюдением строгого постельного режима. Больному назначается диета, исключающая продукты, способные вызвать аллергическую реакцию. Также для лечения применяют медикаменты (дезагреганты, «Трентал», индометацин, гепарин), в тяжелых случаях терапия включает в себя плазмаферез, применение глюкокортикостероидов, цитостатиков (при возникновении аутоиммунного нефрита).
Течение заболевания чаще всего имеет благоприятный характер. Больные дети подлежат диспансерному учету. Для профилактики геморрагического васкулита следует проводить своевременное лечение хронических инфекций.
После выздоровления человеку показан щадящий режим без интенсивных физических нагрузок и длительного пребывания на солнце.