Причины рвоты у грудных детей
Рвота у грудных детей происходит достаточно часто. Далеко не всегда она свидетельствует о болезни или плохом самочувствии ребенка. Однако специалисты рекомендуют даже при разовых случаях немедленно обращаться к врачу. В вопросах здоровья детей всегда лучше перестраховаться!
В этой статье будут рассмотрены будут рассмотрены органические и функциональные причины рвоты у грудных детей.
Органические причины рвоты
— пилороспазм. гипертрофия мускулатуры привратника;
— стеноз пищевода;
— интермиттирующий заворот желудка;
— острый заворот желудка;
— дупликация двенадцатиперстной кишки;
— энтерогенные кисты;
— дивертикул;
— инвагинация;
— обтурационная непроходимость;
— заворот;
— паралитическая кишечная непроходимость;
— пневматоз кишечника.
Пилороспазм, гипертрофия мускулатуры привратника. К наиболее частым причинам приступов рвоты, возникающих в первые месяцы жизни (максимальная частота дебюта приходится на конец 3-й недели жизни), относят пилороспазм и гипертрофию мускулатуры привратника. Более раннее (дифференциальный диагноз с сольтеряющей формой адреногенитального синдрома) или более позднее начало бывает редко.
Симптомы. прогрессирующая рвота фонтаном. Рвотные массы кислые, без примеси желчи, иногда содержат гематин (геморрагический гастрит). Жадное сосание пальца, нахмуренный лоб и выражение боли на лице. Иногда прощупывают опухолевидный привратник. Характерны перистальтические волны, проходящие по эпигастрию слева направо. Запор, голодный стул, эксикоз, гипохлоремия, гипокалиемия, гипохлоремический метаболический алкалоз.
Диагностика. обзорная рентгенограмма брюшной полости — сильно расширенный, содержащий воздух желудок и кишки без воздуха. Через 10-20 минут после введения контрастного вещества в положении на правом боку пупкообразное втяжение в антруме, длинный нитевидный входной канал, большое расстояние между антрумом и луковицей двенадцатиперстной кишки, замедленное начало эвакуации, усиленная перистальтика, скудная дефекация через 4 ч. Следы контрастного вещества в желудке можно обнаружить даже через 24 ч.
Осложнения. недостаточность кардиального отдела, возможен эзофагит с рефлюксом. Позднее рвота теряет спастический характер, так как вследствие неплотного замыкания кардиального сфинктера, несмотря на гипертрофию мускулатуры привратника, внутрижелудочное давление не повышается до такого уровня, при котором "взрывом" раскрывается кардиальный сфинктер, рвота становится вялой. Иногда бывает желтуха вследствие восходящей инфекции желчных путей.
Стеноз пищевода. В конце периода новорожденности или вскоре после него, чаще всего при переходе с жидкой пищи на кашицеобразную возникают рвота и срыгивание во время еды (дисфагия), отрыжка проглоченной непереваренной пищей, которая в смеси со слюной и слизью выталкивается наверх.
Причины. сжатие пищевода снаружи аномальными сосудами (двойная дуга аорты, сосудистое кольцо или другие сосудистые аномалии, очень редко сужение атипично отходящей правой подключичной артерией — dysphagia lusoria или тяжами, внутренние стенозы пищевода.
Диагностика. рентгенодиагностика с контрастным веществом, эзофагоскопия, антиография.
Кардиоспазм. Повторная рвота чаще в виде отрыжки непереваренной неокисленной пищей без тошноты. Дети старшего возраста жалуются на судорожные, боли за грудиной или позывы на рвоту уже после нескольких глотков.
Диагностика. рентгенологически расширенный пищевод с гладкими границами, сильно сужающийся по направлению к кардии. Замедленный переход контрастного вещества в желудок. Эзофагоскопия: нормальный рельеф слизистой оболочки без рубцовых изменений показывает, что в прошлом не было воспаления пищевода. Таковы же симптомы глубоко расположенных рубцовых стенозов пищевода, являющихся следствием нераспознанного эзофагита с рефлюксом.
Интермиттирующий заворот желудка. Заполненная газом восходящая часть поперечной ободочной кишки между печенью и передней стенкой живота оттягивает кверху через короткую желудочно-ободочную связку большую кривизну желудка, так что малая кривизна занимает самое низкое положение. При этом появляются резкие рецидивирующие приступы рвоты. Рвота прекращается, если уложить ребенка на живот на кровать с приподнятым ножным концом. К интермиттирующему завороту желудка предрасположены дети с левосторонним высоким стоянием диафрагмы (парезы, грыжа). Рекомендуют профилактически после еды чаще менять положение тела.
Острый заворот желудка. Внезапный "стоп-синдром" с кроваво-слизистой рвотой, сильными коликами, сосудистым шоком чаще наблюдаются у детей с высоким левым стоянием диафрагмы при парезах, грыже или наличии в ней участков атрофии. Если при такой угрожающей симптоматике вовремя не поставить диагноз, то без срочного хирургического вмешательства очень быстро развивается некроз всего желудка.
Кольцевидная поджелудочная железа. Такие же признаки, как при высокой интермиттирующей закупорке кишечника, наблюдаются при дупликации двенадцатиперстной кишки, энтерогенных кистах, гигантском дивертикуле тонкой кишки. Все эти аномалии можно диагностировать только рентгенологически.
Инвагинация. В возрасте 4-6 месяцев возникают интермиттирующие боли в животе с рвотой, сосудистым шоком, перемежающиеся с бессимптомными периодами. Это характерно для инвагинации, во всяком случае у детей нормального питания. При ректальном исследовании иногда находят кровяную слизь, при пальпации обнаруживают валикообразную опухоль.
Диагностика. рентгенограмма — очень мало воздуха в петлях кишок. Иногда удается увидеть опухоль мягких частей валикообразной формы, вздутые кишки перед местом инвагинации. При ретроградном заполнении толстого кишечника для определения места инвагинации обнаруживают типичный разрыв контрастной тени и картину головки инвагината в виде щипцов, бокала или кокарды. Если инвагинация началась несколько часов назад, отсутствуют явления кишечной непроходимости и раздражения брюшины и кровообращение не нарушено, можно произвести репозицию под рентгенологическим контролем. Вероятность локализации инвагинации: в 60-75% случаев подвздошной кишки в толстую, в 15% — подвздошной в подвздошную и толстую, в 10% — подвздошной в подвздошную, в остальных — толстой кишки в толстую.
Если инвагинация существует длительное время, то развивается картина обтурационной кишечной непроходимости, которая не зависит от вызвавшей ее причины (тяжи соединительной ткани, дивертикул Меккеля, наличие постоянного пупочно-брыжеечного протока, общая брыжейка, заворот).
Паралитическая кишечная непроходимость. Вскоре после появления обтурации развивается кишечная непроходимость. Дифференцировать механические препятствия и тяжелый гастроэнтерит трудно. Значительные нарушения электролитного обмена, особенно гипокалиемия и низкие показатели уровня хлорида натрия в сыворотке, в частности вскоре после появления первых симптомов, свидетельствуют скорее о паралитической, чем о механической непроходимости. Отсутствие перистальтических шумов при аускультации характеризует паралитическую непроходимость. Напротив, высоко тональные звонкие кишечные шумы на ограниченных участках говорят об окклюзии.
Диагностика. рентгенологическое исследование — одинаково вздутые, наполненные газом петли тонких и толстых кишок характерны для паралитической непроходимости, наличие уровня не исключает ее. Отдельные, далеко отстоянию друг от друга, наполненные газом (чаще с уровнями содержимого) петли кишечника в бедных воздухом или далее лишенных его участках брюшной полости подозрительны на наличие окклюзии.
Пневматоз кишечника. Очень редко при рвоте и явлениях кишечной непроходимости с нарастающим метеоризмом рентгенологически наряду с расширенными кишечными петлями обнаруживаются двойные контуры кишечной стенки и отчетливо расположенные в одну линию пневмокисты, которые характерны для кишечного пневматоза. Осложнения: пневмоперитонеум вследствие разрыва субсерозных пузырьков, иногда с асцитом, разрывы кишок.
Функциональные причины рвоты
Среди функциональных причин наиболее распространены следующие:
Неправильное кормление.
Руминация.
Симптоматическая рвота:
— церебральные повреждения;
При сердечной недостаточности. Сердечная недостаточность калиевая диета
Если диеты № 10 и 10а с разгрузочными днями не дают желаемого эффекта, больного переводят на модифицированную диету при сердечной недостаточности – диету Кареля или на калиевую диету. Наблюдениями, проведенными в Клинике лечебного питания, установлено, что это лечебное питание могут дать эффект и в тех случаях, когда лечебное питание № 10 и 10а не приносят улучшения. В питании Кареля эффект надо приписать, по-видимому, более резкой разгрузке обмена, а при калиевом лечебном питании – наличию калиевых солей и невысокой общей калорийности рациона. Диета Кареля лучше всего действует и а больных с тяжелыми декомпенсированными пороками сердца. Начинать применение диеты можно с любого рациона. Длительность пребывания на каждом рационе устанавливается индивидуально, в зависимости от состояния больного.
Состояние многих больных с недостаточностью кровообращения II и III стадии, безуспешно лечившихся сердечными средствами до поступления в клинику, нередко значительно улучшается при назначении им одной лечебной диеты при сердечной недостаточности. Часто сердечиые средства, которые перестали действовать на больного, на фоне лечебного питания снова оказывали хороший эффект.
Впервые русский врач Карель в 1865 г. предложил диету для лечения больных с недостаточностью кровообращения, содержащую 800 мл снятого молока. Молоко давалось небольшими порциями. Количество его постепенно увеличивалось и доводилось до 2 л в день. Конечно такое питание сильно отличается от того что имеет диета кима протасова. Однако питание одним только молоком и в таком большом количестве больные переносят плохо. У них быстро развиваются расстройства кишечника с выраженными явлениями метеоризма, а иногда рвотой и отвращение к молоку. Поэтому, естественно, эта диета в дальнейшем неоднократно изменялась (С. П. Боткин, М. И. Певзнер и др.).
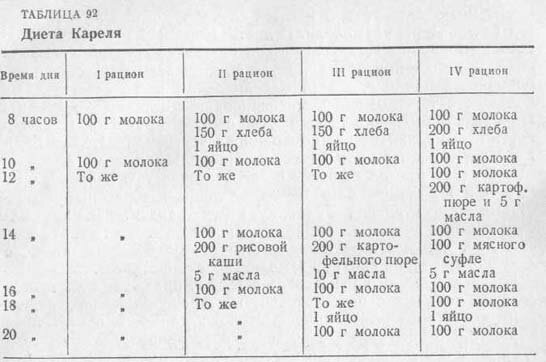
В настоящее время диета Кареля при сердечной недостаточности рекомендуется в виде четырех рационов с различной калорийностью. Суть диеты Кареля состоит не только в ограниченном введении жидкости (молока), но и в качественном составе ее и в режиме питания. Молоко вводится малыми порциями (100 г) часто (8–10 приемов в сутки), в теплом виде, так как это усиливает его диуретическое действие. Постепенное прибавление твердой пищи повышает питательную ценность рациона и его переносимость. В диете резко ограничивается содержание солей натрия и в повышенном количестве вводятся соли кальция; щелочные валентности преобладают над кислотными. Опыт подтвердил целесообразность применения этой диеты.
Строгих стандартных установок о длительности назначения каждого из рационов давать, вероятно, нельзя, поскольку переносимость молока больными различна. Тем не менее успех лечения во многом зависит от тактики врача. Применение диеты при сердечной недостаточности, особенно первых двух вариантов, обязывает врача систематически проводить разъяснительные беседы с больным
Примечание. При любом рационе дают на день 100 г фруктового сока перед сном 100 г 20% раствора глюкозы. Больной должен съедать пищу, несмотря на отсутствие аппетита, как лекарство.
Эффект нередко наступает только на 5–6й день. С началом выраженного диуреза и улучшением состояния больные убеждаются в необходимости соблюдения назначенной диеты. От умения врача объяснить больному пользу проводимого лечения нередко зависит его успех.
Диета Кареля для больных сердечной недостаточностью
Диету Кареля, как правило, назначают больным с сердечной недостаточностью ПБ и III степени, у которых длительное медикаментозное лечение нередко оказывается неэффективным. Применение диеты Кареля в подобных случаях диктуется жизненными показаниями.
Повседневные беседы врача помогают больным оставаться на диете до получения желаемого эффекта. С 4го рациона лечебной диеты Кареля больного можно переводить на 1–2 дня на диету № 10а. В дальнейшем сроки пребывания на лечебном питании № 10а удлиняются. После таких «зигзагов», с улучшением состояния больного, на фоне питания № 10а назначается диета № 10. Если больной не переносит молока (тошнота, рвота, метеоризм), диету Кареля заменяют калиевым лечебным питанием, при этом самый раз будет диета с повышенным содержанием калия. Обычно она назначается в виде «зигзагов» на фоне диеты № 10а, начиная с первого рациона. Пища принимается не менее 6 раз в день, причем на первых двух рационах больной содержится по 2 дня, на треть-ем и четвертом – по 3–4 дня.

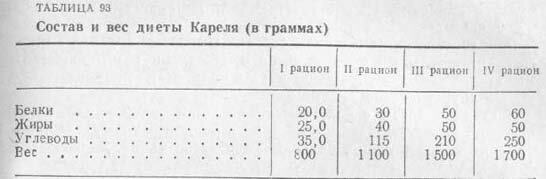
Диета Кареля. модифицированная в клинике лечебного питания М. И. Певзнером, приведена в табл. 92 и 93.
Курс при сердечной недостаточности
 Сердечная недостаточность — патологическое состояние, характеризующееся неспособностью сердца обеспечивать нормальное кровообращение. Наблюдается чаще у людей старшего возраста, но может развиться у молодых людей как осложнение при заболеваниях лёгких, печени, почек.
Сердечная недостаточность — патологическое состояние, характеризующееся неспособностью сердца обеспечивать нормальное кровообращение. Наблюдается чаще у людей старшего возраста, но может развиться у молодых людей как осложнение при заболеваниях лёгких, печени, почек.
Сосудистая недостаточность — снижение кровяного давления и уменьшение скорости кровотока из-за падения тонуса сосудов или уменьшения объема циркулирующей крови (гиповолемии). Острая сосудистая недостаточность проявляется в виде обморока и шока, хроническая — в виде артериальной гипотензии. Может быть одновременно сосудистая и сердечная недостаточность.
Причины и развитие сердечной недостаточности
Причины самые разнообразные: пороки сердца, миокардит, перикардит, инфаркт миокарда, кардиомиопатия, кардиосклероз, артериальная гипертензия и др. вызванные хронической интоксикацией (суммарной паразитарной нагрузкой и избыточным содержанием тяжёлых металлов). Сердечная недостаточность приводит к ухудшению кровоснабжения органов, застойным явлениям, что, в конечном счете, вызывает патологические изменения в миокарде. Создается порочный круг, когда ухудшение работы сердца ведет, в конечном итоге, к дальнейшему ухудшению работы сердечной мышцы.
Причины и развитие сосудистой недостаточности
Падение тонуса сосудов бывает вследствие эмоционального возбуждения, брадикардии, гипогликемии, интоксикации, аллергических состояний. Гиповолемия — вследствие кровопотерь, полиурии. Сосудистая недостаточность ведет к недостаточному кровоснабжению (ишемии) жизненно важных органов и может привести к инвалидности и смерти.
Клинические признаки при сердечной недостаточности
Зависят от причины сердечной недостаточности. Застойная левожелудочковая недостаточность вследствие митральных пороков характеризуется повышенным давлениям в лёгочных венах и проявляется одышкой, лёгочными хрипами, тахикардией.
Левожелудочковая недостаточность выброса вследствие стеноза аорты, артериальной гипертензии, слабости левого желудочка характеризуется снижением сердечного выброса и проявляется обмороками, одышкой, тахикардией. Смертельно опасное следствие левожелудочковой недостаточности – отёк легких, часто встречающийся при парвовирусном энтерите.
Застойная правожелудочковая недостаточность вследствие пороков трехстворчатого клапана, экссудативного перикардита характеризуется высоким венозным давлением и проявляется набуханием яремных вен, увеличением печени, отёками конечностей, асцитом, олигурией.
Правожелудочковая недостаточность выброса вследствие стеноза лёгочной артерии, лёгочной гипертензии, слабости правого желудочка характеризуется ухудшением циркуляции крови в малом круге кровообращения и проявляется одышкой.
Клинические признаки при сосудистой недостаточности
 Обморок (кратковременная потеря сознания) вследствие ишемии головного мозга, гипогликемии, гипоксемии. Обморок иногда сопровождается судорогами, расширением зрачков.
Обморок (кратковременная потеря сознания) вследствие ишемии головного мозга, гипогликемии, гипоксемии. Обморок иногда сопровождается судорогами, расширением зрачков.
Шок — тяжелое генерализованное расстройство кровообращения с ишемией жизненно важных органов — возникает вследствие различных причин: сердечной недостаточности, резкой боли, кровопотерь, гиповолемии из-за интоксикации организма экзо- и эндотоксинами, гиперчувствительности немедленного типа. Проявляется в виде потери сознания (не всегда), снижения артериального давления, олигурии, снижения температуры тела. Пульс слабый, частый, дыхание поверхностное. Может быть выделение мочи и кала, рвота с кровью.
При анафилактическом шоке, кроме того, повреждаются сосуды печени.
Тяжелые металлы и заболевания сердечно-сосудистой системы
При заболеваниях сердечно-сосудистой системы часто обнаруживается дефицит селена, хрома, меди, марганца, йода и избыток свинца, кадмия, алюминия, натрия.
СВИНЕЦ разрушает эндокринную регуляцию (угнетает синтез тиреоидных гормонов, тропных гормонов аденогипофиза, надпочечниковых и гонадных стероидов), сосуды и сердце (артериальная гипертензия, атеросклероз мелких и средних артерий, аритмия, синусовая брадикардия, тахикардия, вазоневроз, васкулит). Его избыток вызывает хроническую почечную недостаточность, анемию, астению.
КАДМИЙ. Его избыток вызывает отравление печени. Накопление кадмия приводит к приводит к развитию кардиопатии, блокированию регуляции гипоталамуса и гипофиза; атеросклеротическому поражению сосудов, артериальной гипертензии; развитию ишемии и гипохромной анемии; хронической почечной недостаточности (нефропатии), фиброзу лёгких. Кадмий легко проникает через кишечник в кровь, через плаценту матери к плоду, против него неэффективны фильтры для очистки воды.
МЫШЬЯК. Его накопление приводит к утолщению сосудов, изменяется их проницаемость, возникают кровоизлияния артерий, вызывает кардиогенный шок.
Влияние микроэлементов на состояние сердца и сосудов
Действие микроэлементов селена, цинка, марганца, хрома эффективно при лечении всех форм сердечных заболеваний.
СЕЛЕН защищает клетки от вирусов, грибков, бактерий (инфекционные заболевания сердца, печени и т.д.). Предупреждает атеросклеротическое поражение сосудов (инфаркт и инсульт), повышение уровня холестерина, печеночную недостаточность. Недостаток селена приводит к атрофии сердечной мышцы (дистрофии миокарда, кардиомиопатии, жировому перерождению сердца), блокаде пучка Гиса, аритмии, брадикардии. Установлена высокая корреляция между дефицитом селена и раком лёгких и лимфомой. Поступление селена с натуральными препаратами приводит к регрессу опухоли, способствует быстрому образованию рубцовой ткани и выходу из тяжелого состояния после инфаркта и инсульта.
ЦИНК отвечает за нейтрализацию токсических веществ, сохранность генетического фонда клетки, участвует в синтезе половых гормонов, гормонов надпочечников, гипофиза и т.д. Дефицитное поступление цинка с пищей приводит к снижению сопротивляемости к паразитарным агентам и процессов регенерации тканей. Уровень цинка резко снижается во время стресса, при кровотечениях, после операций, лучевой и химиотерапии.
ЙОД уменьшает вязкость крови, препятствует атеросклеротическому поражению сосудов, регулирует уровень холестерина в крови и тонус артериальных сосудов, снижает артериальное давление, восстанавливает кровообращение.
ЙОД и СЕЛЕН улучшают показатели текучести крови и предотвращают воспаление сосудистых стенок, участвуют в синтезе гормонов щитовидной железы, которые определяют многие обменные процессы, физическую и психическую активность, вес тела, развитие запоров. А недостаточное содержание цинка, селена, марганца хрома и меди снижает усвоение йода щитовидной железой даже при достаточном поступлении йода.
МАРГАНЕЦ участвует в липидном обмене, снижает уровень холестерина, восстанавливает сосудистую ткань, гормональную регуляцию, повышает стрессоустойчивость. Предупреждает, жировое перерождение сердца и печени, повышает выработку энергии, препятствует развитию новообразований, нейтрализует микотоксины. Участвует в синтезе гормонов и ферментов, антиоксидантной защите клеток, регенерации хрящевых и костных тканей. Недостаток марганца приводит к повышенной утомляемости и депрессиям, жировому перерождению клеток печени и циррозу.
МЕДЬ является составной частью окислительно-восстановительных ферментов и гемоцианина. Медь активизирует выработку гормонов щитовидной и поджелудочной желез, гипофиза и надпочечников, повышает стрессоустойчивость, препятствует развитию анемии и поражению сосудов (аневризмы аорты, варикоза, тромбофлебита). Недостаток меди приводит к кровоизлияниям, инфарктам миокарда, повышенной утомляемости и депрессиям, жировому перерождению клеток печени и циррозу.Возникновению опухолей лёгких, грудных желез, поражению печени (гепатит, цирроз, повышению уровня холестерина).
ХРОМ защищает эритроциты от перерождений, сосуды от атеросклеротического поражения (инсульта), развития коронарной патологии (инфаркта миокарда), слизистые оболочки от изъязвлений. Дефицит хрома приводит к развитию фиброза лёгких, аллергозов, опухолей, диабета II типа, жировому перерождению печени, хронической почечной недостаточности.При недостатке хрома повышается концентрация триглицеридов и холестерина в сыворотке крови; появляются атеросклеротические бляшки.
Остеопороз, атеросклероз, гипертония и кальций. Дефицитное содержание в организме марганца и цинка приводит к избыточному накоплению кальция в сосудах и тканях. Кальций поступает в кровь из костей и оседает на стенках сосудов, изменяя их плотность и уменьшая диаметр просвета. Кристаллы кальция становятся маячками, на которых оседают образования твёрдого холестерина. Развивается атеросклеротические изменения сосудов и предпосылки к гипертонии. Кроме того, избыток кальция вызывает интоксикацию ЦНС, особенно чувствителен к токсическому воздействию кальция головной мозг. Приём антипаразитарных препаратов с кальцием на фоне дефицита марганца, усиливает вымывание кальция из костей и остеопорозу. Назначение препаратов с марганцем и цинком – Максифама или Хромацина, приводит к восстановлению обменных процессов в костной ткани, препятствует вымыванию кальция из костей и его избыточному содержанию в крови и сосудах.
Диагностика
 Диагноз нетрудно поставить на основании клинических признаков: вялость, быстрая утомляемость, при нагрузке нарастает одышка, тахикардия. В легких выслушиваются сухие и влажные хрипы. Возникают отёки конечностей, асцит, нередко сердце увеличивается в объёме. Сердечная недостаточность часто развивается на фоне пневмонии, цирроза печени, почечной недостаточности.
Диагноз нетрудно поставить на основании клинических признаков: вялость, быстрая утомляемость, при нагрузке нарастает одышка, тахикардия. В легких выслушиваются сухие и влажные хрипы. Возникают отёки конечностей, асцит, нередко сердце увеличивается в объёме. Сердечная недостаточность часто развивается на фоне пневмонии, цирроза печени, почечной недостаточности.
Лечение сердечной недостаточности
Ограничивают до минимума физические нагрузки. Назначают пожизненно сердечные гликозиды, однако при аритмиях необходимо снизить дозу или отменить препарат. Для улучшения обмена веществ в миокарде назначают препараты калия, витаминные препараты, курантил. При отёках, асците и угрозе отека легких – мочегонный (фуросемид или др.). При кахексии – гепатопротекторы. В случае острой сердечной недостаточности – раствор камфоры, кофеин, внутримышечно кордиамин, сульфокамфокаин.
Лечение сосудистой недостаточности
Прежде всего, необходимо устранять факторы, вызывающие шоковое состояние. Показано применение адреномиметиков: адреналин гидрохлорид, внутривенно капельно раствор глюкозы, норадреналина гидротартрат, мезатон внутримышечно. С целью стимуляции дыхания и сердечной деятельности применяют камфору, кордиамин, коразол, кофеин. При гиповолемии внутривенно раствор глюкозы, натрия хлорида, натрия гидрокарбоната. В случае интоксикации — мочегонные средства. При анафилактическом шоке — глюкокортикоиды (преднизолон или дексаметазон), эфедрин, антигистаминные средства (димедрол, дипразин). При травмах применяют местную анестезию.
Методы реабилитации восстановительной медицины и профилактика
Применение курса натуральных антипаразитарных препаратов метосепт, витанорм, регесол, бактрум, невронорм, максифам (или хромацин), цимед, имкап (или фомидан). Своевременная терапия интоксикации паразитарных инфекций повышают сопротивляемость организма, обеспечивают полноценное поступление микроэлементов и вывод тяжёлых металлов, улучшают дренажные функции органов, оказывают мягкое мочегонное и успокаивающее действие. Комплексное действия препаратов направлено на предупреждение основного заболевания.
Применение натуральных препаратов позволяет устранить зависимость от лекарств, побочные явления от которых зачастую “добивают” сердечников намного раньше, чем сами болезни сердца и сосудов. Нормализует уровень триглицеридов в крови, что объективно подтверждается анализом крови на триглицериды (липиды), регулирует холестериновый обмен, повышает адаптацию к нервно-психологическим нагрузкам.
Натуральные препараты эффективны при лечении и реабилитации пациентов с сердечно-сосудистой патологией даже в относительно запущенных случаях, а также для профилактики сердечной недостаточности и проблем кровообращения.
Рекомендуемый комплекс натуральных препаратов при лечении и реабилитации пациентов с сердечно-сосудистой патологией, нарушением липидного метаболизма
Комплекс направлен на восстановление иммунитета (повышает сопротивляемость тканей к инфекциям), органов гормональной и эндокринной регуляции (щитовидной, поджелудочной желез, надпочечников), обеспечивает рост естественной микрофлоры (бронхи, кишечник, мочеполовые пути), восстанавливает регенерационные процессы и кровоснабжение (микроциркуляцию крови в капиллярах, укрепляет сосуды), улучшает показатели текучести крови.
Устраняет паразитарный фактор как причину сердечно-сосудистых заболеваний, активизирует процессы выведения тяжёлых металлов, радионуклидов и свободных радикалов, нейтрализует и выводит из организма токсины, усиливает желчеобразование, восстанавливает механизмы регулирования липидного обмена (циркуляции желчных кислот, препятствует всасыванию холестерина и жирных кислот, повышает моторику кишечника, качественный и количественный состав полезной флоры), снижает риск возникновения послеоперационных осложнений.
Снижает возбудимость нервной системы, устраняет головные боли, раздражительность, бессонницу (как следствие интоксикации), токсическую нагрузку на органы кроветворения, стимулирует синтез эритроцитов, повышает уровень гемоглобина.
Курс при сердечной недостаточности