Пивное сердце. Острая алкогольная кардиомиопатия
Считаем необходимым привести краткое описание клиники острой алкогольной (пивной) кардиомиопатии. обусловленной наличием примеси кобальта в пиве, хотя надлежащий санитарно-гигиенический надзор за производством пива исключает возможность вспышки этого заболевания в нашей стране. Болезнь развивается довольно быстро, в течение 2—3 нед. К ее симптомам относятся нарастающая одышка при нагрузке, а затем и в покое, кашель, приступы удушья, боль в грудной клетке, нетипичная для стенокардии, боль в животе, тошнота, рвота и понос.
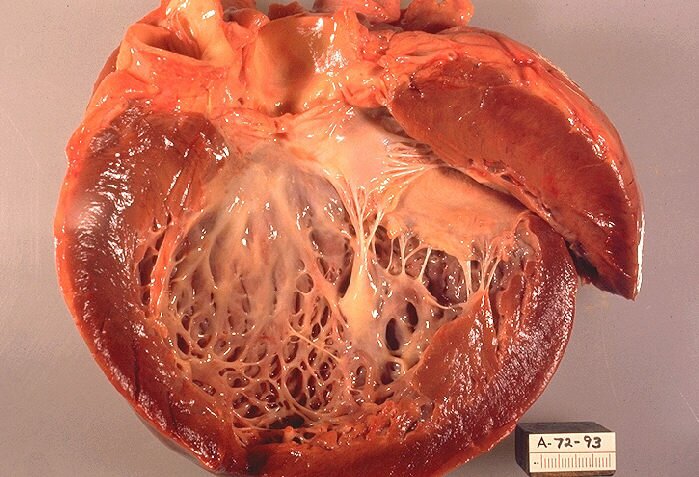
Сердце во всех случаях значительно увеличено, нередко выявляются перикардиальный выпот, тахикардия и ритм галопа, застойные хрипы в легких, увеличение печени и селезенки, в отдельных случаях асцит; почти у половины больных отмечается более или менее выраженная иктеричность. Часто развивается полицитемия.
На электрокардиограмме регистрируется синусовая тахикардия. реже — предсердная и желудочковая экстрасистолия, вольтаж комплекса QRS снижен, зубец Т уплощен или инвертирован, электрическая ось сердца отклонена вправо, нередко выявляется блокада правой ножки пучка Гиса. Заболевание протекает тяжело, летальный исход нередко наступает в первые дни госпитализации. У лиц, перенесших острый период болезни, контуры сердца и показатели электрокардиограммы в дальнейшем почти полностью нормализуются.
Основным и наиболее распространенным в экономически развитых странах вариантом алкогольного поражения сердца является алкогольная кардиомиопатия, не обусловленная гиповитаминозом или белковой недостаточностью, а представляющая, по современным представлениям, результат непосредственного действия алкоголя и его метаболитов на миокард. Элементы витаминной и белковой недостаточности если и имеются, то создают лишь определенный фон.
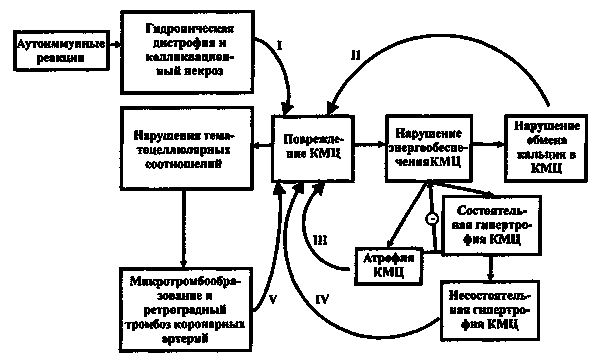
Как известно, к кардиомиопатиям относят первичные болезни миокарда с неясными этиологией и патогенезом, сопровождающиеся прогрессирующим увеличением сердца, расстройством ритма и проводимости, сердечной недостаточностью и частыми тромбоэмболическими осложнениями. В анатомическом и гемодинамическом плане кардиомиопатия подразделяется на застойную, гипертрофическую и облитерирующую, или рестриктивную, формы, причем алкогольная кардиомиопатия откосится к наиболее распространенной застойной форме кардиомиопатий.
Некоторые авторы предпочитают термин «алкогольная миокардиодистрофия », мотивируя это тем, что к кардиомиопатиям следует относить только поражения миокарда невыясненной этиологии. Однако поражение мышцы сердца при алкогольной интоксикации не ограничивается дистрофическими изменениями, оно сопровождается некробиозом мышечных волокон, причем мелкоочаговый некроз с переходом в фиброз обнаруживается уже в доклинической стадии болезни, которая во многих случаях, при продолжении злоупотребления алкоголем, неуклонно прогрессирует, ведя к гипертрофии сердца и расширению его полостей, тяжелым расстройствам ритма и проводимости и необратимой сердечной недостаточности.
С этой точки зрения термин «алкогольная кардиомиопатия » вполне отражает сущность заболевания. Впрочем, нельзя не согласиться с мнением М. С. Кушаковского (1977) о сходстве патогенеза застойной кардиомиопатии и дистрофии миокарда, поскольку, согласно современным данным, дистрофия миокарда сопровождается структурными изменениями, выявляемыми вначале на субклеточном, а затем и на клеточном уровне. В дальнейшем дистрофический процесс может перейти в миодистрофический кардиосклероз с последующей гипертрофией мышечных волокон. Это в известной мере нивелирует принципиальные различия между застойной кардиомиопатией и тяжелой хронической миокардиодистрофией.
— Вернуться в оглавление раздела « Кардиология. «
Оглавление темы «Алкогольное поражение сердца»:
Кардиомиопатия такотсубо
Определение
Кардиомиопатия такотсубо — транзиторное баллоноподобное расширение средней части верхушки сердца (apical ballooning), сопровождающееся преходящей региональной систолической дисфункцией с одновременной гиперкинезией базальных сегментов ЛЖ при отсутствии стенозирующего поражения коронарных артерий.
Впервые кардиомиопатия такотсубо описана в 1990 г. японскими исследователями H. Satoh с соавторами. Название выявленного ими явления определила форма расширения сердца, которая напоминала tako-tsubo — глиняный горшок для ловли осьминогов. В мировой литературе применяют несколько синонимов кардиомиопатии такотсубо: преходящее шарообразное расширение верхушки ЛЖ, ампульная кардиомиопатия, амфороподобная кардиомиопатия.
Эпидемиология
Кардиомиопатию такотсубо диагностируют у 1% пациентов с подозрением на острый коронарный синдром.
Этиология и патогенез
По современным представлениям доминирующим причинным фактором в возникновении кардиомиопатии такотсубо является эмоциональный и физический стресс.
Заболевание возникает преимущественно у лиц женского пола пожилого и старческого возраста (91% — у женщин в возрасте 62—76 лет). Гипотеза, объясняющая развитие ампульной кардиомиопатии в пожилом и старческом возрасте у женщин, выдвинута Т. иеуата и соавторами (2007), которые установили снижение экспрессии матричной РНК кардиопротективных факторов и развитие сходной с такотсубо кардиомиопатии у самок лабораторных крыс, подверженных стрессу и не получавших эстрогены в отличие от группы животных, получавшей эстрогены, в которой развитие такотсубоподобной кардиомиопатии было достоверно ниже.
К развитию кардиомиопатии такотсубо могут приводить вредные привычки — злоупотребление алкоголем, наркомания (употребление кокаина, опиатов).
Среди других причинных факторов обсуждаются особенности строения сердца ^-образное строение межжелудочковой перегородки, малый диаметр выходного тракта ЛЖ). Описано развитие заболевания при некоторых острых состояниях: пневмотораксе, пароксизме желудочковой тахикардии и фибрилляции желудочков.
Считается, что в основе развития заболевания лежит острый выброс катехоламинов и повышение чувствительности адренорецепторов, нарушение симпатической иннервации верхушки сердца, а также нарушение вегетативной функции на уровне ядер гипоталамуса как проявление общей реакции организма на стресс.
Среди других механизмов возникновения заболевания обсуждается теория многососудистого спазма коронарных артерий в эпикардиальном отделе коронарного русла с нарушением микроциркуляции, возникающего, возможно, вследствие повышенной концентрации катехоламинов в плазме крови, что в 74,3% случаев отмечают в острую фазу ампульной кардиомиопатии. При этом не совсем ясно, почему коронароспазм возникает в одной и той же апикальной области ЛЖ.
Хотя некоторые авторы предполагают наличие в базальных отделах большего количества симпатических нервных окончаний, что может способствовать развитию баллоноподобной асинергии в апикальных отделах с гиперсократимостью базальных отделов.
Патологическая анатомия
Патоморфологические изменения при кардиомиопатии такотсубо, полученные с помощью эндомиокардиальной биопсии и последующей электронной микроскопии препаратов, характеризуются структурным повреждением кардиомиоцитов, вакуолизацией, нарушением цитоскелета клеток, деградацией контрактильных белков, фокальным интерстициальным фиброзом, в некоторых случаях отмечается наличие диссеминированного фиброза с инфильтрацией мононуклеарными клетками. В острую фазу заболевания в миокарде нередко регистрируются глубокие регионарные нарушения перфузии, однако большая часть кардиомиоцитов в этих зонах сохраняет целостность мембраны и затем полностью восстанавливает свою функцию.
Применение иммуногистохимических методов в острую фазу заболевания дает возможность выявить уменьшение количества актина, нарушение структуры дистрофина и коннексина-43, значительную активацию коллагена 1-го типа и, как следствие, фибротические изменения внеклеточного пространства. Следует отметить, что правожелудочковая и левожелудочковая эндомиокардиальная биопсия являются одинаково важными для выявления морфологических изменений кардиомиоцитов при кардиомиопатии такотсубо.
Клиническая картина
Клинические проявления кардиомиопатии такотсубо характеризуются в основном приступообразной болью за грудиной (у 80-86% пациентов) и одышкой, которые появляются в покое или после физического перенапряжения. Боль длится >20-30 мин, не купируется приемом нитратов. Изредка отмечается снижение АД.
При аускультации сердца может определяться дополнительный тон и систолический шум изгнания.
Диагностика
На ЭКГ в острую фазу заболевания регистрировали инфарктоподобный подъем сегмента ST (в 90% случаев), инверсию Т (до 97%), образование патологического Q (27%). Описаны удлинение интервала Q—Tи появление зубца и. Нередко выявляются синусовая брадикардия, АУ-блокада, фибрилляция предсердий, желудочковая тахикардия.
Считается, что в 0,7-2,5% случаев кардиомиопатия такотсубо является причиной неправильного установления диагноза ИМ. Все отклонения нормализуются через 8-10 нед.
ЭхоКГ-исследование, выполненное в период манифестации симптомов, позволяет выявить расширение в области верхушки с базальной гиперкинезией и обструкцией выходного тракта ЛЖ, акинезию передней стенки межжелудочковой перегородки. Градиент внутрижелудочкового давления может достигать 45 мм рт. ст. и выше. Сократительная функция ЛЖ в острую фазу снижается (фракция выброса уменьшается до 15-20%), в дальнейшем ее нормализация происходит в среднем за 12-20 дней.
Вентрикулография и МРТ при кардиомиопатии такотсубо дают возможность выявить акинезию антеролатеральных, апикальных, диафрагмальных и септальных отделов ЛЖ с одновременным повышением сократимости в его базальных отделах (рис.
13.1). Дисфункция ПЖ характеризуется гипокинезией или акинезией преимущественно апиколатерального сегмента (рис. 13.2 ).
Рис. 13.1.
Кардиомиопатия такотсубо. МРТ- исследование
Рис. 13.2.
Поражение ЛЖ при кардиомиопатии такотсубо
. МРТ-исследование, сагиттальный срез
При проведении коронароангиографии отсутствует гемодинамически значимый стеноз коронарных артерий. По данным Р. Наghi и соавторов (2007) у лиц с окончательно установленным диагнозом «кардиомиопатия такотсубо» максимальная обструкция коронарных артерий не превышала 50-65%.
Подтверждением теории микрососудистой дисфункции также служат результаты применения однофотонной эмиссионной КТ, свидетельствующие о снижении миокардиальной перфузии при отсутствии обструктивных изменений коронарных сосудов, и умеренное снижение сократимости в области верхушки, причем практически полное восстановление перфузии отмечают через 3-5 дней от начала заболевания.
Для больных с кардиомиопатией такотсубо характерно минимальное повышение активности кардиоспецифических ферментов — уровня тропонина I (у 85% обследуемых), МВ-фракции КФК в крови (в 73,9% случав), не соответствующее объему пораженного миокарда.
Наиболее частым осложнением кардиомиопатии такотсубо принято считать умеренно выраженную СН, однако описано несколько случаев осложнения течения заболевания отеком легких в результате тяжелой левожелудочковой недостаточности, выраженной обструкции выносящего тракта ЛЖ с тяжелой митральной регургитацией. Крайне редко — кардиогенный шок, разрыв миокарда, описан единичный случай внезапной смерти. Возможны перикардит и пристеночное апикальное тромбообразование.
Несмотря на выраженные клинические симптомы, кажущийся высокий риск развития аритмии, СН с кардиогенным шоком, смертность в условиях стационара составляют около 1,7%, а полное клиническое выздоровление — 95,9% случаев. Как правило, рецидивы заболевания бывают достаточно редко. Так, только у 2 (2,7%) из 72 пациентов в серии, описанной К. Tsushikashi и соавторами (2001), повторный эмоциональный стресс сопровождался появлением клинической картины ампульной кардиомиопатии.
Лечение
Специальных методов лечения кардиомиопатии такотсубо в настоящее время не разработано. Схема лечения стандартна для систолической дисфункции ЛЖ и включает ингибиторы АПФ, блокаторы B-адренорецепторов, ацетилсалициловую кислоту, диуретики и блокаторы кальциевых каналов при необходимости.
Кардиомиопатия
Кардиомиопатия — это заболевание, при котором поражена сердечная мышца. Как правило, повреждаются стенки желудочков сердца, в результате чего возникает острая сердечная недостаточность.
Кардиомиопатия также может стать причиной аритмии, опасной для жизни. В соответствии с данными американской ассоциации заболеваний сердца (АНА), в 2003 году кардиомиопатия стала причиной боле 27000 смертей. В США это были, в основном, пожилые мужчины афроамериканского происхождения.
Классификация:
- Ишемическая кардиомиопатия
- Неишемическая кардиомиопатия
Ишемическая кардиомиопатия
Ишемическая кардиомиопатия может возникнуть в результате хронических нарушений, вызванных заболеванием коронарных артерий (Сoronary Artery Disease), причиной которого является, как правило, атеросклероз. Заболевание коронарных артерий вызывает ишемию сердечной мышцы. В этом случае определенные её участки не получают достаточно крови, обогащенной кислородом. Сокращение сердечной мышцы нарушается и развивается ишемическая кардиомиопатия. Повторная ишемия и небольшие инфаркты могут также привести к фиброзу и снижению упругости мышечной ткани, и, как результат, к кардиомиопатии.
Лечение ишемической кардиомиопатии зависит от количества здоровых тканей сердечной мышцы. В большинстве случаев эффективна медикаментозная терапия и реваскуляризация. В более тяжелых случаях, когда лекарства и другие процедуры не помогают, последним выходом остаётся трансплантация сердца.
Неишемическая кардиомиопатия
Неишемическая кардиомиопатия — это прогрессирующее заболевание, менее распространенное, чем ишемическая. В отличие от первой, которая развивается у пожилых людей, неишемическая кардиомиопатия чаше встречается у более молодых пациентов. Данную болезнь трудно диагностировать, потому что, как правило, это заболевание идиопатично — то есть его причина неизвестна. Тем не менее, обнаружено несколько факторов, которые способствуют развитию неишемической кардиомиопатии.
- Мутации (гены)
- Вирусная инфекция
- Амилоидоз сердца (скопление белка и жира)
- Гемахромотоз (избыток железа в крови)
- Чрезмерное употребление алкоголя
- Употребление наркотиков (героин)
- Химиотерапия (Адриамицин)
Существуют четыре основных подвида неишемической кардиомиопатии:
- Гипертрофическая кардиомиопатия
- Рестриктивная кардиомиопатия
- Дилатационная или застойная кардиомиопатия
- Аритмогенная дисплазия правого желудочка (болезнь Фонтана)
Все виды неишемической кардиомиопатии могут вызвать острую сердечную недостаточность и аритмию. Наиболее опасны следующие виды аритмии — вентрикулярная тахикардия и вентрикулярная фибриляция (VT и VF), поскольку могут стать причиной внезапной смерти.
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия развивается в результате вирусной инфекции (Myocarditis) или чрезмерного употребления алкоголя. Дилатационная кардиомиопатия является состоянием, при котором левый желудочек сердца сильно увеличен и растянут.
Лечение
- Лекарства с положительным инотропным эффектом, с целью усиления сокращения сердечной мышцы.
- Лекарства, понижающие артериальное давление
- Антиаритмические препараты
- Имплантация кардиостимулятора (Implantable Cardioverter Defibrillator, ICD)- в случае аритмии желудочка.
- Cardiac Resynchronization Therapy (CRT) дефибриллятор — применяется в тяжелых случаях ишемической болезни и аритмии
- Трансплантация сердца
Гипертрофическая кардиомиопатия
Как правило, характеризуется анормальным увеличением массы сердечной мышцы. Чаще всего возникает в области межжелудочковой перегородки (Septum). Причиной является генная мутация. Сегодня выявлено более 150 генов, мутация которых приводит к развитию гипертрофической кардиомиопатии.
Симптомы могут варьироваться у разных пациентов. Есть много людей, живущих с этим заболеванием долгие годы, однако у 20% из них может произойти внезапная остановка сердца. По статистике АНА, внезапная смерть 36% молодых спортсменов связана с гипертрофической кардиомиопатией.
Лечение
- Физическая активность
- Желательно избегать стрессовых для организма состояний, таких, как дегидрация или переохлаждение, поскольку они могут вызвать аритмию.
- Имплантация кардиостимулятора ICD
- Хирургическое вмешательство с целью уменьшения размера межжелудочковой перегородки
- Alcoholization — инъекция этилового спирта в септальную артерию
Рестриктивная кардиомиопатия
Редкое состояние, при котором нормальное течение крови сквозь желудочки сердца нарушено из-за недостаточной эластичности стенок желудочка. Как правило, причиной являются такие патологические состояния, как инфаркт миокарда, операция на открытом сердце, радиоактивное облучение грудной клетки. В некоторых случаях причины идиопатичны. При рестриктивной кардиомиопатии очень трудно подобрать лечение. Тем не менее, оно включает:
Лечение
- Здоровый образ жизни
- Прием медикаментов
- Имплантация кардиостимулятора ICD
- Трансплантация сердца
Аритмогенная дисплазия правого желудочка (болезнь Фонтана)
Наиболее редкий вид кардиомиопатии. В результате накопления жировых отложений происходит отмирание тканей сердечной мышцы в области правого желудочка, что может привести к развитию опасной для жизни аритмии или Cardiac Arrest(остановка сердца).
В некоторых случаях симптомы проявляются еще в детстве, потом происходит резкое ухудшение состояния. В других случаях болезнь диагностируется к 30-40 годам, но к этому времени уже развивается ишемия. Сегодня основное лечение при аритмогенной дисплазии правого желудочка направлено на предотвращение аритмии.
*Информация взята с сайта http://www.rambam-health.org.il/