Электрокардиографические критерии ХЛС.
Прочитайте:
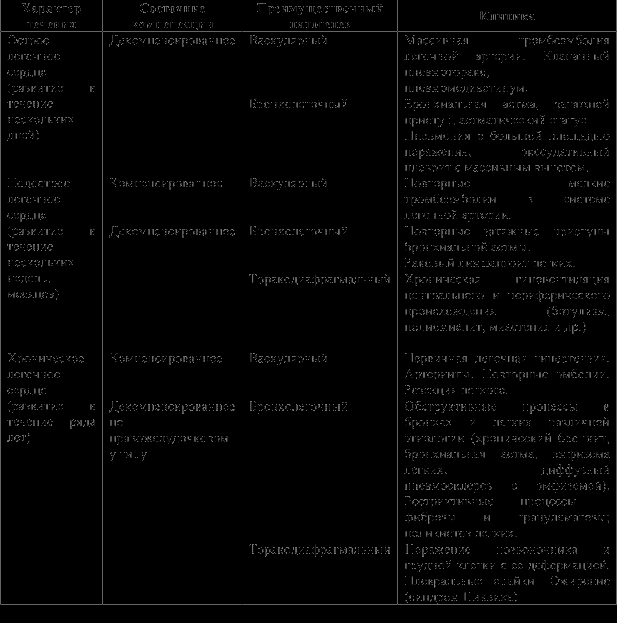
Хроническое легочное сердце развивается в основном у пациентов с хроническими неспецифическими заболеваниями легких, туберкулезом легких, легочной гипертензией любого происхождения, рецидивирующей легочной эмболией, деформацией грудной клетки.
На ЭКГ обычно имеются признаки гипертрофии или перегрузки правых отделов сердца.
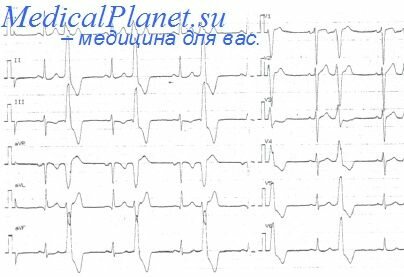
Наличие «Р-pulmonale» является характерным признаком этого заболевания (рисунок 4):
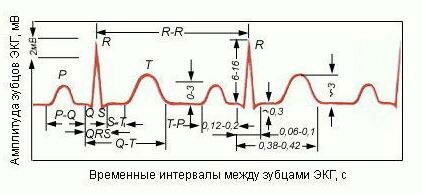
1. высокий остроконечный зубец Р – высота > 2,5 мм, регистрируются в отведениях II, III, aVF. Норма – PII> РI>РIII; Гипертрофии – РIII> РII> РI. РI – отрицательный или сглаженный.
2. Чем больше гипертрофия правого предсердия, тем в большем количестве грудных отведении отмечается 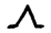 Р. Индекс Макруза
Р. Индекс Макруза
3. При дилатации предсердия зубец Р уширяется.
Рисунок 4 — «Р-pulmonale»
Однако значительно чаще определяется тенденция к отклонению предсердной оси вправо. При отклонении электрической оси зубца Р вправо больше чем на +60° появляется отрицательный зубец Р в отведении aVL, поэтому отрицательный зубец PaVL − характерный симптом данного заболевания. Картина блокады правой ножки пучка Гиса также специфична для Cor pulmonale. Еще более доказательно сочетание блокады правой ножки с признаками гипертрофии правого желудочка. Электрокардиографические симптомы гипертрофии правого желудочка четко указывают на легочное сердце [10,21].
Прямые и косвенные признаки гипертрофии правого желудочка:
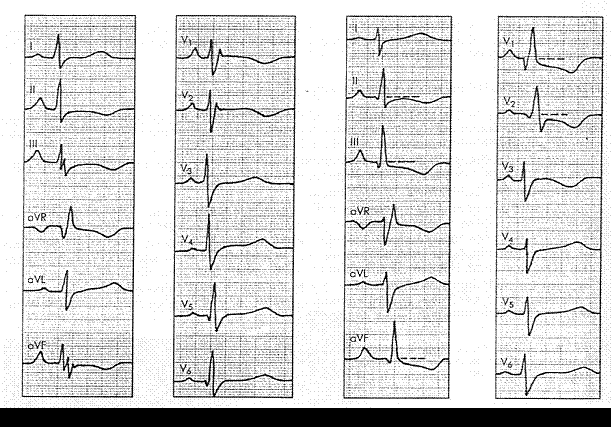
Следует помнить о трех вариантах (типах) ЭКГ, которые могут встретиться при гипертрофии правого желудочка (рисунок 5):
1. rSR1-тип характеризуется наличием в отведении V1 расщепленного комплекса QRS типа rSR1 с двумя положительными зубцами r u R1, второй из которых имеет большую амплитуду. Эти изменения наблюдаются при нормальной ширине комплекса QRS;
2. R-тип ЭКГ характеризуется наличием в отведении V1 комплекса QRS типа Rs или gR и выявляется обычно при выраженной гипертрофии правого желудочка;
3. S-тип ЭКГ характеризуется наличием во всех грудных отведениях от V1 до V6 комплекса QRS типа rS или RS с выраженным зубцом S. Этот тип гипертрофии, как правило, выявляется у пациентов с выраженной эмфиземой легких и хроническими легочными заболеваниями, когда сердце резко смещается кзади преимущественно за счет эмфиземы легких.
а — R-тип, определяется высокий зубец R в правых грудных, а также во II, III отведениях; б — RSR’-тип (по наличию зубца R’ в отведении V1 ), отмечаются увеличение зубца S при уменьшении зубца R в отведениях I, II и левых грудных, зубец R в отведении aVR; в — S-тип, определяются глубокие зубцы S во всех стандартных и грудных отведениях, желудочковый комплекс в отведениях V1 и V2 имеет форму QS.
Рисунок 5 — Основные типы электрокардиограммы при хроническом легочном сердце
ЭКГ-признаки:
1. Увеличение времени внутреннего отклонения в правых грудных отведениях VI и V2 более 0,03 с.
2. Увеличение амплитуды зубца R в правых отведениях III, aVF, VI и V2.
3. Смещение сегмента S-T ниже изоэлектрической линии, инверсия или двухфазность зубца T в правых отведения – III, aVF, VI и V2.
4. Нарушение проводимости по правой ножке пучка Гиса, полные или неполные блокады ножки.
5. Отклонение электрической оси сердца вправо (правограмма).
6. Вертикальная или полувертикальная электрическая позиция сердца.
7. Смещение переходной зоны в отведение V4 или V5.
Однако характерный признак ее Rvl >Sv1 нечасто обнаруживается у этих пациентов. Чаще отмечается выраженный зубец S или уменьшение амплитуды зубца R в отведениях V5, V6. В норме Rv6>Sv6 в 2 раза и больше. Признаком хронического легочного сердца служит соотношение Rv6/Sv 6ST и отрицательный зубец Т в отведениях V1, V2. Нередко появляется поздний зубец R в отведении aVR. Менее четко на легочное сердце указывают снижение вольтажа зубцов ЭКГ в отведениях от конечностей и в грудных отведениях. Изредка при легочном сердце регистрируется ЭКГ типа QS в правых грудных отведениях, которая переходит по направлению к левым грудным отведениям в rS. У отдельных пациентов может отмечаться отсутствие нарастания или даже регресс зубца R с V1 по V4, особенно при выраженной эмфиземе легких или при наличии плевроперикардиальных сращений. Хроническое легочное сердце сопровождается обычно артериальной гипоксемией, что находит отражение на ЭКГ: снижение сегмента ST, появление отрицательных зубцов T во II, III, aVF, V1, V2. а у ряда больных и в левых грудных отведениях. Мерцательная аритмия при хроническом легочном сердце встречается редко. Электрокардиограмма пациентов с хроническими неспецифическими заболеваниями легких рисунок 6 [15,21].
Пациент — 58-летний мужчина с давлением в легочной артерии 42/25 мм рт. ст. в покое. На ЭКГ виден "легочный" Р с вертикальным положением оси Р. Амплитуда комплексов QRS в отведении I мала, ось QRS во фронтальной проекции расположена под углом +90°. В прекордиальных отведениях наблюдается слабое нарастание зубца R, с отношением R/S в отведениях V5 и V6 6 также мала.
Рисунок 6 — Электрокардиограмма у пациентов с хроническими неспецифическими заболеваниями легких
Фармакотерапия при хроническом легочном сердце у детей
По мере нарастания сердечной недостаточности шейные вены выглядят резко набухшими. При этом шейные вены набухают лишь при выдохе из-за повышения внутригрудного давления и затрудненного притока крови к сердцу. Печень при легочном сердце увеличивается пропорционально степени правожелудочковой недостаточности. При выраженной правожелудочковой декомпенсации надавливание на область печени усиливает набухание шейных вен (гепато-югулярный рефлюкс).
Отеки — безусловный признак правожелудочковой недостаточности кровообращения при хронических заболеваниях легких. В диагностике легочного сердца существенную помощь оказывают инструментальные методы исследования.
Диагностическая ценность электрокардиографии при легочном сердце зависит от выраженности изменений в легких и вентиляционных нарушений. Более ценно ЭКГ-обследование при сосудистых заболеваниях легких, поражениях интерстициальной ткани. При легочном сердце, развившемся вследствие хронического бронхита, эмфиземы легких, электрокардиографические диагностические признаки встречаются редко — в результате ротации и смещения сердца, увеличения расстояния между электродами и поверхностью сердца и ряда других причин.
При электрокардиографической диагностике хронического легочного сердца выделяют прямые и косвенные признаки гипертрофии правого желудочка. К косвенным критериям гипертрофии правого желудочка при легочном сердце у детей относятся: отрицательные зубцы Т в отведениях V1 -V3 и изменение соотношения R/S в грудных отведениях, отклонение электрической оси сердца вправо более 110 0. P-pulmonale в отведениях II, III, aVF, блокада правой ножки пучка Гиса. К прямым признакам легочного сердца относят: при отсутствии блокады правой ножки пучка Гиса — зубец R в отведении V1 более 7 мм или в сумме с зубцом S в отведении V5 более 10,5 мм, желудочковый комплекс формы QR в отведении V1. В большинстве случаев
ЭКГ-диагностика хронического легочного сердца основывается на косвенных признаках, но высокая достоверность достигается при сочетании их хотя бы с одним из прямых признаков гипертрофии правого желудочка [Арсеньев Ф.В. Школовой С.В. 1989; Меиманалиев Т.С. и др. 1990; Яковлев В.А. идр. 1990; ЯнушкевичусЗ.И. идр. 1990; Евдокимов В.Г. и др. 1999; Incalzi R.A. etal. 1999; Ye С. Rabinovitch М. 1992; Замотаев И.П. 1978]. Эхокардиография позволяет обнаружить увеличение размеров полости и гипертрофию миокарда правого желудочка, утолщение и парадоксальное движение межжелудочковой перегородки, расширение легочного ствола.
С помощью допплер-эхокардиографии определяют показатели легочного артериального давления, величину клапанных регургитаций. Этот метод имеет существенные преимущества в диагностике легочной гипертензии перед сложными инвазивными и неинвазивными методами. Последние (кардиография правого желудочка, поликардиография, реопульмонография) обладают низкой чувствительностью и специфичностью и пригодны только для весьма отдаленного суждения о наличии легочной гипертензии.
Допплер-эхокардиография позволяет провести количественную и качественную оценку легочной гипертензии. Наиболее информативным показателем является время ускорения потока крови в легочной артерии. Данный показатель определяется как время от начала тока крови в легочную артерию до пикового потока. Время ускорения тока крови в легочной артерии имеет тесную обратную корреляцию с систолическим и средним артериальным давлением в легочной артерии. Наряду с оценкой легочного кровотока, допплер-эхокардиография позволяет выявить трикуспидальную недостаточность, которая может не определяться аускультативно [Yu С.М. Sanderson J.E. Chan S. Yeung Y.P. Woo K.S. 1996].
Существуют косвенные методы измерения давления в малом круге. Один из них основан на определении изменений кровотока в легких с помощью реографии. Другой основан на одновременной записи и соотношении элементов флебограммы с шейных вен и фонокардиографии.
При рентгенографии легких выявляются специфические для основного заболевания признаки. При хроническом легочном сердце на рентгенограмме определяется выбухание дуги легочной артерии. Легочный рисунок обеднен по периферии. Расширен контур правого желудочка, правый атриовазальный угол приподнят, наибольшая выпуклость тени правого желудочка примыкает к диафрагме.
Томография помогает дифференцированно оценить состояние легочных артерий и вен. При легочном сердце обычно отмечается увеличение ширины междолевой части правой легочной артерии. При легочном сердце наблюдаются выраженные изменения функции внешнего дыхания по обструктивному, рестриктивному или смешанному типам, жизненная емкость легких обычно снижена.
Иногда при подозрении на легочное сердце требуется катетеризация правых отделов сердца и легочной артерии. При этом, как правило, выявляют гипертензию в легочном стволе, нормальное давление в левом предсердии и классические гемодинамические признаки недостаточности правого желудочка.
Ангиография применяется для исключения сосудистых аномалий легких. Ранняя диагностика легочного сердца может способствовать своевременному применению гипотензивных средств для малого круга кровообращения и тем самым предупредить или замедлить переход компенсированного легочного сердца в состояние декомпенсации. Фармакотерапия при хроническом легочном сердце складывается из мероприятий, направленных на лечение основного заболевания, борьбу с бронхолегочной инфекцией, восстановление бронхиальной проходимости, а также на устранение дыхательной недостаточности и снижение давления в легочной артерии.
По современным представлениям дыхание воздухом с повышенным содержанием кислорода ведет к значительному снижению давления в легочной артерии, частоты сердечных сокращений, общего легочного и легочно-артериолярного сопротивления, увеличению фракции выброса правого желудочка. Если гипоксемия сохраняется или усиливается, несмотря на лечение, назначается длительная оксигенотерапия, проводимая сначала в стационаре, а затем на дому. При высокой легочной гипертонии проводят низкопоточную оксигенотерапию [Палеев Н.Р. и др. 1987]. Она показана при тяжелой форме хронического легочного сердца, сопровождающейся постоянной гипоксемией с насыщением артериальной крови менее 80%. Оксигенотерапия не менее 15 ч в сутки преимущественно в ночное время при концентрации кислорода 28-34% со скоростью подачи 1-2 л/мин специальными аппаратами в течение ряда месяцев может уменьшить давление в легочной артерии на 20-30%. К концу курса лечения у больных значительно уменьшается гипоксемия (Ра02 увеличивается на 13-17%, заметно уменьшается гиперкапния (РаС02 — на 12-16%) [Bardsley R, Evely R. Howard P. 1986].
Оксигенотерапия в комплексном лечении может оказаться эффективной. Вместе с тем, нельзя забывать об опасности лечения кислородом больных с гиперкапнией. У этих больных чувствительность дыхательного центра к С02. его основному гуморальному раздражителю, резко снижается, но стимулирующее дыхательный центр действие гипоксемии может сохраняться длительно. Оксигенотерапия, устраняя или уменьшая гипоксемический стимул дыхания, ведет к усилению гиповентиляции и усугублению гиперкапнии. В связи с этим оксигенотерапия при наличии гиперкапнии может проводиться лишь при условии тщательного врачебного наблюдения и контроля за показателями кислотно-щелочного состояния. Рекомендуется 30 % концентрация кислорода во вдыхаемом воздухе с постепенным (в течение 1 ч или даже нескольких дней) повышением ее до 50%. При гиперкапнии предпочтительна прерывистая ингаляция кислорода [Палеев Н.Р. и др. 1987].
Важное место в лечении больных хроническим легочным сердцем отводится препаратам, снижающим давление в малом круге кровообращения. Среди применяемых для этих целей лекарственных средств, одним из самых старых, успешно прошедших испытание временем является теофиллин (табл. 21-1). Широко применяют эуфиллин, который оказывает бронходилатирующее действие и снижает давление в малом круге кровообращения. Как установлено, эуфиллин снижает тонус легочных сосудов, уменьшает их вазоконстрикторный ответ на гипоксию, понижает сопротивление кровотоку в легких и давление в легочной артерии и увеличивает минутный объем сердца. При назначении эуфил-лина больным эмфиземой легких и легочным сердцем было констатировано снижение общего легочного сопротивления в среднем на 24%, систолического и среднего давления в легочной артерии — на 13%, увеличение минутного объема сердца — на 29% главным образом за счет возрастания ударного объема и усиления работы правого желудочка на 37% [Палеев Н.Р. и др. 1987]. Больным с транзиторной легочной гипертензией назначают при обострении бронхолегочного заболевания эуфиллин.
Лёгочное сердце — клинические проявления, лечение и профилактика
Большая медицинская энциклопедия
Авторы: В. Н. Галанкин, Н. М. Мухарлямов, И. Х. Рабкин.
Острое лёгочное сердце при тромбоэмболии лёгочных артерий проявляется быстро прогрессирующей недостаточностью правого желудочка на фоне явной лёгочной артериальной гипертензии. Характерны:
- выраженная одышка;
- диффузный цианоз;
- набухание шейных вен;
- видимая пульсация грудной стенки и (или) подложечной области.
Глубокая пальпация под мечевидным отростком выявляет нередко упругий напряжённый толчок правого желудочка сердца. При перкуссии выявляется расширение границ относительной сердечной тупости вправо. Характерна тахикардия с числом сердечных сокращений более 100 в минуту. Нередко определяется маятникообразный ритм звучания сердечных тонов. Второй тон сердца усилен, отмечается резкий его акцент над лёгочной артерией.
Артериальное давление. как правило, снижено, возможен коллапс.
Печень часто выступает из-под рёберной дуги, край её нередко болезнен. Иногда жалоба на боль в правом подреберье (в связи с острым растяжением капсулы печени) становится одной из доминирующих; возможны тошнота и рвота.
На ЭКГ определяются признаки перегрузки правого предсердия (высокие заострённые – «лёгочные» зубцы Р во II и III стандартных отведениях, преобладание положительной фазы зубца «P» в отведении V1 ) и правого желудочка, что проявляется отклонением электрической оси сердца вправо (более заметным при сравнении с ЭКГ, зарегистрированными до заболевания), появлением или увеличением зубцов R или R в однополюсных отведениях от правой руки и правых грудных, углублением зубцов S в левых грудных отведениях и смещением вниз сегмента «S-Т» в отведениях II, III, aVP. Изменения ЭКГ при остром лёгочном сердце вследствие тромбоэмболии лёгочной артерии (в частности, синдром SI QIII ) могут имитировать картину инфаркта миокарда задней стенки левого желудочка.
Изменения ЭКГ при лёгочном сердце могут быть обусловлены ротационными сдвигами сердца в связи с обусловленным основным заболеванием смещением диафрагмы, средостения, лёгких, крупных сосудов в грудной полости, «электрической изоляцией» сердца от передней поверхности грудной клетки чрезмерно вздутыми лёгкими при обструктивной эмфиземе, дистрофическими изменениями миокарда вследствие артериальной гипоксемии и хронической интоксикации и, наконец, собственно гипертрофией правых отделов сердца.
Выраженные изменения ЭКГ могут быть следствием тяжёлых прогрессирующих нарушений газового состава и кислотно-щелочного равновесия и сопряжённых с ними электролитных расстройств.
Патогенетическое лечение больных лёгочным сердцем состоит в лечении основного заболевания или его обострений, купировании дыхательной недостаточности и нарушений газообмена, ликвидации или уменьшении признаков сердечной недостаточности при декомпенсации.
В зависимости от формы основного заболевания применяют соответствующее лечение:
- При острой, рецидивирующей или хронической бронхолёгочной инфекции назначают антибактериальные средства;
- При бронхиальной обструкции – бронхорасширяющие препараты;
- При тромбозе или тромбоэмболии лёгочных сосудов – антикоагулянты и фибринолитики.
В большинстве случаев показана оксигенотерапия, а в более тяжёлых случаях – гипербарическая оксигенация.
Необходимо устранение неблагоприятных экзогенных факторов:
- отказ от курения;
- ограничение или прекращение контакта с промышленными вредностями;
- выявление аллергенов, предупреждение их дальнейшего поступления в организм и проведение необходимой гипосенсибилизирующей терапии и др.
При декомпенсированном лёгочном сердце применение ряда бронхолитиков (адреномиметиков, эуфиллина) ограничено; предпочтительно применение глюкокортикоидов, если они эффективны.
При лечении сердечными гликозидами и диуретиками необходимы постоянные наблюдения за динамикой состояния больных и гибкая тактика дозирования препаратов, так как толерантность к ним существенно изменяется при колебаниях степени нарушений газового состава крови и кислотно-щелочного равновесия.
Определённое значение в комплексном лечении больных с лёгочным сердцем имеют дыхательная гимнастика и массаж грудной клетки, а также обучение лиц, страдающих хроническими воспалительными заболеваниями органов дыхания, методам позиционного дренажа бронхов (постуральный дренаж).
Вопросы направления больных с лёгочным сердцем на санаторно-климатическое лечение решают в зависимости от нозологической формы основного заболевания, тяжести его течения и степени компенсации лёгочного сердца. Ежегодные повторные курсы санаторно-климатического лечения (в санаториях Крыма, Кисловодска, степной зоны или чаще на местных климатических курортах) рассматривают как один из методов повышения неспецифической резистентности организма и предупреждения обострений бронхолёгочного воспалительного процесса.
Профилактика
Профилактика сводится прежде всего к предупреждению воспалительных заболеваний бронхолёгочного аппарата. Эта проблема тесно связана с организацией гигиенических мероприятий по очистке воздуха на предприятиях и в промышленных центрах, повышением резистентности организма к острым респираторным заболеваниям, проведением планомерной борьбы с курением и т. д.
На фоне уже сформировавшегося лёгочного сердца необходимы тщательное диспансерное наблюдение, своевременная диагностика и лечение обострений бронхолёгочного инфекционного процесса или тромбоэмболических осложнений, нормализация газообмена и бронхиальной проходимости, ограничение физической нагрузки и рациональное трудоустройство больных.
Большая медицинская энциклопедия 1979 г.