Сердечная недостаточность
Понедельник, 22 апреля 2013 г.

Сердечная недостаточность, которая в медицине классифицируется не как самостоятельное заболевание, а лишь как синдром, является комплексом расстройств, спровоцированных ухудшением сократительной способности миокарда, т.е. сердечной мышцы
Из-за нарушения насосной функции сердца в сосудистом русле и в органах наблюдается застой крови и главный человеческий «двигатель» уже не в состоянии в абсолютном объеме обеспечить организм необходимым количеством крови. Как результат данный синдром влечет снижение доставки кислорода и важных питательных веществ ко всем клеткам организма — по этой причине нарушается функционирование всех систем.
Недооценивать сердечную недостаточность — то же самое, что играть с огнем. Именно это грозное состояние во многих случаях становится причиной смерти, а также снижает качество жизни больного не менее чем на 80% (таковы результаты изучений американских исследователей).
Сердечная недостаточность всегда развивается на фоне неблагоприятного здоровья сердечнососудистой системы. Это состояние считается одним из самых частых и рискованных осложнений патологии сердца и сосудов. Стоит отметить, что человеческое сердце обладает немалым функциональным резервом и «капитулирует» лишь тогда, если этот резерв исчерпывается до дна. Поэтому сердечная недостаточность «всплывает» уже, когда наш основной «мотор» изо всех сил подает сигнал «sos». Зачастую данную патологию вызывают инфаркт миокарда (поскольку в этом случае часть сердечной ткани отмирает и зарубцовывается), а также недостаточность снабжения миокарда и ишемическая болезнь сердца. К ослаблению сердечной мышцы может привести и артериальная гипертония: ведь для движения крови по сосудам, которые спазмируются, сердцу необходимо выкладываться с большей силой, из-за чего его левый желудочек увеличивается в размерах, а миокард заметно ослабевает. Нередко развитие сердечной недостаточности становится последствием аритмии, кардиомиопатии и пороков клапанов сердца. А в некоторых случаях снижение работы миокарда вызвано ревматическим заболеванием, внутренними воспалительными процессами и даже токсическими или алкогольными поражениями.
Классификация
По мере динамики своего развития синдром сердечной недостаточности может приобретать несколько этапов. Как правило, одна стадия этого состояния переходит в другую довольно неспешно, при этом наблюдаются изменения в структуре сердечной ткани.
Первая стадия отличается увеличением нагрузок на левый желудочек сердца. В таких условиях он утолщается и увеличивается, хотя пока еще сохраняет способность прокачать необходимый объем крови. Но по прошествии определенного времени сосуды теряют возможность подпитывать гипертрофированный миокард: с этого процесса и начинается постепенное отмирание ослабевших тканей. Следующий этап считается основным. При нем происходит нарушение нормальной возможности сокращения сердечной мышцы и уменьшается сердечный выброс.
На всех стадиях сердечной недостаточности человеческий организм старается защитить сердце от упадка сил. Это происходит различными путями: от изменений в гормональном фоне до перестройки в работе легких, почек и иных важных органов. Но все же сердечной мышце присуще такое качество как изнашивание, и когда она «стаптывается» буквально до дыр, то у больного и обнаруживают сердечную недостаточность.
Что же касается официальной классификации этого синдрома, то сегодня в мире используют ту типологию, которая была предложена еще в 1928 году Нью-Йоркской ассоциацией кардиологов. Согласно ей, пациентов с сердечной недостаточностью разделяют на 4 функциональных класса:
1 Класс. Больные пока не испытывают какие-либо ограничения в физической активности. Обыкновенные нагрузки не вызывают слабость, нарушения сердцебиения, одышку и боли в сердце.
2 Класс. Пациенты уже вынуждены несколько ограничивать физические нагрузки, поскольку ощущение комфорта им характерно лишь в состоянии покоя, а выполнение типичной физической деятельности провоцирует одышку, слабость и аритмию.
3 Класс. Такие больные существенно ограничивают физические нагрузки, так как последние вызывают не только слабость и одышку, но и приступы стенокардии.
4 Класс. Пациенты частично или полностью теряют работоспособность. Боль в груди и дискомфорт беспокоят даже в минуты отдыха и покоя.
Клиническая картина
Данный синдром проявляется замедлением скорости общего кровотока: сердце начинает меньше выбрасывать крови, а в его камерах повышается давление. Излишний объем крови, который «не обработало» сердце, начинает собираться в определенных участках тела, главным образом в брюшной полости и венах ног.
Самыми первыми признаками сердечной недостаточности считаются общая слабость и достаточно быстрая утомляемость. Поскольку сердцу не по силам справиться со всем потоком циркулирующей крови, то избыток жидкости начинает скапливаться в разных тканях тела, в частности в печени, легких, икрах, ступнях, животе и бедрах. Из-за повышенного давления и излишка жидкости в легких нарушается дыхание: оно учащается в результате низкой концентрации в крови кислорода, которому трудно пробраться в капилляры через отекшие легкие. Очень часто больные пробуждаются среди ночи от резких приступов удушья. Кстати, из-за проблем с дыханием американский президент Рузвельт, страдавший сердечной недостаточностью, вынужден был длительное время спать сидя в своем кресле.
Однако выходящая из кровяного русла жидкость стимулирует не только учащенное дыхание и беспокойный сон. Пациенты с сердечной недостаточностью также быстро набирают вес, у них постоянно холодные руки и ноги, а в крайних случаях развивается весьма опасное состояние — асцит, т.е. скапливание большого количества жидкости в брюшной полости.
Прогноз и лечение
Около 50% пациентов живут с сердечной недостаточностью свыше 5 лет. Правда, прогноз в каждом случае индивидуален и обусловлен степенью патологии и сопутствующих заболеваний, возрастом и образом жизни больного. При лечении сердечной недостаточности преследуются три главные цели: улучшение работы левого желудочка, восстановление трудоспособности и повышение качества жизни.
Ключевым в терапии сердечной недостаточности считается лечение того заболевания, которое спровоцировало данный синдром. Не существует ни одного лекарственного средства, которое работало бы на устранение лишь симптомов сердечной недостаточности, все препараты успешно применяются и при иных болезнях сердца. Но все же при этом диагнозе есть ряд своих рекомендаций.
Первая задача медикаментозного курса состоит в борьбе с отеками. В этих целях незаменимы диуретики, т.е. мочегонные средства, которые используются и в плановой схеме лечения, и при обострении состояния.
Вторая цель терапии заключается в улучшении обменных процессов в сердце, а также в снижении его потребностей в кислороде. С данной задачей отлично справляются такие группы медикаментов как ингибиторы и антагонисты кальция.
И, наконец, третья цель охватывает профилактику тромбозов, для чего назначаются в основном аспириновые средства (особенно если в роли провоцирующего фактора сердечной недостаточности выступает ишемическая болезнь сердца).
Стоит заметить, что эффект от лечения данного синдрома может запросто сойти на нет, если пациент не будет следить за водным обменом и соблюдать диету. В первую очередь, больной обязан ограничить количество соли в ежедневном рационе до 3 г в сутки, а еще лучше — и вовсе отказаться от употребления рассыпчатой «белой смерти». Продукты должны быть легко усвояемыми, нужно отказаться от жиров животного и растительного происхождения. Количество выпиваемой жидкости не может превышать 2 литров в сутки вне стадии обострения и 1,5 литра при появлении отеков.
- Хроническая сердечная недостаточность — симптомы, лечение, профилактика.
Важнейшим условием успешного лечения сердечной недостаточности является правильная диагностика основного заболевания, приведшего к недостаточности. и соответствующее его лечение. В лечении собственно.
-
Сердечная недостаточность — Википедия
Сердечная недостаточность — комплекс расстройств, обусловленных, главным образом, понижением сократительной способности сердечной мышцы. В случае неоказания медицинской помощи возможен летальный.
- Острая сердечная недостаточность, сердечно -сосудистая недостаточность.
Международная награда «EUROPEAN QUALITY» («Европейское качество») за высокое качество услуг по европейским стандартам за 2010 г. Главная->Кардиология->Сердечн ая недостаточность — Сердечно -сосудистые.
-
Сердечная недостаточность — Симптомы и лечение
Сердечная недостаточность — состояние, связанное с тем, что сердце не справляется со своими функциями насоса, обеспечивающего нормальное кровообращение. При сердечной недостаточности сердце не.
-
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. лечение, описание, симптомы, осложнения.
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ — патологическое состояние, при котором сердечный выброс не соответствует потребности организма вследствие снижения насосной функции сердца. Причиной могут быть перегрузка.
-
Сердечная недостаточность. симптомы, лечение сердечной недостаточности.
Сердечная недостаточность (СН) – это клинический синдром, возникающий по причине снижения сократительной функции сердца, и как следствие заболеваний, протекающих с перегрузкой отделов сердца.
-
Сердечная недостаточность — Сердечно -сосудистая недостаточность.
Сердечная недостаточность — патологическое состояние, обусловленное неспособностью сердца обеспечивать адекватное кровеснабжение органов и тканей при нагрузке, а в более тяжелых случаях и в покое.
-
Сердечная недостаточность. Лечение сердечной недостаточности.
Сердечная недостаточность — серьезное осложнение при заболеваниях сердечно -сосудистой системы. Это неспособность сердца справляться с полным объемом предъявляемой ему нагрузки. Она представляет.
-
Сердечная недостаточность. проявление сердечной недостаточности.
Сердечная недостаточность — патологическое состояние, обусловленное несостоятельностью сердца как насоса, обеспечивающего адекватное кровообращение. Она является проявлением и следствием.
-
Сердечная недостаточность. симптомы, лечение.
Сердечная недостаточность (застойная сердечная недостаточность ) — состояние, при котором сердечно -сосудистая система не обеспечивает нормальные потребности организма в кислороде и питательных.
-
Сердечная недостаточность. симптоматика, лечение, рекомендации.
Сердечная недостаточность. — патологическое состояние, при котором снижается сократительная способность сердечной мышцы. Это не самостоятельное заболевание сердца, а следствие, осложнение, к которому.
-
Сердечная недостаточность — Медицина для всех
Сердечная недостаточность — это синдром, характеризующийся неспособностью сердца перекачивать количество крови, необходимое для нормального кровоснабжения тканей и органов. Существует множество.
-
Сердечная недостаточность. вопросы и ответы — Основные сведения.
Сердечная недостаточность — это распространенное, прогрессирующее и часто неизлечимое заболевание. Понимание ситуации, соблюдение рекомендаций врача и изменение некоторых привычек могут значительно.
- Острая сердечная недостаточность Vetmedin купить Ветмедин купить.
Cердечная недостаточность — состояние, при котором сердечный выброс не обеспечивает метаболических потребностей организма. Сердечная недостаточность — основное проявление практически всех болезней.
-
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Сердечная недостаточность — Элитное лечение в Европе — КАРДИОЛОГИЯ — EURODOCTOR.ru -2005 — Хроническая сердечная недостаточность это одно из самых частых осложнений болезней сердечно -сосудистой системы.
- Как вылечить сердечную недостаточность | Как вылечиться
Сердечная недостаточность всегда является следствием других болезней, состояние сердечной недостаточности не является самостоятельной болезнью. Если браться за лечение сердечной недостаточности. то.
-
Сердечная недостаточность – симптомы, причины, лечение.
Описание: Сердечная недостаточность — это патологическое состояние, при котором сердечный выброс не соответствует потребности организма вследствие снижения насосной функции сердца. Симптомы Сердечной.
-
Сердечная недостаточность. причины, симптомы и лечение
Острая сердечная недостаточность – развивается очень быстро (от нескольких минут до нескольких часов). Проявляется в виде отека легких, сердечной астмы и кардиогенного шока.
-
Сердечная недостаточность — БСЭ — Яндекс.Словари
См. также Сердце, Сердечно -лёгочная недостаточность, Сердечно -сосудистые средства — Сердечная астма — Сердечник — Сердечная недостаточность в словарях: Бородулин В.И. Ланцман М.Н.
-
Сердечная недостаточность у собак и кошек
Наряду с сердечной недостаточностью может возникать недостаточность кровообращения и по причинам изменения тонуса сосудов и связанным с последним перераспределением крови, изменения ее.
Сердечная недостаточность
Сердечная недостаточность — патологическое состояние, обусловленное неспособностью сердца обеспечивать адекватное кровеснабжение органов и тканей при нагрузке, а в более тяжелых случаях и в покое.
В классификации, принятой на XII съезде терапевтов (1935 г.), С. н. и сосудистая недостаточность выделены как две самостоятельные формы недостаточности кровообращения. По темпам развития и течению С. н. подразделяют на острую и хроническую, по преимущественному значению недостаточности какого-либо из желудочков сердца — на левожелудочковую, правожелудочковую и тотальную. Иногда выделяют также предсердную С. н. (при стеноз ах атриовентрикулярных отверстий). В течении недостаточности кровообращения при хронической С. н. выделяют 3 стадии: I стадия (начальная) проявляется одышкой, тахикардией, утомляемостью только при физической нагрузки; II стадия характеризуется застоем в малом и (или) большом круге кровообращения и нарушениями функций органов вначале мало выраженными, в основном при нагрузке (стадия IIА), а затем устойчивыми признаками значительных нарушений гемодинамики и водно-электролитного обмена, сохраняющимися в покое (стадия IIБ); III стадия, или дистрофическая, характеризуется тяжелыми нарушениями гемодинамики, обмена веществ и функций всех органов с развитием в них необратимых морфологических изменений.
Этиология и патогенез . В основе С. н. могут быть ослабление функции сократимости миокарда при первичном его поражении (первично-миокардиальная С. н.) или в связи с перегрузкой сердца объемом крови либо давлением; ограничение растяжимости камер сердца в диастолу вследствие поражения других оболочек сердца (так называемая диастолическая, или рестриктивная, С. н.); поражения клапанов или дефекты перегородок сердца, снижающие эффективность деятельности сердца как насоса даже при усиленных сокращениях его камер. Последний механизм может иметь ведущее значение в патогенезе С. н. при врожденных и приобретенных пороках сердца (см. Сердце . Пороки сердца приобретенные ), но при них обычно ослабляется и сократительная функция миокарда вследствие его дистрофии от гиперфункции в связи с перегрузкой камер сердца объемом крови (при клапанной недостаточности и внутрисердечных шунтах) или давлением (при клапанных стеноз ах). Причиной диастолической С. н. обычно бывают приводящие к ригидности стенок сердца фибропластический эндокардит, выпотной и слипчивый перикардит . в сочетании со снижением сократительной функции миокарда диастолическая С. н. характера для амилоидоз а сердца, гипертрофической кардиомиопатии. Снижение сократительной функции миокарда вследствие перегрузки давлением наблюдается кроме клапанных стеноз ов при артериальной гипертензии в большом круге кровообращения (перегрузка левого желудочка), что характерно для развития недостаточности кровообращения в поздних стадиях гипертонической болезни и при кардиальных гипертонических кризах . гипертензивных криз ах при феохромоцитоме (см. Хромаффинома ) и др. либо в малом круге (перегрузка правого желудочка) при заболеваниях, сопровождающихся формированием легочного сердца . Причиной первично-миокардиальной С. н. являются миокардит . кардиомиопатии . миокардиодистрофия различной этиологии, дегенеративные изменения миокарда при амилоидозе . гемохроматозе, поражения миокарда при ишемической болезни сердца . Своеобразной формой является аритмогенная С. н. при которой миокард, клапаны и состояние стенок сердца могут обеспечивать нормальное кровоснабжение тканей, но насосная функция сердца снижена из-за нарушения ритма или темпа его сокращений, обусловленного либо заболеванием самого сердца, либо экстракардиальной патологией. Такое происхождение может иметь С. н. при выраженной брадикардии . в т.ч. обусловленной блокадой сердца . пароксизмальной тахикардии . тахисистолической форме мерцательной аритмии .
Гемодинамически С. н. проявляется в одних случаях преимущественно снижением массы и скорости сердечного выброса (в сравнении с должными), что приводит к уменьшению объемной скорости кровотока в тканях, в других — преимущественно застоем крови и повышением давления в венах малого (при левожелудочковой С. н.) или большого (при правожелудочковой С. н.) круга кровообращения — так называемая застойная С. н. при которой не только замедляется кровоток в тканях, особенно удаленных от сердца (что проявляется акроцианозом, похолоданием конечностей), но и нарушается режим фильтрационного обмена веществ, в т.ч. электролитов и воды, между тканями и кровью в капиллярах, приводя к формированию отеков. В большинстве случаев застойная С. н. и снижение сердечного выброса сочетаются. Следствием снижения кровотока в органах и тканях является их гипоксия . нарушающая функции клеточных мембран и порождающая дефицит энергетического обеспечения жизнедеятельности клеток. В результате в органах и тканях развиваются процессы дистрофии и склероз а; функции органов существенно нарушаются.
На начальных этапах развития С. н. нарушение сократимости миокарда или перегрузка одной или нескольких сердечных камер приводят к мобилизации трех главных компенсаторных механизмов, позволяющих поддерживать насосную функцию сердца: согласно закону Франка — Старлинга, увеличение растяжения саркомеров сердца (при дополнительной нагрузке объемом) приводит к повышению сократимости; происходит увеличение выброса катехоламинов адренергическими сердечными нервами и надпочечниками, что усиливает сокращения миокарда и повышает темп сердечных сокращений при одновременной активации липолиза вследствие возбуждения b -адренорецепторов; развивается компенсаторная гипертрофия миокарда. Кроме того, в компенсации С. н. принимают участие сосудистые реакции, направленные на централизацию кровообращения при снижении сердечного выброса и на перераспределение крови в венозных депо при повышении давления в правых отделах сердца (см. Сердечно-сосудистая система ).
Происхождение одного из ранних симптомов С. н. — тахикардии связано с рефлекторной активацией симпатоадреналовой системы с рецепторов правого предсердия и полых вен при повышении в них давления (рефлекс Бейнбриджа) или с барорецепторов каротидного синуса, реагирующих на снижение сердечного выброса. По мере истощения компенсаторных резервов и нарастания энергетического дефицита в миокарде уменьшаются запасы норадреналина, плотность b -адренорецепторов, активность миозиновой АТФ-азы, ухудшается доставка кальция в саркоплазматический ретикулум.
Активация альдостерона, приводящая к задержке соли и жидкости, способствует увеличению давления заполнения желудочков, но при декомпенсации сердечной деятельности становится одним из патогенетических механизмов стабилизации отеков. В развитии последних при сердечной недостаточности немалое значение имеют снижение кровотока в почках и гипоксия почечных канальцев, возникновение дис- и гипопротеинемии вследствие прогрессирующей при С. н. дистрофии всех органов, в т. ч. печени (особенно при застойных ее изменениях и формировании так называемого кардиогенного цирроз а печени)
Патогенез одышки — одного из характерных проявлений С. н. — зависит от характера гемодинамических нарушений. В одних случаях ведущее значение имеют нарушения центральной регуляции дыхания, в других — изменения гемодинамики в малом круге кровообращения, а при значительном асцит е у больных с правожелудочковой С. н. — нарушения механики дыхания из-за повышения внутрибрюшного давления (см. Одышка ).
Клиническая картина. Острая левожелудочковая С. н. проявляется сердечной астмой и отеком легких . острая правожелудочковая С. н. — болью в правом подреберье, резко выраженной тахикардией, набуханием шейных вен, похолоданием конечностей, акроцианозом. Основными симптомами хронической С. н. являются зависящие от нагрузки одышка, тахикардия. акроцианоз, а также отеки, нарушение функций различных органов.
При недостаточности кровообращения I стадии тахикардия и одышка появляются при повышенной, но привычной для больного нагрузке. Больные жалуются на сердцебиение и ощущение нехватки воздуха при ускорении ходьбы, подъемах по лестнице, переноске небольших тяжестей; по окончании нагрузки темп сокращений сердца и дыхание нормализуются через несколько минут. Осмотр больного, пальпация и выслушивание органов позволяют определить признаки заболевания сердца (например, обнаружить клапанный порок), но признаки собственно С. н. при обследовании больного в покое не определяются. Объективным подтверждением ее наличия может быть появление видимой одышки (учащенное и углубленное дыхание) и тахикардии после выполнения больным 5—10 приседаний в среднем темпе.
С переходом недостаточности кровообращения во II стадию толерантность больных к физической нагрузке еще более снижается. Тахикардия и одышка ограничивают ходьбу в нормальном или даже сниженном темпе, возникают при нагрузке, связанной с самообслуживанием, а в последующем и в покое. У больных с левожелудочковой С. н. в этой стадии нередко появляются одышка в горизонтальном положении тела, исчезающая в положении сидя или стоя — ортопноэ (см. Одышка ), непродуктивный кашель (эквивалент одышки); при нагрузке, лихорадке, подъеме АД возможно возникновение сердечной астмы и отека легких. Больные с правожелудочковой С. н. в этой стадии нередко жалуются на ощущение тяжести в эпигастральной области, утомляемость, появление пастозности или отека стоп и голеней вначале к концу дня с исчезновением их к утру, а затем (в стадии IIБ) — на постоянные отеки. Появлению отеков предшествует никтурия . а по мере их нарастания стойко снижается суточный диурез . У больных с первично-левожелудочковой (или левопредсердной) С. н. в стадии IIБ, как правило, имеются и признаки правожелудочковой недостаточности, то есть С. н. становится тотальной. При обследовании больных с недостаточность ю кровообращения II стадии всегда, независимо от этиологии С. н. перкуторно определяется расширение границ относительной сердечной тупости вследствие дилатации камер сердца и в большинстве случаев обнаруживаются признаки гипертрофии левого (усиленный приподнимающий верхушечный толчок) или правого (появление сердечного толчка, упругой пульсации под мечевидным отростком) желудочков. У больных с левожелудочковой С. н. в легких выслушивается жесткое дыхание, иногда влажные хрипы, локализация которых может изменяться через несколько минут после изменения положения тела больного (например, когда больной, лежащий на спине, поворачивается на правый бок); над легочным стволом во всех случаях отмечается усиление и акцент II тона сердца. Правожелудочковая С. н. в этой стадии объективно проявляется похолоданием кистей и стоп больного, наличием акроцианоза, набухлостью шейных и периферических вен, видимыми отеками стоп и голеней, увеличением печени, край которой при пальпации несколько утолщен и уплотнен. При надавливании на печень больного ладонью нередко отмечают дополнительное набухание шейных вен (гепатоюгулярный рефлюкс). Периферические отеки становятся видимыми после задержки в организме более 4 л внеклеточной жидкости (скрытые отеки). Отеки обычно симметричны и расположены в нижних частях тела (голени, стопы), где венозное давление достигает наивысших значений. У лежачих больных отеки чаще формируются в области крестца.
В III стадии недостаточности кровообращения отмечается прогрессирование гемодинамических нарушений и развивается склероз органов, подверженных венозному застою. Наблюдается выраженное похудание больных, иногда кахексия. Отеки носят генерализованный характер (анасарка) и распространяются на бедра, переднюю брюшную стенку, поясницу, половые органы. Длительно существующие отеки приводят к пигментации, покраснению и отвердению кожи нижних конечностей. Появляются асцит и нередко гидроторакс (скопление отечной жидкости в плевральной полости), чаще правосторонний. При значительном асцит е и гидротораксе одышка приобретает инспираторный характер. Нижние границы легких определяются на 2—3 межреберья выше, чем в норме; в нижних отделах выслушиваются влажные мелко- и среднепузырчатые хрипы трескучего тембра на фоне жесткого дыхания (над областью гидроторакса дыхание ослаблено); в ряде случаев — сухие жужжащие хрипы (признак застойного бронхит а). У большинства больных (за исключением страдающих констриктивным перикардит ом) выявляется кардиомегалия. Изменения тонов сердца и наличие шумов соответствуют имеющемуся клапанному пороку (его аускультативные признаки при выраженной С. н. могут ослабевать), а при отсутствии органических изменений клапанов I тон сердца обычно становится глухим, нередко определяется ритм галопа (см. Галопа ритм ), появляется систолический шум относительной недостаточности митрального или трикуспидального клапанов. Часто возникают аритмии сердца; у многих больных в этой стадии С. н. определяется постоянная форма мерцательной аритмии. Длительная застойная С. н. приводит к нарушению функции желудочно-кишечного тракта, что проявляется снижением аппетита, тошнотой, метеоризм ом. При пальпации живота возможна болезненность в эпигастральной области (застойный гастрит ), определяется увеличенная печень с плотным краем, который обычно закруглен, но может быть заостренным, при выраженном, так называемом кардногенном, цирроз е печени, что обычно сочетается с наличием признаков значительной портальной гипертензии . Больные выделяют мочу малыми порциями, концентрированную, при ее лабораторном исследовании обычно обнаруживают белок (застойная протеинурия).
Диагноз хронической С. н. устанавливают на основании всей совокупности ее клинических проявлений, т.к. ни один из отдельных ее симптомов не является строго специфическим (тахикардия может быть следствием разных болезней, одышка — легочной, отеки — почечными и т.д.). Относительно специфичен для правожелудочковой С. н. акроцианоз, но и этот поздний симптом в ряде случаев приходится дифференцировать с особенностями проявления диффузного цианоза . В то же время каждый из основных симптомов имеет при С. н. специфические черты. Так, одышка в типичных случаях имеет характер полип ноэ, не является экспираторной (как в большинстве случаев легочной одышки) и становится инспираторной только при выраженном асцит е или (и) наличии гидроторакса. При недостаточности кровообращения II стадии сердечное происхождение одышки подтверждается данными рентгенологического исследования легких, корни которых становятся расширенными, мало структурными, вены расширенными, появляются линии Керли. Ортопноэ — высокоспецифический симптом левожелудочковой С. н. Отеки при С. н. имеют характер гипостатических: в отличие от отека при флемотромбозе конечностей отеки при С. н. симметричны, носят распространенный характер, в отличие от почечных отеков они «мягкие» (на месте надавливания на кожу пальцем длительно сохраняется ямка) и всегда сочетаются с системным повышением венозного давления. Для диагноза С. н. в ранней стадии ее развития достаточно установить явную связь тахикардии и одышки с физической нагрузкой, а также наличие болезни сердца, исключив легочную патологию. Тахикардия, возникающая при нагрузке в ранней стадии С. н. полностью исчезает после нескольких минут пребывания больного в покое (в отличие, например, от тахикардии при тиреотоксикоз е). Для установления и уточнения характера болезни сердца применяют при необходимости специальные методы исследования его морфологии и функции, в т.ч. обязательно электрокардиографию и рентгенологическое исследования, а по показаниям также эхокардиографию . реокардиографию . с помощью которых можно определить, в частности, снижение сердечного выброса, методы радионуклидной диагностики . ангиокардиографию (см. Ангиография ). Относительно ранними признаками правожелудочковой С. н. являются повышение венозного давления, измеряемого в локтевой вене, а также никтурия и появление скрытых стеков. Для выявления последних используют вариант строфантиновой пробы, предложенный Б.Е. Вотчалом: больного переводят на стандартную диету и взвешивают в течение 3 дней подряд, из которых 2 последние дня больному вводят внутривенно по 0,25 мг строфантина, не применяя мочегонных средств. Проба считается положительной, если в конце ее масса тела больного уменьшается не менее чем на 1,5 кг. Вспомогательное значение для ранней диагностики С. н. имеет фазовый анализ сердечного цикла (см Поликардиография ).
Лечение острой сердечной недостаточности см. Отек легких . Сердечная астма . При внезапной потере сознания, обусловленной остановкой или фибрилляцией желудочков сердца, проводят реанимационные мероприятия. Больного помещают на ровную твердую поверхность. Для обеспечения проходимости верхних дыхательных путей язык больного выводят наружу и ротовую полость очищают от слизи марлевыми тампонами. Голову максимально разгибают, выводя нижнюю челюсть вперед так, чтобы нижние резцы оказались впереди верхних, после чего начинают дыхание методом рот в рот (с частотой 12—15 выдохов в минуту) и проводят непрямой массаж сердца. При возможности искусственное дыхание делают с помощью маски и дыхательного мешка Амбу. Одновременно к больному вызывают бригаду скорой специализированной кардиологической помощи, которая по прибытии производит дефибрилляцию сердца разрядом 200—400 Дж и продолжает реанимационные мероприятия во время транспортировки больного в стационар.
Лечение хронической С. н. осуществляется комплексно с проведением по возможности этиологической терапии (например, хирургической коррекции порока сердца) и применением средств патогенетической и симптоматической терапии собственно С. н. Во всех случаях ограничив нагрузки так, чтобы они не вызывали одышки и ощущений сердцебиения; при недостаточности кровообращения II и III стадии назначают полупостельный и постельный режим. Показана диета с ограничением поваренной соли вплоть до полного ее исключения в отдельные дни, в связи с чем обычно снижается и потребление больным жидкости. Рацион питания обогащается белком, легко усвояемыми жирами и витаминами. Разовый прием пищи должен быть небольшим по объему, поэтому общее количество приемов пищи за сутки может достигать 5 раз. При резко выраженных отеках и малой эффективности мочегонной терапии в отдельные дни можно назначать специальную диету (например, молочную). Лекарственная терапия чаще всего включает применение кардиотонических средств (обычно сердечных гликозидов), мочегонных средств, а также периферических вазодилататоров или ингибиторов ангиотензинпревращающего фермента, снижающих гемодинамическую нагрузку на сердце. По показаниям назначают также противоаритмические средства . препараты калия.
При недостаточности миокарда вследствие миокардиотрофии от гиперфункции (недостаточность гипертрофированного сердца), также при тахисистолической форме постоянной мерцательной аритмии основное место в лечении больных с хронической С. н. занимают сердечные гликозиды . При этом коргликон и строфантин, вводимые внутривенно, используют только по ургентным показаниям (например, при развитии отека легких) или в начальный период насыщения сердечными гликозидами. Для постоянного (обычно пожизненного) приема назначают гликозиды пурпурной или шерстистой наперстянки, выбирая препарат с учетом его влияния на автоматизм и проводимость сердца. Стимулируя сократительную функцию миокарда препараты дигиталиса увеличивают сердечный выброс, уменьшают повышенное диастолическое давление в желудочках сердца и венозный застой, замедляют темп сокращений сердца (подавляя автоматизм синусового узла, а у больных с мерцанием или трепетанием предсердий вследствие угнетения атриовентрикулярной проводимости). Дигитализацию осуществляют быстрым, средним или медленным темпом. Быстрый темп предполагает достижение терапевтической полной дозы препарата в организме в течение первых суток с дальнейшим переходом на лечение поддерживающими дозами. Этот темп используют в неотложных случаях, причем предпочтение имеют препараты для внутривенного введения (например строфантин). Быструю дигитализацию желательно проводить под контролем динамики ЭКГ. Средний темп дигитализации предполагает достижение полной терапевтической дозы гликозида за 3 дня, медленный — за 5—6 дней. Медленный темп дигитализации наиболее удобен и безопасен для начала лечения сердечными гликозидами в условиях поликлиники. Если например, применяется дигоксин, его назначают по 0,25 мг 3 раза в день, ежедневно контролируя терапевтический эффект, и когда он достигнут, врач рассчитывает поддерживающую дозу для постоянного приема. Так, если эффект достигнут после 2 дней дигитализации, то при коэффициенте суточной элиминации дигоксина, принятом равным 0,2 (т.е. 20%), поддерживающая доза составляет 0,27 мг (т.е. практически 1 таблетка по 0,25 мг ), если после 5 дней — 0,5 мг (т.е. 2 таблетки). В процессе начальной дигитализации необходимо контролировать у больного появление симптомов возможной интоксикации гликозидами. Относительно ранними ее признаками могут быть отсутствие аппетита, тошнота, более поздними — рвота, разнообразные нарушения сердечного ритма и проводимости, например желудочковая экстрасистолия, бигеминия, атриовентрикулярная или синоатриальньная блокада, атриовентрикулярная или желудочковая тахикардия (характерны сочетания расстройств ритма и проводимости). Следует помнить, что одновременное применение таких препаратов, как хинидин, верапамил (изоптин) или амиодарон (кордарон), увеличивает концентрацию сердечных гликозидов и, следовательно, вероятность их передозировки. При появлении признаков дигиталисной интоксикации сердечные гликозиды немедленно отменяют; больному вводят унитиол, при экстрасистолии назначают соли калия, дифенин или лидокаин. При тяжелых проявлениях дигитальной интоксикации больного необходимо госпитализировать.
При неэффективности сердечных гликозидов в ряде случаев (преимущественно в неотложной практике) находят применение другие кардиотонические препараты дофамин, добутамин, амринон, милринон.
Мочегонные средства показаны при наличии отеков или выраженного застоя в легких. В последнем случае чаще всего применяют фуросемид. При лечении хронических отеков используют как отдельные мочегонные препараты, так и их комбинации, а также поочередное назначение разных по механизму действия средств. Применяют в комбинации с калийсберегающими препаратами (триамтерен, спиронолактон) дихлогиазид (50—300 мг в сутки), циклометиазид (1—3 мг ), при значительных отеках — фуросемид, этакриновую кислоту и различные сочетания мочегонных средств. Достигаемый иногда значительный положительный диурез (4—6 л ) неблагоприятно сказывается на самочувствии больного, вызывая выраженную общую слабость утомляемость, сонливость, различные проявления электролитных нарушений, и может способствовать развитию внутрисосудистого тромбоза . Поэтому дозы мочегонных средств подбирают в расчете на прирост диуреза примерно до 2 л. а частоту применения мочегонных средств по достижении стабильного эффекта определяют исходя из скорости нарастания отеков. Лучше всего рекомендовать больному приобрести напольные весы для ежедневного взвешивания (утром, натощак) и очередной прием мочегонных средств осуществлять после прироста массы тела на 1,5—2,5 кг .
Периферические вазодилататоры применяют с целью снижения нагрузки на сердце высоким периферическим сопротивлением и для снижения давления в легочных капиллярах. При выборе препарата исходят из подразделения периферических вазодилататоров на 3 группы: действующие на тонус вен — нитроглицерин,
нитросорбид, молсидомин; действующие на тонус артериол — фентоламин, апрессин; действующие одновременно на тонус вен и артериол — нитропруссид натрия, празозин, ингибиторы ангиотензинпревращающего фермента (каптоприл). Если С. н. характеризуется выраженным снижением сердечного выброса или имеется митральная либо аортальная регургитация, то применяют препарат из группы артериолярных вазодилататоров, при легочном застое назначают венодилататор, если же необходимо одновременно увеличить сердечный выброс и уменьшить давление в легочных капиллярах, используют препараты, действующие одновременно на артериальное и венозное русло, — празозин, каптоприл или апрессин в комбинации с нитросорбидом. Нитроглицерин отличается кратковременным действием (до 30 мин ), поэтому применяется в основном в ургентной практике. Нитросорбид назначают по 30—60 мг 2 раза в сутки (с интервалом 12 ч ), молсидомин (корватон) — по 8—12 мг в сутки. Апрессин при лечении больного в условиях поликлиники можно назначать по 20—40 мг 3—4 раза в день тщательно следя за темпом сердечных сокращений (возможна тахикардия ) и психическим статусом больного (описаны психоз ы как проявление побочного действия). Головная боль, которая нередко отмечается в начале применения препарата, при продолжении лечения обычно исчезает. Празозин назначают внутрь, начиная с дозы 0,5 мг перед сном (во избежание ортостатического коллапса), которую через несколько дней увеличивают до 6—8 мг в сутки (в 2—3 приема). При длительном лечении этим препаратом эффективность его снижается и возможна задержка жидкости в организме. Лечение каптоприлом начинают с разовой дозы 6,25—12,5 мг (во избежание резкого падения АД) с постепенным ее увеличением до 12,5—25 мг. в подобранной дозе препарат рекомендуют принимать 3 раза в сутки (через каждые 8 ч ). Из побочных действий каптоприла наиболее вероятна кожная сыпь и потеря вкусовых ощущений; препарат способен вызывать гломерулопатию, проявляющуюся протеинурией.
При симптоматическом лечении сердечных аритмий, застойного гастрит а, бронхит а и других проявлений С. н. следует избегать назначения препаратов, угнетающих сократительную функцию миокарда или неблагоприятно влияющих на темп сердечных сокращений.
Больным с тяжелой С. н. проявляющейся недостаточностью кровообращения IIБ — III стадии, в случае их рефрактерности к проводимой терапии показана пересадка сердца, противопоказаниями к которой являются выраженная легочная гипертензия. инфекционные заболевания, инсулинзависимый сахарный диабет .
Прогноз при С. н. зависит главным образом от тяжести и природы основного заболевания и возможности его радикального излечения (например, оперативной коррекции порока сердца). Если последнее невозможно, то появление и особенно прогрессирование С. н. прогностически неблагоприятно. У больных с недостаточность ю гипертрофированного миокарда постоянное лечение сердечными гликозидами существенно улучшает прогноз (прогрессирование С. н. замедляется). Существенно влияет на течение и исходы С. н. также соблюдение больным рекомендованного режима физической активности.
Особенности сердечной недостаточности у детей . У новорожденных и детей первых месяцев жизни причиной С. н. чаще всего являются врожденные пороки сердца, реже врожденный миокардит. а также поражения сердца при пневмонии, анемии, сепсис е. У детей 1—3 лет кроме указанных заболеваний причинами С. н. нередко бывают приобретенные острые и подострые миокардит ы, а в более старшем возрасте к развитию С. н. приводят те же причины, что и у взрослых. Преимущественно левожелудочковую С. н. вызывают заболевания миокарда, эндокардит ы, коарктация и стеноз аорты, врожденные и приобретенные аритмии (сердца): преимущественно правожелудочковую — врожденные пороки сердца (стеноз легочной артерии, аномалия Эбштейна, дефект межпредсердной перегородки), стеноз митрального клапана, экссудативный и слипчивый перикардит .
Наиболее ранним клиническим признаком С. н. у детей является тахикардия. сохраняющаяся во время сна. Одновременно появляется одышка, сначала только при нагрузке, а затем постоянная. Для левожелудочковой С. н. характерно учащенное дыхание, иногда с экспираторным затруднением из-за бронхоспазма. Нередко отмечается навязчивый кашель. усиливающийся при перемене положения тела; в случая развития отека легких выслушиваются разнокалиберные влажные и сухие хрипы, появляется пенистое отделяемое из трахеи. При правожелудочковой или тотальной С. н. снижается диурез, увеличивается печень, а у детей младшего возраста и селезенка, позже появляются отеки, отмечается акроцианоз. Обмороки как проявление С. н. у детей чаще встречаются при атриовентрикулярной блокаде высокой степени, синдроме слабости синусового узла обструктивной кардиомиопатии. На ЭКГ можно выявить аритмии, нарушение метаболических процессов в миокарде. Хроническая С. н. может протекать в виде ремиссий и обострений, причем нарастающие при обострении цианоз, одышка, кашель иногда неправильно трактуются как проявления простуды, пневмонии (при появлении хрипов в легких). Недостаточность кровообращения II и III стадии проявляется у детей так же как у взрослых.
Лечение С. н. у детей проводится, как и у взрослых, комплексно: назначают диету, сердечные гликозиды, мочегонные средства, периферические вазодилататоры в дозах, соответствующих возрасту и массе тела ребенка. Для улучшения обменных процессов в миокарде применяют курсами ретаболил, оротат калия, карнитин, глутаминовую кислоту, рибоксин, кокарбоксилазу, витамины В6. В15. В5. Е, солкосерил, цитохром С, сульфокамфокаин, рибофлавин-мононуклеотид или флавинат. При выраженном застое в печени периодически назначают гепатопрогекторы (липоевую кислоту, эссенциале, никотиновую кислоту, сирепар).
Библиогр.: Белоконь Н.А. и Кубергер М.Б. Болезни сердца и сосудов у детей, т. 2, с. 364, М. 1987; Руководство по кардиологии, под ред. Е.И. Чазова, т. 3, М. 1982; Студеникин М.Я. и Сербии В.И. Сердечная недостаточность у детей, М. 1984.
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Хроническая сердечная недостаточность (застойная сердечная недостаточность) —
представляет собой заболевание (синдром) с комплексом характерных симптомов (одышка,
утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной
перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
Первопричиной этого состояния является ухудшение способности сердца к наполнению или опорожнению,
обусловленное повреждением миокарда, а также дисбалансом вазоконстрикторных и ва-зодилатирующих
нейрогуморалъных систем.
Сердечная недостаточность — серьезная проблема не только кардиологии, но и всей медицины.
Число больных хронической сердечной недостаточностью превышает 5-7% всего взрослого населения, в
первую очередь, пожилого возраста. По данным, опубликованным в США, число больных ХСН по этой
стране составило в 60-х годах 1,4 млн. человек, а к 1980 году увеличилась вдвое. По своей
распространенности ХСН сопоставимо с самыми опасными эпидемиологическими болезнями. Средняя
пятилетняя смертность больных ХСН составляет 57%, а при тяжелых стадиях она еще выше.
По данным эпидемиологических исследований, проведенных в нашей стране за последние
пять лет, было выявлено, что в 2002 году в России насчитывалось 8,1 миллионов человек с четкими
признаками ХСН, из которых 3,4 миллиона имели терминальный, IIIIV
ФК заболевания. При этом следует отметить, что в 2003 году декомпенсация ХСН стала
причиной госпитализаций в стационары, имеющие кардиологические отделения, почти каждого второго
больного (49%), а ХСН фигурировала в диагнозе у 92% госпитализированных в такие стационары больных.
Однолетняя смертность больных с клинически выраженной сердечной недостаточностью достигает 26-
29%, то есть за один год в Российской Федерации умирает от 880 до 986 тысяч больных сердечной
недостаточностью.
V 4/5 всех больных с ХСН в России это заболевание ассоциируется с артериальной
гипертонией и у 2/3 больных — с ИБС. У 80-85% пациентов сердечная недостаточность развивается на фоне
сохраненной сократимости миокарда.
Если говорить об этиологии хронической сердечной недостаточности, то в числе причин ее
развития можно выделить следующие нозологические формы:
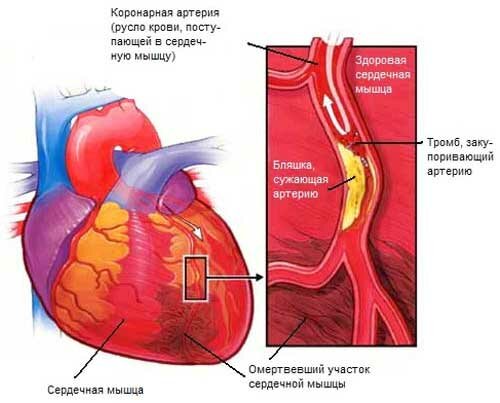
1. Ишемическая болезнь сердца (постинфарктный кардиосклероз и ишемическая
кардиомиопатия).
2. Артериальная гипертония (прежде всего гипертоническая болезнь).
3. Кардиомиопатии (дилатащгонная и гипертрофическая).
4. Пороки клапанов сердца (врожденные и приобретенные).
В последние годы самыми частыми причинами ХСН в Европе и в России стали ИБС и инфаркт
миокарда, которые встречаются у 60-70% стационарных больных и ассоциируются, прежде всего, с
нарушением систолической функции левого желудочка. В старших возрастных группах (старше 70 лет) в
основе развития сердечной недостаточности наряду с ИБС ведущую роль приобретает артериальная
гипертония и гипертоническое сердце, связанные с развитием диастолических нарушений, чему
способствует также возрастное уменьшение мышечного элемента и повышенное отложение фиброзной
ткани в миокарде пожилых лиц.
В настоящее время можно выделить три патогенетических механизма развития хронической
сердечной недостаточности, в зависимости от причин ее возникновения:
• Перегрузка давлением, когда в результате изменений внутрисер-дечной гемодинамики
происходит существенное повышение давления в полостях сердца, запускающее механизмы
декомпенсации. Классическим примером служит артериальная гипертония, а также сужение сердечных
отверстий (митральный и аортальный стеноз)
• Перегрузка объемом, когда происходит увеличение внутрисер-дечного объема крови,
сопровождающееся дилатацией полостей. По такому варианту развивается сердечная недостаточность при
пороках сердца, сопровождающихся регургитацией (недостаточность митрального или аортальных
клапанов)
• Первичная миокардиальная недостаточность, когда в основе заболевания лежит уменьшение
массы сократительного миокарда (постинфарктный кардиосклероз, ишемическая кардиомиопатия) или
резкое снижение сократительной способности миокарда (дилатационная кардиомиопатия).
Разумеется, возможно, и сочетание указанных механизмов с превалированием одного из них.
Итак, в результате вышеотмеченных причин развития ХСН у больного развивается дисфункция миокарда,
которая приводит к нарушению кровоснабжения жизненно важных органов сначала при нагрузке, а затем и
в покое. При этом речь не идет только лишь о снижении сократительной способности и уменьшении
ударного объема. В настоящее время принято выделять два типа дисфункции миокарда.
Диастолическая дисфункция характеризуется нарушением способности сердца к наполнению.
Известно, что сердечный выброс в существенной мере зависит от степени растяжения сократительных
волокон миокарда в диастолу (закон Франка—Старлинга). Поэтому состояния, которые сопровождаются
нарушением диастолы, могут приводить к развитию ХСН. К ним в первую очередь относят артериальную
гипертонию, гипертрофическую кардиомиопатию, аортальный стеноз. При этих заболеваниях уже на
ранних стадиях отмечается выраженная гипертрофия миокарда, которая сопровождается нарушением его
диастолического расслабления. Патогенетически этот вариант характерен для перегрузки давлением.
Систолическая дисфункция может, как следовать за диастоличе-ской, так и развиваться
изначально при резком снижении сердечного выброса при таких состояниях как постинфарктный
кардиосклероз, ишемическая кардиомиопатия, дилатационная кардиомиопатия. Именно ее развитие и
обуславливает появление отчетливой клинической симптоматики сердечной недостаточности, особенно на
поздних ее стадиях.
По ходу истории взгляды на развитие хронической сердечной недостаточности менялись
несколько раз. Ниже приведены все существовавшие теории ее патогенеза:
• Кардиальная (XIX в — конец 50-х годов XX века)
• Кардиоренальная (50-60-е годы XX века)
• Гемодинамическая (70-е годы XX века)
• Нейрогуморальная (80-е годы XX века)
• Миокардиальная (с 90-х годов по настоящее время)
В основе кардиальной теории находилось положение о ведущей роли нарушения
систолической функции в развитии хронической сердечной недостаточности, что соответствовало
имеющимся в то время методам лечения — Однако ведущая роль отечного синдрома в клинике и широкое
использование мочегонных обратило внимание на роль почек в патогенезе, что привело к появлению
кардиоренальной модели. К началу 70-х годов была показана роль перфиреческих гемодинамических
нарушений в развитии ХСН, что и послужило основой для смены взглядов на ее патогенез. Практически
одновременно с этим появились данные о значении дисбаланса нейрогуморальных систем, что и
послужило основой для возникновения соответствующей концепции.
В настоящее время ведущей является миокардиальная теория патогенеза, в соответствии с
которой ведущая роль отводится активации местных (тканевых) нейрогуморальных систем в развитии
необратимых изменений миокарда.
Как же происходит формирование хронической сердечной недостаточности у пациента с
имеющейся сердечнососудистой патологией? Можно сказать, что на своем пути больной ХСН проходит
три этапа.
Прежде всего, это возникновение какого-либо сердечнососудистого заболевания, далее
развитие дисфункции миокарда и, наконец, задержка натрия и воды в организме.
Уже на ранних стадиях заболевания дисфункция миокарда приводит к неспособности
осуществлять адекватный кровоток периферических органов и тканей. Это приводит к участию таких
компенсаторных механизмов, как тахикардия, феномен Франка— Старлинга, сужение периферических
сосудов. На первых этапах они включаются только при физической нагрузке, но по мере про-грессирования
заболевания все в большей мере задействуются и в покое. Все эти изменения осуществляются вследствие
активации тканевых (миокардиалъных) нейрогуморальных систем, среди которых ведущую роль играют
симпатоадреналовая и ренин-ангиотензин-альдостероновая. Медиаторами первой являются но-радреналин
и адреналин, а второй — ангиотензин II и альдостерон. Кроме того, периферическую вазоконстрикцию
стимулирует увеличение активности эндотелина и вазопрессина.
Нейрогуморальная активация на первых порах компенсирует возникшую дисфункцию
миокарда, осуществляя рост силы сердечных сокращений, перераспределение кровотока в пользу жизненно
важных органов. При длительной компенсации активация РААС включает механизмы клеточной
пролиферации, ведущие к умеренной гипертрофии и тоногенной дилатации миокарда.
Этим изменениям противостоят сосудорасширяющие и антипролиферативные механизмы, к
которым относят брадикинин, натрий-уретические пептиды, оксид азота, вазодилатирующие простаглан-
дины. В нормальных условиях обе эти системы находятся в состоянии динамического равновесия,
нейтрализуя избыточную активацию своего конкурента.
Продолжающееся воздействие причинного фактора ХСН приводит к длительной
нейрогуморалъной активации, которая приобретает уже системный характер. Это сопровождается
нарастанием периферического сосудистого сопротивления и еще большей нагрузкой на миокард.
Компенсаторные реакции переходят в свою противоположность.
Гипертрофия миокарда начинает сопровождаться повышением его ригидности и нарушением
процессов диастолического расслабления. Это приводит к прогрессирующей дилатации, приобретающей
миогенный характер. Вместе с тем, продолжающийся процесс гипертрофии изменяет нормальную
геометрию миокарда, вызывая процессы так называемого ремоделирования — изменения нормальной
модели сердца. Левый желудочек из овального приобретает шаровидную форму. Это приводит к еще
большему нарушению сократительной способности, снижению сердечного выброса и развитию
систолической дисфункции.
Увеличение массы миокарда сопровождается относительным несоответствием между его
потребностью в кислороде и коронарным кровотоком, так как новообразование венечных артерий и
открытие имеющихся коллатералей не успевает за процессом гипертрофии. Параллельно с этим местная
нейрогуморальная активация запускает механизмы повышенного синтеза провоспалительных цитокинов
(ИЛ-1, ИЛ-6, ФНОα), в еще большей мере стимулирующих клеточную пролиферацию.
Избыточный синтез локальных катехоламинов резко усиливает образование цАМФ. Это
приводит к активации кальциевых каналов саркоплазматического ретикулума, клетка переполняется
кальцием и попадает в состояние гиперконтракции. Для энергетического обеспечения деятельности такого
кардиомиоцита происходит переполнение кальцием митохондрий. В итоге резко повышенная
концентрация ионов кальция стимулирует активацию каскада внутриклеточных ферментов (фосфолипаз,
протеаз, эндонуклеаз и др.) и процессов свободнорадикального окисления. Все это вызывает местные
микронекрозы миокарда.
Наряду с ишемией миокарда указанные изменения приводят к переходу части кардиомиоцитов
(около 25%) в особое состояние гибернации. При этом клетки сердечной мышцы остаются живыми, но не
сокращаются и не реагируют на внешние раздражители. Кроме того, в миокарде запускается и
активируется программа гибели части кардиомиоцитов (апоптоз). Все это в еще большей степени
усугубляет ремоделирование миокарда.
Гиперактивация РААС приводит к увеличению выработки аль-достерона, синтез которого
стимулируется ангиотензином П. Это приводит к задержке натрия и воды с соответствующим
увеличением объема циркулирующей крови. Вначале это поддерживает сердечный выброс и
кровоснабжение жизненно важных органов. Однако по мере нарастания декомпенсации задержка жидкости
приводит к увеличению гидростатического давления и снижению онкотического давления плазмы. Наряду
с этим развивается снижение осмотического давления плазмы вследствие развития гипонатриемии
разведения. Все это приводит к движению жидкой части крови из сосудистого русла и появлению отеков.
Одновременно с указанными изменениями продолжается рост периферического сосудистого
сопротивления. К нему ведут возникающая гиперволемия, а также системная нейрогуморальная активация,
поддерживающая вазоконстрикцию и сосудистое ремоделирование. Все это способствует увеличению
ОПСС и вместе с задержкой жидкости приводит к еще большей перегрузке миокарда.
По сути, с этого момента начинает проявляться отчетливая клиника хронической сердечной
недостаточности. Ее развитие обусловлено повышением давления в малом круге под воздействием
увеличения пред — и постнагрузки. Появление декомпенсации левого желудочка сопровождается
распространением застойных явлений на большой круг кровообращения. К этому моменту активация
циркулирующих нейрогормонов приводит к поражению других органов и систем, прежде всего почек.
Следует отметить, что хроническая сердечная недостаточность представляет, по сути,
терминальную стадию многих заболеваний, связанных с поражением миокарда. Это дало возможность
сформулировать теорию непрерывного развития сердечнососудистых заболеваний от факторов риска до
гибели пациента, получившую название сердечнососудистого континуума.
Основные положения этой концепции сформулировал в 1991 г. выдающийся американский
кардиолог Е. Braunwald — «. наша гипотеза исходит из предположения, что сердечнососудистые
заболевания представляют цепь взаимосвязанных событий, переходящих одно в другое и завершающихся
сердечной недостаточностью. Эту цепь событий можно прервать с помощью лечения. В связи с этим
следует отметить, что вмешательство на ранних стадиях континуума способно предотвратить
терминальную стадию сердечнососудистых заболеваний. ».
Поскольку ИБС является ведущей причиной развития сердечной недостаточности в настоящее
время, рассмотрим цепь сердечнососудистого континуума на примере этой патологии.
Комбинация факторов риска (гиперлипидемия, курение, артериальная гипертония, сахарный
диабет) запускает механизмы атеросклеротического поражения артерий. Это неизбежно приводит к
развитию коронарного атеросклероза и ишемической болезни сердца, которая рано или поздно завершается
коронарным тромбозом и развитием острого инфаркта миокарда. Если больной не погибнет в остром
периоде от фатальной аритмии, то гибель кардиомиоцитов, сопровождающаяся формированием
постинфарктного рубца гибернацией и ремоделированием миокарда, приведет к развитию ХСН.
Возникающая при этом нейрогуморальная активация усугубляет дисфункцию миокарда.
Однако не всегда ИБС завершается инфарктом. У части больных длительно текущий
атеросклеротический процесс запускает механизмы формирования ишемической кардиомиопатии с
постепенным снижением сократительной функции миокарда, неизбежной активацией нейрогормонов и
формированием ХСН.
Наконец, к сердечной недостаточности можно прийти и напрямую через факторы риска.
Показано, что и артериальная гипертония, и сахарный диабет сами по себе могут провоцировать
нейрогуморальную активацию и гипертрофию левого желудочка с последующим возникновением
ремоделирования и ХСН.
Патоморфологическая картина при хронической сердечной недостаточности характеризуется,
прежде всего, изменениями миокарда. На ранних стадиях толщина стенок левого
желудочка не изменяется,
но отмечается снижение их отношения к диаметру в полтора раза. Форма желудочка становится близка кшаровидной. При этом длинная ось превосходит короткую в 1,4 раза (в норме — в 1,6), а индекс
сферичности равен 0,73. Этот процесс можно назвать адаптивным (компенсаторным) ремоделированием.
По мере прогрессирования ХСН развивается патологическая (миогенная) дилатация полости
левого желудочка и избыточная гипертрофия миокарда, хотя отношение толщины стенок к диаметру не
увеличивается. Левый желудочек приобретает форму тонкостенного шара (длинная ось левого желудочка
лишь в 1,1 раза больше короткой и индекс сферичности равен 0,87). Это состояние характеризуется как
дезадаптивное (патологическое) ремоделирование.
Микроскопически отмечается увеличение синтеза коллагена. При этом имеют место не только
количественные, но и качественные изменения. Происходит замена тонких, являющихся каркасом,
объединяющим сокращение отдельных кардиомиоцитов в слаженную работу сердца как насоса,
коллагеновых нитей I (нормального) типа в толстые, перекрученные и нарушающие слаженную работу
сердца нити коллагена III (патологического) типа. При этом увеличивается расстояние между
гипертрофированными и требующими большего количества кислорода кардиомиоцитами и питающими их
капиллярами. Сами капилляры тоже подвергаются ремоделированию, при котором происходит
гипертрофия гладкомышечных клеток и увеличивается отношение толщины стенки сосуда к его просвету.
Классификация хронической сердечной недостаточности по МКБ-10 приводится в рубрике
150. 150 — Сердечная недостаточность:
150.0 — застойная сердечная недостаточность,
150.1 — левожелудочковая недостаточность, 150.9 — сердечная недостаточность
неуточненная.
Длительное время в России существовала клиническая классификация, предложенная В.Х.
Василенко и Н.Д. Стражеско в 1935, согласно которой выделяли несколько стадий формирования
декомпенсации сердца. Основанная на четких критериях она сыграла огромную роль в отечественной
медицине. Однако, в конце XX века произошел огромный прорыв во взглядах на патогенез ХСН. Были
разработаны новые подходы к терапии, позволившие существенно повысить продолжительность жизни
больных и уменьшить выраженность декомпенсации. Поэтому классификация Василенко—Стражеско уже
не удовлетворяла в полной мере современным требованиям. В США и Западной Европе к этому времени
получила широкое применение классификация Нью-Йоркской ассоциации сердца (NYHA), основанная на
выделении 4-х функциональных классов. Несмотря на то, что она использует в качестве ведущего критерия
лишь переносимость физических нагрузок, классификация NYHA является наиболее используемой в
научной литературе.
Следует сказать, что задолго до этого в 1936 году Г.Ф. Лангом была предложена
классификация сердечной недостаточности, учитывающая практически те же критерии, что и американская
классификация:
Стадия 0 — отсутствие субъективных ощущений и объективных признаков (отеки к вечеру,
увеличение печени) декомпенсации при привычных нагрузках.
Стадия I — субъективные симптомы сердечной недостаточности при привычных нагрузках.
Объективные признаки могут отсутствовать
Стадия II — объективные признаки сердечной недостаточности выражены отчетливо,
работоспособность снижена, однако лечение может привести больного в I стадию.
Стадия III — потеря трудоспособности, мало поддающаяся терапии, признаки декомпенсации
по большому и малому кругам кровообращения. Больной вынужден соблюдать постельный режим.
Эта классификация не была принята в свое время съездом терапевтов, хотя востребованность в
функциональной оценке состояния больных недостаточностью сердца была всегда.
В 1994 в США было предложено дополнение к функциональной классификации,
предусматривающее учет морфологических изменений в миокарде:
Стадия А — нет объективных признаков поражения сердца.
Стадия В — есть объективные признаки заболевания сердца.
Стадия С — есть объективные признаки умеренного заболевания сердца.
Стадия D — есть объективные признаки тяжелого заболевания сердца, подтвержденного
широким набором методов исследования.
Таким образом, к началу XXI века остро стал вопрос о необходимости объединения
морфологических и функциональных классификаций
Именно поэтому в 2002 г на съезде общества специалистов по сердечной недостаточности
(ОССН) была принята новая классификация, объединившая классификации Василенко—Стражеско и
NYHA (Табл. 1). Вместе с тем это было не простое слияние двух номенклатур. В результате большой
работы многие определения и формулировки были уточнены и дополнены современными представлениями
о патогенезе сердечной недостаточности.
Критерии диагностики хронической сердечной недостаточности подразумевают
положительный ответ на 3 вопроса:
1. Наличие симптомов и/или клинических признаков сердечной недостаточности (главным
образом одышки, утомляемости, снижения физической активности, отеков лодыжек) в покое или при
нагрузке.
2. Наличие объективных признаков дисфункции сердца (в покое), подтверждающих, что эти
симптомы связаны с поражением сердца (а не с легочной патологией, анемией).
3. Положительный ответ на терапию ХСН (в сомнительных случаях).
Для подтверждения диагноза необходимо обязательное наличие двух первых критериев.
Клиническая картина хронической сердечной недостаточности определяется, прежде всего,
жалобами больного. Как правило, пациентов беспокоит быстрая утомляемость, снижение
работоспособности. Следующим симптомом является одышка, которая обусловлена развитием застоя в
малом круге кровообращения. Вначале она незначительная и возникает только при интенсивной
физической нагрузке. Постепенно чувство нехватки воздуха появляется уже при повседневной
деятельности, а затем и в покое. Больные начинают отмечать приступы удушья по ночам. При далеко
зашедшей декомпенсации отмечается положение ортопноэ, когда пациент ужу не может находиться в
горизонтальном положении, а вынужден находиться в постели в полусидячей позе.
Наряду с одышкой больного беспокоит кашель различной степени выраженности, сухой,
иногда с небольшим количеством слизистой мокроты. Причиной кашля является отек слизистой бронхов с
последующим раздражением кашлевых рецепторов. Сердцебиение (ощущение больным усиленных и
учащенных сокращений сердца) является следующим по значимости симптомом. Как и одышка, оно
появляется сначала при физической нагрузке, а затем и покое. Иногда появляется ощущение перебоев в
работе сердца.
При объективном обследовании на ранних стадиях сердечной недостаточности выявляется
тахикардия (> 90-100 уд/мин), акроцианоз, набухшие яремные вены. Одним из ранних признаков следует
считать задержку ж196идкости в организме. Она определяется по быстрой прибавке в весе еще до появления
отечного синдрома. Впоследствии появляются отеки на ногах. Вначале это пастозность голеней, а затем
отеки различной выраженности, усиливающиеся к концу дня. В терминальной стадии отмечается
диффузное накопление жидкости в виде анасарки.
При перкуссии сердца выявляется кардиомегалия, в тяжелых случаях выслушивается ритм
галопа. Застойные явления в легких характеризуются влажными хрипами в нижних отделах с постепенным
их распространением вверх. Застой в большом круге кровообращения сопровождается гепатомегалией с
развитием сердечного фиброза печени и портальной гипертензии с асцитом и увеличением селезенки.
В терминальной стадии (III) у больных может развиваться сердечная кахексия, трофические
нарушения.
Стандартный диагностический набор лабораторных исследований при ХСН должен включать
определение уровня гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, концентрации электролитов
плазмы, креатинина, глюкозы, печеночных ферментов, общий анализ мочи.
Для инструментального подтверждения поражения сердечной мышцы самым доступным методом
следует считать электрокардиографическое исследование. Дисфункция миокарда, так или иначе, всегда найдет
отражение на ЭКГ: нормальная ЭКГ при ХСН — исключение из правил (отрицательное предсказующее значение >
90%). Наиболее часто выявляются отклонение электрической оси сердца влево и гипертрофия левого желудочка,
рубцовое поражения миокарда, блокада левой ножки пучка Гиса, признаки перегрузки левого предсердия. Часто
выявляются различные нарушения ритма сердца и проводимости, среди которых особое значение имеет
мерцательная аритмия.
Рентгенография органов грудной клетки в настоящее время потеряла свое клиническое значение из-за
низкой воспроизводимости и появления более современных методов диагностики. Однако если в ходе проводимых
рентгенологических исследований выявляются признаки изменения камер сердца и венозного легочного застоя, то это
будет свидетельствовать о вовлечении сердца в патологический процесс.
Оптимальным способом подтверждения диагноза сердечной недостаточности следует считать
эхокардиографическое исследование. Этот метод позволяет, во-первых, оценить состояние сердечных камер,
уточнить тип дисфункции миокарда (систолическая или диастолическая), определить показатели гемодинамики. В
первую очередь это касается фракции выброса левого желудочка, значение которой в норме составляет > 45%.
Определение ФВ позволяет дифференцировать пациентов с систолической дисфункцией от тех, у кого систолическая
функция сохранена, т. е. от больных с диастолической ХСН. Степень снижения ФВ ассоциируется с выраженностью
систолической дисфункции, используется для определения риска оперативного лечения; динамика ФВ является
показателем прогрессирования заболевания и эффективности терапии; низкая ФВ является маркером
негативного прогноза.
Кроме того, в большинстве случаев удается выявить причину развития ХСН, определить
состояние клапанного аппарата, наличие внутрисердечных тромбов, патологию крупных сосудов.
Лабораторные методы, использовавшиеся до недавнего времени, не позволяли диагностировать
и оценить хроническую сердечную недостаточность как таковую, а лишь выявляли связанные с ней
нарушения функционирования отдельных органов и организма в целом. Положение изменилось после того,
как была показана связь между уровнем натрийуретических пептидов в крови и тяжестью сердечной
дисфункции. В настоящее время наиболее полно изучены N-концевой предсердный натрийуретический
пептид, мозговой натрийуретический пептид и его предшественник N-концевой мозговой
натрийуретический пептид. Определение МНП в настоящее время стало рутинным лабораторным тестом
диагностики хронической сердечной недостаточности. При этом низкий уровень МНП позволяет с
вероятностью свыше 90% исключить диагноз ХСН. Нормальный уровень мозгового натрийуретического
пептида зависит от многих факторов (пол, возраст, раса, методика измерения и т. д.) и составляет 0,5-30
пкг/мл.
После подтверждения диагноза хронической сердечной недостаточности неизбежно возникает
задача оценить ее тяжесть, а в дальнейшем и эффективность проводимого лечения. Если установить
стадию заболевания представляется вполне возможным на основании клиники и описанных выше методов,
то определить функциональный класс иногда бывает достаточно сложно, особенно на ранних стадиях
заболевания. Дело в том, что показатели сократительной функции (в том числе и фракция выброса) не
коррелируют в полной мере с толерантностью к физической нагрузке, а значит и с функциональным
классом.
Для решения этой задачи применяются разнообразные нагрузочные тесты, среди которых
самым достоверным считается спировелоэргометрическое исследование. Метод основан на оценке
потребления кислорода на максимуме нагрузки (V02inax). Снижение этого показателя говорит о тяжести
сердечной недостаточности. Вместе с тем, этот метод достаточно трудоемок и не вполне доступен в
массовом здравоохранении. Положение изменилось после внедрения в клиническую практику теста с 6-
минутной ходьбой. Метод основан на том, что больной должен пройти в течение этого времени
максимально возможное расстояние при обычном для него темпе ходьбы. Если он переоценит свои силы и
будет вынужден остановиться для отдыха, то секундомер не отключают и время продолжает идти.
Оказалось, что подобный метод, вполне пригодный для самооценки состояния пациентов, тесно
коррелирует с функциональным классом сердечной недостаточности и показателями
спировелоэргометрического теста (табл. 2). Проведение его вполне безопасно и не сопряжено с какими-
либо осложнениями для пациента.
Другим методом оценки тяжести хронической сердечной недостаточности служит
использование количественных методов, в соответствие с которыми каждому из симптомов присваивается
определенное количество баллов, по сумме которых оценивается функциональный класс ХСН. В России
принята шкала оценки, предложенная обществом специалистов по сердечной недостаточности в 2000 г.
(табл. 3).
По итогам опроса отмечается число баллов, соответствующее ответу, которые в итоге
суммируются. Максимально больной может набрать 20 баллов (терминальная ХСН), 0 баллов — полное
отсутствие признаков ХСН. По ШОКС баллы соответствуют: IФК > 3 баллов; IIФК 4-6 баллов; III ФК 7-9
баллов; IV ФК > 9 баллов.
Таким образом, алгоритм диагностического поиска при хронической сердечной
недостаточности может заключаться в следующем.
Сначала у пациента выявляются клинические признаки ХСН. При их наличии проводят
рутинное обследование, включающее электрокардиографическое исследование, рентгенографию грудной
клетки и определение уровня МНП в крови. Эти методы нацелены на подтверждение объективных
признаков сердечной патологии. При отрицательных результатах диагноз ХСН представляется
маловероятным.
Если поражение сердца подтверждается, то на следующем этапе проводят ЭхоКГ-
исследование, которое позволяет подтвердить наличие у больного хронической сердечной недостаточности
и установить ее этиологию, характер дисфункции и выраженность изменений морфологии сердца и
кардиогемодинамики. После этого проводят тест с 6-минутной ходьбой и назначают лечение. В случае