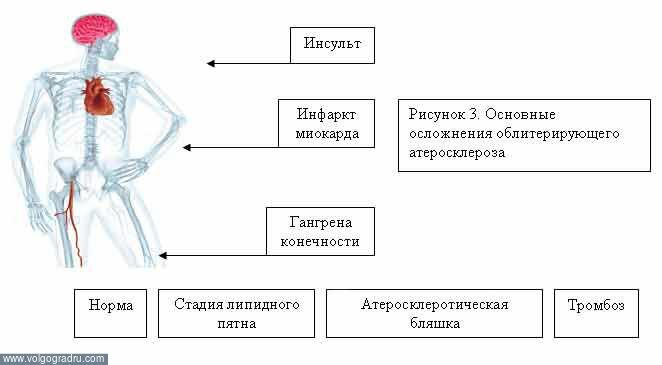
2. Заболевания артериальной системы
— Какие выделяют стадии атеросклероза?
I степень — доклиническая: в аорте и артериях на неизмененной интиме находят редкие липидные пятна и полоски. II степень — слабо выраженная. На интиме, кроме выраженного 10* липоидоза, наблюдают редкие мелкие фиброзные и атерома-тозные бляшки. III степень — выраженный атеросклероз. На утолщенной волнистой и деформированной интиме содержится большое количество мелких и крупных, сливающихся фиброзных и атероматозных бляшек, атерокальциноз. IV степень — резко выраженный атеросклероз. На утолщенной и деформированной бугристой интиме многочисленные фиброзные и ате-роматозные бляшки с кальцинозом, часты изъязвления.
— Какие выделяют формы поражения сосудов атеросклерозом?
Могут быть следующие формы поражения: стеноз на 50%, 70%, 90%, более 90%; окклюзия; тромбоз, кинкинг, аневризма. Уменьшение диаметра сосуда наполовину приводит к уменьшению объема кровотокачерез суженный участок в 8 раз! Кинкинг артерий встречается чаще всего в бассейне ветвей дуги аорты. Аневризмы — самое частое осложнение атеросклероза грудной и брюшной аорты, реже встречается в крупных артериях конечностей. Поражение ветвей брюшной аорты приводит к возникновению синдрома angina abdominalis, почечных артерий — вазоренальной гипертензии.
— Какие вопросы должны быть решены в процессе диагностики заболеваний сосудов?
Характер поражения сосуда, локализация и протяженность поражения, степень нарушения кровотока (компенсированный, субкомпенсированный, декомпенсированный), степень развития коллатералей, состояние тканей в бассейне нарушенного кровоснабжения.
— В чем заключается диагностика заболеваний артерий?
Выявление и изучение субъективных симптомов (боли, перемежающаяся хромота, утомляемость, зябкость, парестезии, судороги); проведение общеклинических методов (осмотр, исследование пульсации сосудов, аускультация для определения патологических шумов); проведение функциональных проб с целью оценки степени нарушения кровообращения в конечности (пробы Бурденко, Оппеля, Левиса, Русанова, Мошковича, Шамовой, Казаческу, Алексеева, Ратшова, Короткова и др. симптомы Оппеля, Панченко, Добровольской, Глинчикова и др.).
Использование неинвазивных методов: реовазография, по-сегментное измерение артериального давления, изучение лодыжечно-плечевого показателя (в норме равен 1,0, при болях в покое — менее 0,5), допплеровское дуплексное исследование. Рентгеноконтрастное исследование при наличии УЗДГ постепенно теряет передовые позиции. Радиоизотопное сканирование помогает оценить нарушения тканевого кровотока, состояние коллатералей и прогнозировать результаты реконструктивных операций. Внутривенное и внутриартериальное кон-трастирование с цифровой обработкой расширяет диагностические возможности ангиографии и снижает количество осложнений (требуется малое количество контраста, внутривенное введение исключает развитие артериальных тромбозов и ложных аневризм).
— Сколько выделяют стадий расстройства кровообращения при облитерирующих заболеваниях?
Различают четыре стадии облитерирующих заболеваний: I стадия — асимптомная. Клинические проявления связаны с компенсированной недостаточностью кровообращения, перемежающаяся хромота возникает при ходьбе более чем на 1000 м. В основе ее патогенеза лежат нарушения утилизации кислорода тканями и накопление недоокисленных продуктов обмена веществ (лактат, перуват) с развитием метаболического ацидоза. П стадия — преходящая (транзиторная А и Б). Перемежающаяся хромота возникает уже через 200 м. Развивается атрофия мышц, появляются первые признаки трофических нарушений (изменения ногтевых пластинок, гипотрихоз, атрофия кожи), исчезает пульсация периферических артерий. III стадия — постоянная (перманентная). Появляются боли в покое, ходьба возможна на расстояние 25—50 м, выраженная бледность кожи, незначительные травмы, потертости приводят к появлению трещин и незаживающих болезненных язв. Больные принимают вынужденное положение с опущенной книзу конечностью, спят сидя. IV стадия — терминальная. Боли становятся постоянными и невыносимыми. Образующиеся язвы покрыты грязно-серым налетом, грануляции отсутствуют, в окружности имеются воспалительные изменения. Развивающаяся гангрена протекает по типу влажной. Пульсация на подколенной и бедренной артериях может отсутствовать, при обли-терирующем атеросклерозе окклюзия достигает бифуркации аорты.
— Дайте характеристику облитерирующему атеросклерозу.
Облитерирующий атеросклероз аорты и магистральных артерий находится на первом месте среди других заболеваний периферических артерий. В основном поражает мужчин старше 40 лет, вызывает тяжелую ишемию конечности, локализуется в крупных сосудах, при распространенных формах поражает и артерии среднего калибра. Основные патоморфологи-ческие изменения развиваются в интиме артерий. В окружности очагов липоидоза появляется молодая соединительная ткань, созревание, которой приводит к формированию фиброзной бляшки. На бляшках оседают тромбоциты и сгустки фибрина. При обильном накоплении липидов нарушается кровообращение в бляшке, некроз ее приводит к образованию полостей, наполненных атероматозными массами и тканевым детритом. Одновременно в измененных тканях бляшек, в участках дегенерирующих эластических волокон откладываются соли кальция, что является конечным этапом развития атеросклеротического поражения сосудов и ведет к нарушению проходимости. Клиническая картина и течение заболевания находятся в прямой зависимости от уровня и распространенности поражения. Трофические расстройства возникают поздно. Основным методом топической диагностики является аорто-артериография.
Комплексная консервативная терапия, носящая патогенетический характер, должна применяться в ранних стадиях обли-терирующего атеросклероза. Декомпенсация кровообращения является показанием к хирургическому лечению. — Что такое неспецифический аорто-артерннт?
Это второе по частоте после атеросклероза системное заболевание аллергическо-воспалительного генеза представляет собой хронический продуктивный воспалительный процесс в стенке аорты и крупных ее ветвей с сужением или расширением их просвета и соответствующими клиническими синдромами. Встречается у 5 % с заболеваниями артериального русла.
Процесс начинается с воспалительной инфильтрации адвен-тиции с последующим продуктивным воспалением медии (клеточные скопления, деструкция гладких мышц, множественные очаги отсутствия эластики, атрофия медии) и реактивным утолщением интимы. В хронической стадии отмечается облитерация, фиброз и кальциноз магистральных артерий. Ветви дуги аорты поражаются у 70% больных, почечные артерии — у 40%, нисходящая грудная аорта — у 18%, реже бифуркация аорты. Нередки тотальные поражения аорто-артериальной системы. Острая стадия заболевания (длительность от нескольких
недель до нескольких месяцев) обычно развивается в детском или подростковом периоде в виде общевоспалительного синдрома, одновременно развивается полисерозит. Кардиальные симптомы обусловлены неспецифическим миокардитом, легочные — первичным поражением ветвей легочной артерии. Через 6—10 лет появляются первые признаки сосудистого поражения той или иной локализации.
Основные клинические синдромы: синдром Такаясу (поражение ветвей дуги аорты), коарктационный синдром, синдром вазоренальной гипертензии, синдром Лериша; у 10% имеет место сопутствующий коронарит, у 20% — аортальная недостаточность и аневризмы.
Консервативное лечение: кортикостероиды, противовоспалительные средства, цитостатики, гепарин. Катамнестические наблюдения показали, что через 10 лет осталось в живых 38% лечившихся медикаментозно и 75 % — в сочетании с хирургическим лечением. Операции направлены на реваскуляризацию соответствующего сосудистого бассейна.
— Какие операции используют при лечении облитерирующих заболеваний?
Эндартерэктомия — вскрытие просвета артерии и удаление атероматозной бляшки вместе с интимой. Существуют открытый, полузакрытый и закрытый способы эндартерэктомии. Метод может быть использован при ограниченных по протяжению поражениях аорты и крупных артерий.
Аортобедренное шунтирование (рис. 33) при окклюзии бифуркации аорты и подвздошных артерий (синдром Лериша) дает 85—90% хороших результатов на протяжении 5 лет со средней послеоперационной летальностью 1—5%.
Подвздошно-бедренное, бедренно-подколенное, бедренно-болыиеберцовое одностороннее шунтирование применяют при одностороннем поражении соответствующего сегмента.
Профундопластика (восстановление проходимости глубокой артерии бедра) приводит к уменьшению болей, заживлению язв, сохранению конечности при облитерации бедренной артерии и сохранении проходимости артерий голени.
Внеанатомическое шунтирование — создание анастомозов между разными артериальными бассейнами: бедренно-бедрен-ное шунтирование применяют при одностороннем поражении подвздошной артерии с хорошими результатами у 70—75% больных на протяжении 5 лет; подмышечно-бедренное шунтирование показано после удаления инфицированного бифуркационного или иного протеза, когда реваскуляризация может быть выполнена только альтернативным путем.
Рис. 33. Хирургическое лечение облитерирующего атеросклероза:
А — аортобедренное шунтирование синтетическим протезом (схема). Б — резекция бифуркации аорты с протезированием (схема)
Протезирование с использованием аутологичных вен, алло-генных консервированных артерий и вен, сосудистых эксплантатов применяют в артериях среднего и мелкого калибра.
Артериализация венозного русла, т.е. переключение артериального кровотока в венозное русло in situ после клапанной деструкции, используется при лечении облитерирующего эндар-териита.
При невозможности выполнить реконструктивную операцию или дезоблитерацию (часто как дополнение к этим вмешательствам) выполняют пояснмчяук? симпатэктомию (операция Ди-еца).
— Перечислите малоинвазивные методы ликвидации атеро-склеротических бляшек.
Эндоваскулярная дила/шдоя катетерами Доггера или Портс-
манна путем раздувания баллончиков инертным газом или кислородом под давлением 4—8 атм может быть использована на большинстве артерий конечностей, почек и сердца (Грюнтциг, 1977). Дилатация показана при окклюзиях или стенозах протяженностью не более 100 мм.
Возможнаро/псрноя дилатация, когда бляшку, окклюзиру-ющую участок артерии, “высверливают” роторным катетером.
Лазеры используют для реканализации пораженного сосуда с последующим его расширением с помощью баллонного или атерэктомического катетера.
— У больного через 8 лет после протезирования аорто-под-вздошного сегмената появился дегтеобразный стул. Патологии прямой кишки не выявлено. Что у больного?
Следует подозревать формирование свища между аортой и кишечником. ФГДС позволит исключить патологию желудка, КТ — установить наличие ложной аневризмы. Ангиография помогает ответить, в каком анастомозе развивается псевдоаневризма и нужно ли удалять протез. Обследование проводят в неотложном порядке в связи с высоким риском возникновения смертельного кровотечения.
— Опишите синдром хронического нарушения висцерального кровообращения.
Ишемические расстройства органов брюшной полости могут быть обусловлены атеросклерозом, неспецифическим аор-то-артериитом, узелковым периартериитом или экстравазаль-ной компрессией сосудов. Синдром определяется триадой симптомов: приступообразные боли в животе, развивающиеся после приема пищи на высоте пищеварения; дисфункция кишечника в виде нарушений моторной, секреторной и абсорбционной функций; прогрессирующее похудание. Аортоартериография позволяет выявить бассейн и характер поражения сосудов. Основной метод лечения — дезоблитерация брыжеечных артерий. Послеоперационная летальность в последние годы приближается к нулю.
— Опишите диагностику и лечение вазоренальной гипертензии.
По данным ВОЗ 10% населения земного шара имеет повышенное артериальное давление, из них у 5—8% причиной является стеноз почечных артерий. Наиболее частые причины — атеросклероз (40—65%) и фиброзно-мышечная дисплазия (15— 30%). Неспецифический аорто-артериит встречается в 16—22%
наблюдений. Снижение перфузионного давления в почке приводит к стимуляции юкстагломерулярного аппарата и освобождению ренина, что в свою очередь инициирует образование аг-ниотензинов. Ангиотензины — мощные вазоконстрикторы, они также стимулируют освобождение альдостерона из надпочечников. Конечный результат — системная артериальная гипер-тензия.
Лабораторная диагностика сложна и не имеет достоверных тестов. Дуплексное сканирование, как и радиоизотопные методы, способно помочь оценке степени стеноза. Селективная почечная ангиография — окончательное исследование для выявления поражения почечных артерий и определения тактики лечения.
Существует несколько вариантов лечения: чрезкожная ди-латация, эндартерэктомия, шунтирование почечных артерий, нефрэктомия. Обычно нефрэктомии подлежат нефункционирующие почки. При фиброзно-мышечной дисплазии хорошие результаты получают у 90% больных, формы с распространенным атеросклерозом плохо поддаются лечению. — Дайте характеристику облитерирующему эндартерииту.
Синонимы: облитерирующий артериоз, облитерирующий тромбангиит, облитерирующий эндокринно-вегетативный воспалительный артериоз. Большинство авторов в настоящее время признает аутоиммунный генез заболевания. Пусковыми моментами могут быть травма, переохлаждение, хронические интоксикации, стресс, гиперадреналинемия и другие факторы, приводящие к стойкому спазму сосудов. Длительно существующий спазм сосудов и vasa vasorum ведет к хронической ишемии стенки артерии, вследствие чего наступает гиперплазия интимы, фиброз адвентиции, дегенеративные изменения нервного аппарата сосудистой стенки. В мышечном слое происходит плазматическое пропитывание и инфильтрация лимфо-идными клетками. Морфологические изменения создают условия для тромбообразования и облитерации просвета артерии. В сосудах микроциркуляторного русла ухудшается кровообращение и развивается тканевая гипоксия, которая усиливается благодаря раскрытию артериоло-венулярных анастомозов. Уменьшение напряжения кислорода в тканях ведет к накоплению недоокисленных продуктов и метаболическому ацидозу. В этих условиях возрастает вязкость крови и ее коагуляцион-ная активность, усиливается агрегация эритроцитов, повыша-
ются адгезивно-агрегационные свойства тромбоцитов, образуются тромбоцитарные агрегаты, которые, блокируя микроцир-куляторное русло, усугубляют ишемию конечности и могут стать причиной дессиминированного внутрисосудистого тромбообразования. Нарушения метаболизма вызывают дистрофические изменения в тканях. В них увеличивается содержание гистамина, серотонина, кининов, простагландинов С2. Н2. обладающих мембранотоксическим действием. Повышается проницаемость оболочек клеток и внутриклеточных мембран. Хроническая гипоксия ведет к распаду лизосом с освобождением гидролаз, лизирующих клетки и ткани. Происходит некроз тканей, накопление протеолитических ферментов. Организм сенсибилизируется к продуктам распада белков, возникающие патологические аутоиммунные процессы усугубляют нарушения микроциркуляции и усиливают местную гипоксию и некроз тканей.
— Что такое болезнь Бюргера?
Облитерирующий тромбангиит (болезнь Бюргера) отличается от облитерирующего эндартериита более злокачественным течением и сочетанием с диссиминированным тромбофлебитом поверхностных вен. При обострении заболевания тромбозы возникают как в артериальном, так и венозном русле. В период ремиссии идет развитие коллатералей, обеспечивающих кровоснабжение периферических отделов конечности. “
— В чем заключается лечение облитерирующего эндартериита?
Реконструктивные операции выполняются редко из-за распространенности заболевания, малого диаметра пораженных сосудов с нередким вовлечением в процесс подкожных вен. Чаще выполняют поясничную или периартериальную симпат-эктомию. Длительная внутриартериальная инфузионная терапия применяется при влажной гангрене с целью перевода ее в сухую гангрену и снижения уровня ампутации.
— Опишите консервативную медикаментозную терапию об-литерирующих заболеваний.
Схема консервативного лечения может быть представлена так: сосудорасширяющие препараты миотропного действия (папаверин, но-шпа, галидор, бупатол, вазоластин и др.); гангли-облокаторы (бензогексоний, димеколин, димеколин, пирилен, тропафен, надолол и др.); спазмолитики, действующие в области периферических холинореактивных систем (андекалин, спазмолитин и др.); дезагреганты ( реополиглюкин, трентал, курантил, персантин и др.); активаторы фибринолиза (никотиновая кислота); капилляропротекторы (доксиум, компламин, пармидин и др.); тканевыеметаболики (витамины B1, В6, В12, витамин Е, аскорбиновая кислота, солкосерил, вазапростан, танакан и др.); противосклеротические препараты (мисклерон, полиспонин, нродектин, фолиевая кислота и др.); иммуномо-дуляторы (гепарин, зимозин, пиран, левамизол и др.). Большое значение имеет физиотерапия (диадинамические токи, диатермия поясничной области, баротерапия, магнитотерапия, бальнеотерапия). Хороший эффект оказывает УФО-крови, плаз-маферез.
— Какой основной показатель может указывать на адекватность выполнения поясничной симпатэктомии?
Отсутствие потоотделения на стороне операции самый достоверный признак десимпатизации.
— Опишите диабетическую ангиопатню нижних конечностей.
Заболевание развивается у лиц, страдающих сахарным диабетом, характеризуется поражением как мелких сосудов, так и артерий среднего и крупного калибра. Наиболее существенные изменения происходят в сосудах микроциркуляторного русла. В артериолах утолщается базальная мембрана, возникает пролиферация эндотелия, в стенках откладываются PAS-положи-тельные вещества, что ведет к сужению просвета и облитерации. Отличительной особенностью течения этого патологического процесса является наличие трофических язв при сохраненной пульсации периферических артерий, раннее присоединение симптомов полиневрита, сочетание диабетической стопы с ретино- в нефропатиями.
Залогом успешного лечения диабетической стопы является оптимальная компенсация сахарного диабета и нормализация нарушенного метаболизма углеводов, жиров, белков. Диета должна быть с ограничением легкоусваиваемых углеводов и животных жиров. Лекарственная терапия не отличается от таковой при облитерирующих заболеваниях. Симпатэктомия эффективна на ранних стадиях заболевания. Сухая гангрена часто заканчивается мумификацией и самоотторжением пальцев. Влажная гангрена с нарастающей интоксикацией является прямым показанием к ампутации конечности.
— Что является показанием к ампутации конечности при об-лнтерирующих заболеваниях?
Невозможность провести реконструкцию пораженных сосудов, отсутствие эффекта от комплексного лечения с использованием длительных внутриартериальных инфузий, обширная гангрена стопы, сепсис, особенно вызванный газообразующими микроорганизмами.
— На основании каких показателей можно точно предсказать благоприятный исход ампутации ноги ниже колена?
Абсолютных методов предсказания успешного заживления ампутационной культи в настоящее время нет. Как регистрация пульса в икроножной области, так и показатели чрезкож-ного определения парциального давления кислорода, УЗДГ и радиоизотопного сканирования хотя и могут указывать на большую вероятность заживления, но не гарантируют полного успеха операции. При отсутствии явной ишемии в средней части голени ампутация ноги ниже колена завершается заживлением приблизительно в 80% случаев.
— Какая наиболее частая причина смерти больных после реконструкции артерий нижних конечностей?
Инфаркт миокарда преобладает среди всех причин смерти больных после операций на артериях конечностей. Причина этого не только патология коронарных артерий, но и “синдром обкрадывания”, возникающий после восстановления кровото-ка в системе брюшной аорты.
— Что такое коарктация аорты?
Это врожденное сужение перешейка аорты (достигающее 0,2 мм в диаметре), вызывающее гипертензию в сосудах дуги аорты и гипотензию в нижних отделах. Дети выживают при хорошо развитой системе коллатералей. Мальчики обычно высокого роста с развитой мускулатурой плечевого пояса и относительной гипотрофией нижних конечностей, девочки инфантильны, в 14—16-летнем возрасте отсутствуют вторичные половые признаки. Артериальное давление на руках высокое, на ногах — низкое или не определяется. На рентгенограмме грудной клетки определяется узурация ребер за счет резко расширенных и извитых межреберных артерий.
Лечение только хирургическое — истмопластика перешейка аорты местными тканями, резекция сужения с анастомозом конец в конец или замещением дефекта сосудистым протезом.
— Опишите вазоспастнческие болезни.
Вазоспастические болезни поражают преимущественно верхние конечности. Сосудистые спазмы возникают эпизодически, затрагивая в основном малые артерии и артериолы кисти и пальцев. Обычные симптомы: боль, онемение, похолодание и изъязвления кожи пальцев. Сосудистый спазм обычно связан с коллагенозом, атеросклерозом, травмой, вибрационной болезнью, озноблением.
— Что такое синдром Рейно?
Синдром Рейно — эпизодическая вазоконстрикция, затрагивающая пальцы рук, приступы провоцируют холод или эмоциональные стрессы. Чаще всего синдром возникает при склеродермии. Клинические проявления: бледность или цианоз кожи кисти и пальцев, иногда краснота, онемение. Изъязвления встречаются часто, могут приводить к гангрене.
Следует избегать холода, стрессов, исключить курение. Лечение: альфа-адреноблокатор фентоламин. Препараты выбора: блокаторы кальциевых каналов (нифедипин), иногда полезно внутриартериальное введение резерпина. Симпатэктомия не показана, поскольку сосуды пальцев кисти окклюзированы.
— Опишите болезнь Рейно.
Эта патология не связана с системными заболеваниями и редко приводит к некротическим поражениям пальцев, встречается в 70% у молодых женщин и имеет двустороннее поражение. Лечение такое же, как и при синдроме Рейно, успех достигается у 80% больных. Симпатэктомия показана при тяжелом течении или невосприимчивости к медикаментозной терапии. Операция эффективна, поскольку артерии пальцев не изменены, а лишь спазмированы.
— Перечислите признаки острой артериальной непроходимости.
Симптомы острого ишемического синдрома можно определить пятью английскими словами, начинающимися с буквы “Р”. Боль (Pain) — результат накопления продуктов метаболизма в ишемизированных тканях, бледность (Pale) кожных покровов — результат недостаточного поступления крови в ткани, отсутствие пульса (Pulseless) при нарушении анатомической целости сосуда или тромбозе, парестезии (Paraesthesia) — результат ишемического поражения нерва, паралич (Paralysis) —
результат нарушения кровообращения мышечной ткани и нервов.
— Какие причины вызывают острую артериальную непроходимость?
Эмболия, тромбоз, травма, спазм, разрыв аневризмы.
— Приведите классификацию степени ишемии.
Степень ишемии находится в прямой зависимости от развития коллатералей в бассейне нарушенного кровообращения, сопутствующего спазма, продолженного тромбоза, состояния центральной гемодинамики.
Ишемия напряжения — в покое признаки ишемии отсутствуют и появляются при нагрузке. Ишемия IA степени — беспокоят парестезии, IB — появляется боль в дистальных отделах конечности. Ишемия II степени, характеризуется неврологическими расстройствами (IIA — парезы, ПБ — плегии). Ишемия III степени проявляется некробиотическими изменениями (7/7/4 — появление субфасциального отека, 7775 — парциальная и 7775 — тотальная мышечная контрактура).
— Опишите принципы консервативного лечения острой артериальной непроходимости.
Тромболитическая терапия (фибринолизин, стрептокиназа, стрептодеказа, урокиназа) проводится для восстановления кровообращения в ишемизированной конечности только при остром тромбозе. Она нецелесообразна при эмболии, так как эм-бол — организованный тромб — растворить невозможно.
Антикоагулянтная терапия гепарином (в последующем использование антикоагулянтов непрямого действия) показана для предотвращения развития продолженного тромба.
Показано применение активаторов фибринолиза (никотиновая кислота, компламин и др.), дезагрегантов ( реополиглю-кин, трентал, курантил, ацетилсалициловая кислота). Для улучшения кровообращения в конечности назначают спазмолитики (папаверин, но-шпа), ингибиторы протеаз положительно воздействуют на тканевой метаболизм в зоне ишемии (трасилол, контрикал, гордокс). Прекрасно зарекомендовал себя вазопра-стан.
Большое значение придают инфузионной терапии, обеспечивающей высокий диурез (не менее 100 мл/час). Для защиты почек от повреждающего действия при миоглобинурии применяют осмотический диуретик маннитол и ощелачивают мочу.
При неэффективности медикаментозной терапии нельзя медлить с оперативным вмешательством, поскольку пассивная тактика может привести к гибели больного от нарастающей интоксикации.
— В чем состоит хирургическое лечение острой артериальной непроходимости?
Всем больным, начиная с IA степени, показана восстановительно-реконструктивная операция на сосудах, и только больным с IIIВ степенью расстройства кровообращения необходима первичная высокая ампутация конечности.
При эмболии высокий эффект можно получить при непрямых эмболэктомиях баллонными катетерами типа Фогэрти или фирмы “Север”. Эндартерэктомия или обходное шунтирование чаще всего выполняются при тромбозе, возникшем на месте измененной атеросклерозом, неспецифическим воспалением или другим патологическим процессом стенки сосуда.
АТЕРОСКЛЕРОЗ
АТЕРОСКЛЕРОЗ мед.
Атеросклероз — системное заболевание, поражающее арте-рнн эластического (аорта и её ветви) и мышечно-эластическо-го (артерии сердца, головного мозга и др.) типов. При этом во внутренней оболочке артериальных сосудов формируются очаги лиИидных, главным образом холестериновых, отложений (ате-роматозные бляшки), что вызывает прогрессирующее суже-вде просвета сосудов вплоть до их полной облитерации. Атеросклероз — ведущая причина заболеваемости и смертности в России, США и большинстве стран Запада.
• Дш хронической, медленно нарастающей облитерации клиническую картину атеросклероза определяет степень недостаточности кровоснабжения органа, питаемого поражённой артерией.
• Возможна острая окклюзия просвета артерии тромбом и/или содержимым распавшейся атероматозной бляшки, что ведёт к образованию,очагов некроза (инфаркт) или .гангрены органа или части тела, расположенных в бассейне поражённой артерии.
• Наиболее подвержены атеросклеротическому повреждению область бифуркации сонной артерии, коронарные артерии и брюшной отдел аорты.
Частота
150:100 000 в возрасте 50 лет. Последствия атеросклероза
• главная причина смертности. Преобладающий возраст — пожилой. Преобладающий пол — мужской (5:1). Этиопатогенез. Теория повреждений и накопления основана на признании повреждающего действия различных факторов, риска (см. Факторы риска) на эндотелий сосудов. Начинаются пролиферация ГМК и миграция макрофагов в сосудистую стенку. Через повреждённый эндотелий во внутреннюю оболочку сосуда проникают липи-ды и холестерин, формирующие атероматозную бляшку. Атероматоз-ная бляшка приводит к стенозу сосуда, индуцирует активацию тромбоцитов и формирование тромбов, что ведёт к ишемии и/или некрозу поражённого органа.
Генетические аспекты. Семейная предрасположенность к атеросклерозу связана с наследованием факторов риска (исключая курение и приём пероральных контрацептивов, см. также Дефекты аполипо-протеинов)
Факторы риска
• Артериальная гипер-тёнзия
• Ожирение
• Гиперхолестеринемия (отношение ЛНП к ЛВП более 5:1)
• Гипертриглицеридемия
• Гиподинамия t Инсульты и заболевания ССС в семейном анамнезе
• Приём пероральных контрацептивов.
Патоморфология
• I степень — доклинический период заболевания. На неизменённой внутренней оболочке артерий обнаруживают единичные липидные пятна и полоски (липоидоз)
• II степень — слабо выраженный атеросклероз. На неизменённой внутренней оболочке артерий — липоидоз и единичные мелкие фиброзные и атероматоз-ные бляшки
• III степень — значительно выраженный атеросклероз. Кроме липоидоза, в артериях на утолщённой волнистой и деформированной внутренней оболочке — большое количество мелких и крупных, сливающихся фиброзных и атероматозных бляшек, атерокальци-ноз
• IV степень — резко выраженный атеросклероз. На утолщённой и деформированной бугристой внутренней оболочке артерий — многочисленные фиброзные и атероматозные бляшки с калышнозом и изъязвлениями.
Клиническая картина
варьирует в зависимости от преимущественной локализации и распространённости процесса и в большинстве случаев определяется проявлениями и последствиями ишемии ткани или органа.
• Атеросклероз грудной аорты
• Аорталгия (длительностью до нескольких часов или суток, периодически ослабевает и усиливается)
• Затруднения при глотании вследствие сдавле-ния пищевода
• Охриплость голоса вследствие сдавления возвратного гортанного нерва
• Увеличение зоны перкуторного притупления сосудистого пучка
• Систолический шум
• Постепенно нарастающая, преимущественно систолическая, артериальная гипертёнзия
• Акцент II тона в пятой точке и над бифуркацией аорты
• Признаки умеренной гипертрофии левого желудочка
• Повышение скорости распространения пульсовой волны на тахограмме
• Линейные кальцинаты в стенках дуги аорты на рентгенограммах (в боковой проекции) — наиболее доказательный, хотя и поздний диагностический признак.
• Атеросклероз брюшной аорты
• Боли в животе различной локализации
• Линейные кальцинаты в области бифуркации
аорты
• Синдром Лерйша при поражении терминальной части брюшного отдела аорты (тромбоз области бифуркации с острым нарушением кровоснабжения нижних конечностей)
• Перемежающаяся хромота
• Нарушение чувствительности и движения в обеих ногах
• Побледнение кожных покровов
• Импотенция
• Систолический шум над бедренной артерией
• Возможно возникновение гангрены конечности.
• Атеросклероз коронарных артерий.
• Атеросклероз брыжеечных артерий (см. Атеросклероз брыжеечных артерий ).
• Атеросклероз почечных артерий 4 Вазоренальная артериальная гипертёнзия с исходом в артериосклеротический нефросклероз и ХПН
• Систолический шум над почечными артериями.
• Атеросклероз сонных артерий
• Шум в проекции внутренней сонной артерии
• Высокий риск инсульта при выраженных нарушениях гемодинамики и/или прогресси-ровании стеноза.
• Атеросклероз периферических артерий (см. Атеросклероз периферических артерии).
Лабораторные исследования
Атеросклероз
Атеросклероз – это хроническое заболевание, которое характеризуется отложением в сосудах бляшек, содержащих холестерин. См. Холестерин и атеросклероз.
Диета в лечении атеросклероза
09 мая, 2008