Алгоритм оказания неотложной помощи при инфаркте миокарда
До приезда бригады скорой помощи фельдшер должен установить диагноз в предельно короткое время, обеспечить полный покой, дать больному сублингвально 1-2 таблетки нитроглицерина и 0,25-0,35 г аспирина, купировать боль методом нейролептаналгезии: внутривенное введение 1,0-2,0 мл 0,005 % раствора фентанила в сочетании с 1,0-2,0 мл 0,25 % раствора дроперидола; внутривенное введение 5,0 мл баралгина или 2,0-4,0 мл 50 % раствора анальгина в сочетании с 1,0-2,0 мл 2,5 % раствора пипольфена; ликвидировать острую недостаточность кровообращения, вывести больного из кардиогенного шока, при наступлении клинической смерти больного произвести реанимационные мероприятия: искусственную вентиляцию легких и непрямой массаж сердца, срочно госпитализировать в кардиологический стационар.
15.4. Синдром нарушения ритма и проводимости (аритмический). Аритмиями называют отклонения частоты сердечных сокращений выше или ниже 60-90 в минуту или ритма.
Причинами аритмий могут быть как сердечно-сосудистые заболевания, так и болезни любой другой природы, приводящие к нарушениям проводимости (метаболические, вегетативные, эндокринные нарушения, интоксикации, прием лекарственных средств).
Жалобы на ощущение перебоев в работе сердца, сердцебиения.
В анамнезе можно уточнить возможную причину нарушения ритма. При осмотре, пальпации, перкуссии сердца характерные признаки аритмии не выявляются. Наиболее информативны аускультация сердца, определение пульса: неритмичный пульс, аритмичные тоны сердца, возможен дефицит пульса и ЭКГ: неправильный и/или несинусовый ритм; признаки атриовентрикулярной (AV) или внутрижелудочковой блокады.
При описании аритмий необходимо обратить внимание на клинические особенности различных аритмий: 1) мерцательная аритмия – «абсолютная аритмия» + дефицит пульса + ЭКГ-признаки мерцания предсердий; 2) экстрасистолия – внеочередные сокращения сердца с компенсаторными паузами + возможен дефицит пульса + ЭКГ-признаки экстрасистолии; 3) AV-блокада 1 степени – ослабление 1 тона сердца (дефицита пульса нет) + ЭКГ-признаки; AV-блокада 2 степени – выпадение сокращений сердца + ЭКГ-признаки (дефицита пульса нет); AV-блокада 3 степени – редкий ритм (меньше или равен 60 уд. /мин.) + «пушечный тон» Стражеско на фоне ослабления 1 тона; 4) блокады ножек пучка Гиса – ЭКГ-признаки.
Среди многочисленных видов аритмий сердца экстренной помощи чаще всего требуют: приступы пароксизмальной тахикардии, мерцания и трепетания предсердий, приступы Адамса–Стокса–Морганьи, некоторые формы желудочковой экстрасистолии и синдрома слабости синусового узла.
Пароксизмальная тахикардия – приступ резкого учащения сердечных сокращений (130-250 в 1 мин). Субъективные проявления: сердцебиение, слабость, одышка, боль за грудиной, страх.
Объективно могут отмечаться: бледность кожных покровов, цианоз губ, пульсация сонных артерий, снижение АД, олигурия.
Алгоритм оказания неотложной помощи при наджелудочковой пароксизмальной тахикардии: рефлекторное воздействие на блуждающий нерв – натуживание на высоте глубокого вдоха и воздействие на синокаротидную зону; внутривенное струйное введение верапамила, новокаинамида, этацизина, пропафенона; пероральное – хинидина.
Алгоритм оказания неотложной помощи при желудочковой пароксизмальной тахикардии: внутривенное струйное введение лидокаина, этмозина, новокаинамида, соталола, пропафенона, электрическая кардиоверсия.
Мерцательная аритмия – комбинированное нарушение ритма, в основе которого лежит циркуляция множественных волн возбуждения по неопределенному случайному пути.
Субъективные проявления: сердцебиение, ощущение «перебоев» в работе сердца, одышка, боль в сердце. Объективные признаки: бледность кожных покровов, цианоз губ, неправильный ритм сердечных сокращений, дефицит пульса.
Неотложная помощь: внутривенно аймалин, амиодарон, соталол, пропафенон, новокаинамид, электроимпульсная терапия, внутривенное струйное введение бета-блокаторов или дигоксина в дозе 0,5 мг или 5-10 мг верапамила.
15.5. Синдром сердечно-сосудистой недостаточности – патологическое состояние, при котором сердечно-сосудистая система не способна обеспечить организм необходимым количеством кислорода и питательных веществ для сохранения нормального тканевого обмена. Недостаточность кровообращения классифицируют как острую и хроническую сердечную и сосудистую недостаточность.
1) Левожелудочковая сердечная недостаточность (острая и хроническая) развивается при пороках сердца, инфаркте миокарда, гипертонической болезни.
Жалобы на одышку, сухой кашель, усиливающийся в горизонтальном положении; приступы удушья (сердечная астма и/или отек легких). В анамнезе выявляют те заболевания, которые привели к сердечной недостаточности, при осмотре – легкий акроцианоз, положение ортопноэ. Пальпация и перкуссия неинформативны; аускультативно влажные незвонкие хрипы в легких на фоне ослабленного везикулярного дыхания; ослабление I тона на верхушке, акцент и расщепление
II тона на легочной артерии; патологический III тон на верхушке (левожелудочковый протодиастолический галоп), при исследовании сосудов – пульс частый, малого наполнения.
2) Правожелудочковая сердечная недостаточность (острая и хроническая) развивается при пороках сердца, кардиосклерозе, миокардиодистрофии, тромбоэмболии легочной артерии.
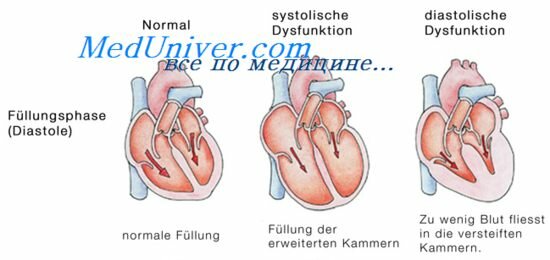
Жалобы при правожелудочковой недостаточности на боли в грудной клетке, одышку. При острой правожелудочковой недостаточности все симптомы развиваются внезапно, состояние прогрессивно ухудшается; при хронической правожелудочковой недостаточности – постепенно. При осмотре выявляются: выраженный акроцианоз, отеки ног и поясницы, набухание шейных вен; при пальпации – увеличение печени (закругленный край, плотноэластическая консистенция, болезненная печень); при перкуссии – признаки гидроторакса, асцита, редко – гидроперикарда; при аускультации – ослабление I тона и патологический III тон на трехстворчатом клапане (правожелудочковый протодиастолический ритм галопа). В диагностике сердечной недостаточности наиболее надежным методом является ЭхоКГ, которая позволяет определить функциональное состояние клапанов, размеры полостей сердца, толщину миокарда и локальную сократимость, оценить систолическую и диастолическую дисфункцию, наличие выпота в перикарде, аневризму сердца, тромбы в полостях сердца. На ЭКГ выявляются признаки гипертрофии желудочков, инфаркта миокарда, тромбоэмболии легочной артерии. Надежным методом диагностики инфаркта миокарда (причина острой сердечной недостаточности) является коронароангиография. Неотложную помощь требуют острая левожелудочковая и правожелудочковая сердечная недостаточность. При острой левожелудочковой недостаточности необходимо провести: оксигенотерапию, пеногашение, ввести внутривенно 5000 ЕД гепарина, усадить больного с опущенными ногами и дать 0,4-0,5 мг нитроглицерина под язык и 40-80 мг фуросемида внутривенно при нормальном и повышенном АД; при тахикардии более 150 в мин – электроимпульсная терапия, при брадикардии менее 50 в мин – электрокардиостимуляция, при артериальной гипотензии – допамин 200 мг в 400 мл 5 % раствора глюкозы внутривенно капельно со скоростью 5 мкг/(кг/мин) до стабилизации АД на минимально достаточном уровне, мониторирование жизненно важных функций, госпитализация после стабилизации состояния.
3)Острая сосудистая недостаточность возникает при нарушении соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Острая сосудистая недостаточность проявляется в виде обморока, коллапса, шока.
Обморок – приступ кратковременной потери сознания, обусловленный преходящей ишемией головного мозга. Развивается при сильном болевом и психоэмоциональном раздражении, может быть ортостатической природы. Клинические проявления предвестников обморока следующие: ощущение дурноты, дискомфорта, головокружение, шум в ушах, неясность зрения, нехватка воздуха, появление холодного пота, ощущение «кома в горле», онемение языка, губ, кончиков пальцев.
Клинические проявления обморока: бледность, снижение мышечного тонуса, расширение зрачков, слабая реакция на свет, поверхностное дыхание, брадипноэ, лабильный пульс, брадикардия (40-50 мин), гипотония, судороги (при глубоких обмороках).
Алгоритм действий при развитии обморока – уложить больного, обеспечить приток свежего воздуха, снять или ослабить стягивающую одежду (тугой воротничок, галстук, пояс), рефлекторно стимулировать дыхательный и сосудодвигательный центр вдыханием паров нашатырного спирта, провести точечный массаж рефлексогенных зон: жень-гжун (на 1/3 расстояния между основанием перегородки носа и красной каймой верхней губы), чэн-цзянь (в центре подбородочного углубления), хэ-гу (на тыльной поверхности кисти в углу, образуемом большим и указательным пальцами). Внутривенное или внутримышечное введение 1,0 мл 10 % раствора кофеин-бензоната натрия, внутримышечное введение 1,0 мл 5 % раствора эфедрина или 1,0 мл 1 % раствора мезатона, в случае брадикардии – подкожное введение 0,5 мл 0,1 % раствора атропина сульфата.
Коллапс – патологическое состояние, возникающее при изменении соотношения между объемом циркулирующей крови и емкостью сосудистого русла. Причины: уменьшение объема циркулирующей крови вследствие острой кровопотери, обезвоживания, падения сосудистого тонуса. Клинические проявления: резкое ухудшение общего состояния, выраженная бледность кожных покровов (иногда мраморная окраска кожи), головокружение, озноб, резкое снижение АД, частый и слабый пульс, частое и поверхностное дыхание.
Алгоритм неотложной помощи при коллапсе: уложить больного, внутривенно ввести больному преднизолон из расчета 1,0-2,0 мг/кг массы тела больного, для восполнения объема циркулирующей крови внутривенно капельно ввести растворы натрия хлорида, глюкозы, полиглюкина, при отсутствии эффекта – внутривенно ввести 1,0 мл
1 % раствора мезатона или 1,0 мл 0,2 % раствора норадреналина, разведенные в 400,0 мл 5 % раствора глюкозы или физиологического раствора, оксигенотерапия.
Для истинного кардиогенного шока характерны: стойкое снижение АД, холодная бледная кожа с серым цианозом, покрытая холодным липким потом, заторможенность больных, спутанность сознания или даже временная его потеря, олиго- или анурия, учащенный пульс малого наполнения, стойкие нарушения сердечного ритма (экстрасистолия, мерцательная аритмия, пароксизмальная тахикардия) и проводимости.
Неотложная помощь состоит в устранении боли, улучшении сократительной функции сердечной мышцы, поддержании сосудистого тонуса, коррекции нарушений ритма и проводимости, борьбе с тромбоэмболическими осложнениями, ликвидации ацидоза.
15.6. Синдром поражения сердечной мышцы
Поражение сердечной мышцы встречается при следующих патологических состояниях: инфаркт миокарда, миокардиты, дистрофии миокарда, кардиосклероз, кардиомиопатии. С течением времени эти состояния приводят к снижению сократительной способности сердца.
Жалобы на боли, неприятные ощущения в области сердца, сердцебиение. В анамнезе выявляются те заболевания, проявлением которых является поражение сердечной мышцы, и их факторы риска. Характерными признаками поражения мышцы сердца являются аритмичный пульс, смещение кнаружи левой границы относительной тупости сердца, систолический шум на верхушке и ослабление I тона, «ритм галопа».
Дополнительные методы исследования: ЭКГ – позволяет выявить признаки нарушений ритма и проводимости, нарушения коронарного кровообращения. ЭхоКГ – позволяет определить нарушения сократимости миокарда, гипертрофию или истончение миокарда, дилатацию полостей сердца.
15.7. Синдром приобретенных пороков. Причины: ревматизм, инфекционный эндокардит, атеросклероз, сифилис,системные заболевания соединительной ткани, инфаркт миокарда, травма с отрывом хорд митрального клапана опухоли.
Стеноз левого атриовентрикулярного отверстия представляет собой порок сердца, при котором сужение левого предсердно-желудочкового отверстия создает препятствие для поступления крови из левого предсердия в левый желудочек.
Нарушения кардиогемодинамики. Сужение левого AV-отверстия приводит к нарушению поступления крови из левого предсердия в левый желудочек. С одной стороны, это приводит к недостаточному кровенаполнению левого желудочка и уменьшению сердечного выброса, а с другой – к переполнению и дилатации левого предсердия. Появляются симптомы левожелудочковой сердечной недостаточности. Повышение давления в левом предсердии влечет за собой легочную гипертензию и гипертрофию правого желудочка, которая впоследствии сменяется его слабостью и дилатацией. Появляются симптомы правожелудочковой сердечной недостаточности.
Жалобы больных связаны с развивающейся сердечной недостаточностью. Осмотр может выявить сердечный горб, сердечный толчок и эпигастральную пульсацию; пальпация – сердечный толчок и эпигастральную пульсацию, диастолическое «кошачье мурлыканье» на верхушке, симптом «двух молоточков». Перкуссия выявляет смещение правой границы относительной тупости сердца вправо, верхней границы относительной тупости сердца вверх, сглаживание «талии» сердца («митральная» конфигурация сердца), расширение абсолютной тупости сердца; аускультация – хлопающий I тон на верхушке, тон открытия митрального клапана на верхушке, акцент и расщепление
II тона на легочной артерии, ритм «перепела», диастолический шум на верхушке; исследование сосудов – снижение систолического АД, пульс малый, аритмичный, различный и может быть дефицитный.
Дополнительные методы исследования: ЭКГ выявляет признаки гипертрофии левого предсердия (Р-mitrale), правого желудочка; ЭхоКГ – признаки гипертрофии и дилатации правого желудочка и левого предсердия, клапанные изменения; результаты рентгенологического исследования: «митральная конфигурация».
Недостаточность митрального клапана – это нарушение функции клапанного аппарата сердца, в результате которого митральный клапан не закрывает полностью атриовентрикулярное отверстие и кровь, во время систолы левого желудочка, поступает обратно в левое предсердие. Такой обратный ток крови называется регургитацией.
Нарушения кардиогемодинамики. Неполное смыкание створок митрального клапана обусловливает обратный ток крови из желудочка в предсердие во время систолы желудочков. Величина обратного тока крови определяет тяжесть митральной недостаточности. В результате челночного перемещения крови из желудочка в предсердие и обратно снижается эффективность работы левого желудочка. Это способствует развитию гипертрофии, дилатации левого желудочка и в последующем – его недостаточности. Левое предсердие также испытывает перегрузку, что приводит к его дилатации и гипертрофии. В дальнейшем повышается давление в малом круге кровообращения и формируется правожелудочковая недостаточность.
Жалобы связаны с развивающейся сердечной недостаточностью. Осмотр может выявить верхушечный толчок, смещенный влево, сердечный толчок и эпигастральную пульсацию. При пальпации верхушечный толчок усилен (при дилатации – смещенный и разлитой); при перкуссии: левая граница относительной тупости смещена влево (при дилатации левого желудочка), верхняя граница относительной тупости сердца вверх, сглаженная «талия» сердца («митральная» конфигурация сердца); при аускультации: ослабление I тона, систолический шум на верхушке, проводящийся в левую подмышечную область, возможны III и IV патологические тоны на верхушке, акцент и расщепление второго тона на легочной артерии; при исследовании сосудов – снижение систолического АД, пульс малого наполнения и напряжения.
Дополнительные методы исследования: ЭКГ позволяет выявить признаки гипертрофии левого желудочка, левого предсердия; ЭхоКГ – признаки гипертрофии и дилатации левого желудочка, состояние клапанного аппарата, обратный ток крови; результаты рентгенологического исследования: «митральная конфигурация».
Стеноз устья аорты (клапанный) – это порок сердца, связанный с сужением устья аорты, что создает препятствие для прохождения крови из левого желудочка в аорту.
Нарушения кардиогемодинамики. Левый желудочек для преодоления препятствия кровотоку вынужден совершать усиленную работу, что постепенно приводит к его гипертрофии, а при ослаблении сократительной способности левого желудочка – и дилатации его полости. Формируется застой в малом круге кровообращения, а в последующем развивается и правожелудочковая сердечная недостаточность.
Жалобы на боли в области сердца стенокардического характера, головные боли, головокружение, склонность к обморокам. Осмотр выявляет бледность кожных покровов, умеренно смещенный верхушечный толчок; пальпация – усиление верхушечного толчка (при дилатации смещенный и разлитой), систолическое «кошачье мурлыканье» на аорте; перкуссия – смещение левой границы относительной тупости влево (при дилатации левого желудочка), аортальную конфигурацию сердца; аускультация – ослабление I тона на верхушке, ослабление II тона на аорте, грубый систолический шум на аорте и в точке Боткина – Эрба, ромбовидной формы, проводящийся на сосуды шеи, возможен III патологический тон на верхушке; исследование сосудов – снижение систолического АД, пульс малого наполнения, напряжения, редкий, мягкий.
Дополнительные методы исследования: данные ЭхоКГ – клапанные изменения, гипертрофия, затем и дилатация левого желудочка, снижение систолического выброса; результаты рентгенологического исследования: «аортальная конфигурация».
Недостаточность клапана аорты – это патологическое состояние, при котором створки полулунного клапана не закрывают полностью аортальное отверстие и во время диастолы происходит обратный ток крови из аорты в левый желудочек.
Нарушения гемодинамики при аортальной недостаточности связаны с обратным током крови (регургитацией) из аорты в левый желудочек во время его диастолы, что приводит к гипертрофии и дилатации левого желудочка.
Жалобы на боли в области сердца стенокардического характера, ощущение усиленной пульсации сонных артерий, сердцебиение. При осмотре выявляется ряд характерных симптомов: бледность кожных покровов, энергичное сотрясение грудной стенки в области сердца, вызываемое значительно увеличенным левым желудочком, верхушечный толчок всегда усилен и заметен на глаз, при этом он смещен влево и вниз в шестое-седьмое межреберье, усиленная пульсация артерий: на шее пульсация сонных артерий, сопровождающаяся синхронными ритмичными покачиваниями головы (с каждой систолой голова отклоняется кзади, а затем кпереди – признак Мюссе). Иногда можно обнаружить усиленную пульсацию всех поверхностно расположенных артерий («пульсирующий» человек). При осмотре полости рта отмечается пульсация язычка и миндалин (признак Мюллера). Пальпаторно верхушечный толчок усиленный, смещенный влево и вниз, разлитой, высокий. Перкуторно левая граница относительной тупости смещена влево, конфигурация сердца аортальная. При аускультации ослабление I тона на верхушке, ослабление II тона на аорте, диастолический шум на аорте и в точке Боткина – Эрба, начинающийся сразу после
II тона и проводящийся на верхушку, возможен III патологический тон на верхушке. Исследование сосудов: пульс высокий, скорый, частый, симптом Квинке, повышение систолического АД и снижение диастолического АД, двойной тон Траубе и двойной шум Виноградова-Дюрозье на бедренных артериях.
Дополнительные методы исследования: данные ЭхоКГ – дилатация и гипертрофия левого желудочка, деструкция клапана, регургитация; результаты рентгенологического исследования: «аортальная конфигурация».
Недостаточность трехстворчатого клапана – неспособность правого предсердно-желудочкового клапана эффективно препятствовать обратному току крови из правого желудочка в предсердие в систолу, обусловленная неполным смыканием или перфорацией створок клапана.
Нарушения гемодинамики. Нагрузка на правый желудочек и правое предсердие приводит к их дилатации и гипертрофии.
Жалобы связаны с развивающейся сердечной недостаточностью. Осмотр может выявить набухание и пульсацию шейных вен, сердечный толчок и эпигастральную пульсацию; пальпация – сердечный толчок и эпигастральную пульсацию. При перкуссии – правая граница относительной тупости сердца смещена вправо, расширена абсолютная тупость сердца; при аускультации – ослабление I тона и систолический шум на грудине (или слева от грудины при выраженной дилатации и гипертрофии правого желудочка), проводящийся вправо и вверх, возможны
III и IV патологические тоны (правосердечные).
Дополнительные методы исследования: данные ЭхоКГ – признаки гипертрофии и дилатации правого желудочка, правого предсердия, регургитация, деформация клапана; ЭКГ – признаки гипертрофии правого предсердия (Р-pulmonale ), правого желудочка; результаты рентгенологического исследования.
15.8. Тромбоэмболический синдром
Эмболия легочной артерии и ее ветвей – опасное для жизни осложнение. Часто встречается при тромбозе глубоких вен нижних конечностей и таза, мерцательной аритмии, инсульте, пороках, инфаркте миокарда, опухолях, обширных ожогах, сепсисе.
Жалобы на внезапную одышку, удушье, артериальную гипотензию, боли в грудной клетке, тахикардию, возможно кровохарканье, повышение температуры. В анамнезе часто выявляют тромбофлебит, хирургическое вмешательство, длительную иммобилизацию. При осмотре положение больного сидя или лежа, цвет кожи бледно-цианотичный или выраженный цианоз верхней половины тела, набухание шейных вен, холодные конечности, инспираторная одышка. Пальпация и перкуссия выявляют гипертрофию и дилатацию правого желудочка; аускультация – тахикардию, акцент и расщепление II тона над легочной артерией, шум трения плевры, ослабленное дыхание над очагом поражения в легких; исследование сосудов – пульс нитевидный, частый, аритмичный, гипотония; дополнительные методы исследования – ЭКГ – признаки острого легочного сердца.
Неотложная помощь: при прекращении кровообращения – сердечно-легочная реанимация; при шоке – оксигенотерапия, введение адреналина, мониторирование жизненно важных функций; госпитализация после стабилизации состояния.
/ Внутренние / Алгоритм.остр. инфаркт. миокарда
2 недели
Тропониновый тест в настоящее время считается наиболее специфичным и удобным.АСТ и АЛТ в настоящее время не рассматривается специалистами в качестве ведущего диагностического теста.
Эхокардиографию проводят при отсутствии изменений на ЭКГ при затяжном болевом приступе. Нарушение локальной сократимости указывают на ишемию или ИМ (перенесенный или острый). Истончение стенки ЛЖ указывает на перенесенный ИМ.
Аспирин 0.25-0.3 разжевать, затем по 0,125 один раз в сутки.
Тромболитическая терапия (стрептокиназа, урокиназа, альтеплаза ).
При гиперкинетическом синдроме (повышение АД и тахикардия): бета-блокаторы (обзидан 0.5-1мг в/в дробно, до 5 мг за 15 – 20 минут, можно перорально 20–40 мг).
При гипокинетическом синдроме с застоем в малом круге кровообращения: нитраты в/в.
После 48 часов назначаются ингибиторы АПФ для предотвращения процессов ремоделирования миокарда. Препарат выбора — престариум
Гепарин через 12 часов после тромболитической терапии. Лучше низкомолекулярные гепарины (фраксипарин, дельтапарин, фрагмин, эноксапарин ). При отсутствии тромболитиков лечение проводят по стандарту нестабильной стенокардии. Накопленные к настоящему времени данные, не свидетельствуют о необходимости применения гепарина у всех больных, подвергшихся тромболитической терапии и одновременно получающих аспирин.
Физическая реабилитация в зависимости от класса тяжести.
Лечение болевого синдрома.
Важнейший аспект лечения инфаркта миокарда – ликвидация боли.
Для этого применяются:
Наркотические анальгетики — морфин 10 – 30 мг дробно по 3 — 5 мг в/венно, при брадикардии комбинируют сатропином 0.5 — 1 мг.
Фентанил 0,005% — 2,0 в комбинации сдроперидолом 0,25% — от 1,0 до 4,0 (нейролептанальгезия).Промедол 2% — 1.0 в/венно. Все наркотические препараты вводятся только в/венно. Для усиления эффекта наркотические анальгетики можно комбинировать с нейролептиками и транквилизаторами.
При резистентном болевом синдроме добавить бета-адреноблокаторы (при гиперкинетическом типе кровообращения) — обзидан в/в дробно по 0.5 — 1 мг, до 5 мг за 15 мин. Или 20 — 40 мг (разжевать, принять внутрь). Либо нитраты (при гипокинетическом синдроме) –перлинганит 1 мг/час под контролем АД и ЧСС,изокет 1мг/час.
При отсутствии эффекта. перидуральная анестезия на уровне Тh3 -Th4 (морфином 2 — 3 мг) или в/венное введение субнаркотических дозкетамина .
Например: 50 мг кетамина и 10 мг седуксена (сибазона, диазепама, реланиума) разводят на 100 мл физиологического р-ра и вводят с начальной скоростью 50 — 60 кап в мин. снижая ее по мере наступления эффекта. Средняя скрость инфузии 0,04 мг/кг*мин, а общая дозакетамина необходимая для обезболивания 0,75 мг/кг. Для больного весом 80 кг – средняя доза 50 мгкетамина .
Тромболитическая терапия.
Главная цель лечения инфаркта миокарда – восстановление коронарного кровотока в инфаркт-связанной артерии. Это достигается применением тромболитических средств: стрептокиназа, стрептодеказа, урокиназа, тканевой активатор плазминогена (ТАП).
Применение тромболитиков — стандарт лечения острого инфаркта миокарда.
Показания для тромболитической терапии:
Типичный ангинозный приступ продолжительностью более 30 минут и обязательно соответствующие изменения ЭКГ:
подьем сегмента ST, как минимум в 2-х отведениях и/или
появление «свежей» блокады левой ножки п. Гиса.
Давность болевого синдрома (инфаркта миокарда) не более 6 часов, но при сохранении ангинозных болей и острой стадии инфаркта миокарда по ЭКГ и до 12 часов. Лучшие результаты достигаются в течение первых 4 часов.
Если тромболитическая терапия проводится в первый час, то спасается 51% миокарда, в течение 2-го часа — 26%, в течение
3-х часов — только 13%.
Противопоказания к тромболитической терапии:
Как помочь человеку сохранить жизнь при внезапном инфаркте
Содержание

Инфаркт миокарда – это очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения
Инфарктом миокарда принято называть острое, тяжелое проявление ишемической болезни сердца. Оно характеризуется необратимыми изменениями, происходящими в сердечной мышце из-за нарушения кровотока по сердечным (коронарным) артериям. Неотложная помощь при инфаркте миокарда должна быть оказана пострадавшему еще до прибытия бригады квалифицированных медиков. Правда, зачастую окружающие понятия не имею, что необходимо предпринять, чтобы сохранить человеку жизнь.
Как итог, печальные цифры статистики: в 50% случаев, инфаркт уносит жизни из-за безграмотности и панического страха окружающих людей, не сумевших оказать необходимую помощь до прибытия скорой. Итак, каковы симптомы инфаркта и что делать, если человеку внезапно стало плохо?
Характерные симптомы

Часто могут наблюдаться и нетипичные симптомы инфаркта миокарда
Первые признаки инфаркта миокарда проявляются приступом необычно интенсивной загрудинной боли волнообразного характера, значительно более сильными, чем при ишемической атаке.
Часто боль может распространяться в шею, челюсть, левую руку или под лопатку. Основная ее особенность – невозможность купирования приемом нитроглицерина.
Состояние зачастую усугубляется повышением или снижением артериального давления, резким ухудшением общего самочувствия: выраженной слабостью, холодным потом, тошнотой. Симптомы дополняет внезапно возникающий, панический страх смерти.
Но иногда симптомы инфаркта могут отличаться от обычной картины. Это происходит в случае развития так называемых атипичных его форм, например:
- Абдоминальная форма характеризуется сильными болями в области ЖКТ, тошнотой, рвотой, явлениями диспепсии.
- Астматическая форма способна маскироваться под приступ бронхиальной астмы и сопровождаться одышкой или удушьем.
- Церебральная форма напоминает инсульт, со спутанностью сознания и речи.
- Безболевая форма протекает без типичного болевого синдрома. И единственные ее симптомы – это необъяснимое ухудшение состояния, непереносимость физической нагрузки, общая слабость.
Первая помощь пострадавшему

От правильной первой помощи в первые минуты будет зависеть исход заболевания
Конечно, не стоит подозревать инфаркт в любом недомогании. Но поинтересоваться о самочувствии находящегося рядом человека, если вы заметили типичные симптомы — можно и нужно. Ведь иногда первая помощь при инфаркте миокарда, буквально на вес золота.
Итак, алгоритм обязательных действий при инфаркте:
- Вызов скорой помощи (позвонить в «неотложку» и убедить диспетчера в необходимости специализированной кардиологической бригады или реанимобиля). Скорую нужно обязательно встретить, для чего можно обратиться за помощью к окружающим.
- Уложить пострадавшего со слегка приподнятой верхней частью тела, постараться напоить успокоительными (настойка валерианы, корвалол, барбовал).
- Дать пострадавшему под язык таблетку нитроглицерина для купирования болевого приступа, если она не помогает повторить прием.
- Растолочь таблетку аспирина 325 мг и также дать пострадавшему.
- Попытаться купировать боль анальгином или другими нестероидными противоспалительными препаратами.
Если возникли подозрения на остановку сердца (отсутствие сознания, дыхания, пульса, артериального давления) необходимо приступать к реанимационным мероприятиям не дожидаясь скорой.
Эффективным средством реанимации считается рекардиальный удар (короткий и сильный удар кулаком, который проводят в область грудины). Этого может оказаться достаточно в первый миг фибрилляции желудочков, для того чтобы сердце снова «пошло». При неэффективности этого способа, незамедлительно начинайте непрямой массаж сердца с вентиляцией легких.
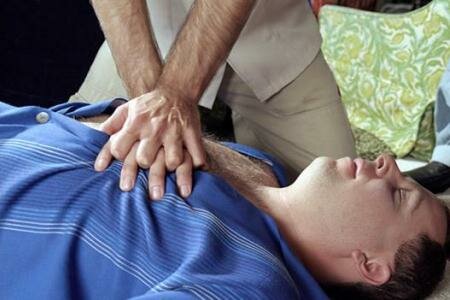
Непрямой массаж сердца
Доврачебная помощь при инфаркте миокарда заключается в поддержании кровообращение человека с остановкой сердца. Для этого проводят непрямой массаж, который также называют искусственным массажем сердца.
Алгоритм действий в этом случае таков:
- Пострадавшего укладывают на ровную поверхность абсолютно горизонтально, расстегивают пуговицы, пояс, галстук.
- На груди у него правильно выставляют руки. Для чего нужно найти у нижнего края грудины углубление. Затем основание ладони одной руки поместить немного выше этого углубления, и накрыть эту руку ладонью другой руки.
- Стоит помнить, что касаться пальцами грудной клетки пострадавшего нельзя. Это значительно повысит риск перелома ребер, травмы легкого или разрыва печени.
- Ваши локти напряжены, руки выпрямлены — вы готовы начинать. Нажимая сверху, за счет веса тела, постарайтесь вдавить грудину пострадавшего примерно на 5 см.
- После нажатия каждый раз немного ослабляйте давление. Это необходимо, чтобы грудная клетка вернулась в нормальное положение.
- Сделайте 15 нажатий со скоростью примерно 100 нажатий в минуту (2 нажатия за 1,5 секунды).
- Чередуйте непрямой массаж сердца и искусственное дыхание. На каждые 15 качков делайте 2 дыхательных движения.