Портальная гипертензия
Портальная гипертензия — это симптомокомплекс, развивающийся в результате повышения давления в воротной вене.
В норме давление в воротной вене составляет 120-180 мм водного столба, при портальной гипертензии оно повышается до 200-400 мм водного столба.
Этиология.
Причины подразделяются на врождённые и приобретённые.
По уровню блока выделяют три формы портальной гипертензии:
1). Предпечёночная. В 80% случаев возникает при врождённых аномалиях развития воротной вены и её ветвей — аплазия, гипоплазия, атрезия (один из концов заканчивается слепо), протяжённые или локальные заращения просвета вены.
Приобретённая предпечёночная портальная гипертензия развивается в результате окллюзии или стеноза воротной вены (тромбоз, фиброз). Обычно развивается при других заболеваниях в брюшной полости.
2). Печёночная — развивается при заболеваниях печени (различные виды циррозов).
3). Надпечёночная — при эндофлебите печёночных вен (болезнь Киари), сдавление нижней полой вены рубцами (болезнь Бадда-Киари), тромбоз НПВ на этом уровне.
Патогенез.
В результате нарушения кровотока по воротной вене кровь идёт по анастомозам окольным путём. Эти вены расширяются, истончаются и из них может быть кровотечение.
Основные анастомозы:
— вены пищевода и кардиального отдела желудка
— вены прямой кишки
— вены передней стенки брюшной полости.
Лечение.
Лечение кровотечения из варикозно расширенных вен пищевода:
Местная остановка кровотечения:
1). Постановка в пищевод зонда Блекмора.
2). Эндоскопический трансэзофагеальный гемостаз (склерозирование варикозно расширенный вен).
3). Локальная гипотермия желудка (холод на эпигастрий и нижнюю треть грудной клетки).
Общая гемостатическая терапия:
1). Уменьшение антикоагулянтной активности и фибринолиза — эпсилон-аминокопроновая кислота.
2). Ингибиторы протеаз.
3). Препараты, сокращающие мускулатуру пищевода:
Глипрессин — синтетический вазопрессин. Одновременно вызывает спазм корнорных сосудов, что ограничивает его применение у пожилых людей со стенокардией.
Питуитрин — содержит окситоцин и вазопрессин.
4). Препараты, снижающие давление в портальной системе:
Пропранолол и другие бета-блокаторы.
Нитроглицерин.
Показания к хирургическому лечению:
— неостанавливающее консервативным путём кровотечение из вен пищевода
— часто повторяющие кровотечение из вен пищевода
— гиперспленизм
— асцит
— для коррекции портального кровотока, если нет грубых морфофункциональных изменений в состоянии печени и селезёнки. Уровень билирубина выше 34 мкмоль/л, содержание альбумина выше 0,35 г/л, отсутствие гиперспленизма, асцита, неврологических расстройств.
Используются шесть групп операций.
1. Операции разобщения — разобщают связь вен пищевода и желудка с венами портальной системы.
1). Склерозирование варикозно расширенных вен.
2). Степлерная транссекция пищевода — наложение циркулярного шва в нижней трети пищевода с помощью сшивающих аппаратов.
3). Операция Пациоры — делается гастротомия и со стороны слизистой прошиваются варикозно расширенные вены пищевода и желудка. Операция может сочетаться с перевзякой и пересечением селезёночной артерии.
4). Операция Таннера — поперечное пересение желудка в кардинальном отделе с последующим сшиванием стенок.
5). Операция Берэма-Крайля — левосторонний торакоабдоминальный разрез. Продольный разрез пищевода. Прошивают и перевязывают вены со стороны его просвета. В венозные узлы между лигатурами вводят склерозирующие растворы.
6). Операция Сигиуры — два способа:
а). Из торакального и абдоминального доступа. Из торакального доступа осуществляют деваскуляризацию пищевода от кардии до нижней легочной вены + частичное перечение пищевода с последующим ушиванием на уровне диафрагмы. Из абдоминального доступа выполняется спленэктомия, деваскуляризация абдоминального отдела пищевода и желудка до середины малой кривизны, селективная ваготомия, пилоропластика.
б). Из торакального доступа. Абдоминальный этап при этом выполняется трансдиафрагмально.
2. Операции, направленные на создание новых путей оттока крови из портальной системы — портокавальные анастомозы и органоанастомозы (оменто- и органопексии).
Операция Богораза — прямой портокавальный и мезентерикокавальный анастомоз.
Дистальный спленоренальный анастомоз — операция Уипла-Блекмора.
При этих операциях печень не выполняет своей дезинтоксикационной функции, кровь от ЖКТ вместе с токсическими веществами оттекает в общий кровток, минуя печень, приводя тем самым к энцефалопатии.
Оментопексии — к печени, почки, диафрагме, плевре.
Органопексии — гепатопневмопексия, гестропексия, кологепатопексия.
3. Операции для лечения асцита:
1). Лапароцентез.
2). Операция Кальба — иссечение париетальной брюшины и брюшных мышц в поясничном треугольнике для постоянного оттока асцитической жидкости.
3). Операция Рюотта — выделяется большая подкожная вена бедра и вшивается в отверстие в брюшине над пупартовой связкой.
4). Брюшно-яремное шунтирование с клапаном Ле Вина — под кожей между яремной веной и брюшной полостью проводится трубка с клапаном.
5). Тораколизация декапсулированной печение — резецируется правый купол диафрагмы и печень перемещается в плевральную полость.
4. Операции, направленные на уменьшение притока крови в портальную систему:
Спленэктомия.
Перевязка артерий и вен — левой желудочной и правой желудочно-сальниковой артерии, нижней брыжеечной вены, печёночной артерии, селезёночной артерии.
Рентгеноваскулярная эмболизация артерий.
5. Операции, усиливающие регенерацию печени и тем самым улучшающие внутрипечёночное артериальное кровообращение:
Резекция печени.
Операция Малле-Ги — периартериальная неврэктомия общей печёночной аретрии.
Артериопортальные анастомозы.
СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ
© М. Е. Кузин et al. 1986
Информация на этой странице предназначена исключительно для профессионалов здравоохранения. Не используйте ее для самодиагностики и самолечения. Обратитесь к врачу!
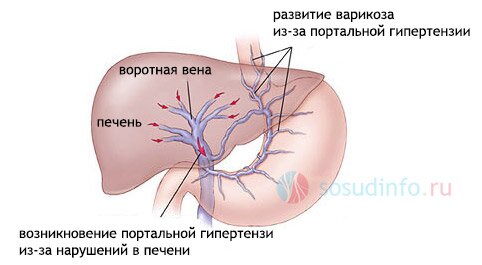
Синдром портальной гипертензии не является самостоятельным заболеванием. Характеризуется рядом специфических клинических проявлений и встречается при некоторых внутренних болезнях. При этом в основе происходящих в организме изменений лежит повышение давления в системе воротной вены. В соответствии с уровнем препятствия для оттока крови по системе воротной вены и характером патологического процесса, вызвавшего это препятствие, различают четыре основные формы синдрома портальной гипертензии. предпеченочную (допеченочную), внутрипеченочную, надпеченочную и смешанную.
ФОРМЫ СИНДРОМА ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ
Предпеченочная форма синдрома обусловлена врожденными аномалиями развития воротной вены и ее тромбозом. Врожденные аномалии развития воротной вены: врожденное отсутствие (аплазия, гипоплазия, атрезия, заращение просвета вены на всем протяжении или на каком-либо сегменте). Атрезия воротной вены связана с распространением на воротную вену нормального процесса облитерации, происходящего в пупочной вене и аранциевом протоке. Тромбоз воротной вены наблюдается при септических процессах (гнойных процессах в органах брюшной полости, сепсисе, септикопиемии, пупочном сепсисе) в результате ее сдавления воспалительным, опухолевидным инфильтратом, кистами и др.
Внутрипеченочная форма синдрома портальной гипертензии у подавляющего большинства больных связана с циррозом печени. Реже причиной блока могут быть очаговые склеротические рубцовые процессы в ткани печени. Около 80% больных с синдромом портальной гипертензии имеют внутрипеченочную форму блока.
Надпеченочная форма обусловлена затруднением оттока крови из печеночных вен. Причиной затруднения оттока крови из печени может быть эндофлебит печеночных вен с их частичной или полной непроходимостью (болезнь Киари). Выделяют также синдром Бадда-Киари, при котором надпеченочная форма портальной гипертензии связана с тромботической окклюзией полой вены на уровне печеночных вен или несколько проксимальнее. Одна из причин — аномалии развития нижней полой вены. Затруднение оттока крови из печени может быть связано также с констриктивным перикардитом, недостаточностью трикуспидального клапана, со сдавлением нижней полой вены извне (опухоли, кисты etc.).
Смешанная. или комбинированная форма синдрома портальной гипертензии связана с развитием тромбоза воротной вены у больных с циррозом печени.
КОМПЕНСАТОРНЫЕ ПРОЦЕССЫ
При портальной гипертензии вследствие резкого повышения гидростатического давления в системе воротной вены до 350-450 мм. вод. ст. и выш (при норме 200 мм. вод. ст.) отток крови происходит через естественные портокавальные анастомозы. Выделяют три группы портокавальных анастомозов .
1. Анастомозы в области кардиального отдела желудка и абдоминального отдела пищевода. Кровь из воротной вены попадает через венозные сплетения указанных органов по непарной вене в нижнюю полую вену. При варикозном расширении вен пищевода могут возникать кровотечения из них. Возникновению кровотечения способствуют изъязвления стенки, связанные с рефлюкс-эзофагитом.
2. Анастомозы между верхними, средними и нижними прямокишечными (ректальными) венами. При это кровь из верхних прямокишечных вен, относящихся к портальной системе, по системе анастомозов попадает во внутренние подвздошные вены и далее в нижнюю полую вену. При расширении вен подслизистого сплетения прямой кишки на фоне портальной гипертензии могут возникать довольно обильные ректальные кровотечения.
3. Анастомозы между околопупочными венами и пупочной (при ее незаращении), сбрасывающие кровь из воротной вены через пупочную и далее в вены передней брюшной стенки, откуда кровь оттекает как в нижнюю, так и верхнюю полую вену. При выраженном расширении этой группы портокавальных анастомозов можно отметить своеобразный рисунок извитых расширенных подкожных вен передней брюшной стенки, обозначаемый термином "голова медузы".
КЛИНИКА
Клинические проявления различных форм портальной гипертензии связаны прежде всего с тем первичным заболеванием, которое послужило причиной повышения давления в воротной вене. Это необходимо учитывать при расспросе больного и анализе клинической картины заболевания, когда возникли уже грозные осложнения портальной гипертензии — кровотечение, тромбоз воротной вены etc.
Для портальной гипертнезии характерны следующие симптомы и синдромы. спленомегалия, варикозное расширение вен пищевода и желудка, кровотечение из них, а также из геморроидальных вен, асцит, диспепсические явления (боли в эпигастральной области, отсутствие аппетита, тошнота, запоры), печеночные знаки ("сосудистые звездочки", "печеночные ладони" etc.), гиперспленизм (тромбоцитопения, лейкопения, реже — анемия), нарушения свертывающей системы крови в сторону гипокоагуляции.
При предпеченочной форме синдрома заболевание возникает чаще в детском возрасте, протекает относительно благоприятно. Макроскопически у некоторых больных воротная вена замещена множеством мелких расширенных вен (кавернома). Наиболее частые проявления заболевания: кровотечения из вен пищевода (которые иногда являются первым симптомом заболевания), спленомегалия, гиперспленизм, тромбоз воротной вены.
При внутрипеченочной форме портальной гипертензии ведущими в клинике являются симптомы цирроза печени. Характер течения заболевания зависит от природы цирроза печени (постнекротический, алкогольный etc.), активности процесса, степени компенсации нарушенных функций печени. Портальная гипертензия проявляется у этих больных геморрагическими осложнениями, спленомегалией, расширением вен передней брюшной стенки, асцитом. Грозным осложнением является кровотечение из вен пищевода и желудка. При этом возникает срыгивание или рвота неизмененной кровью без предшествующих каких-либо болевых ощущений в эпигастральной области. При затекании крови в желудок, при массивном кровотечении можно наблюдать рвоту измененной кровью цвета кофейной гущи, мелену. Быстро возникают симптомы постгеморрагической анемии. Летальность при первом кровотечении из вен пищевода при циррозе высока — 30% и более. Повторные кровотечения, асцит, желтуха (за счет поражения паренхимы печени) — признаки запущенной стадии цирроза печени, что оставляет мало шансов на успех медикаментозного или хирургического лечения синдрома портальной гипертензии при этом заболевании.
Надпеченочная форма синдрома портальной гипертензии чаще обусловлена болезнью Киари или синдромом Бадда-Киари. При острой форме развития болезни внезапно возникают довольно сильные боли в эпигастральной области, правом подреберье, интенсивно нарастает гепатомегалия, гипертермия, асцит. Смерть больных наступает в результате профузных кровотечений из вен пищевода или от печеночно-почечной недостаточности.
При хронической форме течения заболевания постепенно нарастают гепатомегалия и спленомегалия, развивается коллатеральная венозная сосудистая сеть на передней брюшной стенке, нарастает асцит, истощение, возникают нарушения белкового обмена (гипоальбуминемия).
вопросы лечения и диагностики — см. источник
Гипертензия портальная
Описание
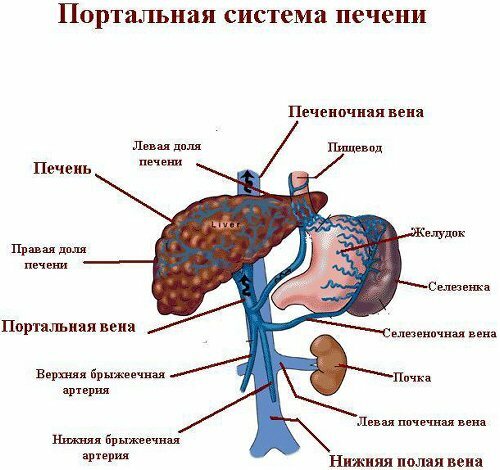
Портальная гипертензия – это патологическое состояние организма, вызванное повышенным давлением крови в воротной вене, вернее, в ее русле. Сама портальная система – это и есть система воротной вены. В этой системе собирается кровь из вен желудка, кишечника и селезенки. Путь кровотока лежит через печень, чем и обусловлена обработка в ней всосавшихся веществ из кишечника. Сразу две системы обеспечивают кровоток в печени – венозная и артериальная.
Портальная гипертензия фиксируется при блокировке кровотока, что и приводит к состоянию повышенного в портальной системе организма венозного давления.
Локализация блокирования может происходить в трех местах: на уровне воротной вены (диагностируется предпеченочная портальная гипертензия), на уровне синусоидов печени (диагностируется печеночная портальная гипертензия) и на уровне полой нижней вены (диагностируется надпеченочная портальная гипертензия).
Первая форма заболевания. предпеченочная, обычно имеет прямую связь с тромбозов самой воротной вены или с опухолевыми ее сдавлениями. Иногда, сдавления венозной вены происходят увеличенными лимфатическими узлами. Характеризуется эта форма гипертензии портальной увеличением селезенки, на фоне неизмененных размеров печени.
Вторая форма заболевания. печеночная или внутрипеченочная, вызывается, как правило, циррозом печени, воспалением печени (хроническим гепатитом) или опухолями печени. Характеризуется эта форма заболевания увеличением и селезенки, и печени.
Третья форма портальной гипертензии. надпеченочная, вызывается врожденным сужением полой вены, ее тромбозом, синдромом Бадда-Киари, или сердечным сдавлением полой вены. Эта форма заболевания характеризуется значительным увеличением печени, при абсолютно нормальных размерах селезенки.
Симптомы
Общие и основные проявления портальной гипертензии в любой ее форме будут таковые: вздутие и увеличение живота, расширение подкожных вен, находящихся в передней стенке брюшины, расширение нижних вен пищевода и желудка, и расширение геморроидальных вен, желудочные и пищеводные кровотечения, черный кал, черная рвота, геморроидальные кровотечения, болевые ощущения в области верхней части желудка, чувство тяжести в области печени и селезенки, отечность, снижение или полная потеря аппетита, иногда может проявляться желтый оттенок на кожных покровах.
Поскольку портальная гипертензия появляется как следствие или осложнение имеющихся и уже развитых заболеваний, то и проявления ее обязательно будут связаны с симптоматикой основного заболевания.
Редко, но среди общих симптомов портальной гипертензии можно отметить мелкоточечные кровоизлияния, у больного часто наступают носовые кровотечения.
В любой форме своего течения гипертензия портальная проявляется общей слабостью и быстрой утомляемостью пациента, снижением умственной активности, а в «запущенных» случаях стойкими нарушениями в центральной нервной системе.
Диагностика
Для диагностирования портальной гипертензии проводятся следующие исследования и анализы: общий анализ крови (указывает на воспалительный процесс в организме, поскольку снижены все количественные показатели крови), функциональные пробы печени (устанавливаются изменения, которые характерны для любой формы гепатита или цирроза), определяются маркеры вирусных гепатитов, выявляются аутоантитела к тем или иным вирусам гепатита, определяется концентрация железа в кровяной сыворотке, определяется содержание церуллоплазмина в тканях печени, суточная экскреция меди с мочой, уровень содержания меди в моче, проводится эзофагография, фиброгастродуоденоскопия (выявляет варикоз вен желудка и пищевода), ректороманоскопия, ультразвуковое исследование (определяет диаметр портальной вены, селезеночной вены, указывает на тромбоз воротной вены), допплерография, венография, ангиография.
Самым информативным методом диагностики в данном случае будет являться рентгенография сосудов с контрастным веществом, при которой легко устанавливается уровень блокировки кровотока.
Профилактика
Профилактическими методами портальной гипертензии являются методы, которые позволяют своевременно выявить и начать лечение, так называемых, причинных заболеваний печени, которые способны вызвать и дать свободное развитие любой форме портальной гипертензии.
Лечение
Терапия, которая применяется при портальной гипертензии, всегда имеет своей целью полную ликвидацию причинного заболевания. Прежде всего, используются консервативные методы лечения, к хирургическим прибегают в случаях сильной «запущенности» болезни.
Консервативная терапия: назначаются диуретики (средства мочегонного действия), длительно текущий асцит лечится путем удаления жидкости через прокол передней стенки брюшины и введением через отверстие лапароцентеза (специальной трубки).
Чтобы снизить сопротивление и напряжение воротной вены применяют специальные препараты, такие как соматостатин или сандостатин.
В случаях хирургического лечения проводятся операции по разобщению вен пищевода и желудка с воротной венозной системой, резекции печени, коагуляции поверхности печени, шунтирования брюшной полости (для выведения асцитической жидкости).