Желудочковые аритмии. Диагностика желудочковых аритмий.
Под желудочковыми аритмиями понимают комплексы или ритмы, возникающие ниже разветвления пучка Гиса. Клинический спектр желудочковых аритмий весьма широк — от крайне неблагоприятных злокачественных форм, представляющих непосредственную угрозу для больного, опасных развитием внезапной сердечной смерти и выраженных расстройств гемодинамики — до относительно «благоприятных» малосимптомных вариантов, редко приводящих к развитию серьезных осложнений.
Желудочковая пароксизмальная тахикардия — одно из наиболее опасных нарушений сердечного ритма.
Диагностическими ориентирами являются:
— одышка;
— приступы Морганьи-Адамса-Стокса;
— признаки расстройства ЦНС (головокружение, потемнение в глазах, слабость), преходящие очаговые неврологические симптомы (парезы, судороги, афазия);
— как правило, наблюдается снижение АД, иногда вплоть до коллапса;
— боли в сердце;
— нарушение деятельности желудочно-кишечного тракта (тошнота, рвота, метеоризм, боли в животе);
— у лиц мужского пола приступ возникает в два раза чаще, чем у женщин.
Наиболее важные причины желудочковой пароксизмальной тахикардии.
— ИБС, особенно острый инфаркт миокарда, постинфарктная аневризма сердца;
— гипертоническая болезнь («гипертоническое сердце»);
— миокардиты (острые, подострые, хронические);
— ревматические пороки клапанов;
— первичные и вторичные миокардиопатии;
— тяжелая сердечная недостаточность или шок различной этиологии;
— катетеризация, операции на сердце, ангиокардиография, коронарография, бронхоскопия, эндоскопия, пункция перикарда;
— интоксикация хинидином, адреналином и сходными с ним соединениями, хлороформом и т.п.
Реже желудочковая пароксизмальная тахикардия может возникнуть и без клинических данных за органическое поражение сердца. Природа этих приступов остается неясной, возможно, имеют значение провоцирующие приступ факторы, из них отметим:
— синдром Вольфа-Паркинсона-Уайта (пучок Махейма);
— гипертиреоидизм;
— курение табака;
— гипокалиемия;
— нарушение кислотно-щелочного равновесия.
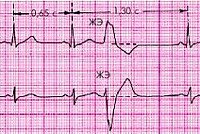
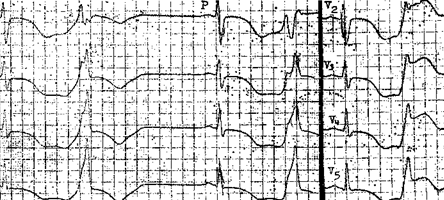
ЭКГ признаки желудочковых аритмий. уширенный и измененный комплекс QRS с частотой сокращений желудочков до 130-180 в мин. и наличие пред-сердных зубцов, следующих друг за другом в нормальном или ускоренном темпе. Локализация эктопического очага в желудочках определяются на основании комплекса QRS. При правожелудочковой пароксизмальной тахикардии (как и при экстрасистолии) главный зубец R комплекса QRS направлен вверх в I и вниз в III отведении, а зубец Т отрицателен в I и положителен в III отведении. При левожелудочковой тахикардии выявляется обратное направление зубцов.
В некоторых случаях желудочковый ритм прерывается отдельными комплексами синусового происхождения, следующими после зубца Р (удары Дресслера), что является важным дифференциально диагностическим признаком желудочковой тахикардии.Может наблюдаться ретроградное AV проведение, что проявляется в виде зубцов Р, следующих за комплексом QRS. Вспомогательную роль в дифференциальной диагностике может сыграть изучение более ранних ЭКГ пациента, которые могут содержать желудочковые экстрасистолы, форма которых часто совпадает с формой QRS при желудочковой тахикардии.
В клинике важно отличать предсердную пароксизмальную тахикардию от желудочковой.
Желудочковая аритмия
Желудочковой аритмией называют такое расстройство сердечного ритма, при котором проводящие импульсы возникают в области желудочка, ниже точки разветвления пучка Гиса.
Существуют различные виды желудочковых аритмий. желудочковые экстрасистолы, парные аллоритмии, политопные или интерполированные экстрасистолы. В клиническом спектре данных заболеваний присутствуют как состояния, угрожающие возникновением тяжелых гемодинамических расстройств и внезапной сердечной смерти, так и легкие, бессимптомные формы аритмий.
Наибольше угрожают жизни и здоровью человека ранние желудочковые экстрасистолы. к которым относится и желудочковая пароксизмальная тахикардия. Она может иметь различные по длительности и стойкости периоды. Летальный исход в большинстве случаев вызывает фибрилляция желудочков. Без терапевтических мер 25% больных с желудочковой тахикардией умирает на протяжении двух лет. Чаще всего такой вид аритмии встречается у больных с ишемической болезнью сердца. У мужчин приступы возникают в два раза чаще, чем у женщин.
Клинические признаки желудочковой пароксизмальной тахикардии :
- одышка;
- обморочные состояния;
- симптомы расстройств нервной системы: головокружение, потемнение в глазах, слабость, судороги, парезы;
- ишемия мозга (приступ Морганья-Адамса-Стокса);
- боли в области сердца;
- значительное снижение артериального давления;
- желудочно-кишечные расстройства: тошнота, рвота, боли, вздутие живота;
- застойные явления в обоих кругах кровообращения.
Наиболее точно диагностируется желудочковая аритмия с помощью ЭКГ .
Желудочковая аритмия, особенно опасные для жизни ее формы возникают у людей со значительными морфологическими расстройствами сердечнососудистой системы, острым инфарктом миокарда.
Идиопатические аритмии желудочка, то есть вызванные не патологиями сердца встречаются очень редко.
Основными причинами появления желудочковой аритмии являются преимущественно органические поражения сердца:
1. ИБС, инфарктные и постинфарктные состояния
2. Гипертоническая болезнь
3. Миокардиты различной этиологии
4. Пороки сердца ревматического происхождения
5. Тяжелые формы сердечной недостаточности или шок
6. Операции и манипуляции на сердце (катетеризация, коронарография, эндоскопия, пункция перикарда)
7. Отравление препаратами хинидина, адреналина, хлороформом и подобными химическими веществами.
В других случая желудочковая аритмия возникает не часто. Факторами, симулирующими ее развитие являются: синдром Вольфа-Паркинсона-Уайта, курение, гипертиреоидизм, дефицит калия, расстройства кислотно-щелочного баланса. Часто желудочковые аритмии возникают после тяжелой физической нагрузки.
Для максимальной эффективности лечения очень важно правильно диагностировать вид и происхождение аритмии. Желудочковая пароксизмальная тахикардия и некоторые другие тяжелые формы аритмий требуют неотложных мер по лечению и восстановлению жизнедеятельности.
Желудочковая экстрасистолия
- Что такое желудочковая экстрасистолия?
- Каковы симптомы экстрасистолии?
- Чем опасна желудочковая экстрасистолия?
- Как диагностировать желудочковую экстрасистолию?
- Какие существуют современные методы лечения пациентов с желудочковой экстрасистолией?
- Как подготовиться к катетерной абляции желудочковой экстрасистолии?
- Как проводится катетерная абляция желудочковой экстрасистолии?
- Насколько болезненна операция?
- Что происходит после окончания операции?
- Как вести себя дома после операции?
- Как часто необходимо наблюдаться у аритмолога после абляции?
- На что нужно обращать внимание после операции?
- Возможен ли рецидив желудочковой экстрасистолии?
Что такое желудочковая экстрасистолия?
Желудочковая экстрасистолия — это преждевременное неправильное сокращение желудочков сердца. Причина такого неправильного сокращения – очаг, располагающийся в миокарде желудочков сердца, который генерирует преждевременные электрические импульсы.
Каковы симптомы экстрасистолии?
Преждевременные сердечные сокращения или чувство «замирания» в грудной клетке является наиболее частыми жалобами пациентов с экстрасистолией. При этом большинство пациентов ощущает не саму экстрасистолу, которая может возникать сразу после нормального сердечного сокращения, а возникающую после нее компенсаторную паузу.
У некоторых пациентов экстрасистолия протекает бессимптомно и часто бывает случайной находкой при очередном обследовании.
Чем опасна желудочковая экстрасистолия?
Небольшое количество желудочковых экстрасистол – до нескольких десятков в сутки – может регистрироваться и у здорового человека. Однако, если экстрасистол становится больше, необходимо разбираться с причиной их возникновения. Экстрасистолия может быть проявлением опасных болезней сердца, таких как ишемическая болезнь сердца (недостаток кровотока в сердце в связи с сужением его сосудов атеросклеротическими бляшками), миокардит (воспаление сердца). Если у пациента в сутки более 10000 экстрасистол, они могут сами по себе наносить вред работе сердца. Дело в том, что при экстрасистоле сокращение сердца геометрически и электрически неправильно, что ведет к нарушению кровотока и обмена веществ в сердце. При большом количестве экстрасистол эти нарушения становятся значительными и перманентными. В таких случаях, для устранения симптомов и прекращения неправильной работы сердца, экстрасистолы надо лечить.
Как диагностировать желудочковую экстрасистолию?
Для того, чтобы диагностировать наличие желудочковой экстрасистолии, чаще всего достаточно обычной ЭКГ. По данным обычной ЭКГ возможно ориентировочно оценить локализацию желудочковой экстрасистолии. Иногда в момент записи ЭКГ экстрасистолию не удается зарегистрировать. В этом случае используют 12-ти канальное суточное мониторирование ЭКГ. Суточное мониторирование, помимо констатации факта наличия экстрасистолии, отвечает и на другие важные вопросы – количество экстрасистол за сутки, их локализацию, распределение в течение времени суток, связь с физической нагрузкой или другими событиями. Это позволяет определить прогноз и дальнейшую тактику лечения.
Какие существуют современные методы лечения пациентов с желудочковой экстрасистолией?
Основными методами лечения таких больных являются назначение антиаритмических лекарств или процедура катетерной абляции. При этом, предпочтительнее в большинстве случаев применять катетерную абляцию, которая может во многих случаях полностью устранить или значительно снизить число экстрасистол в сутки, являясь гораздо более эффективным средством, чем антиаритмическая терапия. При желудочковой экстрасистолии процедура катетерной аблации, кроме некоторых исключительных случаев, несет в себе гораздо меньше рисков для больного, чем прием антиаритмических препаратов.
Как подготовиться к катетерной абляции желудочковой экстрасистолии?
Для подготовки к операции необходимо пройти ряд лабораторных исследований крови, ЭКГ, трансторакальную ЭХО-кардиографию. При подозрении на связь экстрасистолии с ишемической болезнью сердца, проводят тесты с физической нагрузкой или коронарную ангиографию.
За некоторое время перед операцией (обычно за 1 неделю) врач просит пациента прекратить прием некоторых медикаментов. Накануне операции с вечера пациента прекращает прием пищи, не пьет жидкость за несколько часов до процедуры. Если есть необходимость, пациент бреет паховые области, грудь, спину. При беседе с врачом пациенту необходимо указать список всех лекарственных препаратов, которые он принимает, сообщить о наличии аллергических реакций на какие-либо лекарства.
Как проводится катетерная абляция желудочковой экстрасистолии?
Катетерная абляция желудочковой экстрасистолии проводится по тем же принципам, что и другие процедуры катетерной абляции. Основная цель процедуры провокация желудочковой экстрасистолии, дальнейшее определение точной локализации очага и его радиочастотная деструкция. К сожалению, определение точного расположения очага невозможно, если на момент операции нет достаточного количества экстрасистол. Считается, при суточном количестве экстрасистол менее 5000, вероятность наличия экстрасистол на момент операции очень мала. Процедура абляции считается эффективной, если после абляции очага не удается спровоцировать экстрасистолию и она отсутствует либо представлена непатологическим количеством в послеоперационном периоде.
Насколько болезненна операция?
Операция проводится под местной анестезией и не требует наркоза. Радиочастотные воздействия носятся точечно, поэтому, как правило безболезненны. Иногда локализация желудочковой экстрасистолии требует использования навигационной системы электроанатомического картирования, которая позволяет реконструировать трехмерную модель камеры сердца и определить точную локализацию очага. Длительность процедуры составляет от 30 минут до 1 часа.
Что происходит после окончания операции?
При окончании операции на места пункции сосудов накладывают давящие повязки или наклейки. В зависимости от типа доступа в камеры сердца, от нескольких часов или до суток пациента просят соблюдать постельный режим. Вечером после операции или на следующий день выполняется ряд исследований, после чего пациент может быть выписан под амбулаторное наблюдение.
Как вести себя дома после операции?
В течение недели необходимо избегать сильных физических нагрузок. Если желудочковая экстрасистолия эффективно устранена при абляции, то назначение антиаритмических препаратов не требуется. Через несколько дней после операции, если врач не видит противопоказаний, пациент может вернуться к работе.
Как часто необходимо наблюдаться у аритмолога после абляции?
В ходе динамического послеоперационное наблюдения достаточно планового посещениях аритмолога, выполнении ЭХО-кардиографии и суточного мониторирования ЭКГ через один месяц после операции. В случае рецидива аритмии необходимо обратиться к аритмологу немедленно.
В послеоперационном периоде необходимо обращать внимание на места введения катетеров. При внезапном возникновении гематомы, припухлости, увеличении ее размеров, покраснении и возникновении болезненности необходимо обратиться к врачу. Появление озноба, повышение температуры, головокружения, одышки, болевого синдрома или неврологических симптомов требует немедленного обращение к врачу.
Очень редко могут возникать рецидивы желудочковой экстрасистолии, что связано с восстановлением тканей, которые подвергались абляции. В этом случае целесообразна повторная процедура с целью устранения очага экстрасистолии. Повторная операция значительно снижает вероятность дальнейшего рецидива аритмии.