Инфаркт
Определение Причины
Макроскопическая картина (форма, величина, цвет)
Виды инфаркта
Инфаркты внутренних органов
Инфаркт — это мертвый участок органа или ткани, выключенный из кровообращения в результате внезапного прекращения кровотока (ишемии). Инфаркт —разновидность сосудистого (ише-мического) коагуляционного либо колликвационного некроза
Причины развития инфаркта:
• острая ишемия, обусловленная длительным спазмом, тромбозом или эмболией, сдавлением артерии;
• функциональное напряжение органа в условиях недостаточного его кровоснабжения.
Макроскопическая картина инфарктов. Форма, величина, цвет и консистенция инфаркта могут быть различными.
Форма инфаркта. Обычно инфаркты имеют клиновидную форму. При этом заостренная часть клина обращена к воротам органа, а широкая часть выходит на периферию.
Величина инфарктов. Инфаркт может охватывать большую часть или весь орган (субтотальный или тотальный инфаркт) или обнаруживаться лишь под микроскопом (микроинфаркт).
Цвет и консистенция инфарктов. Если инфаркт развивается по типу коагуляционного некроза, то ткань в области омертвения
уплотняется, становится суховатой, бело-желтого цвета (инфаркт миокарда, почек, селезенки). Если инфаркт образуется по типу колликвационного некроза, то мертвая ткань размягчается и разжижается (инфаркт мозга или очаг серого размягчения).
зависимости от механизма развития и внешнего вида различают:
• белый (ишемический) инфаркт (в результате полного прекращения притока артериальной крови в органах);
• красный (геморрагический) инфаркт (из-за выхода в зоне инфаркта крови из некротизированных сосудов микроциркуляторного русла);
• белый инфаркт с геморрагическим венчиком.
Различают асептический и септический инфаркты. Большинство инфарктов внутренних органов, не соприкасающихся с внешней средой, являются асептическими. Септические инфаркты возникают при попадании вторичной бактериальной инфекции в некротизированные ткани.
Микроскопически мертвый участок отличается потерей структуры, контуров клеток и исчезновением ядер.
Наибольшее клиническое значение имеютинфаркты сердца (миокарда), головного мозга, кишечника, легких, почек, селезенки.
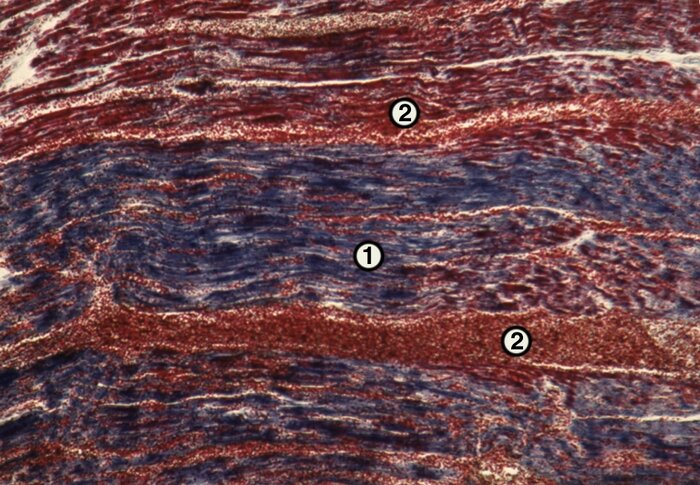
В сердце инфаркт обычно белый с геморрагическим венчиком, имеет неправильную форму, встречается чаще в левом желудочке и межжелудочковой перегородке, крайне редко — в правом желудочке и предсердиях. Омертвение может локализоваться под эндокардом, эпикардом, в толще миокарда или охватывать всю толщу миокарда. В области инфаркта на эндокарде нередко образуются тромботические, а на перикарде — фибринозные наложения, что связано с развитием реактивного воспаления вокруг участков некроза.
В головном мозге выше виллизиева круга возникает белый инфаркт, который быстро размягчается (очаг серого размягчения мозга). Если инфаркт образуется на фоне значительных расстройств кровообращения, венозного застоя, то очаг омертвения мозга пропитывается кровью и становится красным (очаг красного размягчения мозга). В области ствола мозга ниже виллизиева круга также развивается красный инфаркт. Инфаркт локализуется обычно в подкорковых узлах, разрушая проводящие пути мозга, что проявляется параличами.
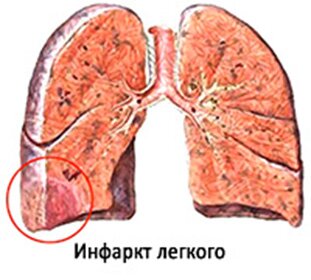
В легких в подавляющем большинстве случаев образуется геМморрагический инфаркт. Причиной его чаще служит тромбоэмболия, реже — тромбоз при васкулите. Участок инфаркта хорошо отграничен, имеет форму конуса, основание которого обращено к плевре. На плевре в области инфаркта появляются наложения фибрина (реактивный плеврит). У острия конуса, обращенного к корню легкого, нередко обнаруживается тромб или эмбол в ветви легочной артерии. Омертвевшая ткань плотна, зерниста, темно-красного цвета.
В почках инфаркт белый с геморрагическим венчиком, конусовидный участок некроза охватывает либо корковое вещество, либо всю толщу паренхимы.
В селезенке встречаются белые инфаркты, нередко с реактивным фибринозным воспалением капсулы и последующим образованием спаек с диафрагмой, париетальным листком брюшины, петлями кишечника.
В кишечнике инфаркты геморрагические и всегда подвергаются септическому распаду, что ведет к прободению стенки кишки и развитию перитонита.
Инфаркт — необратимое повреждение ткани, которое характеризуетсянекрозом как паренхиматозных клеток, так и соединительной ткани.
Скорость течения инфаркта и время, требуемое для окончательного заживления, изменяются в зависимости от размеров поражения. Маленький инфаркт может зажить в пределах 1—2 недель, для заживления большего участка может понадобиться 6—8 недель и больше.
Неблагоприятные исходы инфаркта: гнойное его расплавление, в сердце — миомаляция и истинный разрыв сердца с развитием гемотампонады полости перикарда.
Значение инфаркта определяется локализацией, размерами и исходом инфаркта, но для организма всегда чрезвычайно велико прежде всего потому, что инфаркт — ишемический некроз, т. е. участок органа выключается из функционирования.
Инфаркт миокарда
Патанатомия
Нарушения в сердечной мышце связаны с развитием ишемического некроза, претерпевающего в своем развитии несколько стадий.
Ишемический (острейший период) — это первые несколько часов после закупорки коронарного сосуда до формирования некроза миокарда. При микроскопическом исследовании обнаруживаются очаги разрушения мышечных волокон, расширение капилляров с нарушением движения крови в них.
Острый период — первые 3-5 дней заболевания, когда в миокарде преобладают процессы омертвения с пограничной воспалительной реакцией. Стенки артерий в зоне инфаркта набухают, просвет их наполнен однородной массой эритроцитов, на периферии зоны некроза отмечается выход из сосудов лейкоцитов.
Подострый период — длится 5-6 недель, в это время в зоне некроза образуется рыхлая соединительная ткань.
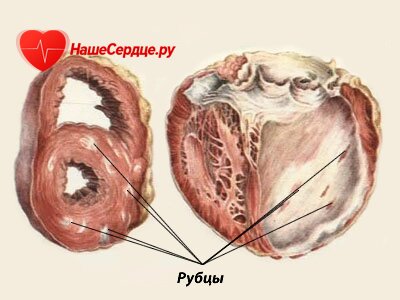
Период рубцевания — заканчивается через 5- 6 месяцев от начала болезни формированием полноценного соединительно-тканного рубца.
 Иногда возникает не один, а несколько инфарктов, в результате чего в мышце сердца образуется ряд рубцов, которые дают картину кардиосклероза. Если рубец имеет большую протяженность и захватывает значительную часть толщи стенки, то от давления крови он постепенно выбухает, в результате чего образуется хроническая аневризма сердца.
Иногда возникает не один, а несколько инфарктов, в результате чего в мышце сердца образуется ряд рубцов, которые дают картину кардиосклероза. Если рубец имеет большую протяженность и захватывает значительную часть толщи стенки, то от давления крови он постепенно выбухает, в результате чего образуется хроническая аневризма сердца.
Макроскопически инфаркты миокарда имеют характер ишемических или геморрагических. Величина их колеблется в весьма значительных пределах — от 1-2 см в поперечнике до размеров ладони.
Деление инфарктов на крупно- и мелкоочаговые имеет большое клиническое значение. Некроз может охватывать всю толщу миокарда на пораженном участке (трансмуральный инфаркт) или располагаться ближе к эндокарду и эпикарду; возможны изолированные инфаркты межжелудочковой перегородки, сосочковых мышц. Если некроз распространяется на перикард, имеются признаки перикардита.
На поврежденных участках эндокарда иногда выявляются тромбы, которые могут быть причиной эмболии артерий большого круга кровообращения. При обширном трансмуральном инфаркте стенка сердца в зоне поражения нередко растянута, что указывает на образование аневризмы сердца.
Из-за непрочности омертвевшей сердечной мышцы в зоне инфаркта возможен ее разрыв. В таких случаях обнаруживается массивное кровоизлияние в полость перикарда или прободение (перфорация) межжелудочковой перегородки.
Патанатомия (патологическая анатомия) описание макропрепаратов
Данная статья будет полезна студентам высших медицинских учреждений в подготовке к экзамену по патологической анатомии.
«Жировая дистрофия печени»
Фрагмент печени. Размеры 14*8*2 см. Дряблой консистенции, серовато-желтого цвета на поверхности и разрезе. Капсула гладкая и блестящая. Анатомический рисунок несколько стерт.
Причины развития:1) гипоксия (при заболеваниях ССС и органов дыхания), 2) интоксикация (алкогольная, гепатотропными ядами), инфекции (вирусный гепатит ), 3) эндокринные заболевания (сах. диабет ), 4) алиментарные (авитаминозы).
Исходы: При слабой дистрофии процесс обратим при условии выключения действия повреждающего агента. При значительной дистрофии процесс заканчивается некрозом клеток, может развиться печеночная недостаточность .
«Амилоидоз селезенки»
Селезенка увеличенная, плотная, коричнево-красная, гладкая, имеет сальный блеск на разрезе. Саговая (если амилоид выпадает крупинками), или сальная (ветчинная – если амилоид выпадает диффузно) селезенка. В селезенке выпадает амилоид по ходу ретикулярных волокон – периретикулярный паренхиматозный амилоидоз.
Причины:1) Хронические инфекции (особенно туберкулез), 2) болезни, характеризующиеся гнойно-деструктивными процессами (хронические неспецифические заболевания легких, остеомиелит. нагноение ран), 3) злокачественные новообразования (парапротеинемические лейкозы, лимфогранулематоз, рак ), 4) ревматические болезни (особенно ревматоидный артрит ), 5) возможна наследственная предрасположенность.
Исход: Неблагоприятный – амилоидоклазия – исключительно редкое явление при локальных формах амилоидоза. Выраженный амилоидоз ведет к атрофии паренхимы и склерозу органов, и к их функциональной недостаточности. При выраженном амилоидозе возможна хроническая почечная, печеночная, сердечная, легочная, надпочечниковая (бронзовая болезнь ), кишечная (синдром нарушенного всасывания) недостаточность.
«Фибринозный ларинготрахеит»
На поверхности слизистой оболочки гортани и трахеи появляется белесовато-серая пленка. Пленка может быть связана с подлежащими тканями рыхло, и поэтому легко отделяться – крупозный вариант. При этом слизистая утолщается и набухает, при отторжении пленки возникает поверхностный дефект Пленка может быть прочно связана со слизистой и отделяться с трудом – дифтиретический вариант. При отторжении пленки возникает глубокий дефект.
Причины: Может вызываться диплококками Френкеля, стрептококками и стафилококками, возбудителями дифтерии и дизентерии, микобактериями туберкулеза, вирусами гриппа. Кроме инфекционных агентов, фибринозное воспаление может быть вызвано токсинами и ядами эндогенного (например, при уремии), или экзогенного (отравление сулемой) происхождения.
Исход: Неодинаков. На слизистых оболочках после отторжения пленок остаются разной глубины дефекты – язвы. При крупозном воспалении они поверхностны, при дифтеретическом глубокие, и оставляют после себя рубцовые изменения. Нередко массы фибрина подвергаются организации, формируются спайки.
Благоприятный исход – рассасывание масс фибрина. При образовании пленок в гортани и трахее возникает опасность асфиксии. При дифтерии возможно распространение воспаления на дыхательные тракты до бронхов. Человек может погибнуть от удушья, которое называется истинным крупом гортани. После перенесенного фибринозного воспаления могут оставаться длительно незаживающие рубцовые язвы. Кроме того, возможен переход воспаления в другую форму.
«Дифтиретический колит»
Фрагмент толстой кишки размерами 15*10*2 см. слизистая оболочка измененная. Анатомический рисунок стерт, складки плохо различимы, цвет грязно-серый, слизистая грубая. На поверхности слизистой имеются наложения коричнево-зеленого цвета. Стенка утолщена, просвет резко сужен.
Причины: Инфекционное начало (дизентерийный, брюшнотифозный, колибациллярный, стафилококковый, грибковый, протозойный, септический колит). Токсические воздействия (уремический, сулемовый, медикаментозный), токсикоаллергические воздействия (алиментарный, колостатический).
Исходы: Возможны осложнения. кровотечения, перфорация, перитонит. парапроктит с параректальными свищами. Возможно присоединение анаэробной инфекции с развитием гангрены кишки. При дизентерии возникает лимфаденит. Развиваются флегмоны кишки, рубцовые стенозы кишки. Внекишечные осложнения:
- бронхопневмония,
- пиелит и пиелонефрит ,
- серозные (токсические) гастриты,
- пилефлебитические абсцессы печени,
- амилоидоз,
- интоксикация и истощение.
Смерть может наступить от кишечных и внекишечных осложнений. Возможно выздоровление.
«Гнойный лептоминингит»
Мягкая мозговая оболочка утолщена, тусклая, полнокровная, серовато-желтого цвета. Борозды и извилины мозга сглажены.
Причины: Чаще гноеродные микробы (стафилококки, стрептококки, менингококки и др.). Реже диплококки Френкеля, брюшнотифозные палочки, микобактерии туберкулеза и др. Возможно асептическое гнойное воспаление при попадании в ткани некоторых химических веществ. Может быть вследствие распространения инфекции из других очагов воспаления (например отит, мастоидит, ларингит. ангина ).
Исход: Зависит от распространенности, характера течения, вирулентности микроорганизма и состояния макроорганизма. В неблагоприятных условиях возможно развитие сепсиса. Если процесс отграничивается, он вскрывается спонтанно, или хирургически.
Полость абсцесса освобождается от гноя и заполняется грануляционной тканью, которая, созревая, образует рубец. Возможен другой исход: гной в абсцессе сгущается, превращается в некротический детрит, подвергающийся петрификации.
Длительно протекающее гнойное воспаление ведет к амилоидозу. Кроме того, возможно разрушение мозговой ткани, развитие параличей и парезов, выпадение ряда вегетативных функций и ВНД. Возможно распространение гнойного процесса лимфогенным и гематогенным путем, через систему мозговых желудочков.
«Казеозный лимфаденит»
Лимфатические узлы увеличены в несколько раз, на разрезе представлены казеозными массами. В клетчатке средостенья, прилежащей к казеозно-измененным лимфоузлам развивается выраженное в той или иной степени перифокальное воспаление. В наиболее тяжелых случаях встречаются даже очаги творожистого некроза.
Причины: входит в первичный туберкулезный комплекс. Туберкулез вызывают микобактерии туберкулеза. Для человека патогенны человеческий и бычий типы.
Исход: обусловлен иммунным состоянием организма, его реактивностью, разнообразием клинико-морфологических проявлений туберкулеза. Благоприятный исход: очаги поражения постепенно обезвоживаются, становятся плотными, обызвествляются (петрификация).
Затем на их месте путем метаплазии образуются костные балки с клетками костного мозга в межбалочных пространствах. Петрифицированный очаг превращается в оссифицированный. Неблагоприятный исход: прогрессирование первичного туберкулеза с генерализацией процесса. Проявляется в 4 формах:
- гематогенный,
- лимфогенный (лимфожелезистый)
- и смешанный.
Гематогенная форма развивается в связи с ранним попаданием микобактерий в кровь (диссеминация).
Микобактерии оседают в различных органах и вызывают образование в них бугорков размером от милиарных (просовидных) – милиарный туберкулез. до крупных очагов величиной с горошину и более. Различают милиарную и крупноочаговую форму гематогенной генерализации. Опасно высыпание бугорков в мягких мозговых оболочках с развитием туберкулезного лептоменингита с верхушки легких (очаги Симона).
Лимфогенная форма проявляется вовлечением в процесс воспаления бронхиальных, бифуркационных, околотрахеальных, над- и подключичных, шейных и других лимфоузлов. Опасен туберкулезный и опухолевидный бронхоаденит.
Они сдавливают просветы бронхов, что ведет к развитию алектазы легких и пневмонии. Рост первичного аффекта – наиболее тяжелая форма прогрессирования туберкулеза. Появляются пакеты казеозно-измененных лимфоузлов, похожих на опухоль .
Смешанная форма наблюдается при ослаблении организма после перенесенных острых инфекций, например, кори, при авитаминозах, голодании и т.д. нередко осложняется расплавлением некротических масс и образованием свищей.
Смерть может наступить от общей генерализации процесса туберкулезного менингита. При применении эффективных лекарственных препаратов прогрессирование первичного туберкулеза может быть остановлено. Экссудативная реакция переводится продуктивную, возникает инкапсуляция и обызвествление пат. очагов, рубцевание их отсевов.
«Милиарный туберкулез легких»
Фрагмент легкого, размером 8*5*1 см. плотной консистенции, темно-бордового цвета. Плевра сохранена, на поверхности среза имеются множественные, диффузно расположенные очаги повреждения (туберкулезные бугорки), размерами 2*3 мм сероватого цвета. Возможны три морфологических варианта: продуктивный (гранулема), экссудативный (серозно-фибринозный), некротический (казеоз).
Причины: инфицирование микобактериями туберкулеза. Патогенез заболевания сводится к проникновению микобактерий в организм и взаимодействию с ним, его тканями и органами.
Важно! Исходы: неблагоприятный – смерть вследствие генерализации процесса и туберкулезного менингита .
Благоприятный – инкапсуляция, обызвествление и рубцевание очагов повреждения. Возможно развитие стойкой эмфиземы легких, усиление нагрузки на правые отделы сердца, гипертрофия правого желудочка.
«Гумма печени»
Фрагмент печени, размерами 12*7*2 см. обычной консистенции светло-коричневого цвета, капсула сохранена, гладкая и блестящая. Анатомический рисунок сохранен. Под капсулой локализуются анатомические очаги, размерами 8*4 см. и 1*1,5 см. серовато-синего цвета, по консистенции напоминает клеевидную массу. В очаге повреждения имеются островки разрушенной ткани органа темно-коричневого цвета.
Причины: инфицирование возбудителем сифилиса (бледная трепонема). Гумма является проявлением третичной формы сифилиса, то есть это продуктивная некротическая реакция.
Исходы: возможна инкапсуляция соединительной тканью очага повреждения: склероз, возможно также развитие цирроза печени.
«Атеросклероз аорты с пристеночным тромбозом»
Фрагмент брюшного отдела аорты, размерами 14*4см. серовато розового цвета. Интима сосуда деформирована. На поверхности имеются множественные атеросклеротические бляшки (различных размеров) в стадии липосклероза. На поверхности одной бляшки размерами 10*1см. имеются массивные тромботические наложения, плотной консистенции, шероховатой поверхности, плотно сращены со стенкой сосуда.
Причины: Повреждения аортальной стенки (после травмы), обменные: гиперлипидемия, холестеринемия, гемодинамические: артериальная гипертензия. гормональные: сахарный диабет. гипотиреоз. нервные нарушения, наследственные особенности, этническая предрасположенность.
Исходы: Атрофия внутренних органов с атрофией паренхимы: например почек, тромбов, тромбоэмболия с развитием инфаркта (например почек) и гангрены (кишечника и нижних конечностей). Образование аневризмы в месте изъязвления с возможностью артериального кровотечения при разъедании стенки, атрофия от сдавления окружающих тканей.
«Аневризма аорты»
Причины: Атеросклероз, артериальная гипертония. третичный период сифилиса.
Исход: Разрыв и кровотечения, тромбоэмболические осложнения, атрофия окружающих тканей.
«Инфаркт миокарда»
Сердце, размерами 8*8,3*2см. дряблой консистенции серовато-желтого цвета на разрезе, на поверхности желтого цвета. Перикард сохранен, но его целостность нарушена. На разрезе отмечается гипертрофия миокарда, толщина стенки левого желудочка приблизительно 2 см. гипертрофированы сосочковые мышцы и часть травекулярных мышц. Инфаркт локализуется субэпикардиально в стенке левого желудочка. Имеет диффузный характер, неправильную форму, белый с геморрагическим венчиком.
Причины: Атеросклеротические поражения сосудов (особенно коронарных), ишемическая болезнь сердца, гипертоническая болезнь. нервный фактор, спазм, тромбоз и эмболия коронарных артерий.
Исход: Необратим (так как инфаркт – вид некроза). Приводит к функциональной недостаточности органа, возможно образование хронической аневризмы сердца с тромбозом его полости, что может привести к инфаркту внутренних органов, хронической сердечной недостаточности. Возможна острая аневризма сердца, возникает разрыв сердца и гемоперикард. Возможны миомаляция поврежденного участка и разрыв сердца примерно на 5-6 день после инфаркта. Смерть может наступить вследствие фибрилляции желудочков, острой сердечной недостаточности, асистолии, кардиогенного шока, разрыва сердца. Однако область поражения может зарубцеваться, так как формируется соединительная ткань – кардиосклероз. Окружающая ткань в таком случае будет компенсаторно гипертрофироваться.
«Разрыв сердца»
Причины: К разрыву сердца наиболее часто ведет инфаркт (некроз). Часто встречаются разрывы острой аневризмы сердца. Разрыв происходит на пятый-шестой день после инфаркта, вследствие миомаляции. Возможно вследствие ожирения сердца.
Исход: Ведет к быстрой потери большого количества крови, в подавляющем большинстве случаев к смерти (от острого кровотечения). Возможно так же развитие гемоперикарда и тампонады сердца.
«Ожирение сердца».
Под эпикардом разрастается жировая ткань, окутывает сердце как футляром. Прорастает в строму миокарда, особенно в субэпикардиальных отделах, что ведет к атрофии мышечных клеток. Ожирение обычно редко выражено в правой половине сердца. Иногда вся толща миокарда правого желудочка замещается жировой тканью, в связи, с чем может произойти разрыв сердца.
Причины:первичное ожирение – идиопатическое.
Вторичное:
- 1. алиментарное – причины не сбалансированное питание и гиподинамия.
- 2. церебральное – при травме, опухолях мозга, ряде нейротропных инфекций.
- 3. эндокринное – представлено рядом синдромов (Фрейлиха, Иценко-Кушинга, адипозо-генитальная дистрофия, гипогонадизм. гипотиреоз).
- 4. наследственное – в виде синдромов Лоренса-Муна-Видля, болезни Гирке.
Исход: благоприятный: сохранение функции сердца. Неблагоприятный: один из факторов риска ИБС. атрофия сердечной мышцы, сердечная недостаточность, разрыв сердца, функциональная недостаточность (аритмии. асистолии). Вследствие сердечной недостаточности возможна ишемия и инфаркты внутренних органов, гангрена конечностей (особенно нижних).
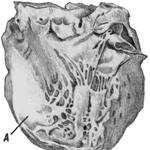
«Хроническая аневризма сердца»
Представлено сердце, размеры 15*11*6 см. консистенция плотная, произведен разрез левого желудочка. В стенке левого желудочка сердца имеются различной величины белесоватые тяжи, имеющие вид извитых нитей и пронизывающих всю толщу миокарда. Это разрастание соединительной ткани. В области верхушки сердца миокард истощен, принимает белый оттенок. Со стороны эндокарда в области верхушки левого желудочка цвет изменен на светло-коричневый. Здесь имеется углубление глубиной3-5 мм. Оно образуется за счет пронизывания толщины мышцы сердца соединительной тканью и формирует хроническую аневризму. Стенка сердца истощена и под давлением крови начинает выбухать. Образуется аневризматический мешок, заполненный слоистыми тромботическими массами, придающими темный оттенок.
Причины: Основой развития хронической аневризмы сердца является крупноочаговый постинфарктный кардиосклероз. Кардиосклероз является проявлением хронической ишемической болезни сердца. Хроническая аневризма образуется в результате трансмурального обширного инфаркта, когда рубцовая соединительная ткань, заместившая инфаркт, становится стенкой сердца.
Исход: С хронической сердечной аневризмой связано так же развитие хронической сердечной недостаточности, тромбоэмболических осложнений и разрыва стенки аневризмы. Это может привести к летальному исходу. Возможно развитие повторного инфаркта. С кардиосклерозом связано нарушение сократительной функции миокарда, проявляющееся в сердечной недостаточности и нарушениях ритма сердца.
«Бычье сердце»
Причины: Поражается аортальный клапан, стеноз а/в отверстия, сужение аорты, врожденный порок. Развивается в результате ревматизма атеросклероза, сифилиса, бактериального эндокардита, бруцеллеза, травмы.
Исходы: Острая и хроническая сердечная недостаточность. ИБС, ОПН, дилатация, застойная пневмония, дистрофия, декомпенсация сердца.
«Кровоизлияние в мозг»
Головной мозг нормальной консистенции, серое и белое вещество полушарий хорошо дифференцируются, полушария симметричны. Рельеф извилин сохранен. Мягкая мозговая оболочка прозрачная, с выраженным сосудистым рисунком. Средняя линия мозга смещена влево.
Желудочки мозга имеют нормальный объем. Патологический очаг размерами 2*2 см. черного цвета, локализуется в области подкорковых ядер. Патологический очаг представлен разрушенной мозговой тканью и сгустками крови. Имеются также два мелких пат. очага примерно 0,7 см. локализованные в области таламуса. Данная патология является геморрагическим инсультом.
Причины: атеросклероз. гипертоническая болезнь, симптоматические гипертензии. травмы, кровоизлияния в результате разрыва стенки сосуда, повышения проницаемости стенки, диапедезных кровоизлияний, причинами которых являются ангионевротические нарушения. Тканевая гипоксия вследствие атеросклероза и гипертонической болезни.
Исход: Благоприятный – инкапсуляция, формирование кист. Неблагоприятный – параличи, смерть вследствие разрушения мозга, кровоизлияния в желудочки, неврологическая симптоматика, воспаление мозговых оболочек.
«Возвратно-бородавчатый эндокардит»
Сердце, желтовато-серого цвета, размерами 8*10*4 см. имеются изменения митрального клапана – створок клапана. Створки утолщены и резко деформированы. Изменения эндотелия, тромботические наложения на фоне склероза и утолщения створок клапана.
Створки склерозируются, обызвествляются, становятся толстыми, сросшимися рубцовыми образованиями. Отмечаются склероз и петрификация фиброзного кольца. Хорды также склерозируются, становятся толстыми и укороченными. При преобладании недостаточности митрального клапана вследствие регургитации крови при диастоле левое сердце переполняется кровью, развивается компенсаторная гипертрофия стенки левого желудочка.
Причины: ревматизм. Общие причины:
1) влияние физических факторов (охлаждение, инсоляция)
2) лекарственные воздействия (лекарственная непереносимость)
3) генетические факторы, вызывающие нарушение иммунологического гомеостаза,
4) возрастной фактор,
5) наибольшее значение имеют инфекции: вирусы, гемолитический стрептококк группы А, сенсибилизация организма стрептококком (рецидивы ангин).
Исходы: 1) склероз и гиалиноз эндокарда – приводит к развитию порока сердца. 2) возможны спонтанные надрывы створок, приводящие к функциональной недостаточности. 3) возможно образование пристеночных и шаровидных тромбов и тромбоэмболические осложнения по большому кругу.