Стенокардия (ИБС), лечение, реабилитация больных
Ишемическая болезнь сердца — это группа заболеваний, в основе которых лежит ухудшение коронарного кровоснабжения миокарда, приводящее к нарушению соотношения между потребностью миокарда в кислороде и его поступлением по коронарному руслу. Это несоответствие может возникнуть из-за изменений в стенках артерий, уменьшающих просвет сосуда (атеросклеротическая бляшка, тромб, спазм артерии) или повышения потребности миокарда в кислороде (повышение ЧСС, АД, увеличение массы миокарда левого желудочка). Атеросклероз — это ведущая причина развития ИБС. У 95% пациентов, страдающих ИБС, выявляется атеросклеротическое поражение сосудов, у 5% — сосуды неизмененные. В клинической практике широко используется следующая классификация ИБС.
Клиническая классификация ишемической болезни сердца (ВКНЦ АМН СССР, 1984)
2.1. Стенокардия напряжения.
2.1.1. Впервые возникшая стенокардия.
2.1.2. Стабильная стенокардия (с указанием функционального класса I-IV).
2.1.3. Прогрессирующая стенокардия.
2.2. Спонтанная стенокардия.
3. Инфаркт миокарда.
3.1. Крупноочаговый инфаркт миокарда (трансмуральный).
3.2. Мелкоочаговый инфаркт миокарда.
4. Постинфарктный кардиосклероз.
5. Нарушения сердечного ритма (с указанием формы).
6. Сердечная недостаточность (с указанием формы и стадии).
Факторами риска ИБС являются. мужской пол, возраст старше 40 лет, наследственная предрасположенность (наличие у родителей ИБС, АГ и их осложнений в возрасте до 55 лет, дислипопротеидемия (повышение ХС, ХС-ЛПНП, ТГ, понижение ХС-ЛПВП), АГ, избыточная масса тела, курение, гиподинамия, сахарный диабет, гиперурикемия и др. Основными факторами ИБС, так называемой «большой тройкой», являются артериальная гипертензия, гиперхолестеринемия, курение.
Мы рассмотрим этапную реабилитацию больных ИБС на примере двух форм ИБС: стабильной стенокардии и инфаркта миокарда.
Стенокардия
Стенокардия — заболевание, основным клиническим проявлением которого является приступ загрудинных болей, обусловленный остро наступающим, но преходящим нарушением коронарного кровообращения.
Боли при стенокардии давящего, сжимающего характера, иррадиирующие в спину, левое плечо, руку, шею, длительностью 2-3 мин (максимально до 20-30 мин, возникающие, как правило, при физической нагрузке и проходящие в покос или после приема нитроглицерина. На ЭКГ, снятой во время приступа, отмечается депрессия сегмента ST более 1 мм или реже его подъем, а также изменения зубца Т, который становится сглаженным, двухфазным, отрицательным. Главное отличие стенокардии в том, что изменения на ЭКГ проходят сразу после прекращения приступа и ЭКГ возвращается в исходное (до приступа) состояние. Кроме того, в крови пациента отсутствуют изменения ферментов, свидетельствующих о повреждении миокарда (АЛТ, ACT, ЛДГ, КФК, МВ-КФК и др.). Диагноз стенокардии подтверждается холтеровским суточным мониторированием ЭКГ или нагрузочной пробой (велоэргометрия, тердмил-тест), стресс-эхокардиографией, перфузионной сцинтиграфией миокарда. Все эти методы отражают ишемические изменения в миокарде, возникающие при нагрузке, что отражается на ЭКГ (изменениям сегмента ST, зубца Т), ЭХО-КГ (нарушением локальной сократимости) или сцинтиграмме (нарушением перфузии миокарда), что и подтверждает наличие у больного ИБС. Кроме того, нагрузочные пробы позволяют определить функциональный класс больного и разработать индивидуальную программу его лечения и реабилитации.
Стенокардия напряжения характеризуется преходящими приступами загрудинных болей, вызываемых физической или эмоциональной перегрузкой или другими факторами, ведущими к повышению метаболических потребностей миокарда (повышение АД, повышение ЧСС). Как правило, боль исчезает в покое или при приеме нитроглицерина под язык. Впервые возникшая стенокардия — заболевание продолжительностью до 1 месяца с момента проявления. Она полиморфна по прогнозу и течению. Может регрессировать, перейти в стабильную стенокардию или принять прогрессирующее течение. Стабильная стенокардия — заболевание продолжительностью более 1 месяца с момента возникновения и характеризующаяся стереотипными приступами на одну и ту же нагрузку; при ней указывается функциональный класс больного в зависимости от способности выполнять физические нагрузки.
I ФК. Больной хорошо переносит обычные физические нагрузки. Приступы стенокардии возникают только при нагрузках высокой интенсивности. Инструментальные признаки 1 ФК указаны в табл. 1.
Таблица 1. Характеристика функциональных классов больных ишемической болезнью сердца по результатам пробы с физической нагрузкой [Николаева Л.Ф, Аронов Д.М. 1988]
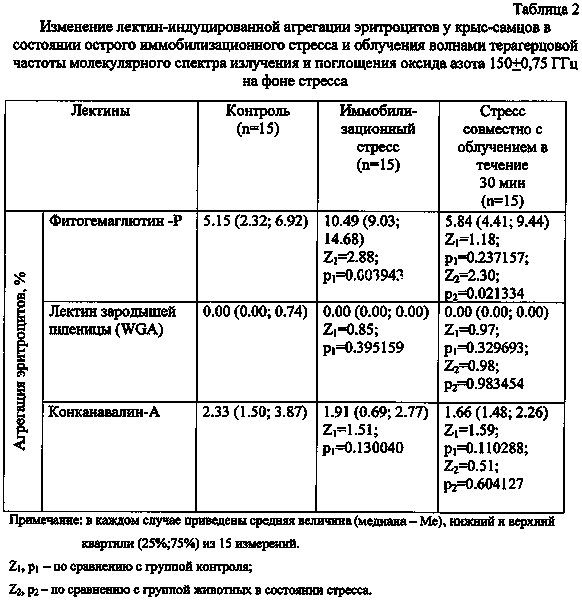
1 Приступы стенокардии покоя (спонтанная стенокардия) могут наблюдаться у больных с высокой толерантностью к физической нагрузке.
II ФК. Небольшое ограничение физической активности. Приступы стенокардии возникают при ходьбе по ровному месту на расстояние более 500 м, при подъеме более чем на 1 этаж. Вероятность приступа увеличивается в холодную погоду, при эмоциональном возбуждении или в первые часы после пробуждения.
III ФК. Выраженное ограничение обычной физической активности. Приступы возникают при ходьбе в нормальном темпе по ровному месту на расстояние 100-500 м, при подъеме на 1 этаж.
IV ФК. Стенокардия возникает при небольших физических нагрузках, ходьбе по ровному месту на расстояние менее 100 м. Характерно возникновение приступов стенокардии в покое, обусловленных, так же как и приступы стенокардии напряжения, повышением метаболических потребностей миокарда (повышение ЧСС, АД, увеличение венозного возврата к сердцу при переходе больного в горизонтальное положение).
Прогрессирующая стенокардия — это увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного физическую нагрузку. Спонтанная (особая) стенокардия — это заболевание, при котором приступы возникают без видимой связи с факторами, ведущими к повышению метаболических потребностей миокарда. Ангинозный синдром, более длительный и интенсивный, чем при стенокардии напряжения, труднее поддается действию нитроглицерина. Наиболее частой причиной этой формы стенокардии является спазм крупных артерий. Спонтанная стенокардия может существовать самостоятельно или в сочетании со стенокардией напряжения. При приступе спонтанной стенокардии на ЭКГ часто обнаруживается подъем сегмента ST, однако отсутствуют характерные для ИМ изменения комплекса QRS или активности в сыворотке крови ферментов, свидетельствующих о некрозе миокарда.
Показанием к госпитализации является нестабильная стенокардия (впервые возникшая до 1 месяца, прогрессирующая стенокардия, тяжелые случаи спонтанной стенокардии). Морфологическим субстратом этого вида стенокардии является нестабильная бляшка. Пациенты подлежат госпитализации в отделение интенсивной терапии кардиологических стационаров в связи с высоким риском развития инфаркта миокарда или внезапной смерти. Режим назначается постельный, стол № 10. Медикаментозная терапия включает введение антикоангулянтов (гепарина) и дезагрегантов (аспирина), купирование болевого синдрома (наркотики), гемодинамическую разгрузку миокарда (нитроглицерин в/в капельно), бета-адреноблокаторы и по показаниям — ингибиторы АПФ и статины (симвастатин, ловастатин, флувастатин, правастатин, аторвастатин, розувастатин).
Из физиотерапевтических методов рекомендуются. электросон, лекарственный электрофорез (эуфиллин, обзидан, ганглерон) следующих типов: общего воздействия по Вермелю, по рефлекторно-сегментарной методике и по транскардиальной методике. Кроме этого, рекомендуется низкочастотное переменное магнитное поле на область сердца, а также ДМВ-терапия на вегетативные узлы шейно-грудного отдела или непосредственно на область сердца; применяется лазерное внутрисосудистое облучение и воздействие лазерным облучением на область грудины, верхушки сердца, левой подлопаточной области.
Физическая реабилитация больных ИБС строится на основе расширения двигательной активности в порядке изменения режимов: строгого постельного, нестрогого постельного, полупостельного, переходного и общего. Продолжительность этих ступеней определяется их переносимостью. Показателем адекватности нагрузки является отсутствие приступов стенокардии на высоте нагрузки и в течение часа после нее, отсутствие выраженной одышки, утомления, сердцебиения, увеличение ЧДД не более чем на 6-8 в мин, повышение САД в пределах 20-40 мм.рт.ст. ДАД — 10-12 мм рт.ст. учащение пульса на 8-10 в мин, отсутствие изменений ЭКГ после нагрузки. О неблагоприятной реакции свидетельствуют следующие изменения: возникновение приступа стенокардии, появление выраженной одышки, утомления, сердцебиения, развитие аритмии, стойкая тахикардия с замедлением возврата к исходной ЧСС, выраженное снижение или повышение АД, бледность, цианоз, потливость, слабость, изменение ЭКГ ишемического характера. В заключение госпитального лечения проводят велоэргометрию для определения функционального класса. Больного с ИБС из стационара направляют на поликлинический этап реабилитации, с которого они могут быть направлены в санаторий, в соответствии с показаниями.
На поликлиническом этапе реабилитации больные ИБС наблюдаются по группе Д III диспансерного учета. Осмотры проводятся 2-4 раза в год в зависимости от функционального класса терапевтом, кардиологом, врачом отделения восстановительного лечения, неврологом; осмотр психотерапевта — 1 раз в год, других специалистов по показаниям. Один раз в год сдается клинический анализ крови, липидный спектр (ХС, ХС-ЛПНП. ХС-ЛПВП, ТГ) — 2 раза в год, ЭКГ и нагрузочные пробы 2-3 раза в год в зависимости от функционального класса. Больным даются рекомендации по навыкам здорового образа жизни, проводится коррекция факторов риска (курения, избыточной массы тела, гиперлипидемии, артериальной гипертензии и др.), рекомендуется ограничение углеводов и насыщенных жиров в питании, проводятся рациональное трудоустройство, психопрофилактика, определяются показания к госпитализации, осуществляется санаторно-курортный отбор, назначаются ЛФК и физиотерапия, а также определяются показания к хирургическим методам лечения (АКШ, баллонная коронарная ангиопластика и др.). Кроме того, проводится коррекция медикаментозной терапии (нитраты, (бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ, препараты ацетилсалициловой кислоты (при ее непереносимости назначается клопидогрель или тиклопидин),статины, препараты, повышающие переносимость миокардом ишемии (триметазидин, милдронат).
Физиотерапевтические процедуры включают: электросон, ДМВ-терапию, переменное магнитное поле низкой частоты, амнлипульстерапию паравертебрально на область С5-D6 (ежедневно, 10 процедур на курс), электрофорез лекарственных средств, ультразвуковую терапию на область сердца. Бальнеотерапия: при I и II ФК стенокардии — углекислые, сероводородные, радоновые, кислородные ванны, при III ФК «сухие» углекислые ванны.
ЛФК включает утреннюю гигиеническую гимнастику, лечебную физкультуру, дозированную ходьбу, которые проводят в соответствии с функциональным классом пациента. При ходьбе нагрузка дозируется следующим образом: при I ФК — расстояние 1 км, скорость 90 шагов в минуту, 3 раза в день; при II ФК — расстояние 500-600 м, скорость 60 шагов в мин, 3 раза в день; при III ФК расстояние 100-150 м, скорость 50 шагов в мин, 3-4 процедуры в день. Через 6-7 дней при хорошей переносимости нагрузки темп ходьбы увеличивают на 10 шагов в минуту на каждую последующую неделю. Кроме того, при I-II ФК больным показаны занятия в оздоровительных группах, легкие спортивные игры, плавание в бассейне.
Отбор пациентов на санаторное лечение осуществляется после стабилизации течения заболевания.
Показаниями к санаторно-курортному лечению при ИБС являются :
а) атеросклероз коронарных артерий с редкими нетяжелыми приступами стенокардии напряжения, при недостаточности кровообращения не выше 1-й стадии и без патологических изменений на ЭКГ лечение в местных кардиологических санаториях, климатических и бальнеологических курортах (Кисловодск, Пятигорск, Минеральные воды, Сочи, Усть-Качка, Геленджик, Калининградская группа курортов. Санкт-Петербургский курортный район и др.);
б) кардиосклероз атеросклеротический с редкими нетяжелыми приступами стенокардии или без них, без нарушений сердечного ритма, при недостаточности кровообращения не выше II-й стадии;
в) кардиосклероз после перенесенного инфаркта миокарда давностью более года без приступов или с редкими приступами стенокардии, при отсутствии сопутствующей артериальной гипертензии, нарушений ритма и проводимости, при недостаточности кровообращения не выше 1-й стадии, с восстановленной трудоспособностью — показаны местные кардиологические санатории, климатические курорты; больных с последствиями ИМ давностью не менее 3 месяцев при общем удовлетворительном состоянии, отсутствии частых приступов стенокардии, при недостаточности кровообращения не выше 1-й стадии и гипертонической болезни не выше II-й стадии — допускается направлять только в местные кардиологические санатории;
г) кардиосклероз, в том числе и постинфарктный со стенокардией напряжения, при отсутствии стенокардии покоя, тяжелых нарушений ритма и проводимости, с недостаточностью кровообращения не выше II-й А стадии — показаны только местные кардиологические санатории;
д) состояния после хирургического лечения по поводу ИБС, а также после шунтирования магистральных артерий, после выписки из стационара при недостаточности кровообращения не выше 1-й стадии — показаны только местные кардиологические санатории, а в более отдаленные сроки (больше года после операции) также климатические курорты.
Противопоказанием для направления на курорты и в местные санатории при ИБС являются. ишемическая болезнь сердца, сопровождающаяся частыми приступами стенокардии напряжения и покоя с явлениями левожелудочковой недостаточности (сердечная астма), стенокардия IV ФК и нестабильная стенокардия, а также сердечная недостаточность выше I-й стадии — для бальнеологических и горных курортов, выше II-й стадии — для местных санаториев.
На санаторно-курортном этапе восстановительного лечения больных ИБС используют все доступные факторы реабилитации: диетический стол № 10, климатотерапию, аэроионотерапию, воздушные ванны, преформированные факторы (электрофорез, электросон, экстракорпоральное УФО крови, ДМВ-терапию, синусоидально-модулированные токи), бальнеотерапию (углекислые и радоновые ванны). Продолжается подобранная пациенту медикаментозная терапия. Но основное значение занимает ЛФК: утренняя гигиеническая гимнастика, лечебная физкультура с нагрузкой в зависимости от ФК, дозированная ходьба (см. поликлинический этап), плавание в бассейне; в ЛФК на этом этапе включают методы аутогенной тренировки, мышечной релаксации, психофизической разгрузки и др.
Больные ИБС подлежат пожизненному динамическому диспансерному наблюдению и не снимаются с учета .
Реабилитация больных с заболеваниями сердца и сосудов
В структуре заболеваемости и смертности населения сердечно-сосудистые заболевания занимают ведущее место. В Российской Федерации но инициативе Е.И. Чазова создана и успешно внедрена и развивается государственная система реабилитации больных, перенесших инфаркт миокарда. Модель кардиологической реабилитации, в основном относящуюся к реабилитации больных с ИБС и инфарктом миокарда, используют в здравоохранении как образец для внедрения в практику лечения и реабилитации терапевтических больных другого профиля.
При работе с кардиологическими пациентами медицинской сестре необходимо учитывать жалобы: характер болей в области сердца, интенсивность, продолжительность, иррадиацию, а также одышку, слабость, отеки. При осмотре ей необходимо обратить внимание на общее состояние, положение в постели, выражение лица, цвет кожных покровов. наличие объективных признаков одышки, выраженность отеков. Кроме того, медицинской сестре необходимо оценить пульс, артериальное давление, температуру тела, ознакомиться с результатами лабораторных и инструментальных методов исследования. На основании полученных данных медицинская сестра оценивает состояние пациента. Медицинская сестра обязана знать основные жалобы и симптомы при сердечно-сосудистых заболеваниях, принципы лечения и профилактики заболеваний сердечно-сосудистой системы, основные принципы восстановления нарушенных функций и профилактики осложнений, а также уметь осуществлять уход за больными с патологией сердечно-сосудистой системы. Медицинской сестре необходимо помнить симптомы застойных явлений в малом круге кровообращения: одышка, цианоз, кашель, удушье, кровохарканье: в большом круге кровообращения: тахикардия. отеки, тяжесть в правом подреберье, асцит. Медицинская сестра должна обладать умениями и навыками по лечению, оказанию неотложной помощи, реабилитации и наблюдению за больными. При лечении сердечно-сосудистых заболеваний часто используется внутривенное капельное введение лекарственных веществ. Поэтому медицинская сестра обязана уметь быстро и правильно собрать систему для нереливания кровезаменителей, уметь поставить ее пациенту, тщательно наблюдать за ее работой. При внутривенном вливании препаратов следует постоянно оценивать состояние пациента и при необходимости корригировать скорость введения раствора. Медицинская сестра осуществляет подготовку пациентов к инструментальным и лабораторным методам исследования, рассказывает больным о целях исследования и при необходимости сопровождает их к месту обследования. Медицинская сестра осуществляет контроль за питанием пациента, физиологическими отправлениями и личной гигиеной, весом тела, отеками. Обо всех изменениях состояния пациента ей необходимо своевременно докладывать врачу. Важная роль принадлежит медицинской сестре в процессе реабилитации. Она проводит с пациентами занятия лечебной гимнастикой. на тренажерах, в бассейне, а также отпускает физиотерапевтические процедуры, контролируя при этом состояние пациента. Медицинская сестра обучает пациента методам аутогенной тренировки, мышечной релаксации, разъясняет пути профилактики заболеваний сердечно-сосудистой системы. При этом медицинская сестра выясняет проблемы пациента и участвует в их решении. Целями реабилитации являются. восстановление способности к самообслуживанию, возвращение пациента к активной жизни и профессиональной деятельности, предупреждение инвалидности.
Ишемическая болезнь сердца. Стенокардия. Лечение («фокус на триметазидин»)
Ослопов В.Н. Ослопова Ю.В.
Ишемическая (коронарная) болезнь сердца (ИБС) – распространенное и опасное заболевание. Наиболее часто ИБС проявляется стенокардией. т. е. болевым синдромом, в типичных случаях легко распознаваемым врачом.
В. Геберден в 1768 г. дал классическое описание приступа грудной жабы, хотя и не знал о связи болезни с состоянием сосудов сердца. «Есть заболевание грудной клетки, которое характеризуется своеобразными симптомами, в первую очередь сильнейшими болями. Вследствие сопряженной с припадками опасности этому заболеванию должно быть придано особое значение. Локализация, чувство сильнейших болей и страх за жизнь делают, мне кажется, для этого заболевания наиболее подходящим название «грудная жаба» (angina pectoris). У людей, подверженных названному заболеванию, при ходьбе, в особенности при ходьбе после еды, возникают столь сильные боли в груди, что им кажется, что они лишатся жизни, если боль усилится или продлится еще некоторое время. Как только больные останавливаются, болевой припадок прекращается. Вне описанных припадков больные совершенно здоровы».
Как известно, в основе стенокардической боли лежит преходящая ишемия миокарда. Однако в ряде случаев приступ ишемии миокарда (как результат нарушения коронарной перфузии) не проявляется болью – это так называемая безболевая ишемия миокарда (БИМ). БИМ может как перемежаться (интермиттировать) с болевой ишемией миокарда, так и (у части больных) существовать самостоятельно (изолированно). БИМ обнаруживают у 2–5% в здоровой популяции, у 30% больных с постинфарктным кардиосклерозом и у 40–100% пациентов, страдающих стабильной и нестабильной стенокардией [Tabone et al. 1993]. Более того, считают, что только 1/4–1/5 эпизодов ишемии миокарда манифестирует стенокардией. тогда как 75–80% составляет БИМ (!), при этом последняя не в меньшей степени, чем стенокардия. определяет прогноз у больных ИБС. Существование БИМ в 5–6 раз повышает риск внезапной смерти, в 2 раза – риск развития аритмий и в 1,5 раза – риск инфаркта миокарда и сердечной недостаточности. Фатальный исход эпизодов БИМ связан именно с тем, что, в отличие от стенокардии, пациенты их не ощущают и не купируют [Верткин А.Л. и др. 1995]. Распознается такая безболевая ишемия миокарда с помощью холтеровского мониторирования ЭКГ.
«Золотым стандартом» верификации, визуализации нарушений коронарного кровотока до сих пор остается коронароангиография. Однако важно отметить, что при широком внедрении этого метода исследования в практику ведения больных стенокардией было обнаружено, что у некоторых пациентов, имеющих как ее классические клинические проявления, так и соответствующие изменения инструментальных и лабораторных показателей, сужения коронарных артерий при коронарографии не обнаруживается («чистые коронары»). Это состояние описывается под названием «коронарный синдром Х» (или микроваскулярная болезнь – small vessel desease). Иными словами, ИБС у пациента есть, а коронарные артерии, оцениваемые «золотым стандартом» верификации коронарной болезни. – неизмененные. Считается, что коронарный синдром Х поражает около 20% населения развитых стран [1–3]. Первое описание больного с длительно протекавшей стенокардией, у которого на аутопсии были обнаружены абсолютно нормальные коронарные артерии, принадлежит У. Ослеру (1910).
Известна также и несколько иная ситуация – ангиография в 48% случаев не выявляет атеросклеротические бляшки, которые все же реально существуют. Такие бляшки обнаруживаются при специальном исследовании – внутрисосудистом ультразвуковом. Такая ситуация объясняется тем, что бляшка формируется в субинтимальном пространстве и ее рост происходит в толще сосудистой стенки, которая за счет внешней эластичной мембраны в течение продолжительного времени поддерживает «нормальный» просвет сосуда.
Как прогноз, так и лечебная тактика при классической стенокардии (стенокардии с бляшками в коронарных артериях) и стенокардии при коронарном синдроме Х несколько различаются [3].
Хотя стабильная стенокардия, как следует из названия, действительно не несет прямой угрозы катастрофы, тем не менее справедливой является и краткая характеристика стенокардии, данная основоположником отечественной кардиологии Д.Д. Плетневым: «Стенокардия – это боль и смерть».
Как известно, основу ИБС, стенокардии составляет атеросклеротическое (хроническое прогрессирующее воспалительное) поражение коронарных артерий крупного и среднего калибра [4, 5]. Факторов, которые вносят тот или иной вклад в развитие атеросклероза, очень много.
В наше время в целом лечение стенокардии становится все более радикальным (например, выполняется все больше операций стентирования) и одновременно все более профилактическим. Лечение ИБС в период ее проявления в виде стенокардии ставит своими основными (долгосрочными) целями увеличение продолжительности жизни, улучшение прогноза, предупреждение развития инфаркта миокарда и внезапной смерти. Важной задачей является улучшение качества жизни благодаря устранению симптомов заболевания (уменьшение и устранение самих приступов стенокардии).
Основой лечения больных стенокардией является соблюдение здорового образа жизни: отказ от курения, физическая активность, нормализация массы тела, соблюдение диеты, привитие медицинской культуры и т. д. Важнейшей является борьба с факторами риска: лечение гиперхолестеринемии, гипертонической болезни. сахарного диабета.
Итак, с учетом сказанного становится понятно, что для достижения долгосрочной цели ключевыми компонентами лечения ИБС, стенокардии являются: 1) гиполипидемические средства и 2) антиагреганты [6].
Статины. Целевая концентрация липопротеидов низкой плотности (ЛПНП) – 100 мг/дл (2,6 ммоль/л) или еще ниже – 70 мг/дл (1,8 ммоль/л) и менее, что достигается соблюдением диеты и применением высоких доз статинов (например, 40 мг/сут «суперстатина» – розувастатина у больных с высоким риском развития сердечно-сосудистых осложнений).
Статины действуют как специфические ингибиторы активности ключевого фермента синтеза спирта холестерина (ХС) – редуктазы 3-гидрокси-3-метилглютарил-КоА. В микросомах эндоплазматического ретикулума гепатоцитов и цитозоле всех клеток статины ингибируют синтез мевалоновой кислоты – облигатного предшественника синтеза ХС. Нобелевские лауреаты 1985 г. Майкл Браун и Джозеф Гольдстейн выявили на плазматической мембране фибробластов специфические рецепторы, используя которые клетки активно поглощают липопротеиды, в частности ЛПНП путем эндоцитоза апоВ-100. ЛПНП переносят к клеткам ХС, который синтезируют гепатоциты. Нарушение взаимодействия лигандного рецептора аполипопротеина В-100 становится причиной формирования гиперхолестеринемии. Статины, ингибируя синтез ХС, вынуждают клетки компенсаторно усиливать поглощение его в составе ЛПНП. Это и понижает не только общий пул ХС в липидах плазмы крови, но и ХС в составе ЛПНП. Одновременно статины, ингибируя синтез ХС, понижают в плазме крови уровень триглицеридов [7].
Антиагрегантные средства. Ацетилсалициловую кислоту (АСК) необходимо назначать всем больным стенокардией, у которых нет противопоказаний [6], причем оптимальной может быть даже доза 75 мг/сут. Метаанализ 287 рандомизированных исследований подтвердил уменьшение числа сердечно-сосудистых осложнений (снижение риска осложнений на 33–50%) при стабильной стенокардии благодаря приему АСК [8]. АСК действует на функциональное состояние тромбоцитов путем необратимого торможения фермента циклооксигеназы (посредством его ацетилирования). При этом безъядерные тромбоциты теряют способность к ресинтезу белка тромбоксана A2 в течение всего оставшегося периода их жизни (8–10 дней) [9, 10].
Пациентам со стенокардией, которые не переносят АСК, в качестве альтернативы можно рекомендовать клопидогрел, хотя этот препарат никогда специально не использовался при хронической стабильной стенокардии [6]. Производное тиенопиридинов – клопидогрел тормозит агрегацию тромбоцитов другим, нежели АСК, путем, – тормозит аденозинтрифосфат (АТФ) зависимую агрегацию благодаря блокаде P2Y12-рецепторов к аденозиндифосфату, расположенных на мембране тромбоцитов, не оказывая влияния на циклооксигеназу (как АСК) или фосфодиэстеразу.
Теперь о второй составляющей лечения стенокардии – применении так называемой патогенетически-симптоматической терапии, при которой заметно уменьшается, собственно, число приступов стенокардии и тем самым улучшается качество жизни пациентов.
Нитраты. Бернард Герш и Лионел Опи (2010) отмечают, что среди различных препаратов, применяемых для купирования стенокардии, наиболее эффективными являются нитраты, хотя они не снижают смертность у этих пациентов [11].
Нитраты оказывают антиангинальный эффект путем вазодилатации (вено- и артериолярной). Нитраты взаимодействуют с соединениями, которые уменьшают содержание SH-групп на мембране гладкомышечных клеток сосудов: NO, образующийся вследствие метаболического превращения нитратов, являясь фармакологически активным соединением, активизирует фермент гуанилатциклазу. Гуанилатциклаза катализирует образование и накопление циклического гуанозинмонофосфата (цГМФ) в гладкомышечной клетке, цГМФ, в свою очередь, инициирует фосфолирование протеинкиназ, что уменьшает содержание ионизированного Ca2+ в цитозоле. Это приводит к релаксации гладких мышц артерий и венул. В результате расширения вен снижается венозный возврат, становится меньше преднагрузка, опосредованно уменьшается потребность миокарда в кислороде, за счет артериолярной вазодилатации снижается постнагрузка, уменьшается и спазм коронаров. Заметим, что у ряда пациентов нитраты вызывают сильные головные боли.
Альтернативой нитратам являются молсидомин и никорандил.
β-адреноблокаторы. β-адреноблокаторы оказывают благоприятный эффект на больных ИБС, который реализуется различными механизмами. Под влиянием β-адреноблокаторов снижается частота сердечных сокращений (ЧСС) – это полезно для больных ИБС, т. к. уменьшается работа сердца. вследствие этого снижается потребность миокарда в кислороде. Важно подчеркнуть, что β-адреноблокаторы при стенокардии должны быть назначены в дозах, дающих отчетливый клинический эффект β-адреноблокады, т. е. уменьшение ЧСС в дневное время суток до 60–55/мин. При уменьшении ЧСС удлиняется время диастолического наполнения коронарных артерий, что, в свою очередь, способствует более продолжительной коронарной перфузии. Однако развитие чрезмерной брадикардии при лечении β-адреноблокаторами в сочетании со снижением сократимости миокарда может вызывать появление у больных ИБС сердечной недостаточности.
Благодаря антиишемическому эффекту тормозится механизм rе-entry (т. е. циркуляции волны возбуждения по замкнутым путям), т. к. не нарушается проведение импульса, обусловленного ишемией, не возникает «блокада входа». Обратим внимание на то, что β-адреноблокаторы уменьшают (!) коронарный кровоток (и, казалось бы, их нельзя применять при ИБС). Однако в результате одновременного уменьшения потребности миокарда в кислороде общий баланс потребности и снабжения миокарда кислородом улучшается. При этом поддерживается или даже повышается коронарный кровоток в ишемизированном участке миокарда, в частности, в субэндокарде. β-адреноблокаторы уменьшают риск развития повторного инфаркта миокарда и внезапной сердечной смерти, т. к. они подавляют возникновение более частых эпизодов ишемии миокарда (включая безболевые) в утренние часы у больных ИБС.
Отрицательной стороной применения β-адреноблокаторов является ухудшение качества жизни в виде плохой переносимости физических нагрузок, импотенции и ожирения, нарушения толерантности к глюкозе.
В известной мере альтернативой β-адреноблокаторам является селективный ингибитор If-каналов синусового узла ивабрадин.
Ингибиторы ангиотензинпревращающего фермента (иАПФ). Полезность применения иАПФ, в частности, периндоприла в дозе 8 мг/сут утром, в лечении больных стабильной стенокардией была продемонстрирована в мультицентровом исследовании EUROPA [12], а также в исследовании HOPE [13, 14].
Перечисленная лекарственная терапия пациентов ИБС со стабильной стенокардией является хорошей альтернативой радикальным – оперативным методам стентирования коронарных артерий.
В ставшем уже классическим по своим результатам исследовании COURAGE («КУРАЖ») [15] было показано, что при стабильной стенокардии напряжения на фоне множественного поражения коронарного русла, но при отсутствии резкого снижения систолической функции сердца и при не самой тяжелой симптоматике активная многокомпонентная лекарственная терапия не уступает катетерным вмешательствам по влиянию на смертность и вероятность развития инфаркта миокарда и других важнейших сердечно-сосудистых осложнений. Этот факт был подтвержден в исследовании MASS II (2007) [16], метаанализе 17 рандомизированных исследований [17] и затем в метаанализе 61 исследования [18].
Таким образом, современная лекарственная терапия у стабильных больных ИБС позволяет добиваться хороших результатов, в то же время с помощью мини-инвазивных вмешательств на коронарных артериях можно рассчитывать на улучшение исходов лишь у тщательно отобранных пациентов при учете множества обстоятельств и обязательности последующей интенсивной лекарственной терапии [6].
Важно, чтобы неоперативное лечение ИБС, стенокардии было систематическим, упорным, комплексным, направленным на все звенья патогенеза.
Обратим внимание на то, что свое достойное место в этом лечении занимает лазерная терапия. При включении лазера в комплексную терапию ИБС, стенокардии нами [19] было показано улучшение клинической картины заболевания и данных инструментальных методов исследования в сравнении с лечением больных без лазерной терапии (с учетом состояния клеточных мембран). Наилучший результат от включения лазера (дистанционная и контактная методики воздействия на области верхушки сердца. средней трети грудины и подлопаточную область слева; плотность потока мощности излучения 1–5 мВт, по 60 с на поле) в терапию был получен у больных ИБС, стенокардией, относящихся к так называемому III квартилю скорости Na+-Li+-противотранспорта в мембране эритроцита (скорость Na+-Li+-противотранспорта в пределах 276–347 микромолей Li на 1 л клеток в час) (генетически детерминированный признак) [20, 21].
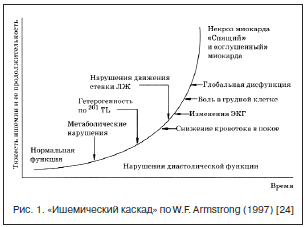
Известно, что при коронарной болезни сердца расширение стенозированных коронарных артерий невозможно, и увеличение потребности миокарда в кислороде приводит к дисбалансу между снабжением миокарда кислородом и его потребностями в кислороде, острой коронарной недостаточности, проявляющейся изменениями на ЭКГ и приступом стенокардии. Последовательность событий во времени от начала несоответствия доставки кислорода миокарду до возникновения приступа стенокардии и дальнейших нарушений называют «ишемическим каскадом» [22] (рис. 1). При этом сначала выявляются нарушения перфузии и метаболизма (их обнаруживают с помощью радионуклидных методов и ультразвуковых миокардиальных контрастных исследований). Затем возникают нарушения локальной диастолической функции миокарда (их диагностируют с помощью допплеровской визуализации тканей, измеряя скорости деформации миокарда – так называемого «стрейн-рейта» миокардиальных сегментов, имея в виду, что по своей сути ишемическая деформация всегда локальна). Далее развивается систолическая дисфункция миокарда (которую обнаруживают при стресс-ЭхоКГ). После этого появляются изменения на ЭКГ, характерные для ишемии миокарда. Клинические же проявления ишемии миокарда в виде ангинозных болей – стенокардии лишь завершают этот каскад событий. Продолжение ишемии после появления стенокардии приводит сначала к обратимому (стагнация, или оглушение, миокарда), а затем необратимому (апоптоз и некроз) поражению миокарда [23].
Из рисунка 1 становится понятным, что нарушения метаболизма миокарда возникают при ишемии миокарда очень рано (очень быстро) и сопровождают ишемию во все остальные периоды (ступени) «каскада» и во время развития собственно стенокардии. В связи с этим также становится ясно то, что одним из важных средств лечения ишемии миокарда является использование метаболических средств.
Известно, что при лечении заболеваний сердечно-сосудистой системы существующий подход с назначением различных средств гемодинамического действия не может полностью обеспечить оптимальный результат [25]. Поэтому определенный интерес представляют препараты, благоприятно влияющие на метаболизм миокарда.
Кардиомиоциты, в отличие от скелетных мышц, используют в качестве энергетического субстрата свободные жирные кислоты (СЖК), при необходимости способны расщеплять молочную кислоту (лактат) для получения дополнительной энергии. Глюкоза также энергообеспечивает кардиомиоциты [25]. При этом СЖК являются основным источником энергии в здоровом сердце человека (около 60%), и они же ингибируют окисление глюкозы в миокарде [Stanbey W. 2005]. Макроэргические фосфаты обеспечивают энергетический метаболизм, необходимый кардиомиоцитам как для выполнения механической работы, так и для транспорта ионов и для многих других процессов, требующих затрат энергии [Ussher J. 2006].
Как известно, для метаболизма глюкозы – гликолиза не требуется присутствие кислорода, а чистый выход энергии в процессе гликолиза составляет 2 молекулы АТФ [25]. При повышенном поступлении глюкозы с пищей усиливается секреция инсулина и увеличивается проникновение глюкозы в кардиомиоциты с последующим образованием и окислением пирувата. Инсулин подавляет поступление СЖК в кровь, снижает их концентрацию в крови и, соответственно, их поступление в кардиомиоциты. Тем самым уменьшается β-окисление и увеличивается образование ацетилкоэнзима А из пирувата. Происходит конкуренция за кислород между ацетилкоэнзимом А, образовавшимся из пировиноградной кислоты, и ацетилкоэнзимом А, образовавшимся при окислении СЖК. В конечном итоге начинает преобладать окисление глюкозы, обеспечивающее до 2/3 АТФ [Мари Р.С. и соавт. 2009]. При избыточном употреблении жирной пищи, напротив, происходит увеличение концентрации СЖК в крови, повышается их доступность для кардиомиоцитов, вследствие чего возрастает интенсивность β-окисления и тормозится окисление глюкозы.
В условиях ишемии миокарда, естественно, происходят активация анаэробного гликолиза, увеличение захвата кардиомиоцитами глюкозы из крови и ее образование при расщеплении гликогена [Ventura-Clapier R. 2004]. В результате из пирувата синтезируется молочная кислота (лактат) и 2 молекулы АТФ. Синтезируемый при этом в избытке лактат выделяется из клетки, и он, как известно, служит надежным признаком ишемии миокарда. Лактат, накапливаясь в цитозоле, приводит к закислению внутренней среды, перегрузке клетки Na+, Ca2+ и нарушает способность кардиомиоцитов к расслаблению и сокращению [Lopaschuk G. 2010]. Избыток внутриклеточного Ca2+ активирует фосфолипазы, приводя к повреждению мембран кардиомиоцитов. При ишемии, несмотря на увеличение захвата кардиомиоцитами глюкозы, все же в конечном итоге происходит уменьшение окисления глюкозы. В условиях ишемии уменьшается и захват СЖК кардиомиоцитами, однако в митохондриях все еще происходит достаточно интенсивное β-окисление СЖК. Таким образом, при умеренно выраженной ишемии в кардиомиоцитах продолжает доминировать более кислородоемкий путь их энергообеспечения. В дальнейшем при усилении ишемии миокарда блокируются и β-окисление СЖК, и анаэробный гликолиз [Hearse P. 1979].
При использовании СЖК в качестве энергетического субстрата эффективность энергообеспечения миокарда на 30% больше, чем при использовании глюкозы, однако утилизация СЖК требует более высокого потребления кислорода, что в условиях ишемии невыгодно кардиомиоцитам. При использовании в качестве энергетического субстрата глюкозы количество образующейся АТФ на 1 моль поглощенного кислорода на 15% больше, чем при утилизации СЖК [Ussher J. 2006]. Таким образом, «кислородная стоимость» 1 молекулы АТФ, полученной при утилизации глюкозы, меньше, чем при β-окислении СЖК, т. е. увеличение утилизации СЖК для обеспечения функции миокарда ведет к повышенному «употреблению» кислорода. Итак, наиболее эффективным путем энергообразования при нормальном кровотоке в миокарде становится утилизация СЖК, а в условиях его ишемии предпочтительным является окисление глюкозы, т. к. этот путь позволяет расходовать кислород более экономно.
Из сказанного можно сделать заключение о том, что целью метаболической терапии является «переключение» метаболизма кардиомиоцитов с окисления жирных кислот на окисление глюкозы. Препараты, существенно не влияющие на гемодинамику, но способные «переключать» метаболизм миокарда с окисления СЖК на окисление глюкозы, называются цитопротекторами, или антиангинальными препаратами с метаболическим механизмом действия [26].
В 1970–1980-х гг. большие надежды в этом плане вызывали такие препараты, как инозин, АТФ, цитохром С и др. Однако их клиническое применение не свидетельствовало о сколько-нибудь заметной эффективности, влиянии на улучшение состояния больных ИБС [Lonn Е.М. Yusuf S. 1997]. Для того чтобы переломить ситуацию, нужно было создать препараты с прямым цитопротекторным действием.
Возросший интерес к цитопротекторам был продемонстрирован на Европейском конгрессе кардиологов в г. Париже (Франция) в 2011 г. К тому времени стало ясно, что атеросклеротическое поражение сердца не является единственным фактором, вызывающим ишемию, и более 50% инфарктов миокарда происходит у больных, не имеющих критического стеноза коронарных артерий. Поэтому был предложен альтернативный, «революционный» («Революция Коперника») подход к лечению больных ИБС – было решено сделать акцент на самом кардиомиоците как основной мишени ишемии, а не на коронарной артерии [27].
Миокардиальная цитопротекция включает в себя стимуляцию внутриклеточного обмена глюкозы, а также подавление метаболизма СЖК [28]. Модификация метаболизма кардиомиоцитов используется для предотвращения ишемии миокарда и заключается в использовании меньшего количества кислорода на одну единицу образуемого АТФ.
Классическим цитопротектором является препарат триметазидин [29–36]. Он подавляет метаболизм жирных кислот, с которым связано значительное потребление кислорода, и за счет этого увеличивает интенсивность метаболизма глюкозы при уменьшении потребности в кислороде и кровоснабжении [6]. Триметазидин обладает следующими свойствами: поддерживает энергетический метаболизм сердца и нейросенсорных органов в периоды эпизодов ишемии; уменьшает величину внутриклеточного ацидоза и степень изменений в трансмембранном ионном потоке, возникающем при ишемии; понижает уровень миграции и инфильтрации полинуклеарных нейтрофилов в ишемических и реперфузионных тканях сердца, уменьшает размер повреждения миокарда. Данные эффекты триметазидина наблюдаются при отсутствии какого-либо прямого гемодинамического эффекта.
У пациентов, страдающих стенокардией, триметазидин увеличивает коронарный резерв, тем самым замедляя развитие ишемии, вызванной физической нагрузкой, начиная с 15-го дня терапии; ограничивает резкие колебания АД без каких-либо значительных изменений сердечного ритма; значительно снижает частоту приступов стенокардии, существенно уменьшает потребность в приеме нитроглицерина, улучшает сократительную функцию левого желудочка у больных с ишемической дисфункцией.
Подробный, детальный обзор по триметазидину был сделан Л.Г. Оганезовой (2013) [37]. Эффективность триметазидина была подтверждена в различных рандомизированных плацебо-контролируемых и сравнительных исследованиях, благодаря результатам которых применение данного препарата было одобрено как российскими, так и зарубежными кардиологическими обществами для лечения стенокардии. Хорошая доказательная база по триметазидину была получена в исследованиях TRIMPOL I (1999), TRIMPOL II (2001), TRIMER (2002), ПАРАЛЛЕЛЬ (2007), ПРИМА (2009).
В отечественном исследовании ПАРАЛЛЕЛЬ (ПрограммА по выявлению пациентов с неэффективной терапией β-адреноблокаторами и сРАвнитеЛьной оценке эффективности добавЛЕния к терапии триметазидина при стабиЛЬной стенокардии) Р.Г. Оганов и соавт. (2007) показали, что добавление триметазидина к β-адреноблокаторам при лечении больных ИБС, стабильной стенокардией имело преимущество перед добавлением к β-адреноблокаторам изосорбида динитрата (исследование на 903 пациентах в течение 3-х мес.). Авторы делают вывод о том, что при длительном применении нитратов возникает толерантность к ним, тогда как при длительном лечении цитопротектором триметазидином значительно снижается частота приступов стенокардии [38]. В исследовании ПРИМА Ю.А. Васюк и соавт. (2009) показали на 876 пациентах со стабильной стенокардией
II–III функционального класса, что применение триметазидина существенно уменьшает число больных с хронической сердечной недостаточностью (уменьшались такие ключевые симптомы, как одышка, отеки нижних конечностей и повышенная утомляемость) [39].
Итак, триметазидин является важной составляющей комплексной терапии стабильной стенокардии, оказывает прямое цитопротекторное воздействие на ишемизированный миокард, что приводит к более рациональному использованию кислорода. Триметазидин сопоставим по антиангинальному эффекту с β-адреноблокаторами, нитратами и антагонистами кальция.
На российском фармрынке появился новый препарат триметазидина – Предизин. Предизин выпускается в пролонгированной форме в виде таблеток по 35 мг. Он применяется 2 р./сут утром и вечером во время еды. Предизин не следует применять для купирования приступов стенокардии.
В заключение следует сказать следующее. Великий Гиппократ еще в V в. до н. э. говорил: «Sublata causatolitur morbus» – «Устраняя причину, устраняешь болезнь». Устраняя на время стенокардию стентированием коронарных артерий, мы, к сожалению, не устраняем болезнь, и рано или поздно приступы стенокардии возобновляются. Используя комплексную, патогенетически оправданную, но, к сожалению, во многом полипрагматическую лекарственную терапию стенокардии и атеросклероза, лежащего в ее основе, мы также не устраняем болезнь. Тем не менее облегчение страдания пациента и увеличение продолжительности его жизни достигаются. В комплексе современной лекарственной терапии стенокардии упоминаемая выше «Революция Коперника» делает акцент на самом кардиомиоците как основной мишени ишемии, а не на коронарной артерии.
Литература
1. Gupte S.A. Targeting the pentose phosphate pathway in syndrome X-related cardiovascular complications // Drug Dev. Res. 2010. Vol. 71. P. 161–167.
2. Kheradmand F. Rasmi Y. Nemati M. Mohammadzad M.H. ABO-Rh blood groups distribution in cardiac syndrome X patients // J. Cardiovasc. Dis. Res. 2012. Vol. 3 (3). P. 197–199.
3. Ослопов В.Н. Ослопова Ю.В. Борисов Д.В. Кардиальный синдром Х. Патофизиологические механизмы развития и возможность его скрининговой верификации путем изучения активности Na+-Li+-противотранспорта в мембране эритроцита // Казанский медицинский журнал. 2013. Т. 94. № 3. С. 355–360.
4. Кухарчук В.В. Итоги XIV международного конгресса по атеросклерозу // Кардиологический вестник. 2006. Т. I (XIII). № 2. С. 58–61.
5. Кухарчук В.В. с соавт. Субклинический атеросклероз как фактор риска сердечно-сосудистых осложнений // Журнал международной медицины. Кардиология. 2013. № 3 (4). С. 18–22.
6. Опи Л.Х. Лекарства в практике кардиолога / Л.Х. Опи, Б.Дж. Герш / пер. с англ.; под общ. ред. и с доп. проф. В.Н. Хирманова. М. Рид Элсивер, 2010. 784 с.
7. Титов В.Н. с соавт. Содержание индивидуальных жирных кислот и липидов в липопротеидах плазмы крови у больных с гиперлипидемией при приеме статинов // Кардиологический вестник. 2006. Т. I (XIII). № 2. С. 32–38.
8. Antithrombotic Trialists’ Collaboration. Collaborative meta-analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction and stroke in high-risk patients // Br Med J. 2002. Vol. 324. Р. 71–86.
9. Метелица В.И. Справочник по клинической фармакологии сердечно-сосудистых лекарственных средств. 2-е изд. перераб. и доп. М. БИНОМ – СПб. Невский диалект, 2002. 926 с.
10. Ослопов В.Н. Федосеева Т.С. Агрегаль (Клопидогрель) – важнейшая составная часть лечения больных стабильной стенокардией напряжения, проведения ангиопластики и стентирования коронарных артерий // Практическая медицина. 2011. № 4 (52). С. 208–212.
11. Оганов Р.Г. Мамедов М.Н. Национальные клинические рекомендации ВНОК. М. Силицея-Полиграф, 2008. 512 с.
12. Fox K.N. European Trial On Reduction of Cardiac Events with Perindopil in Stable Coronary Artery Disease Investigators: efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomized,double-blind, placebo-controlled, multicentre trial (the EUROPA Study) // Lancet. 2003. Vol. 362. Р. 782–788.
13. HOPE Investigators. Effects of an angiotensin-converting enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients // N Engl J Med. 2000. Vol. 342. Р. 145–153.
14. HOPE Study Investigators. Effects of ramipril on cardiovascular and microvascu-lar outcomes in people with diabetes mellitus. Results of the HOPE study and the MICRO-HOPE substudy // Lancet. 2000. Vol. 355. Р. 253–259.
15. Boden W.E. et al. COURAGE Trial Research Group. Optimal medical therapy with or without PCI for stable coronary disease // N Engl J Med. 2007. Vol. 356. Р. 1503–1516.
16. Coronary revascularization (surgical or percutaneous) decreases mortality after the first year in diabetic subjects but not in nondiabetic subjects with multivessel disease: an analysis from the Medicine, Angioplasty, or Surgery Study (MASS II) // Circulation. 2007. Vol. 115. Р. 1082–1089.
17. Schomig A. et al. A meta-analysis of 17 randomized trials of a percutaneous coronary intervention-based strategy in patients with stable coronary artery disease // J Am Coll Cardiol. 2008. Vol. 52. Р. 894–904.
18. Trikalinos Т.А. et al. Percutaneous coronary interventions for non-acute coronary artery disease: a quantitative 20-year synopsis and a network meta-analysis // Lancet. 2009. Vol. 373. Р. 911–918.
19. Амиров Н.Б. Ослопов В.Н. Na+-Li+-противотранспорт: эффективность лазерной терапии в клинике внутренних болезней. Казань: Меддок, 2013. 240 с.
20. Ослопов В.Н. Значение мембранных нарушений в развитии гипертонической болезни: Дис. … докт. мед. наук. Казань, 1995. 485 с.
21. Ослопов В.Н. Артериальная гипертензия и клеточная мембрана (теория и практика мембранной концепции первичной артериальной гипертензии Ю.В. Постнова) Казань: Меддок, 2012. 460 с.
22. Armstrong W.F. Stress echocardiography: introduction, history, and methods // Prog Cardiovasc Dis. 1997. Vol. 39. Р. 499–522.
23. Ослопов В.Н. с соавт. Инструментальные методы исследования сердечно-сосудистой системы: учебное пособие. М. ГЭОТАР-Медиа, 2012. 624 с.
24. Лупанов В.П. Функциональные нагрузочные пробы в диагностике ИБС. Методическое пособие. М. 2004. 48 с.
25. Олесова В.М. Маркатюк О.Ю. Юрова Ю.Ю. Обрезан А.Г. Метаболизм миокарда и препараты метаболического действия // Кардиология. 2013. Т. 53. № 1. С. 66–71.
26. Кардиология: Национальное руководство / под ред. Ю.Н. Беленкова, Р.Г. Оганова. М. ГЭОТАР-Медиа, 2010. С. 1232.
27. Стаценко М.Е. Метаболическая кардиопротекция мельдонием при ишемической болезни сердца: итоги и перспективы / М.Е. Стаценко, С.В. Туркина // Лечащий врач. 2012. № 7. С. 62–65.
28. Ослопов В.Н. Ослопова Ю.В. Уразманова А.А. Ренессанс цитопротекторной метаболической терапии ИБС с применением препарата Кардионат (мельдоний) // Практическая медицина. 2011. № 4 (52). С. 198–200.
29. Grabczewska Z. Bialoszynski T. Szymanski P. Sukiennik A. Swiatkiewicz I. Kozinski M. Kochman W. Grzesk G. Kubica J. The effect of trimetazidine added to maximal anti-ischemic therapy in patients with advanced coronary artery disease // Cardiology Journal. 2008. Vol 15. No. 4. P. 344–350.
30. Napoli P. Taccardi A. Trimetazidine: the future of cardiac function? // Future Cardiol. 2009. Vol. 5 (5). Р. 421–424.
31. Gunes Y. Guntekin U. Tuncer M. Sahin M. The Effects of Trimetazidine on Heart Rate Variability in Patients with Heart Failure // Arg Bras Cardiol. 2009. Vol. 93 (2). Р. 145–148.
32. Iskesen I. Saribulbul O. Mustafa Cerrahoglu, MB; Var A. Nazli Y. Sirin H. Trimetazidine Reduces Oxidative Stress in Cardiac Surgery // Circ J. 2006. Vol. 70. Р. 1169–1173.
33. Vitale С. Wajngaten M. Sposato B. Gebara O. Rossini P. Fini M. Volterrani M. Rosano G. MX. Trimetazidine improves left ventricular function and quality of life in elderly patients with coronary artery disease // European Heart Journal. 2004. Vol. 25. Р. 1814–1821.
34. Rosano G. Vitale C. Sposato B. Mercuro G. Fini M. Trimetazidine improves left ventricular function in diabetic patients with coronary artery disease: a double-blind placebo-controlled study // Cardiovascular Diabetology. 2003, Vol. 2.
35. Beiardinelli R. Solenghi M. Volpe L. Purcaro A. Trimetazidine improves endothelial dysfunction in chronic heart failure: an antioxidant effect // European Heart Journal. 2007. Vol. 28. Р. 1102–1108.
36. Tuunanen H. Engblom E. Naum A. Nagren K. Scheinin M. Hesse B. Airaksinen J. Nuutila P. Iozzo P. Ukkonen H. Opie L. Knuuti J. Trimetazidine a Metabolic Modulator, Has Cardiac and Extracardiac Benefits in Idiopathic Dilated Cardiomyopathy // Circulation. 2008. Vol. 118. Р. 1250–1258.
37. Оганезова Л.Г. Возможности цитопротекторной терапии в лечении ишемической болезни сердца // РМЖ. 2013. № 19. С. 953–955.
38. Оганов Р.Г. Глезер М.Г. Деев А.Д. (от имени участников исследования). Результаты российского исследования ПАРАЛЛЕЛЬ // Кардиология. 2007. № 3. С. 4–13.
39. Васюк Ю.А. Школьник Е.Л. Куликов К.Г. и др. Влияние терапии Предукталом МВ на течение ХСН у больных стабильной стенокардией напряжения, перенесших острый инфаркт миокарда. Результаты исследования ПРИМА // Сердечная недостаточность. 2009. Т. 10. № 1. С. 34–36.
40. Ослопов В.Н. Ослопова Ю.В. Уразманова А.А. Ренессанс цитопротекторной метаболической терапии ИБС с применением препарата Кардионат (мельдоний) // Практическая медицина. 2011. № 4 (52) С. 198–200.
41. Ослопов В.Н. Ослопова Ю.В. Никифоров А.М. Современные представления о сущности первичной артериальной гипертензии, принципах ее лечения и преимуществах использования нового высокоселективного β-адреноблокатора бисопролола – Бисогаммы // Практическая медицина. 2011. № 4 (52). С. 227–232.
Стенокардия
В основе ишемической болезни сердца лежит отложение на стенках, а точнее сказать в стенках, коронарных артерий атеросклеротических бляшек, которые как «накипь на чайнике» суживают просвет сосуда. Бляшки постепенно уменьшают просвет артерий, что приводит к недостаточному питанию сердечной мышцы. Процесс образования атеросклеротических бляшек называется атеросклерозом. Скорость его развития различна и зависит от множества факторов. Об этих факторах риска вы тоже уже знаете.
Коронарные артерии играют решающую роль в жизнедеятельности сердечной мышцы. Кровь, протекающая по ним, приносит кислород и питательные вещества ко всем клеткам сердца. Если артерии сердца поражены атеросклерозом, то в условиях, когда возникает повышенная потребность сердечной мышцы в кислороде (физические или эмоциональные нагрузки), может появиться состояние ишемии миокарда – недостаточное снабжение кровью сердечной мышцы. Это состояние – сигнал сердца о кислородной недостаточности и есть стенокардия. Таким образом, стенокардия это не самостоятельное заболевание, это симптом ишемической болезни сердца. В народе это состояние получило название «грудная жаба».
Разновидности стенокардии
Существуют несколько вариантов стенокардии, а точнее три:
Стабильная стенокардия. включающая в себя 4 функциональных класса в зависимости от переносимой нагрузки.
Нестабильная стенокардия. стабильность или нестабильнось стенокардии определяется наличием или отсутствием связи между нагрузкой и проявлением стенокардии.
Вариантная стенокардия. или стенокардия Принцметалла. Еще этот вид стенокардии называют вазоспастической.
Необходимо отметить, что в год стенокардию фиксируют у 0,2 — 0,6% населения с преобладанием ее у мужчин в возрасте 55 — 64 лет, она возникает у 30000 — 40000 взрослых на 1 млн населения в год, причем распространенность зависти от пола и возраста. До инфаркта миокарда стабильная стенокардия отмечается у 20% пациентов, после инфаркта миокарда — у 50%.
Стабильная стенокардия:
Считают, что для возникновения стенокардии артерии сердца должны быть сужены из-за атеросклероза на 50 — 75%. Если лечение не проводиться, то атеросклероз прогрессирует, бляшки на стенках артерий повреждаются. На них образуются тромбы, просвет сосуда еще больше суживается, кровоток замедляется, и приступы стенокардии учащаются и возникают при легкой физической нагрузке и даже в покое. Стабильная стенокардия (напряжения) в зависимости от тяжести принято делить на функциональные классы:
- I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, быстро выполняемой нагрузке.
- II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
- III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
- VI функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
Выделение функциональных классов позволяет лечащему врачу правильно подобрать лекарства и объем физических нагрузок в каждом конкретном случае.
Нестабильная стенокардия:
Если привычная стенокардия меняет свое поведение, она называется нестабильной или предынфарктным состоянием. Что же это такое? Под нестабильной стенокардией понимают следующие состояния:
Впервые возникшая в жизни стенокардия давностью не более одного месяца;
Прогрессирующая стенокардия, когда происходит внезапное увеличение частоты, тяжести или продолжительности приступов, появление ночных приступов;
Стенокардия покоя — появление приступов стенокардии в покое;
Постинфарктная стенокардия — появление стенокардии покоя в раннем постинфарктном периоде (через 10-14 дней после возникновения инфаркта миокарда).
В любом случае нестабильная стенокардия является абсолютным показанием для госпитализации в отделение реанимации и интенсивной терапии. СРОЧНО ВЫЗЫВАЙТЕ СКОРУЮ ПОМОЩЬ.
Как отличить стабильную и нестабильную стенокардию?