Неотложная помощь при острой сердечной недостаточности
Неотложная помощь при острой сердечной недостаточности (сердечная астма, отек легких)
Доврачебная помощь
• Придать больному полусидящее положение.
• Наложить жгуты на нижние конечности (при этом не должен нарушаться артериальный кровоток).
• При систолическом артериальном давлении не ниже 90 мм рт. ст. — нитроглицерин в таблетках под язык повторять каждые 3 мин (всего 3—4 таблетки при условии переносимости нитратов).
• Опустить ноги в горячую воду.
Врачебная помощь на догоспитальном этапе и в стационаре
• Нейролептаналгезия (дозы см. в неотложная помощь при ангинозном, статусе при инфаркте миокарда ). В качестве наркотического анальгетика лучше вводить морфий.
• Ингаляция кислорода через носовой катетер. При интенсивном пенообразовании — кислород, увлажненный парами спирта или специальных пеногасителей. Длительность вдыхания паров спирта — 30—40 мин, затем 10—15 мин — кислород и вновь — кислород-спиртовая смесь.
• Введение мочегонных: Sol. Lasicis 1% — 4—8 мл внутривенно струйно.
Далее, если артериальное давление нормальное или повышенное:
• Введение Sol. Nitroglycerini 1% — 1 мл в 100 мл физиологического раствора внутривенно капельно со скоростью 20—25 капель в минуту, снижая исходное артериальное давление на 20% (действие начинается через 2—3 мин, прекращается через 3 ч).
• Если артериальная гипертензия значительна и не поддается коррекции с помощью нитроглицерина, показано введение гипотензивных препаратов, в частности нитропруссида натрия. Нитропруссид натрия вводится внутривенно капельно с начальной скоростью 0,5 мкг/(кгх мин). Затем темп инфузии постепенно увеличивают до снижения систолического давления на 20% от исходного, но не ниже 90 мм рт. ст. систолического и 60 мм рт. ст. диастолического. Раствор защищают от действия света (иначе возможно разложение препарата с образованием цианидов). Введение препарата должно быть по возможности непродолжительным.
Если артериальное давление низкое:
• Введение дофамина внутривенно капельно с начальной скоростью 5 мкг/(кгхмин). 200 мг дофамина разводят в 400 мл реополиглюкина или 5% раствора глюкозы, что соответствует 500 мкг/мл. Далее скорость инфузии увеличивают до достижения эффекта. Если систолическое артериальное давление остается ниже 80 мм рт. ст. добавляют введение норадреналина (0.5 мкг/мин и выше). Систолическое давление не следует поднимать выше 90—95 мм рт. ст. При достижении систолического артериального давления выше 80 мм рт. ст. дозу вводимого дофамина следует снизить до 2 мкг/(кгх мин), а норадреналин (если он использовался) отменить.
• Если артериальное давление удается регулировать, а застойные явления остаются выраженными, следует параллельно присоединить внутривенную инфузию нитроглицерина.
Другие препараты:
• Всем больным с острой сердечной недостаточностью показано внутривенное введение гепарина. Обычно вводят по 5000 ЕД подкожно каждые 6 ч под контролем времени свертывания крови.
• Введение сердечных гликозидов при острой сердечной недостаточности чаще всего не показано. При острых состояниях их положительное инотропное действие не может реализоваться в полной мере, а токсические эффекты проявляются рано, даже при минимальных дозах. Сердечные гликозиды целесообразно вводить лишь при наличии тахисистолической формы фибрилляции или трепетания предсердий.
• Эуфиллин вводят при наличии признаков бронхоспазма или выраженной брадикардии. При острой коронарной недостаточности и электрической нестабильности миокарда применять его не следует (или с большой осторожностью).
Необходимо учитывать, что нитроглицерин и другие периферические вазодилататоры относительно противопоказаны больным с аортальным стенозом, гипертрофической кардиомиопатией и экссудативным перикардитом с признаками тампонады сердца.
Острая сердечная недостаточность — первая помощь
Общая информация
Острая сердечная недостаточность — внезапное или быстро прогрессирующее ослабление сократительной способности миокарда с последующим расстройством кровообращения. Причиной острой сердечной недостаточности может быть перегрузка сердца повышенным объемом крови или давлением (при пороках сердца, легочном сердце), а также снижение сократительной функции миокарда при уменьшении его массы и дегенеративных изменениях. У новорожденных и грудных детей острая сердечная недостаточность часто возникает при врожденных пороках сердца, фетальном фиброэластозе эндокарда, врожденной дисфункции коры надпочечников, синдроме дыхательных расстройств, нарушении мозгового кровообращения.
У дошкольников ее причинами, наряду с врожденными пороками сердца, являются неревматические острые миокардиты, перикардиты, кардиомиопатии, острые пневмонии.
У детей старшего возраста, кроме описанных выше причин, острая сердечная недостаточность может возникать при ревматических пороках сердца, септических эндокардитах, артериальной гипертензии и артериальном кризе, остром и хроническом гломерулонефрите, системных заболеваниях соединительной ткани, диффузном токсическом зобе, бронхиальной астме. Острая сердечная недостаточность также может развиться в любом возрасте при чрезмерной физической нагрузке, отравлении различными химическими веществами, передозировке наркотиками и поражении электрическим током.
Причины ОПН
В патогенезе острой сердечной недостаточности у детей основная роль принадлежит энергодинамической недостаточности, в результате которой увеличивается активность NaKАТФазы, уменьшается синтез актомиозина, наступает дисбаланс электролитов, что ведет к снижению сократительной способности миокарда. Уменьшение ударного выброса крови из полостей сердца, снижение скорости кровообращения, переполнение сосудов легких уменьшают дыхательную поверхность, что способствует развитию кислородной недостаточности и метаболического ацидоза. В результате гипоксии повышается проницаемость клеточных мембран, нарушается микроциркуляция, уменьшается коронарный кровоток, энергетическое снабжение миокарда становится неполноценным, что приводит к более глубокому нарушению гемодинамики.
Гемодинамическая недостаточность возникает чаще при врожденных и приобретенных пороках сердца. Под влиянием гипоксии активизируется гемопоэз, нарушаются тканевая проницаемость, микроциркуляция. В связи с венозным застоем и особенно недостаточным кровоснабжением почек снижается клубочковая фильтрация, увеличивается выделение ренина, альдостерона и антидиуретического гормона, что приводит к задержке в организме воды, натрия, параллельно может усиливаться выведение калия. В результате этого увеличивается объем циркулирующей крови, повышается венозное давление, возникают отеки. Постепенно изза венозного застоя и гипоксии развивается соединительная ткань в различных органах (печени, легких, почках), наступают необратимые дистрофические изменения.
Угасание сердечной деятельности обусловливается нарушением предсердножелудочковой и синоаурикулярной проводимости, прогрессирующим снижением сократительной функции миокарда, ведущим к нарушению кровообращения в коронарных сосудах, расширению полостей сердца.
Симптомы ОПН
Клинически различают сердечную недостаточность левожелудочковую и правожелудочковую. Синдром острой сердечной недостаточности протекает по типу острой левожелудочковой недостаточности, проявляющейся в виде двух форм — сердечной астмы и отека легких.
Основными симптомами сердечной астмы у детей являются внезапное начало (дети просыпаются с ощущением острого недостатка воздуха — удушья), чувство страха смерти, одышка. Дети младшего возраста проявляют крайнее беспокойство, иногда длительно кричат в связи с нарастающей одышкой, отказываются от груди. Дети старшего возраста принимают вынужденное положение сидя с опущенными ногами, опираются руками о кровать и наклоняют голову вперед, чтобы облегчить дыхание. При возникновении сердечной астмы кожные покровы и слизистые оболочки быстро бледнеют, затем появляется и усиливается цианоз лица, губ, кожа покрывается холодным липким потом.
Отмечаются нарастающая инспираторная одышка или смешанная, без углубления дыхания, частый сухой кашель. Аускультативно определяется ослабленное или жесткое дыхание в раннем периоде, с присоединением отека легких, возникает кашель с обильной пенистой мокротой розового цвета, появляются при аускультации легких и среднепузырчатые хрипы. Дыхание становится шумным, клокочущим.
При пальпации области сердца отмечается резкое ослабление верхушечного толчка и смещение его влево. При выслушивании выявляются глухость тонов сердца, различные кардиальные шумы, нарушения сердечного ритма. Тахикардия. Пульс малого наполнения и напряжения. В начальном периоде регистрируется кратковременное повышение, а затем снижение артериального давления.
При присоединении правожелулочковой сердечной недостаточности характерно постепенное нарастание симптомов — набухание шейных вен, увеличение и болезненность печени, селезенки. Развитие застойных явлений в органах брюшной полости сопровождается тошнотой, рвотой, поносом. При дальнейшем развитии недостаточности появляются пастозность мягких тканей, затем отеки. Преобладает ночной диурез. Усиливается общая вялость, развиваются головокружения, заторможенность, мышечная гипотония или судорожный синдром, арефлексия, потеря сознания. Тахикардия сменяется брадикардией, тахипноэ — аритмичным дыханием. Наступает синдром гипоксической комы в связи с отечностью и гипоксией головного мозга.
Первая помощь при острой сердечной недостаточности
- Во время оказания первой помощи при острой сердечной недостаточности должна начинаться немедленно, чтобы избежать отека легких и угнетения дыхательного центра.
- Во время оказания первой помощи при острой сердечной недостаточности обеспечить полный покой в постели с приподнятым изголовьем.
- Обязательно освободить пациента от стесняющей одежды при оказании первой помощи.
- При оказании первой помощи обязательно согреть больного грелками.
- Дать кислород или открыть окно, форточку для поступления свежего воздуха.
- Ввести внутривенно коргликон или строфантин медленно. В 10-15 мл изотонического раствора или 20%-ного раствора глюкозы.
- Ввести лазикс подкожно (1%-ный раствор — 2-3 мг на 1 кг веса в сутки (в 1 мл — 10 мг), внутривенно в сочетании с 2,4%-ным раствором эуфиллина (доза — 0,2 мл на год жизни, но не более 5 мл).
- При возбуждении, чувстве страха смерти, одышке — введение седуксена (1%-ный раствор — 0,1-0,2 мл на год жизни) или раствора дроперидола (0,25%-ный раствор — 0,1-0,25 мл на год жизни).
- Для предотвращения падения артериального давления и снижения проницаемости альвеолярнокапиллярных мембран подкожно или внутримышечно ввести преднизолон (1-3 мг на 1 кг в сутки), кокарбоксилазу (25-100 мг в сутки).
- При повышении артериального давления наложить поочередно на конечности венозные жгуты на 10—15 мин, но не более часа суммарно. Контроль артериального давления обязателен! Внутримышечное введение для снижения артериального давления дибазола (0,2 мл на год жизни), 2%ного раствора ношпы (0,2 мл на год жизни), 2%ного раствора папаверина (0,05 мл на год жизни).
- При понижении артериального давления подкожно или внутримышечно ввести раствор кордиамина (0,1 мл на год жизни), 10%-ный раствор сульфакамфокаина (0,1 мл на год жизни), 10%-ный раствор кофеина (0,1 мл на год жизни), при отсутствии эффекта от этих препаратов ввести 1%-ный раствор мезатона (0,02 мл на кг массы) подкожно или внутривенно медленно в 10-15 мл 20%-ного раствора глюкозы. При нарастании симптомов, ведущих к остановке сердечной деятельности или асистолии, проводить реанимационные мероприятия.
Первая медицинская помощь при острой сердечной недостаточности и инсульте
По данным Всемирной организации здравоохранения (ВОЗ), заболевания сердечно-сосудистой системы среди населения планеты являются одним из главных факторов риска, отрицательно влияющих на здоровье человека. Это в полной мере относится и к населению нашей страны, в том числе к подрастающему поколению. Так, по данным статистики, среди учащихся, заканчивающих обучение в школе, каждый четвертый имеет отклонение в работе сердечно-сосудистой системы. Вспомним коротко о ней.
Сердечно-сосудистая система —
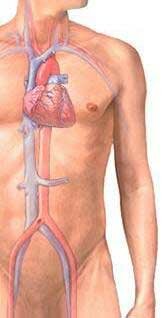
это единая анатомо-физиологическая система, обеспечивающая кровообращение (рис. 1) в организме и кровоснабжение органов и тканей, необходимое для доставки к ним кислорода, а также питательных веществ и
Рис. 1. Схема кровообращения человека: 1 —
капилляры головы, верхних отделов туловища и верхних конечностей; 2 — плечеголовной ствол;
3 — легочный ствол; 4 — левые легочные вены;
5 — левое предсердие; 6 — левый желудочек;
7 — чревный ствол; 8 — левая желудочная артерия; 9 — капилляры желудка; 10 — селезеночная артерия; 11 — капилляры селезенки; 12 — брюшная часть аорты; 13 — селезеночная вена; 14 — брыжеечная артерия;
15 — капилляры кишечника; 16 — капилляры нижних отделов туловища и нижних конечностей 17 — брыжеечная вена; 18 — нижняя полая вена 19 — почечная артерия; 20 — капилляры почки 21 — почечная вена; 22 — воротная вена; 23 — капилляры печени; 24 — печеночные вены; 25 — грудной проток; 26 — общая печеночная артерия;
27 — правый желудочек; 28 — правое предсердие; 29 — восходящая часть аорты; 30 — верхняя полая вена; 31 — правые легочные вены 32 — капилляры легкого.
отведения продуктов обмена. Благодаря функции кровообращения сердечно-сосудистая система участвует в газо- и теплообмене между организмом и окружающей средой, в регуляции физиологических процессов и согласовании различных функций организма.
Сердечно-сосудистая система состоит из сердца и кровеносных сосудов.
Сердце — это орган кровеносной системы, сокращения которого создают энергию для движения крови. Форма сердца приближается к конической с закругленными верхушкой и основанием. Масса сердца колеблется в пределах 200—400 г.
В сердце различают четыре полости: правые предсердие и желудочек и левые предсердие и желудочек. Предсердия разделены межпредсердной перегородкой, желудочки — межжелудочковой. Эти перегородки обеспечивают раздельный кровоток по большому и малому кругам кровоообращения, т. е. препятствуют смешиванию артериальной и венозной крови. От желудочков предсердия отделяются предсердно-желудочковыми клапанами, с помощью которых осуществляется направленное движение крови в сердце (рис. 2).
В правое предсердие впадают верхняя и нижняя полые вены, в левое—легочные вены. От правого желудочка отходит легочный ствол, от левого — аорта. Отверстия каждого из этих крупных сосудов отделены от полостей желудочков сердца соответственно клапаном легочного ствола и клапаном аорты.
Стенки и перегородки сердца представлены в основном сердечной мышцей — миокардом, имеющим сложное слоистое строение. При этом волокна различных слоев миокарда расположены под углом друг к другу, что повышает эффективность сердечных сокращений. Толщина стенок левого желудочка, на долю которого приходится основная работа, составляет 5—7 мм.
Кровеносные сосуды — это эластичные биологические трубки различного диаметра, образующие замкнутую систему, по которой осуществляется циркуляция крови от сердцако всем органам и тканям организма и обратно к сердцу.
Рис.2. Клапаны сердца и крупных сосудов (вид сверху, предсердия не показаны):
1 —место смыкания полулунных заслонок клапана легочного ствола; 2 — место смыкания полулунных заслонок клапана аорты; 3 — место смыкания створок правого предсердно-желудочкового клапана; 4 — фиброзное кольцо; 5 — правый предсердно-желудочковый клапан; 6 — мышечная оболочка (миокард); 7 — левый предсердно-желудочковый клапан; 8 — линия смыкания створок левого предсердно-желудочкового клапана; 9 — полулунные заслонки клапана аорты;
10 — полулунные заслонки клапана легочного ствола.
В соответствии с направлением движения крови кровеносную систему подразделяют на артерии и вены, между которыми располагается соединяющее их микроциркулярное русло (артериолы, венулы и капилляры).
Артерии несут кровь от сердца к тканям. Они разветвляются на все более мелкие сосуды и наконец превращаются в артериолы, а те, в свою очередь, превращаются в капилляры. Капилляры переходят в венулы, от которых начинаются мелкие вены, они постепенно сливаются между собой и укрупняются. К сердцу кровь поступаетпо самым крупным венам.
От сердца, являющегося центром сердечно-сосудистой системы, берут начало большой и малый круги кровообращения.
Малый круг кровообращения начинается легочным стволом, отходящим от правого желудочка сердца.
Сокращаясь, правый желудочек выбрасывает венозную, отработанную кровь в легочную артерию и далее в легкие. В капиллярах легких кислород вступает в нестойкое соединение с гемоглобином эритроцитов, углекислый газ при этом поступает в воздух легких. Обогащенная кислородом кровь через легочные вены попадает в левое предсердие. Путь крови от правого желудочка через капилляры легких до левого предсердия называется малым кругом кровообращения.
Из левого предсердия кровь попадает в левый желудочек, откуда начинается большой круг кровообращения. Левый желудочек, сокращаясь, выбрасывает кровь в аорту — самую крупную артерию нашего тела, которая разветвляется на более мелкие артерии, переходящие в густые капиллярные сети (рис. 3).
Кровь, омывая все ткани, отдает им кислород, забирает питательные вещества из кишечника, отдает их тканям, а также насыщается углекислым газом и другими продуктами жизнедеятельности клеток. Постепенно капилляры сливаются в две большие полые вены, по которым кровь попадает в правое предсердие, замыкающее большой круг кровообращения. Венозная кровь из правого предсердия попадает в правый желудочек, откуда вновь направляется по малому кругу кровообращения и т. д.
Вспомнив предназначение и функционирование сердечно-сосудистой системы, рассмотрим вопрос о сердечной недостаточности.
Сердечная недостаточность — это патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца.
Основными причинами сердечной недостаточности могут быть заболевания сердца: ревматические пороки, инфаркты, миокардиты (воспаление миокарда при различных заболеваниях в результате повреждения миокарда инфекционными агентами), а также длительная перегрузка сердечной мышцы, приводящая к ее переутомлению.
По скорости проявления выделяют острую сердечную недостаточность, возникающую почти внезапно или в течение нескольких часов,
Рис. 3. Схема взаимосвязи обеих половин сердца с большим и малым кругами кровообращения.
и хроническую, развивающуюся в течение нескольких недель, месяцев, лет.
Острая сердечная недостаточность чаще всего проявляется у больных с острым инфарктом миокарда (заболевание сердца, вызванное недостаточностью его кровоснабжения), после физической перегрузки у лиц с некоторыми пороками сердца, при гипертонической болезни, при миокардите.
Хроническая сердечная недостаточность на ранних стадиях развития характеризуется быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью.
Сердечная недостаточность может возникать при перегрузке левых отделов сердца (левожелудочная недостаточность) или при перегрузке и поражении правых отделов сердца (правожелудочная недостаточность).
Левожелудочная недостаточность проявляется снижением мозгового кровообращения (головокружение, потемнение в глазах, обмороки). При правожелудочной недостаточности происходит набухание шейных вен, появляется синюшность пальцев, кончика носа, ушей, подбородка, появляются небольшая желтушность и отечность разной степени. *
Первую медицинскую помощь при острой сердечной недостаточности оказывают соответственно ее клиническим проявлениям и причинам.
В общем случае необходимо уложить больного на спину, голову повернуть набок, обеспечить ему доступ воздуха и обязательно вызвать врача.
Инсульт — это острое нарушение кровообращения в головном мозге, вызывающее гибель мозговой ткани. Основными причинами инсульта могут быть: гипертоническая болезнь (заболевание, характеризующееся повышением артериального давления крови (АД), для людей среднего возраста давление 140/90 считается повышенным), атеросклероз (заболевание, характеризующееся снижением растяжимости (эластичности) крупных и средних артерий и сужением просвета между ними, и как следствие — ухудшение работы сердечно-сосудистой системы), заболевание крови.
Инсульт разделяют на геморрагический (кровоизлияние в мозг, под оболочки и в желудочки мозга) и ишемический (тромбоз мозговых сосудов, нетромбатическое размягчение мозгового вещества при патологии сонных и позвоночных артерий).
Геморрагический инсульт возникает в результате разрыва патологически измененного кровеносного сосуда головного мозга. Развивается обычно внезапно, часто днем после психического или физического перенапряжения. Отмечается внезапная потеря сознания, вплоть до комы (состояние глубокого угнетения центральной нервной системы, характеризующееся утратой сознания и реакции на внешние раздражители, расстройством регуляции жизненно важных функций организма), больной падает. Наблюдается приток крови к лицу (гипермия лица), пот на лбу, усиленная пульсация сосудов на шее, хриплое, громкое, клокочущее дыхание; повышается артериальное давление, пульс резкий, иногда бывает рвота. Глазные яблоки часто отклонены в сторону. Определяются паралич верхней и нижней конечностей на стороне, противоположной очагу кровоизлияния в мозг, и нарушения речи.
Пассивно поднятая парализованная рука падаеткак плеть. Стопа ноги на стороне паралича повернута кнаружи.
Ишемический инсульт (инфаркт мозга) возникаетчаще при атеросклерозе сосудов головного мозга, понижении артериального давления, повышении свертывающих свойств крови, в результате закупорки мозгового сосуда тромбом.
Ишемическому инсульту нередко предшествуют нарушения мозгового кровообращения. Появляется головная боль, головокружение,
пошатывание при ходьбе, слабость или онемение конечностей, обмороки, иногда боли в области сердца.
При ишемическом инсульте паралич конечностей развивается постепенно, чаще ночью во сне или утром. Нередко возникает кратковременная потеря сознания. Лицо больного бледное, пульс слабый, артериальное давление понижено, сердечная деятельность и дыхание ослаблены.
Течение инсульта имеет три варианта:
1. Благоприятное, когда постепенно восстанавливаются нарушенные функции организма.
2. Перемежающееся, когда состояние больного периодически ухудшается.
3. Прогрессирующее, с постепенным ухудшением состояния и смертельным исходом.
Первая медицинская помощь при инсульте. Прежде всего больного необходимо удобно уложить на кровать и расстегнуть затрудняющую дыхание одежду. Голову повернуть набок, чтобы не западал язык. Очистить полость рта и дыхательные пути от слизи и рвотных масс. Положить к ногам грелку. Срочно вызвать «скорую помощь».
Эвакуация больного допускается только в положении лежа и только с медработником.
В заключение коротко ознакомимся с понятием «терминальные состояния».
Терминальные состояния — состояния, относящиеся к конечной стадии жизни, характеризующиеся обратимым состоянием угасания функций организма.
В терминальных состояниях речи о первой медицинской помощи идти не может. В таких случаях необходима только экстренная реанимационная помощь — оживление умирающего.
Для этого необходимо срочно провести массаж сердца и искусственное дыхание.
Вопросы и задания
1. Приведите понятия сердечной недостаточности, инсульта и назовите возможные причины их возникновения.
2. Назовите, что включает в себя первая медицинская помощь при острой сердечной недостаточности и инсульте.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет