Малый ишемический инсульт
 Инсульт – особо опасное заболевание, которое сопровождается кровоизлиянием в мозг. Таким образом, повреждается мозг больного, который уже никогда полностью не восстановиться, а при особо обширных кровоизлияниях, высока вероятность смерти.
Инсульт – особо опасное заболевание, которое сопровождается кровоизлиянием в мозг. Таким образом, повреждается мозг больного, который уже никогда полностью не восстановиться, а при особо обширных кровоизлияниях, высока вероятность смерти.
После инсульта в тяжелой форме восстановиться полностью невозможно (в отличие от малого инсульта). Самое главное – нужно следовать указаниям врача, не заниматься самолечением и всячески поддерживать больного. Только так больной сможет максимально приблизиться к более-менее полноценной жизни.
Малый инсульт — симптомы и лечение микроинсульта
На миг потемнело в глазах, неожиданно ослабла нога, язык перестал слушаться… А теперь ответьте, вы обратились к врачу тогда? Если нет, не стоит испытывать судьбу повторно, так как это были симптомы инсульта — нарушения мозгового кровообращения.
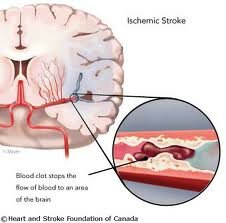
Инсульты бывают геморрагические и ишемические. Название инфаркты носят ишемические инсульты, они возникают при закупорке или резком сужении сосуда определенного участка мозга. Функции, которыми руководит данный участок, в результате сокращения кровотока нарушаются. Возникают расстройства зрения, речи, параличи.
Геморрагические инсульты возникают вследствие разрыва сосуда или кровоизлияния и ведут к таким же последствиям, как после инфаркта мозга.
Еще выделяют малый инсульт, называемый в народе микроинсульт, когда все симптомы микроинсульта — парезы, неустойчивость, нарушения зрения и речи — исчезают на протяжении острого периода заболевания, примерно за 21 день. И больные с успехом после малого инсульта возвращаются к своим привычным занятиям или работе.
Причины малых инсультов, как и у больших: склеротические бляшки, незначительные кровоизлияния, эмболы или тромбы, закупоривающие сосуд.
Почему особо выделяют малый инсульт? Это первый тревожный звонок, что у человека с сосудами головного мозга не все благополучно. И если мер никаких не предпринять после микроинсульта, может впоследствии случиться удар с более тяжелыми последствиями.
Например, при микроинсульте бляшка закупорила сосуд на 70%. Такое состояние — уже критическое. И чтобы нормализовать кровоток, бляшку необходимо убрать. Лишь в таком случае появится гарантия, что у человека подобных нарушений мозгового кровообращения в течение долгих лет не будет.
Для того малый инсульт и выделяют, чтобы хорошо обследоваться, а не ждать, что само собой все нормализуется.
По каким симптомам микроинсульта догадаться, что случился именно малый инсульт, а не гипертонический криз. например? В обоих случаях головокружения быстро проходящие. Отличия есть. При малом инсульте, кроме головокружений, могут онеметь, ослабнуть нога или рука, возникнуть ощущение ползания мурашек, может появиться нечеткость речи. Онемением конечностей гипертонический криз не сопровождается. И если симптомы микроинсульта проходят в течение 3-х недель, значит, место имел малый инсульт.
К врачу не сразу все обращаются, особенно через некоторое время, когда исчезли все симптомы микроинсульта. О них просто забывают.
Обследование нужно и для того, чтобы установить, какой был инсульт — геморрагический или же ишемический, так как лечение их абсолютно разное. Без компьютерной томографии сейчас вообще диагноз «инсульт» не ставят.
Сегодня многие методы обследования, в частности, магнитно-резонансная или компьютерная томография, энцефалография, ультразвуковое исследование сосудов, проводятся в амбулаторных центрах или поликлиниках — не обязательно ложиться в больницу. Следует лишь пойти к врачу за направлением на обследование и тому порадоваться, что онемела пока только рука.
Следы малого инсульта выявляются именно при таких обследованиях. И хотя восстановиться после микроинсульта можно быстро, поскольку функцию пораженных участков мозга берут на себя прилегающие. Пораженные никуда не деваются: происходит образование постинсультной кисты, с которой можно, к счастью, спокойно прожить до 100 лет. Обычно, при компьютерной томографии обнаруживают и лакунарные, небольшие, инфарктики.
Но спустя какое-то время трудно разобрать, какой произошел инсульт — ишемический или геморрагический. Точного ответа о характере мозгового удара не даст через месяц даже магнитно-резонансная томография. Правда, радует появление новых методов, позволяющих обнаружить спустя месяцы следы кровоизлияний.
Симптомы микроинсульта, характеризующие его приближение
Заподозрить начальные симптомы микроинсульта можно, если присутствуют 2-3 из следующих 5 признаков: головокружение. нарастание головных болей, снижение памяти, шум в голове, прогрессирующее снижение работоспособности.
Если это знать, можно в определенной степени просчитать возможное приближение критического состояния: возникают утомляемость, усталость, необычная головная боль. Но чаще всего микроинсульт на человека обрушивается как гром среди ясного неба.
Лечение микроинсульта в домашних условиях
При возможности сразу лечь, вызвать бригаду скорой помощи. Если артериальное давление высокое. принять до приезда врача гипотензивные препараты (коринфар, капотен). Резко, например, с 200 до 120 давление снижать опасно, иначе спровоцировать можно инфаркт мозга.
Далее человек должен провести профилактическое лечение микроинсульта и продолжать жить сообразно своему состоянию.
Повышенное артериальное давление лежит в основе всех бед. Гипертоники знают, как поддерживать его в норме. При резких колебаниях давления провести желательно суточный мониторинг для корректировки лечения. Следует завести дневник, где записывать показания АД на протяжении дня. Измерять его после микроинсульта нужно каждые 4 часа.
Чтобы сгустков крови не было, рекомендуется применять антиагрегантную терапию, куда входят препараты аспиринового ряда, курантил, плавикс. Эти лекарства мешают склеиванию тромбоцитов.
При склонности к тромбообразованию и мерцательной аритмии. свертываемости крови назначаются антикоагулянты (варфарин, прадакса).
При повышенном уровне холестерина принимают препараты статины, его снижающие (торвакард, крестор).
Делайте несколько раз за день упражнения для ног: в медленном темпе поднимайте поочередно каждую ногу вверх, разгибайте и сгибайте в голеностопном и коленном суставах, отводите в сторону.
Эффективен разминочный и поглаживающий массаж с направлением от стопы к бедру. Проводить его можно, если только нет тромбоза. Ноги при варикозном расширении вен бинтуйте эластичным бинтом.
Если присутствует тенденция к росту глюкозы — подобное состояние также сопровождаться может микроинсультами, регулярно проверяйте в крови сахар и соблюдайте диету.
Чем ходить чуть ли не каждую неделю сдавать кровь, гораздо дешевле и проще купить глюкометр и уровень сахара измерять самому.
Здесь еще один момент важен: глюкоза, как и артериальное давление, зависит во многом от эмоционального состояния. Бедолага в очереди на сдачу крови понервничал — сахар подскочил. Через неделю об этом не вспомнит никто.
А когда дома сам измеряешь глюкозу полоской глюкометра, видишь колебания уровня сахара и сразу догадываешься о причине: что-то съел лишнего. Аналогична ситуация с артериальным давлением: «на грудь» принял — оно под 200 подскочило.
Когда человек воочию видит, как оборачиваются его излишества в пище, спиртных напитках, а не выслушивает просто наставления врача, он лучше понимает, от чего отказаться следует, дабы сохранить здоровье.
Человек должен регулярно следить за уровнем АД и сахара, а потом в 2-4 месяца раз посетить врача, предоставить свой дневник, объясняя, почему, по его мнению, подскочили глюкоза или давление. Может, просто не выпил таблетку.
Важно: такое активное наблюдение и, соответственно, лечение микроинсульта снижает вероятность мозговых ударов наполовину.
Это была информация по теме: «Микроинсульт — симптомы и лечение, доврачебная помощь при малом инсульте в домашних условиях». Специально для женщин обзор трав, применяемых в лечении гинекологических заболеваний — травы в гинекологии .
Малый инсульт — характеризуется незначительно выраженной неврологической симптоматикой, которая в течение 3 недель подвергается полному обратному развитию. Инсульт средней степени тяжести — в клинике преобладает очаговая неврологическая симптоматика, нет клинических проявлений отека мозга и расстройств сознания. Тяжелый инсульт — характеризуется ярко выраженной общемозговой симптоматикой с угнетением (чаще полной потерей) сознания, симптомами отека мозга, вегетативно-трофическими нарушениями, грубыми очаговыми неврологическими проявлениями, дислокационными симптомами. Инструментальные исследования и лабораторные данные при ишемическом инсульте Наиболее важными методами диагностики, позволяющими верифицировать диагноз ишемического инсульта и отличить его от геморрагического инсульта, являются компьютерная и магнитно-резонансная томография головного мозга. Рентгеновская компьютерная томография выявляет характерную для инсульта область пониженной плотности головного мозга через ч после развития инсульта. При давности инсульта менее 12 ч и небольшой его величине (например, инфаркт в области ствола мозга) компьютерная томография может оказаться неинформативной. В этой ситуации для выявления инфаркта миокарда необходимо производить компьютерную томографию с контрастированием или применить магнитно-резонансную томографию или эмиссионную компьютерную томографию. Магнитно-резонансная томография при ишемическом инсульте также выявляет очаг пониженной плотности. По сравнению с компьютерной томографией магнитно-резонансная томография имеет 152 Диагностика болезней сердца и сосудов так как обладает способностью выявить небольшие (ла инфаркты мозга, а также выявить ишемические очаги в задней черепной ямке, что не удается сделать с помощью рентгеновской компьютерной томографии.
— метод основан на отражении ультразвуковых волн от срединных образований головного мозга. При ишемическом инсульте в ранние сроки изменений нет. Через ч при образовании массивных инфарктов с резким перифокальным отеком может обнаруживаться смещение больше, чем на 2 мм. В норме отраженный сигнал от срединных образований мозга (М-эхо) одинаков с обеих сторон или смещен до 2 мм. Значительное смещение М-эхо наблюдается только при обширных инфарктах на сутки. используется в комплексной диагностике инсульта. На могут иметь место признаки повышения сосудистого тонуса и уменьшения кровенаполнения, более выраженные на стороне поражения. В соседних сосудистых бассейнах кровоток в некоторых случаях оказывается увеличенным. Электроэнцефалография является вспомогательным методом в диагностике инсульта, так как выявляет каких-либо специфичных изменений, характерных для определенного типа нарушений мозго — кровообращения. При ишемическом инсульте и при других острых нарушениях мозгового кровообращения выявляются диффузные изменения биоэлектрической активности головного мозга (нерегулярность?
-ритма, регистрируемый В последние годы в клинической практике в остром периоде инсульта стали применять электроэнцефалограммы со спектральным анализом и картированием, что позволяет более полно оценить функциональное состояние головного мозга. Спинномозговая пункция и исследование спинномозговой жидкости не является информативным методом для диагностики ишемического инсульта и применяется преимущественно для дифференциальной диагностики инсульта с геморрагическим инсультом и кровоизлиянием. Наличие крови в спинномозговой жидкости чрезвычайно характерно для субарахнои кровоизлияния и не характерно для ишемического инсульта. При геморрагическом инсульте нередко наблюдается ксантохро спинномозговой жидкости или розовая ее окраска за счет присутствия в ней эритроцитов. Общий анализ крови при ишемическом инсульте не претерпевает существенных изменений. Геморрагический инсульт Геморрагический инсульт составляет около 20% всех острых нарушений мозгового кровообращения (кровоизлияние в вещество головного мозга при первичной артериальной Наиболее часто Поражение при артериальной геморрагический инсульт наблюдается в возрасте лет и реже в возрасте лет. Заболеваемость мужчин и женщин до 60-летнего возраста одинакова, но после 60 лет геморрагические инсульты чаще развиваются у женщин. По данным В. С. Лобзина (1989), в 85% случаев наблюдается кровоизлияние в полушарие головного мозга, в 10% случаев — в мозжечок, в 5% — в ствол мозга. Как правило, кровоизлияние в головной мозг у больных артериальной гипертензией возникает на фоне изменений артерий. Однако следует помнить, что у молодых больных артериальной гипертензией причиной кровоизлияния в мозг могут быть врожденные аневризмы церебральных артерий.
Клиническая картина геморрагического Выделяют 3 формы клинического течения геморрагического инсульта: острую, хроническую (В. Д. Трошин и соавт. 2000). У большинства больных (75% всех случаев геморрагического инсульта) наблюдается острое течение заболевания. Симптоматика, характерная для острого течения геморрагического инсульта с кровоизлиянием в большое полушарие включает следующие проявления: развитие кровоизлияния происходит обычно в периоде бодрствования, на фоне физического или эмоционального напряжения; внезапная потеря сознания — основной симптом кровоизлияния в мозг (иногда потере сознания предшествуют головная боль, тошнота, рвота, психомоторное возбуждение); дыхание хриплое, часто типа Чейн-Стокса; выраженная гиперемия лица (часто оно приобретает синюшно-багровый цвет); значительное повышение артериального давления (систолическое артериальное давление около 200 мм рт. ст. и даже выше); пульс напряженный, частый, нередко аритмичный; развитие гемиплегии на стороне, противоположной очагу кровоизлияния, сочетающейся с центральным парезом лицевой мускулатуры и языка (при этом щека на стороне паралича при выдохе надувается — первоначально сухожильные рефлексы и мышечный тонус снижены, а через дней — повышаются; плавающие движения глазных яблок, безучастный взгляд, иногда отведение глаз и поворот глаз в сторону очага (паралич взора, больной «смотрит в сторону очага зрачки расширены, причем на стороне поражения зрачок может оказаться более широким; появление сразу или через несколько часов симптомов (ригидность шейных мышц, симптом Кернига); нарушение функции тазовых органов (недержание мочи и кала); афазия (определяется после выхода из комы). Симптоматика, характерная для кровоизлияния в ствол головного узкие зрачки, неравномерность глазных щелей, различное расположение глазных яблок в вертикальной плоскости (признак Ма нарушение функции глазодвигательных мышц, что ограничивает движение глазных яблок; иногда поворот глаз в сторону очага; двусторонние патологические рефлексы, парезы и параличи конечностей (возможны выраженные нарушения дыхания (типа Чейн-Стокса или возможно падение артериального давления после резкого повышения (свидетельство угнетения сосудодвигательного центра в продолговатом мозге).