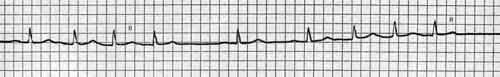
-желудочковая тахикардия с частотой до 120; ритм из AV -соединения
— AV -блокада I и II степени у лиц без инфаркта миокарда в анамнезе и приступов Морганьи-Эдемса-Стокса
Неотложной помощи на догоспитальном этапе требуют нарушения ритма и проводимости, сопровождающиеся нарушениями гемодинамики.
Клинические проявления нарушения гемодинамики:
-острая левожелудочковая недостаточность (сердечная астма, отёк легких),
-артериальная гипотония,
-коронарная недостаточность (ангинозный приступ, признаки ишемии миокарда на ЭКГ),
— приступ Морганьи-Эдемса-Стокса.
Синдром (приступ) Морганьи-Адамса-Стокса – потеря сознания, вызванная резким снижением сердечного выброса и гипоксией мозга вследствие остро возникшего нарушения сердечного ритма. Приступ начинается с внезапного появления бледности. сменяющейся цианоз ом, набухания вен шеи, подергивания мышц лица. а затем возможны генерализованные судороги. АД не определяется, пульс отсутствует. тоны сердца не выслушиваются. Наблюдается дыхание Чейн-Стокса — чередование бесшумного поверхностного с шумным глубоким и апноэ. Приступы продолжаются 1-2 минуты, иногда (очень редко) проходят самостоятельно, требуют проведения реанимационных мероприятий.
Нарушения ритма и проводимости могут протекать бессимптомно. Диагноз уточняется на ЭКГ.
Госпитализация показана при
-впервые зарегистрированных нарушениях ритма,
-отсутствии эффекта от медикаментозной терапии, потребовавшей проведения электроимпульсной терапии,
-часто рецидивирующих нарушениях ритма.
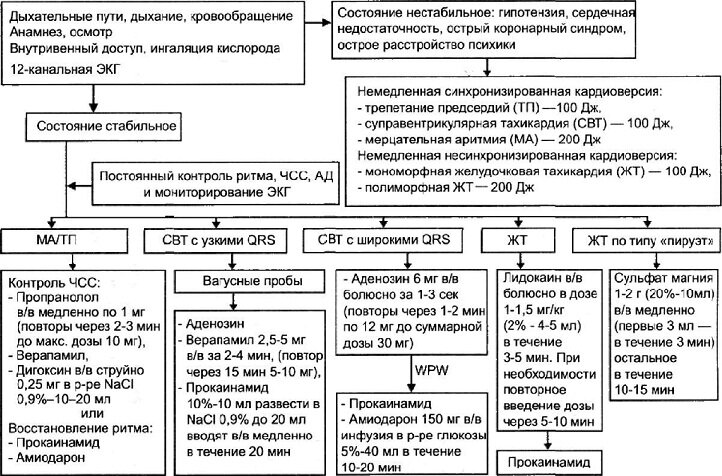
Алгоритм действий при Пароксизмальной предсердной тахикардии
Клинические проявления зависят от частоты сердечных сокращений. При ЧСС 170–180 в минуту появляется одышка, боль в области сердца, сердцебиение, пульсация в голове, чувство дурноты.
Пароксизм суправентрикулярной тахикардии при стабильной гемодинамике и ясном сознании купируют при помощи
1) вагусных рефлекторных приёмов. Они направлены на раздражение блуждающего нерва и замедление проведения импульса через атриовентрикулярный узел (имитация пробы Вальсальвы):
-задержка дыхания;
-кашель;
-резкое натуживание после глубокого вдоха;
-вызывание рвоты;
-проглатывание корки хлеба;
-погружение лица в ледяную воду;
2) массажа каротидного синуса (допустим при достаточном кровоснабжении головного мозга).
Каротидный синус — (bulbus или sinus caroticus от греч. karóo — погружаю в сон и лат. sinus — пазуха, залив) — место расширения общей сонной артерии перед разветвлением её на наружную и внутреннюю; рефлексогенная зона, участвующая в обеспечении постоянства артериального давления, работы сердца и газового состава крови.
Здесь расположены Барорецепторы. реагирующие на изменение кровяного давления, а также Хеморецепторы. реагирующие на изменение химического состава крови и напряжения кислорода.
Возбуждение нервных окончаний в каротидном синусе — начальное звено каротидных рефлексов.
Массаж одного или обоих каротидных синусов. особенно у пожилых, может вызвать рефлекторное замедление ритма сердца ( синусовую брадикардию. остановку синусового узла или АB-блокаду ) — так называемый вагусный тип реакции и падение АД без снижения ЧСС — депрессорный тип реакции.
Оба типа реакции могут развиваться одновременно.
Надавливание на область каротидного синуса может вызвать также ишемию головного мозга
Примечание. Надавливание на область солнечного сплетения — малоэффективно. а удар в эту же область опасен. Приём Ашоффа (надавливание на глазные яблоки) не рекомендуется по тем же причинам.
Вагусные приёмы являются одним из дифференциально-диагностических критериев, позволяющих отличить желудочковую тахикардию от наджелудочковой. При суправентрикулярной тахикардии, мерцании и трепетании предсердий они вызывают преходящее снижение частоты сердечных сокращений, а при желудочковой тахикардии не эффективны.
Отсутствие эффекта от рефлекторных приёмов требует применения противоаритмических средств.
Верапамил вводится в/в болюсно в дозе 2,5-5 мг за 2-4 мин (во избежание развития коллапса или выраженной брадикардии) с повторным введением 5-10 мг через 15-30 мин при сохранении тахикардии и отсутствии гипотензии.
Прокаинамид (новокаинамид) можно использовать при неэффективности верапамила, но не ранее чем через 15 мин после введения последнего и при условии сохранения стабильной гемодинамики.
Возможно также использование бета-адреноблокаторов (пропранолола) и сердечных гликозидов (дигоксина), но их эффективность при пароксизмальной суправентрикулярной тахикардии составляет только 40-55%. Если больному уже введен верапамил, то не ранее чем через 30 мин после его введения можно использовать пропранолол (обзидан, анаприлин) сублингвально в дозе 10-20 мг. Дигоксин в дозе 0,25-0,5мг эффективен при узловой тахикардии, в остальных случаях он только уменьшает ЧСС.
аденозин (АТФ): 10 мг (1мл 1% раствора) вводят в/в болюсно в течение 5-10 сек, при отсутствии эффекта через 2-3 минуты повторно вводят еще 20мг (2мл 1% раствора). Эффективность препарата составляет 90-100% и восстановление ритма происходит в течение 20-40 секунд после введения.
ПРИМЕЧАНИЕ. Внутривенное введение болюса аденозина (АТФ) при суправентрикулярных пароксизмах в 50% случаев приводит к 10-15 секундной асистолии, а в 0,2-3% случаев асистолия может затягиваться более чем на 15 секунд, что может потребовать нанесения прекордиального удара или проведения непрямого массажа сердца (требуется всего несколько массажных движений).
Прекордиальный удар — удар кулаком по грудине на границе между её средней и нижней третью.
Риск развития подобных осложнений является причиной, по которой применение аденозина (АТФ) допустимо только в условиях специализированного реанимобиля или в стационаре.
Если гемодинамика нестабильная — электроимпульсная терапия (200-360 Дж).
Нет эффекта – госпитализация.
Пароксизмальная тахикардия
Пароксизмальная тахикардия – это вид аритмии, при котором наблюдаются приступы резкого учащения сердечных сокращений, но последовательность их при этом сохраняется. Эта патология встречается достаточно часто, как у взрослых, так и у детей.
Классификация, причины и симптомы пароксизмальной тахикардии
Приступ пароксизмальной тахикардии начинается и заканчивается внезапно, может длиться от нескольких секунд до нескольких дней. Причем окончание приступа внезапно независимо от того, принимались ли лекарства. Иногда мгновенному возрастанию сердечного ритма предшествует ощущение перебоев в работе сердца. Частота сердечных сокращений во время приступа (пароксизма) составляет 120 – 300 ударов в минуту. При этом в одном из отделов проводящей системы сердца возникает очаг возбуждения, в зависимости от чего разделяют три вида этой патологии:
- предсердная;
- атриовентрикулярная (узловая);
- желудочковая.
В клинической диагностике пароксизмальную тахикардию подразделяют на желудочковую (вентрикулярную) и наджелудочковую (суправентрикулярную).
Приступ может сопровождаться такими симптомами:
- озноб, дрожь;
- слабость, головокружение;
- потоотделение, учащение мочеиспускания.
Суправентрикулярная пароксизмальная тахикардия обычно сопровождается сердцебиением 180 – 240 импульсов, она чаще связана с возрастанием активности симпатической нервной системы. Причинами также могут являться эндокринные нарушения, дисбаланс количества электролитов в крови и др. Предсердная и узловая пароксизмальная тахикардия в большинстве случаев характеризуется правильным ритмом сердца, часто сопровождается повышением артериального давления, ощущением кома в горле, болью в сердце.
Желудочковая пароксизмальная тахикардия характеризуется сердечным ритмом в пределах 150 – 180 ударов в минуту и чаще связана с тяжелыми дистрофическими изменениями миокарда, ишемической болезнью сердца, воспалительными заболеваниями мышцы сердца и др. Приступ может вызвать потерю сознания. Этот вид опасен тем, что может возникнуть фибрилляция желудочков – угрожающее жизни нарушение ритма.
Пароксизмальная тахикардия у детей
Симптомы у детей по существу такие же, как и у взрослых. Во время приступа ребенок может жаловаться на чувство страха, колющие боли в области сердца, боли в области живота, тошноту. Младенец становится бледным, далее — цианотичным. Приступ может сопровождаться рвотой, плохим аппетитом.
В детском возрасте пароксизмальная тахикардия практически во всех случаях вызывается увеличенной возбудимостью, что при суправентрикулярной форме чаще имеет нервное происхождение.
Неотложная помощь при пароксизмальной тахикардии
При появлении приступа тахикардии необходимо вызвать скорую помощь. До приезда врача можно попробовать купировать тахикардию такими приемами:
- закрыв глаза, сделать массаж глаз пальцами рук в положении лежа;
- набрав воздух полной грудью, закрыть руками нос и рот и попытаться сделать выдох;
- искусственно вызвать рвоту;
- холодные обтирания;
- принять корвалол или валокордин.
Лечение пароксизмальной тахикардии
Лечение назначается в зависимости от происхождения тахикардии и от места локализации импульсов, что можно диагностировать с помощью электрокардиограммы. Лечение потребует применения антиаритмических средств. При неэффективности медикаментозной терапии, при сохранении приступа в течение суток и при нарастании симптомов сердечной недостаточности проводят электроимпульсную терапию. Лечение может включать и назначение иглорефлексотерапии, вегетотропных препаратов, психотерапии. Эффективны также современные методы малоинвазивной хирургии.
Лечение пароксизмальной тахикардии средствами народной медицины
Внезапно начавшийся, с чувства сжимания сердца, приступ сердцебиения, доходящий до 240 ударов в минуту и даже больше, называется пароксизмальной тахикардией. Приступ может длиться секунды, часы и даже дни. Начало приступа может ощущаться в виде сердечного толчка, после которого появляется чувство сжатия за грудиной. Появляется одышка. Может быть головокружение, шум в ушах, общая слабость, чувство онемения конечностей. Прекращается приступ также резко. После приступа может наблюдаться учащенное мочеиспускание.
Причина появления пароксизма – возникновение импульсов на сокращение сердца в несвойственном для этого месте: в предсердиях, в области перехода предсердий в желудочки и в самих желудочках. Пусковым моментом могут послужить заболевания сердца, легких или других внутренних органов. Значительное влияние для начала пароксизма могут оказать стрессовые реакции, в том числе приступы панической атаки, физические перенапряжения.
Срочная помощь при возникновении пароксизмальной тахикардии
В первую очередь, необходимо создать условия для свободного дыхания: ослабить галстук и расстегнуть верхние пуговицы одежды, снять ремень (пояс). В помещении обеспечить поток свежего воздуха. Необходимо помочь лечь пострадавшему. На лоб можно поместить бутылку с холодной водой или смоченное в холодной воде полотенце. Контролировать, чтобы дыхание было глубоким, спокойным, с задержкой на высоте вдоха. Если есть, можно дать 30 капель настойки ландыша с валерианой или ландыша с пустырником, корвалол – 45 капель. Вызвать «неотложку».
Народные средства для предотвращения приступов тахикардии
1. Траву сушеницы топяной, в количестве одной столовой ложки залить стаканом крутого кипятка и оставить остывать, процедить. Пить этот настой по полстакана три-четыре раза в день. Также готовится и принимается настой из цветков зверобоя продырявленного.
2. Спиртовая настойка плодов боярышника в домашних условиях готовится так: сушеные плоды тщательно размалывают, затем 100 грамм помола пересыпают в темную посуду. Заливают 70%-ным спиртом, объемом 1 литр. В течение нескольких суток настаивают, затем процеживают. Дозировка – 40-50 капель три раза в день перед едой.
3. Отвар сбора из 2-х частей листьев любистока аптечного, по одной части цветков боярышника, травы календулы лекарственной, корня цикория обыкновенного. Берется 3 столовые ложки смеси, заливается литром кипятка и на медленном огне кипятиться одну минуту. Затем час настаивается и процеживается. Выпивается по 30 мл 6-7 раз в день.
4. Кора обвойника греческого применяется в качестве водочной настойки. Для этого сушеную, хорошо измельченную кору заливают 100 мл водки. Настаивают в закрытой посуде несколько дней и процеживают. Три раза в сутки принимают по 5 капель.
5. Сушеный и измельченный корень валерианы, 2 ч. ложки, заливается стаканом теплой воды. 8 часов дать настояться в закрытой посуде, процедить. 1-2 ст. ложки принимаются три раза в день.
6. Если причиной тахикардии является повышенное артериальное давление, то кроме трав, нормализующих сердечный ритм, добавляют травы гипотензивного действия. Сбор состоит из 3-х частей перечной мяты, по 2 части мелисы лекарственной, сушеницы топяной и календулы лекарственной. Добавить полчасти руты душистой. Взять 3 ст. ложки смеси и залить полтора литрами кипятка. Продержать на огне минуту и оставить настаиваться час. Затем процедить и пить отвар трижды в день по полстакана.
7. Мелиса может приниматься и отдельно. Для этого 2 ч. ложки заливают стаканом воды, доводят до кипения и оставляют настаиваться на 30 минут. Процеживают, переливают в термос и в теплом виде пьют маленькими порциями в течение дня.
8. При неврозах, которые также часто являются причиной пароксизма, принимают успокоительные сборы. Первая смесь: 200 г травы пустырника, 200 г измельченного корня валерианы, 100 г травы тысячелистника и 100 г измельченных плодов аниса. Столовую ложку получившейся смеси заливают 300 мл кипятка, настаивают, процеживают и принимают в течение дня равными порциями. Вторая смесь: равные части мяты, ромашки, корня валерианы, плодов фенхеля и тмина. Столовую ложку полученной смеси засыпают в стакан, заливают кипятком, настаивают час. Выпивают настой одномоментно перед сном.
Несколько советов о питании и образе жизни
Диета должна отталкиваться от понятий полезности и вредности продуктов при том заболевании, которое провоцирует приступы. В общем плане, есть надо часто и маленькими порциями. Рацион включать свежую зелень, овощи и фрукты. Рекомендуется в достаточном количестве ягоды и орехи. Полезны мед и сухофрукты, как по отдельности, так и в смеси.
В повседневной жизни необходимо отказаться от интенсивных физических нагрузок, не пренебрегая легкой физкультурой. Стараться избегать сильных эмоциональных реакций. Прогулки на свежем воздухе перед сном будут отличным добавлением в укреплении здоровья.
Следует помнить, что основной метод лечения пароксизмальной тахикардии, все-таки, медикаментозный. Потому следует четко выполнять указания врача. Консультироваться с ним перед приемом того или иного народного средства.
Запись была сделана в рубрике «Кровообращение и кроветворение » 24 июля 2014 пользователем Антонина.