Патологические изменения
 Сердечная астма (asthma cardiale; греч. asthma одышка, удушье) — приступы удушья от нескольких минут до нескольких часов при инфаркте миокарда, кардиосклерозе, пороках сердца и других болезнях, сопряжённых с сердечной недостаточностью.
Сердечная астма (asthma cardiale; греч. asthma одышка, удушье) — приступы удушья от нескольких минут до нескольких часов при инфаркте миокарда, кардиосклерозе, пороках сердца и других болезнях, сопряжённых с сердечной недостаточностью.
Возникновению сердечной астмы способствуют увеличение объема кровообращения (например, при физических нагрузках, лихорадке), увеличение массы циркулирующей крови (например, при беременности, после введения в организм больших количеств жидкости), а также горизонтальное положение больного; при этом создаются условия для повышенного притока крови к легким. Вследствие застоя крови и увеличения давления в легочных капиллярах развивается интерстициальный отек легких, нарушающий газообмен в альвеолах и проходимость бронхиол, с чем связано возникновение одышки; в некоторых случаях нарушение дыхания усугубляется рефлекторным бронхоспазмом.
Возникновение сердечной астмы в дневное время обычно непосредственно связано с физической или эмоциональной нагрузкой, повышением АД, приступом стенокардии; иногда приступ провоцируется обильными едой или питьем. Перед развитием приступа больные нередко ощущают стеснение в груди, сердцебиение. При возникновении сердечной астмы ночью (наблюдается чаще) больной просыпается от ощущения нехватки воздуха, затрудненного дыхания, стеснения в груди, появления сухого кашля; он испытывает беспокойство, чувство страха, лицо покрывается потом. Во время приступа больной, как правило, начинает дышать ртом и обязательно садится в постели или встает, так как при вертикальном положении тела одышка уменьшается (ортопноэ). Число дыханий достигает 30 и более в 1 мин; соотношение продолжительности выдоха и вдоха обычно мало изменяется. В легких выслушивается — жесткое дыхание, иногда (при бронхоспазме) сухие свистящие хрипы (обычно менее обильные и менее «музыкальные», чем при бронхиальной астме), часто мелкопузырчатые влажные хрипы в подлопаточных областях с обеих сторон или только справа. В последующем может развиться картина альвеолярного отека легких с резким нарастанием одышки, отделением при кашле светлой или розовой пенистой жидкости. При аускультации сердца определяются изменения, характерные для митрального или аортального порока, а при отсутствии порока — значительное ослабление I тона сердца или замещение его систолическим шумом, акцент II тона над легочным стволом, часто ритм галопа. Как правило, отмечается тахикардия, а при мерцательной аритмии значительный дефицит пульса.
Сердечная недостаточность — комплекс расстройств, обусловленных, главным образом, понижением сократительной способности сердечной мышцы. В случае неоказания медицинской помощи возможен летальный исход.
Синдром сердечной недостаточности осложняет многие заболевания сердечно-сосудистой системы, особенно же часто сердечная недостаточность развивается у людей, страдающих ишемической болезнью сердца и гипертонической болезнью. К основным и наиболее заметным проявлениям синдрома сердечной недостаточности относится одышка, возникающая иногда даже в состоянии покоя или при минимальной физической нагрузке. Кроме того, на возможность наличия сердечной недостаточности указывает усиленное сердцебиение, повышенная утомляемость, ограничение физической активности и избыточная задержка жидкости в организме, вызывающая отеки. Недостаточное кровоснабжение организма лежит и в основе такого яркого признака сердечной недостаточности как посинение ногтей или носогубного треугольника (не на морозе, а при обычной температуре). Неизбежным результатом сердечной недостаточности становится появление в организме различных отклонений в кровообращении, которые либо ощущаются самим больным, либо определяются врачом-кардиологом при обследовании.
Сердечная недостаточность может протекать в хронической и острой форме. Хроническая сердечная недостаточность обычно развивается как осложнение какого-либо сердечно-сосудистого заболевания, причем может существовать в скрытой, бессимптомной форме довольно длительное время. Острая форма сердечной недостаточности развивается стремительно – за несколько дней или даже часов, обычно на фоне обострения основного заболевания. В некоторых случаях говорят о застойной фазе сердечной недостаточности: ее причиной является замедление тока крови в органах и тканях, что приводит к задержке жидкости в тканях организма. Именно застойная фаза приводит в крайнем своем проявлении к возникновению такого угрожающего жизни симптома, как отек легких.
Существует также и другая классификация сердечной недостаточности – по месту образования, то есть в зависимости от того, в какой части сердца нарушено кровоснабжение. По этому признаку сердечная недостаточность подразделяется на левожелудочковую и правожелудочковую. Самым характерным признаком левожелудочковой сердечной недостаточности является одышка, а правожелудочковой сердечной недостаточности – отеки на стопах и лодыжках.
Синдром сердечной недостаточности, к сожалению, довольно широко распространен, особенно среди людей пожилого возраста. Поэтому в наше время, когда все статистики говорят об общем постарении населения, наблюдается увеличение числа больных. Так, сердечная недостаточность выявляется у 3-5% лиц старше 65 лет и у каждого десятого (!) – старше 70 лет. Сердечная недостаточность чаще встречается у женщин, так как у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда) прежде, чем они разовьются в сердечную недостаточность.
У большинства больных, страдающих сердечной недостаточностью, наблюдается именно хроническая ее форма. Важно подчеркнуть, что в этом случае явления сердечной недостаточности развиваются исподволь, возникают нерезко и оттого часто принимаются больными за естественные возрастные изменения («Старею… Вот и сердечко пошаливает…»). В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу, или обращаются с запозданием. Конечно, это затрудняет и удлиняет процесс лечения, ибо восстановление нормальной работы сердца и кровообращения в начальном периоде сердечной недостаточности достигается легче и с помощью меньших количеств лекарств, чем в периоде резко выраженных симптомов.
Не стоит забывать и о том, что хроническая сердечная недостаточность – это прогрессирующий синдром. Поэтому пациенты, на данный момент имеющие «только лишь» скрытую форму хронической сердечной недостаточности, в течение всего нескольких лет могут перейти в группу самых тяжелых больных, плохо поддающихся лечению.
В доказательство приведем данные исследования, проведенного несколько лет назад в Великобритании. Согласно этим данным, выживаемость больных в течение года после появления первых признаков (симптомов) сердечной недостаточности составляла 57% для мужчин и 64% для женщин. А по прошествии пяти лет эти цифры сократились до 25% и 38% соответственно. Другими словами, через 5 лет после появления первых симптомов сердечной недостаточности, в живых остался только один мужчина из четырех и только каждая третья женщина! Нужны ли другие доказательства того, что при малейших подозрениях на сердечную недостаточность необходимо НЕМЕДЛЕННО обращаться к врачу-кардиологу, и случай сердечной недостаточности воистину относится к тем, когда «промедление смерти подобно»!
Поэтому людям, начинающим замечать за сердцем «шалости» всегда следует помнить: ранняя диагностика сердечной недостаточности, а, следовательно, и раннее начало лечения – залог успеха в терапии синдрома. В настоящее время, благодаря серьезному скачку знаний в кардиологии, сердечную недостаточность можно долго держать «в узде». Препараты, подобранные специально для вас профессиональным кардиологом не только значительно продлят жизнь, но и позволят сделать ее комфортной, гармоничной, свободной. А больной, страдающий сердечной недостаточностью, перестанет отягощать жизнь близких ему людей.
Что же касается острой сердечной недостаточности, то это грозная, но редкая форма заболевания. Она проявляется неожиданным или внезапным приступом удушья (сердечной астмы), чаще в ночное время, и требует неотложной медицинской помощи. Острая сердечная недостаточность быть осложнена отеком легкого. В подобном случае врач-кардиолог устраняет отек на месте, но, тем не менее, госпитализация больного обязательна.
Классификация сердечной недостаточности:
По поводу классификации хронической сердечной недостаточности ведется немало споров в кардиологической среде. У нас в стране долгое время использовалась, и используется до сих пор, классификация В.Х.Василенко и Н.Д.Стражеско, предложенная ими на XII съезде терапевтов в 1935 г. то есть более полувека назад.
По этой классификации, хроническая сердечная недостаточность подразделяется на три стадии: от начальной, с практически не выраженными симптомами, до конечной дистрофической стадии с тяжелыми нарушениями кровообращения. Эта классификация сердечной недостаточности была первой в своем роде, имела широкое распространение и долгое время считалась идеальной. Однако с развитием возможностей кардиологии в диагностике и лечении сердечной недостаточности классификация Василенко-Стражеско, не предусматривающая возможности оценить динамику процесса, сердечной недостаточности, несколько устарела.
В настоящее время в нашей стране все чаще используется классификация сердечной недостаточности, предложенная Нью-Йоркской Ассоциацией кардиологов (NYHA). Согласно этой классификации, больные с синдромом сердечной недостаточности разделены на четыре функциональных класса (ФК).
Класс 1. Нет ограничений физической активности и влияния на качество жизни пациента.
Класс 2. Слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
Класс 3. Ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
Класс 4. Полная или частичная потеря работоспособности, симптомы сердечной недостаточности и боль в груди проявляются даже во время отдыха.
Предложен также легкий и удобный способ определения ФК каждого пациента – так называемый шестиминутный тест ходьбы. Для проведения теста достаточно попросить пациента в течение шести минут походить в удобном для него темпе по больничному коридору известной длины и замерить потраченное на это время. Этого достаточно для расчета максимального потребления кислорода при нагрузке, и, как следствие, для правильного распознавания стадии сердечной недостаточности. Пациенты, проходящие за 6 мин. более 551 м не имеют признаков сердечной недостаточности; проходящие расстояние от 426 до 550 м относятся к I ФК, проходящие расстояние от 301 до 425 м – ко II ФК, от 151 до 300 м – к III ФК, а пациенты, проходящие за 6 минут менее 150 м относятся к IV ФК. Последнее время к этой простой схеме классификации все чаще обращаются российские врачи.
Симптомы и признаки сердечной недостаточности:
Значимость симптомов и признаков при сердечной недостаточности невозможно переоценить, потому что именно они, прежде всего, позволяют врачу-кардиологу поставить правильный диагноз и назначить лечение. Проявлениями сердечной недостаточности являются замедление скорости общего кровотока, уменьшение количества крови, выбрасываемого сердцем, повышение давления в сердечных камерах, скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» – венах ног и брюшной полости.
Вот с какими симптомами чаще всего сталкивается больной сердечной недостаточностью и кардиологи:
— Одышка
— Слабость и быстрая утомляемость
— Сердцебиение
— Отеки
— Синюшность, периферийный цианоз и акроцианоз
— Никтурия
Различные симптомы недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек, который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, то кровь забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи.
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах печени и ног, которые оканчиваются в правых камерах сердца. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при успешном лечении главной причины – сердечной недостаточности.
Важно отметить, что практически все симптомы и клинические признаки, даже «классическая триада» – одышка, отеки ног и влажные хрипы в легких, не говоря уже об утомляемости и сердцебиении, нередко встречаются и при других заболеваниях или нивелируются проводимым лечением, что делает их недостаточными для диагностики хронической сердечной недостаточности. Точный диагноз может поставить только врач-кардиолог и только с использованием специальных методов обследования.
Причины сердечной недостаточности:
Как уже было сказано выше, это, прежде всего, различные заболевания сердечно-сосудистой системы.
Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Болезни сосудов развиваются в сравнительно молодом возрасте, порой они остаются без внимания, и тогда у пожилых людей часто возникают проявления застойной сердечной недостаточности.
Синдромом хронической сердечной недостаточности может осложняться течение практически всех заболеваний сердечно-сосудистой системы. Но главными ее причинами, составляющими более половины всех случаев, являются ишемическая (коронарная) болезнь сердца и артериальная гипертония, или сочетание этих заболеваний. Часто кардиологами в своей практике отмечается возникновение синдрома сердечной недостаточности при инфарктах и стенокардии.
Другими причинами, обуславливающими развитие сердечной недостаточности, являются изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты). Миокардит может проявляться как осложнение практически любого инфекционного заболевания: дифтерии, скарлатины, полиартрита, лакунарной ангины, пневмонии, полиомиелита, гриппа и т.д. Именно этот факт служит лишним подтверждением того, что «несерьезных» вирусных инфекций не бывает, и каждая требует квалифицированного лечения. Иначе, они дают серьезнейшие осложнения на сердце и сосуды.
При беременности у женщин с различными заболеваниями сосудов или сердца, повышенная нагрузка на сердце также может спровоцировать развитие сердечной недостаточности. Причинами хронической сердечной недостаточности может быть также алкогольная и наркотическая зависимость, чрезмерные физические нагрузки, и даже малоподвижный образ жизни. Так, в проведенном недавно в США исследовании выявлялись причины внезапных смертей водителей такси от сердечной недостаточности. Оказалось, что сердечную недостаточность провоцирует образование тромбов в результате замедления тока крови и блокады кровеносных сосудов из-за длительного сидения в машине.
Высок риск возникновения синдрома сердечной недостаточности при сахарном диабете и заболеваниях эндокринной системы в целом. В общем же можно говорить о том, что сердечную недостаточность провоцируют заболевания, при которых происходит перегрузка сердечной мышцы давлением (как при гипертонии) или объемом (недостаточность сердечных клапанов), а также непосредственно заболевания миокарда (миокардиты, инфаркт). Кроме того, в группу риска больного могут ввести любые факторы, вызывающие избыточную нагрузку на сердце и сосуды.
Среди факторов, способствующих обострению и прогрессированию сердечной недостаточности, на первом месте, как легко догадаться, находится обострение или прогрессирование основного заболевания сердечно-сосудистой системы, а также присоединение к нему других заболеваний той же или других систем и органов. Прежде всего, как говорилось, это касается заболеваний эндокринной системы и органов дыхания. К обострению существующей сердечной недостаточности ведут ситуации, ослабляющие иммунную и нервную системы организма: физическое перенапряжение, нарушение питания, авитаминозы, интоксикации, сильные стрессовые ситуации. Наконец, приводим этот факт для любителей самолечения, спровоцировать прогрессирование сердечной недостаточности может прием некоторых антиаритмических препаратов с отрицательным инотропным действием.
Последствия сердечной недостаточности:
Синдром сердечной недостаточности – тяжелейшее испытание для человеческого организма, и это не удивительно. Хроническая сердечная недостаточность – «мина замедленного действия» в организме. Люди склонны обращать внимание только на ярко выраженные симптомы, которые четко определяют болезнь. У ребенка сыпь – значит, надо показать его врачу, это может быть скарлатина. Тяжелый кашель и боли в боку – верный признак пневмонии, мимо которого тоже не пройдешь. А одышка, утомляемость, сердцебиение – как-то все это не серьезно, да и свидетельствовать может практически о любом заболевании. Вот и получается, что пока хроническая сердечная недостаточность не войдет в тяжелую стадию, у больного есть возможность просто не обращать внимания на ее симптомы. Но нельзя забывать, что сердечная недостаточность – ПРОГРЕССИРУЮЩИЙ синдром, и когда больной все-таки задумается о возможных проблемах и последствиях, может быть уже поздно. А ведь лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента, в большинстве случаев синдром сердечной недостаточности на ранних стадиях успешно излечивается.
Прогнозировать последствия сердечной недостаточности однозначно и заочно врачи-кардиологи не могут. Прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Но в целом последствия сердечной недостаточности могут быть крайне неблагоприятны. В США, например, сердечная недостаточность – первая среди причин госпитализации людей старше 65 лет. У пациентов с синдромом сердечной недостаточности риск летального исхода повышается при инфаркте миокарда и инсульте. И в целом заболевания сердечно-сосудистой системы, осложненные сердечной недостаточностью, протекают в более тяжелой форме и хуже излечиваются. Это относится, прежде всего, к гипертонической болезни, ишемической болезни сердца и стенокардии.
Симптомы и клинические признаки — Диагноз хронической сердечной недостаточности
Страница 2 из 3
Симптомы и клинические признаки хронической сердечной недостаточности
Значимость симптомов и клинических признаков чрезвычайно велика, поскольку именно они позволяют врачу заподозрить наличие у больного ХСН и, следовательно, организовать диагностический процесс с максимальной целеустремленностью и конкретностью, с тем, чтобы подтвердить или опровергнуть диагностическую гипотезу. Интенсивное развитие науки и техники способствовало созданию и внедрению многочисленных информативных инструментальных и лабораторных методов исследования пациентов с заболеваниями сердечно-сосудистой системы. Тем не менее непосредственное клиническое обследование больного является первым этапом диагностики. К сожалению, нередко приходится сталкиваться с тем, что клиническое обследование больного подменяется теми или иными параклиническими тестами. И если подобный порочный подход практикуется достаточно долго, то он может привести к атрофии у врача навыков так называемой «прикроватной» диагностики.
Иногда на прием к кардиологу или терапевту попадает пациент с жалобами, указывающими на заболевание сердечнососудистой системы (например, боль в области сердца, «перебои» в работе сердца, головная боль, связанная с повышением артериального давления), при котором высока вероятность развития ХСН. Нозологический диагноз (в частности, ИБС) в таком случае, когда нет манифестных проявлений сердечной недостаточности, «помогает» синдромальному диагнозу начальной стадии сердечной недостаточности.
В большинстве учебников по внутренним болезням описание наличия и выраженности симптомов (жалоб) и клинических признаков сердечной недостаточности приводится в зависимости от стадии и формы (лево-, правожелудочковая) ХСН. Собственно говоря, именно анализ симптомов и клинических признаков позволяет определиться со стадией патологического процесса прямо у постели больного с хронической сердечной недостаточности.
Одышка как уже указывалось выше, является самой «популярной» находкой при ХСН. В Большой медицинской энциклопедии (2-е изд.) Н. Савицкий дает следующее определение одышке (dyspruxn; от греч. dyspnoia — затрудненное дыхание, одышка) — «затрудненное дыхание, характеризующееся нарушением его частоты, глубины и ритма, сопровождающееся комплексом неприятных ощущений в виде стеснения в груди, недостатка воздуха, могущих доходить до мучительного чувства удушья».
Одышка инспираторного характера (или, по Джеймсу Макензи, — «жажда воздуха») у больных с хронической сердечной недостаточности имеет сложное происхождение (значение каждого фактора в отдельности неодинаково у различных больных и при разных заболеваниях сердечнососудистой системы) идо сих пор имеются неразрешенные вопросы относительно ее генеза. По-видимому, в формировании одышки помимо застоя крови «выше» ослабленного отдела сердца (ЛЖ) с повышением давления в легочных капиллярах, за счет которых традиционно объясняется ее появление, могут принимать участие и другие, не до конца изученные факторы. В частности, восприятие затрудненного дыхания во многом зависит от диффузионной способности легких (одышка тем резче, чем сильнее выражена гипоксемия), реакции центральной нервной системы на изменение состава крови (гипоксемия, гиперкапния, ацидоз и др.), состояния периферической и дыхательной мускулатуры и массы пациента. Способствует появлению одышки скопление жидкости в плевральной и брюшной полостях, затрудняющей дыхательную экскурсию легких. Возможно, также в основе этого симптома лежит снижение растяжимости легких и повышение внутриплеврального давления, что приводит к повышению работы дыхательных мышц и вспомогательной мускулатуры. К этому следует добавить, что у больных с длительно существующим полнокровием легких развивается их застойный (индуративный) склероз — бурое уплотнение (индурация) легких.
О чувствительности, специфичности и прогностической значимости одышки речь шла уже выше (табл. 1, 7.2). Главное о чем необходимо помнить — это низкая специфичность данного симптома.
Естественно, в начальной стадии ХСН одышка в покое отсутствует и появляется только при интенсивном мышечном напряжении (подъем по лестнице или в гору, при быстрой ходьбе на большие дистанции). Пациенты свободно передвигаются по квартире и могут занимать любое удобное для себя положение. С прогрессированием сердечной недостаточности одышка наблюдается уже при незначительных нагрузках (даже при разговоре, после еды, во время ходьбы по комнате), затем — становится постоянной. И, наконец, больной получает некоторое облегчение только в вынужденном вертикальном положении — состояние ортопноэ. При этом одышка становится для больного самым тяжким симптомом заболевания сердца. Для тяжелых форм ХСН характерно развитие мучительной одышки по ночам (см. ниже «ортопноэ» и «сердечная астма»). Очень часто пациенты избегают положения на левом боку, так как при этом возникают неприятные ощущения со стороны сердца, которые они обычно не могут хорошо описать, и усиливается одышка (предполагают, что в таком положении происходит более тесное прилегание дилатированного сердца к передней грудной стенке). Многим больным с хронической сердечной недостаточности облегчение приносит пребывание перед открытым окном.
С развитием гипоксии центральной нервной системы при тяжелой ХСН и особенно в случаях, осложненных атеросклерозом мозговых артерий, может возникнуть периодическое дыхание Чейна-Стокса (Cheyne-Stokes).
Ортопноэ (от греч. «orthos» — прямой и «рпол» — дыхание) — высокая степень одышки с вынужденным (полусидячее или сидячее) положением больного. Ортопноэ является не только высокоспецифичным (см. табл. 7.2) симптомом ХСН, но и ее объективным признаком, обнаруживаемым при осмотре пациента. Больные с тяжелой ХСН чаще сидят в кресле, на кровати (если у них остаются силы сесть), опустив ноги и, наклонившись вперед, опираясь на спинку стула, придвинутый стол или полулежат, опустившись на подушки (высокое изголовье создается с помощью нескольких подушек или свернутого матраца). Любая попытка лечь вызывает у них резкое усиление одышки. Иногда (в случаях нелеченной или «рефрактерной» ХСН) сильная одышка заставляет больного проводить все время — днем и ночью (только так он может на короткое время забыться сном) — сидя. Он просыпается от чувства нехватки воздуха, если голова соскальзывает с подушек. Бессонные ночи могут продолжаться неделями, пока пациент не получит облегчение от терапии ХСН. Этот феномен особенно характерен для недостаточности левого сердца. Ортопноэ объясняется тем, что в вертикальном положении больного происходит перемещение крови (депонирование в венах нижней части туловища и конечностях) с уменьшением венозного возврата к правому предсердию, и, следовательно, малый круг кровообращения становится менее полнокровным. Улучшению дыхательной функции в вертикальном положении способствует создание лучших условий для движения диафрагмы, а также для работы вспомогательных дыхательных мышц. Ортопноэ обычно исчезает (или становиться значительно менее выраженным) при нарастании правожелудочковой сердечной недостаточности, вторичной по отношению клевожелудочковой.
Сердечная астма (от греч. «asthma» — удушье, тяжелое дыхание) — остро наступившее удушье у «сердечного» больного. Приступ выраженной кардиогенной одышки, доходящей до степени удушья, свидетельствует об острой левожелудочковой сердечной недостаточности (наиболее яркое клиническое проявление интерстициального отека легких), которая может развиваться в ситуации отсутствия существующей ранее ХСН и быть первым проявлением дисфункции сердца. Тем не менее, большинством кардиологов отмечается высокое положительное прогностическое значение сердечной астмы при диагностике хронической сердечной недостаточности. Сердечная астма может возникнуть в любое время суток, но чаще развивается ночью в горизонтальном положении. В этой ситуации происходит выход крови из депо, в сосудистое русло переходят так называемые скрытые отеки — внеклеточная жидкость, накопленная в течение дня в тканях преимущественно нижней половины тела вследствие повышения венозного давления, а также наблюдается ослабление дыхательной функции, понижение газообмена, повышение тонуса блуждающего нерва и бронхоконстрикция. Больной пробуждается (если до этого он мог заснуть) обычно после кошмарных сновидений с чувством удушья, стеснения в груди, страха смерти, и вынужден сесть в постели. Он боится двигаться, держится руками за кровать, медленно или учащенно дышит (дыхательные движения осуществляются беспрепятственно!), нередко при этом появляется кашель с серозной мокротой. Если простая инспираторная одышка у больного с хронической сердечной недостаточности может уменьшиться после того, как больной займет вертикальное положение на краю кровати, опустив ноги, то в случае острой левожелудочковой сердечной недостаточности резко выраженная одышка и кашель часто сохраняются и в этом положении. Основной причиной сердечной астмы служит несоответствие между дисфункцией ЛЖ и удовлетворительной «накачивающей» в легочный круг функцией правого желудочка при несостоятельности рефлекса Китаева. Если активная терапия заболевания сердца не проводится, то раз начавшись, приступы сердечной астмы имеют тенденцию все чаще повторяться. При ослаблении сократительной способности правого желудочка, присоединении недостаточности трехстворчатого клапана (это дало повод назвать его «предохранительным клапаном сердца») и при развитии в следствии хронического стаза морфологических изменений в легких, а также при склерозе ветвей легочной артерии, когда несостоятельность рефлекса Китаева утрачивает клиническое значение, рецидивы сердечной астмы обычно прекращаются или их частота сокращается. Среди врачей распространено ошибочное представление о том, что сердечная астма является одним из критериев IIБ стадии ХСН, тогда как при прогрессировании сердечной недостаточности от II Адо IIБ стадии актуальность приступов удушья (острая сердечная недостаточность!) становится меньшей.
Кашель (tussis). Одышку у больных с хронической левожелудочковой сердечной недостаточностью нередко сопровождает (особенно по ночам) кашель, сухой или малопродуктивный со слизистой трудноотделяемой мокротой (у пациентов с острой левожелудочковой сердечной недостаточностью мокрота обычно не вязкая, легко выделяется в виде жидкой, пенистой жидкости). Кашель (это рефлекторный акт) объясняется отеком слизистой оболочки «застойных» бронхов (bronchitis cyanotica) или раздражением возвратного нерва, расширенным левым предсердием. Переполнение кровью мелких сосудов легких может сопровождаться диапедезом эритроцитов или даже мелким кровоизлиянием и появлением кровохарканья (примесь крови в мокроте). При микроскопии в такой мокроте помимо эритроцитов могут обнаруживаться так называемые «клетки сердечных пороков» (гемосидерофаги).
Быстрая утомляемость по данным исследования IMPROVEMENT является вторым после одышки по чувствительности симптомом сердечной недостаточности (табл. 1), который обнаруживается у большинства больных даже с начальными явлениями ХСН. Тем не менее, во многих руководствах для врачей слабости или повышенной утомляемости больных с хронической сердечной недостаточности уделяется несправедливо малое внимание. Иногда даже этот симптом относят не к основным жалобам больного с хронической сердечной недостаточности, а к «общим» (наряду с потливостью, головокружением, раздражительностью). Точных данных о специфичности обсуждаемого симптома нет, но, по-видимому, она не велика, так как он может наблюдаться при многих других заболеваниях. Как и в случае с одышкой патофизиологии быстрой утомляемости нет тривиального объяснения. Следует отметить, что одышка, обусловленная застоем в малом круге кровообращения, часто является ранним признаком диастолической ХСН, а повышенная утомляемость, которая связана с нарушением кровоснабжения скелетной мускулатуры, чаще всего бывает при систолической ХСН. Несмотря на то, что традиционно нарушению функции сердца отводится центральное место в развитии ХСН, в последнее время все большее значение в ее патофизиологии придается расстройству периферического кровотока (в данном случае в скелетной мускулатуре).
Сердцебиение (palpitatio cordis — сердечная гонка) — третий по частоте выявления симптом ХСН (табл. 7.1), который выражается в ощущении больным каждого сокращения своего сердца. Чаще сердцебиение ощущается при тахикардии (отсюда синоним — сердечная гонка), но может быть и при нормальной частоте сердечных сокращений и даже брадикардии. По-видимому, для ощущения сердцебиения имеет значение не только частота сокращений сердца, но и их характер и состояние нервной системы (лица с повышенной возбудимостью нервной системы жалуются на сердцебиение чаще). Известно, что в нормальных условиях человек не ощущает деятельности своего сердца, как и моторной активности других внутренних органов, так как большинство рефлексов со стороны соматических органов замыкается в рефлекторных дугах областей центральной нервной системы, расположенных ниже коры больших полушарий, и поэтому не осознается человеком в чувственном восприятии. Изменение силы и качества этих рефлексов при заболеваниях сердечно-сосудистой системы приводит к тому, что они доходят до коры головного мозга. Однако иногда при тяжелых поражениях сердца, учащенные и сильные его сокращения, которые видно по сотрясению стенки грудной клетки, жалобы на сердцебиение отсутствуют.
В начальных стадиях ХСН частота ритма сердца в состоянии покоя не отклоняется от нормы, и тахикардия возникает лишь при физической нагрузке, но в отличие от физиологического учащения пульса у больных с сердечной недостаточностью он нормализуется не по прекращении нагрузки, а через 10 мин и позже. При прогрессировании ХСН сердцебиение и тахикардия отмечаются и в покое. Тахикардия является компенсаторной гемодинамической реакцией, направленной на поддержание на достаточном уровне ударного (механизм Боудича) и минутного объема крови, эффективности которой большинством исследователей дается низкая оценка (за исключением ситуаций с недостаточностью клапанов сердца) — быстро становится несостоятельной, приводя к еще большему переутомлению миокарда. У больных ХСН тахикардия объясняется гуморальными (активация симпатоадреналовой системы и др.), рефлекторными
Больные с хронической сердечной недостаточности могут ощущать также «перебои» в работе сердца, остановку сердца с его последующим сильным ударом, внезапное учащение сердечного ритма и другие субъективные проявления нарушений ритма и проводимости.
Отеки (от греч oidax — пухну в лат. oedema — опухоль, отек), обнаруживаемые больными с хронической сердечной недостаточности, свидетельствуют о том, что объем внеклеточной жидкости увеличен более чем на 5 литров и этап «скрытых отеков» уже пройден. Скрытые отеки можно выявить путем взвешивания или с помощью пробы Мак-Клюра-Олдрича (McClure-Aldrich) по увеличению скорости (в норме составляет 40—60 мин) рассасывания 0,2 мл физиологического раствора (в классическом варианте 0,8% раствора NaCl), введенного внутрикожно тонкой иглой в самый поверхностный слой эпидермиса (кончик иглы должен просвечиваться!) с образованием «лимонной корки» обычно на волярной поверхности предплечья. Также о скрытых отеках свидетельствует резкое увеличение диуреза после применения диуретиков или сердечных гликозидов.
Отмечается выраженная зависимость отеков от положения тела: они распространяются снизу вверх. Сердечные отеки локализуются сначала только в отлогих местах — симметрично, на участках, расположенных наиболее низко. На ранних стадиях при вертикальном расположении больного (у лежащего больного отеки дебютируют с поясницы!) имеется лишь отечность тыльной поверхности стоп, возникающая к вечеру и исчезающая к утру (характерная жалоба — «обувь к вечеру становится тесной»), По мере развития они распространяются на голеностопные суставы (у мыщелков), затем поднимаются на голень и выше, захватывают руки и половые органы. В дальнейшем отеки ног становятся постоянными и они распространяются на нижнюю часть живота и поясницу вплоть до анасарки (на лице, шее и груди отеков обычно не бывает!). Если пациента при уже развитых стойких отеках ног перевести на постельный режим, то они могут значительно уменьшиться и даже исчезнуть, но они появляются или увеличиваются (перемещаются) на пояснично-крестцовой области. При длительном существовании отеков возникают трофические изменения кожи, трещины (при массивных отеках кожа нередко лопается и из разрывов вытекает жидкость), дерматит.
Патогенез отеков у пациентов с хронической сердечной недостаточности может быть удовлетворительно объяснен на основе гидродинамических представлений Старлинга. Однако механический (гидродинамический) фактор не является единственным, а иногда, по-видимому и главным. Причины возникновения отеков у этих больных весьма разнообразны — имеет значение целый комплекс нейрогуморальных, гемодинамических и метаболических факторов.
Отеки традиционно связывают с недостаточностью правого желудочка, но они могут быть и при снижении сократимости левого желудочка. Отеки, обусловленные преимущественно правожелудочковой недостаточностью и венозным застоем, обычно появляются позже, чем увеличивается печень, они обширны, плотны на ощупь, кожа над ними истончена, цианотична, с трофическими изменениями. Отеки при дисфункции левого желудочка возникают раньше, чем венозный стаз, невелики, мягки, смещаемы, расположены на удаленных от сердца участках тела, кожа над ними бледная. Если первого рода отеки зависят от венозного застоя, то отеки второго рода являются результатом гипоксемических нарушений, порозности стенок капилляров в результате замедления циркуляции крови.
Отеки (и в анамнезе и по данным физического обследования) являются малочувствительным признаком ХСН (см. табл. 2) и могут быть связаны с нарушениями местного венозного или лимфатического оттока (в частности, варикозное расширение вен с венозной недостаточностью II—III степени), заболеваниями печени и почек и др. Поэтому сердечный генез отеков устанавливается только на основании всестороннего обследования больного.
Чувство тяжести (при медленном развитии застоя) или боль (при быстро развивающемся застое) в правом подреберье у пациентов с правожелудочковой сердечной недостаточностью обычно предшествует появлению отеков, так как печень первой реагирует на недостаточность правой половины сердца. Эти симптомы обусловлены растяжением капсулы печени при переполнении кровью печеночных вен и капилляров (при быстром увеличении печени растяжение глиссоновой капсулы сопровождает достаточно интенсивная боль в правом подреберье). При прогрессировании ХСН, длительном застое («мускатная печень», сердечный цирроз) появляются симптомы нарушения функции печени — иктеричность кожи и слизистых. Возникает портальная гипертензия — на начальном этапе пациента беспокоит чувство вздутия и переполнения живота, затем он замечает увеличение живота в объеме (за счет накопления асцитической жидкости). При этом крайне редко жалобы больного с хронической сердечной недостаточности могут дополниться чувством тяжести в левом подреберье (за счет увеличения селезенки).
Тошнота, рвота, снижение аппетита, запоры, метеоризм и другие симптомы желудочной и кишечной диспепсии — почти постоянные спутники застойной сердечной недостаточности. Функции желудочно-кишечного тракта при ХСН всегда нарушены в большей или меньшей степени как вследствии гипоксии, так и рефлекторных влияний. Нередко диспептические нарушения являются проявлением побочного действия лекарственных препаратов, применяющихся для лечения заболевания сердца (в частности, аспирина, сердечных гликозидов).
Снижение диуреза (естественно не в период схождения отеков) и никтурия. Нарушение функции почек возникают из-за значительного (почти вдвое) снижения почечного кровотока, рефлекторного спазма почечных артериол и повышения давления в почечных венах (механизм данных явлений обсуждался выше). В результате одновременного (но не равномерного) снижения клубочковой фильтрации и повышения канальцевой реабсорбции натрия и воды суточное количество мочи уменьшается, а моча становится концентрированной с высокой относительной плотностью. Выделяется моча преимущественно ночью из- за некоторого улучшения кровоснабжения почек в покое и горизонтальном положении, выхода в этот момент отечной жидкости в кровь. Кроме того, по-видимому, имеет значение центральное нарушение регуляции ритма диуреза.
Изменения массы тела. Внезапная прибавка в весе (иногда на 2 кг и более за 2—3 дня) является признаком нарастающей декомпенсации сердечной деятельности. Многообразные изменения обмена веществ у больных с хронической сердечной недостаточности, едва заметные в начале, в III стадии приводят к исключительно тяжелым нарушениям питания всех тканей и органов — наблюдается прогрессирующее снижение массы тела (развивается так называемая сердечная кахексия, которая некоторое время маскируется наличием отеков).
Жалобы больных с хронической сердечной недостаточности на понижение умственной работоспособности и настроения, раздражительность, бессонницу ночью, а затем сонливость днем, связывают с рано возникающим вслед за расстройством кровообращения изменением функционального состояния центральной нервной системы.
Анамнез
Сбор анамнеза (все его виды), является важной частью обследования пациента с заболеванием сердечно-сосудистой системы. При этом выявляют: факторы риска или анамнез ИБС; наличие артериальной гипертензии, диабета, клапанной патологии; семейный анамнез кардиомиопатии; наличие недавней беременности, вирусного («простудного») заболевания, факторов риска заражения СПИДом и ассоциированных с ним заболеваний; заболевания щитовидной железы и других системных заболеваний; наличие и степень алкогольной зависимости. При сборе клинического анамнеза важно выяснить особенности и последовательность появления симптомов у данного пациента. Всегда важно установить время возникновения каждого симптома и его отношение к предполагаемому времени заболевания сердца, вероятные провоцирующие факторы первой манифестации и обострений ХСН, указания на лечебные вмешательства и их эффективность.
Если это возможно, следует уточнить данные лабораторноинструментальных и других клинических исследований, которые были проведены у больного в период настоящего заболевания, получить выписки из старых историй болезни, копии анализов, электрокардиограммы и т.д. Полученные сведения нередко становятся одним из ключей к распознаванию ХСН и во многом определяют стартовый выбор врачебных действий.
Необходимо расспросить больного о физическом и интеллектуальном развитии, перенесенных заболеваниях, вредных привычках, бытовых условиях, неблагоприятных профессиональных факторах. Важно получить сведения о родителях пациента, родственниках I, II степени родства, выяснить их возраст, заболевания, а если они умерли, то от чего и в каком возрасте.
Клинические признаки
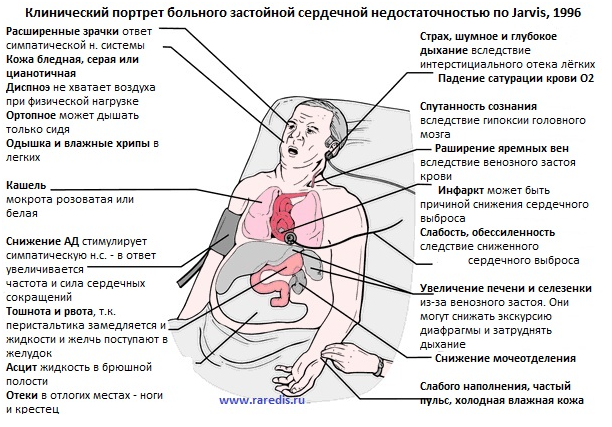
Данные объективного обследования могут быть разнообразными. Основные «находки» объективного обследования представлены на рис. 1.
Рисунок 1. Основные клинические признаки ХСН
При общем осмотре больного с умеренно выраженной ХСН в покое выявить какие либо признаки заболевания сердца, как правило, не удается. При осмотре пациента с манифестной ХСН можно обнаружить следующие признаки:
- Вынужденное положение больного (см. выше одышка, ортопноэ)
- Цианоз (лат. cyanosis — синюха от греч. kyaneos — темносиний) — синюшное окрашивание кожных покровов считается частым признаком ХСН. Тем не менее, о качественных исследованиях, в которых были бы точно установлены чувствительность и специфичность этого клинического признака, нам не известно. Появление цианоза у больных с хронической сердечной недостаточности связывают со снижением скорости кровотока и повышением поглощения кислорода в тканях, а также с недостаточной артериализацией крови в легочных капиллярах, в результате чего повышается содержание в крови восстановленного гемоглобина (имеет синий цвет). Степень выраженности цианоза и его характер зависят также от функциональных и органических изменений мелких артерий (ангиоспазм, облитерируюгций эндартериит и др.), диаметра мелких венул, активности функционирования артерио-венозных анастомозов (феномен «короткого замыкания»), Первые проявления цианоза у больных ХСН носят название акроцианоза (от греч. асгоп — край, конечность + kyaneos — темно-синий), то есть цианоза участков тела, наиболее далеко расположенных от сердца (кончик носа, мочки ушей, губы, ногти рук и ног). Возникновение акроцианоза обуславливается главным образом замедлением кровотока и поэтому он носит периферический характер (его часто называют периферическим цианозом). Отличить периферический цианоз от центрального, обусловленного заболеванием органов дыхания (необходимо помнить о функциональных и структурных изменениях в легких у пациентов с хронической левожелудочковой недостаточностью, приводящих к нарушению насыщения крови кислородом, что существенным образом затрудняет дифференциальную диагностику), можно с помощью двух приемов: 1) делают массаж мочки уха до появления «капиллярного пульса» — в случае периферического цианоза синюшность мочки исчезает, а при центральном — сохраняется; 2) дают больному дышать чистым кислородом в течение 5—12 мин — если после этого цианоз не исчезнет, значит, он носит периферический (сердечный) характер.
При нарастании сердечной слабости и кислородной недостаточности цианоз увеличивается (от едва заметной синюшности до темно-синей окраски) и приобретает распространенный характер (вся кожа и слизистые приобретают синюшный оттенок) — центральный цианоз, когда насыщение артериальной крови кислородом падает до 80% и ниже. По своей патофизиологической сущности (нарушение артериализации крови) и клиническим проявлениям последний очень близок к таковому, наблюдающемуся у пациентов с заболеваниями органов дыхания. Особенно резкий центральный цианоз наблюдается у больных с врожденными пороками сердца при наличии артерио-венозного сообщения («черные сердечные больные»), К так называемым порокам «синего типа» относят тетраду Фалло (стеноз выходного отдела легочной артерии, дефект межжелудочковой перегородки, декстропозиция аорты, гипертрофия правого желудочка), комплекс Эйзенменгера (субаортальный дефект межжелудочковой перегородки, «верхом сидящая» над этим дефектом аорта, гипертрофия и расширение правого желудочка, нормальная или расширенная легочная артерия), болезнь Эбштейна (дисплазия и смещение трехстворчатого клапана в полость правого желудочка), стеноз легочной артерии, общий артериальный (аортопульмональный) ствол, атрезию трехстворчатого клапана, варианты транспозиции магистральных сосудов, дефекты межпредсердной и межжелудочковой перегородки. Цианоз может также возникать и при отравлении веществами, образующими метгемоглобин, сульфагемоглобин (сульфаниламиды, фенацетин, анилин, нитробензол, бертолетова соль, мышьяковистый водород, нитраты и нитриты и др.).
Бледность кожных покровов и слизистых оболочек у больных с хронической сердечной недостаточности может сочетаться с цианозом (так называемый «бледный цианоз») при аортальных пороках сердца (стеноз устья аорты, недостаточность аортальных клапанов), коллапсе, обильных кровотечениях, инфекционном эндокардите. При стенозе митрального отверстия бледность сочетается с фиолетово-красным «румянцем» на щеках — «митральная бабочка».
- Желтуха (греч. icteros). Желтушное окрашивание кожи и слизистых оболочек (в первую очередь склер) у больных с тяжелой хронической правожелудочковой сердечной недостаточностью объясняется развитием застойного фиброза («сердечный цирроз») в печени. Желтуха у больных с хронической сердечной недостаточности обычно выражена незначительно (редко до 68—85 мкмоль/л). Однако иногда на фоне хронического застоя в печени быстро и значительно нарастает желтуха — «билирубинемический криз». Последний связывают с пароксизмальным ухудшением внутрипеченочного кровообращения, развивающимся вслед за декомпенсацией сердечной деятельности. При инфекционном эндокардите желтушность кожи сочетается с ее бледностью, и тогда окраска напоминает цвет «кофе с молоком». В таких случаях на коже и особенно на коньюнктиве нижнего века могут быть обнаружены петехии с бледноватым центром (симптом Лукина-Либмана).
- «Лицо Корвизара» (Jean Nicolas Corvisart) характерно для значительной нелеченой или рефрактерной ХСН. Оно отечное, обрюзглое, желтовато-бледное с синеватым оттенком, выражение его — апатичное, безразличное, сонливое, глаза слипающиеся, тусклые, рот — постоянно полуоткрыт, губы — цианотичные.
Пальцы в виде «барабанных палочек» бывает при ХСН, развивающейся у пациентов с инфекционным эндокардитом, некоторыми врожденными пороками сердца.
- Отеки (см. также «отеки» выше в разделе «Симптомы») у больных с хронической сердечной недостаточности могут быть настолько выражены, что определяться уже при общем осмотре. Однако, еще раньше, чем появляются выраженные видимые глазом отеки, можно отметить ощупыванием пастозность (от лат. pastosus — тестообразный, обрюзглый) тканей (прежде всего в области лодыжек, на тыльной стороне стопы, голенях) — при надавливании возникает постепенно (за 1—2 мин) исчезающая ямка, которая выявляется только пальпаторно. Массивные, распространенные отеки подкожно-жировой клетчатки туловища и конечностей, как правило, сопровождающиеся асцитом и гидротораксом, называют анасаркой (от греч. ana — на, по, вверх + sarx, sarcos — мясо). Кожа при отеках, особенно нижних конечностей, бледная, гладкая и напряженная. При долго сохраняющихся отеках она становится жесткой, малоэластичной и приобретает коричневый оттенок вследствие диапедеза эритроцитов из застойных капилляров. При резко выраженных отеках в подкожной клетчатке живота могут появляться линейные разрывы, напоминающие рубцы после беременности. Сравнение чувствительности и специфичности отеков, выявляемых по жалобам пациента, и таковых, установленных при физическом обследовании, представлено в табл. 2.
- Сердечная кахексия (от греч. cachexia — истощение). Значительная потеря веса и развитие кахексии наблюдаются в далеко зашедшей стадии ХСН и в случае леченной сердечной декомпенсации обычно свидетельствует о конечном (необратимом) этапе развития заболевания. Пациент с анасаркой как бы «высыхает» — «сухой дистрофический тип» по В. X. Василенко:
- активации метаболизма под влиянием дополнительной работы, выполняемой дыхательной мускулатурой, с одной стороны, повышения потребности в кислороде гипертрофированным миокардом — с другой, а также постоянного чувства дискомфорта, связанного с тяжелой сердечной недостаточностью; 2) отсутствия аппетита, тошноты и рвоты, вызванных центральными расстройствами, интоксикацией сердечными гликозидами или застойной гепатомегалией и чувством тяжести в брюшной полости; 3) некоторого нарушения всасывания в кишечнике, вызванного интерстициальным застоем в венах; 4) энтеропатии, приводящей к потере белка, которая может наблюдаться у лиц, страдающих тяжелой правожелудочковой ХСН. Большое значение в развитии кахексии у больных с хронической сердечной недостаточности придается изменению цитокинового статуса (см. выше). Явные или субклинические признаки нарушенного питания обнаруживаются у 50% больных с тяжелой ХСН. Заподозрить развитие патологической потери массы следует в случае. а) масса тела составляет менее 90% от идеальной; б) при документированной непреднамеренной потере массы по меньшей мере на 5 кг или более чем на 7,5% от исходной «сухой» массы (без отеков) в течение последних 6 мес.; в) индекс массы (масса/рост2)
Набухание и пульсация шейных вен, расширение вен рук, которые при поднимании руки не спадаются. У здорового человека вены шеи могут быть видны только в том случае, если он находится в лежачем положении. Если же переполнение и расширение шейных вен заметно и в вертикальном положении, значит, имеет место общий (правожелудочковая сердечная недостаточность, а также заболевания, повышающие давление в грудной клетке и затрудняющие отток венозной крови через полые вены) или местный (сдавление вены снаружи — опухоль, рубцы и т.п. либо ее закупорка тромбом) венозный застой. Причем если при тяжелых заболеваниях органов дыхания шейные вены набухают лишь при выдохе, за счет повышения внутригрудного давления и затруднения притока крови к сердцу, то при ХСН набухание шейных вен отмечается постоянно. Австрийский патолог Г. Гертнер (G. Gflitner) предложил для клинической практики простой прием ориентировочного определения уровня давления в правом предсердии — чем выше необходимо поднимать руку, чтобы спались поверхностные вены руки, тем выше давление в правом предсердии (высота, на которую поднимается рука от уровня правого предсердия, выраженная в миллиметрах, приблизительно соответствует величине венозного давления) .
У пациентов с хронической сердечной недостаточности в области шеи можно увидеть пульсацию яремных вен — венный пульс. Набухание и спадение яремных вен за время одного сердечного цикла обусловлено динамикой оттока крови в правое предсердие в разные фазы систолы и диастолы сердца (замедление тока крови в яремной вене и ее некоторое набухание во время систолы предсердий и ускорение во время систолы желудочков с ее спадением). У здоровых людей физиологический отрицательный венный пульс обычно не визуализируется и поддается анализу лишь при его графической регистрации. В случае затруднения оттока венозной крови в правое предсердие венный пульс обнаруживается при обычном осмотре патологический венный пульс. Пульсация яремных вен, совпадающая по времени с систолой желудочков (сонная артерия пульсирует кнаружи от яремных вен), носит название положительного венного пульса и обычно свидетельствует о недостаточности трехстворчатого клапана — 1-й симптом Бамбергера (Bamberger I). Тем не менее, причиной заметной пульсации шейных вен может оказаться гипертрофия и недостаточность левого желудочка, даже при отсутствии недостаточности правых камер, за счет передачи давления через межжелудочковую перегородку.
Чтобы определить характер венного пульса яремную вену необходимо прижать пальцем. Если ниже места прижатия пульсация вены сохраняется, значит, венный пульс положительный, если отсутствует, — отрицательный.
- Симптом Плеша (Plesh) — набухание яремных вен при надавливании на печень в направлении снизу вверх (печеночно- югулярный рефлюкс), которая наблюдается при выраженной правожелудочковой сердечной недостаточности (в частности, при недостаточности трехстворчатого клапана).
- Пальпация и перкуссия сердца у больных с хронической сердечной недостаточности позволяют обнаружить признаки кардиомегалии — смещение верхушечного толчка (в норме расположен в 5-м межреберье на 1—1,5 см медиальнее левой срединно-ключичной линии) кнаружи от левой срединно-ключичной линии и ниже пятого межреберья; разлитой (более 2 см2) характер верхушечного толчка (при концентрической гипертрофии ЛЖ — «приподнимающий», при эксцентрической гипертрофии — «куполообразный»); так называемый сердечный толчок (пульсация увеличенного правого желудочка слева от грудины, распространяющаяся на подложечную область); расширение границ относительной тупости сердца. Для определения должных максимальных размеров сердца величину роста пациента делят на 10 и вычитают 3 см для длинника и 4 см для поперечника. При развитии порока сердца в детском возрасте признаки кардиомегалии можно обнаружить уже при осмотре области сердца — выпячивание грудной клетки («сердечный горб»).
Тахикардия, аритмия, ослабление звучности тонов сердца (необходимо исключить гидроперикард) и протодиастолический ритм галопа, обусловленный патологическим (значительно усиленным) III тоном, часто выслушиваются при ХСН, не являясь, однако, специфическими для нее признаками. Заслуживают внимания данные о том, что патологический III тон часто возникает у больных со сниженной систолической функцией, тогда как IVтон может определяться при нарушении податливости стенки желудочка (диастолическая дисфункция). При аускультации также могут быть обнаружены «прямые» и дополнительные признаки нарушения клапанного аппарата сердца. Выслушивание шумов сердца может оказаться ключевым моментом в диагностике порока сердца, лежащего в основе ХСН, или может указывать на наличие функциональной (относительной) митральной и трикуспидальной недостаточности в результате дилатации желудочков и/или предсердий (следовательно, и клапанного кольца в области атриовентрикулярного соединения), либо дисфункции сосочковых мышц.
- Системное артериальное давление повышено у пациентов, находящихся в состоянии острой декомпенсации, или при плохо контролируемой артериальной гипертензии, но для поздней стадии заболевания более характерно низкое артериальное давление с малым пульсовым давлением. Существует мнение о том, что артериальное давление при преобладании левожелудочковой сердечной недостаточности понижается, а при преобладании правожелудочковой сердечной недостаточности может несколько повыситься («застойная гипертензия»). Тем не менее справедливость такого суждение не всегда подтверждается в клинической практике.
Симптом Катценштейна (М. Katzenstein) — после сдавления бедренной артерии артериальное давление у здорового человека повышается, а при наличии слабости сердечной мышцы — снижается.
- При физическом исследовании органов дыхания у больных с хронической сердечной недостаточности могут выявляться признаки легочного застоя с влажными и сухими хрипами, так же как и наличие жидкости в полости плевры.
Появление незвучных влажных хрипов преимущественно в фазу вдоха и/или крепитации (crepitatio — треск) над базальными отделами (особенно с той стороны, на которой лежит больной) легких у больных с левожелудочковой сердечной недостаточностью связывают с высоким давлением в легочных венах, капиллярах и накоплением небольшого количества секрета в просвете мелких бронхов (мелкопузырчатые хрипы) или альвеол (крепитация). У больных с крайне выраженной декомпенсацией левого желудочка и сердечной астмой помимо влажных хрипов (вплоть до «клокочущих» хрипов в поздней фазе развития отека легких), которые выслушиваются над всеми легочными по лями, могут определяться и сухие хрипы высокой тональности, обусловленные полнокровием слизистой бронхов и скоплением в просвете бронхов вязкого транссудата. В тоже время подобные хрипы могут быть вызваны не только левожелудочковой недостаточностью (исключить обструктивные болезни бронхов!) .
Повышение плеврального капиллярного давления при ХСН и проникновение жидкости в плевральные полости приводят к накоплению плеврального выпота (в правой плевральной полости чаще, чем в левой), который может быть установлен с помощью известных физикальных приемов диагностики (отставание «больной» половины грудной клетки в акте дыхания, резкое ослабление или отсутствие голосового дрожания над областью скопления жидкости, перкуторно определяется тупой звук или абсолютная тупость, при аускультации дыхание и бронхофония резко ослаблены или отсутствуют). Распространено представление о том, что поскольку плевральные вены дренируются в вены как большого, так и малого круга кровообращения, гидроторакс развивается как при левожелудочковой, так и правожелудочковой ХСН. Однако А. Г. Чучалин считает, что у больных легочной гипертонией с признаками правожелудочковой сердечной недостаточности скопление жидкости в плевральной полости не происходит, а гидроторакс ассоциируется с дисфункцией левого желудочка!
- Гепатомегалия является первым симптомом застойной печени и представляет классическое проявление недостаточности правого желудочка.
Печень называют «резервуаром» для застойной крови и манометром правого предсердия. Повышенное центральное венозное давление передается в печеночные вены и мешает току крови к центральной части дольки — развивается центральная портальная гипертензия. К последней присоединяется гипоксия, что со временем обуславливает атрофию и даже некроз гепатоцитов с заместительным фиброзом и нарушением архитектоники печени (вплоть до развития кардиального цирроза печени).
В начальном периоде правожелудочковой ХСН печень (болезненная при пальпации!) лишь немного выступает из-под реберной дуги, ее край закругленный, гладкий, поверхность мягкая. Характерна изменчивость ее размеров, связанная с состоянием гемодинамики и эффективностью лечения. В дальнейшем орган может достигать огромных размеров, «опускаться» ниже гребешка подвздошной кости. Определяется симптом Плеша (см. выше). Край печени заостряется, поверхность становится плотной. При этом интенсивность болезненности при пальпации может снижаться. Кардиологи и гепатологи отмечают многообразие клинических проявлений застойной печени: возможна клиническая ситуация с тяжелой ХСН, проявляющейся анасаркой и асцитом и незначительным увеличением печени, и напротив, выраженная гепатомегалия при нерезко выраженных других явлениях застоя.
При длительной правожелудочковой ХСН, как, например, у больных с поражением трехстворчатого клапана или хроническим констриктивным перикардитом, одновременно с гепатомегалией может развиться и спленомегалия.
Системная венозная гипертензия может также проявляться пульсацией печени. Истинную венозную (например, у больных с недостаточностью правого предсердно-желудочкового клапана) или совпадающую с верхушечным толчком артериальную (например, при недостаточности клапанов аорты) пульсацию самой печени следует отличать от так называемой передаточной пульсации в случаях передачи на нее сокращений сердца.
- Асцит (лат. ascites — брюшная водянка от греч. ascos — кожаный мешок для вина или воды) у больного с правожелудочковой ХСН развивается вследствии транссудации жидкости из вен печени и брюшины, давление в которых повышено. Как правило, массивный асцит диагностируют у пациентов с поражением трехстворчатого клапана или хроническим констриктивным перикардитом. Асцит, развивающийся после длительного периода отеков у больных с кардиальным циррозом печени часто рефрактерен к дигиталисно-диуретическиой терапии.
Во время осмотра в вертикальном положении больного живот при выраженном асците выглядит отвисшим; в горизонтальном положении живот распластан, а боковые отделы его выбухают («лягушачий живот»). При так называемом напряженном асците форма живота мало зависит от положения больного (жидкости в полости брюшины так много, что она не перемещается). Выпяченный в вертикальном положении пациента пупок позволяет отличить увеличенный живот при асците от такового при значительном ожирении.
Симптом Конна (Н. Conn) — признак выраженного отека мошонки у больных с асцитом: больной лежит на спине с широко отведенными ногами.
Выявление большого количества свободной жидкости в брюшной полости (более 1,5 л) не вызывает трудностей. При перкуторном исследовании живота больного, находящегося в горизонтальном положении на спине, обнаруживается тупость над боковыми областями, а посередине — кишечный тимпанит. Перемещение больного на левый бок вызывает смещение тупого звука книзу, и он определяется над левой половиной брюшной полости, а в области правого фланка — тимпанический звук. Для выявления небольшого количества жидкости применяется перкуссия в положении больного стоя: при асците появляется тупой или притупленный звук в нижних отделах живота, исчезающий в клиностатическом положении.
Симптом Питфилда I (R.L. Pitfield) — признак асцита: если сидящему больному одной рукой производить перкуссию квадратной мышцы поясницы, то вторая рука, пальпирующая переднюю брюшную стенку, воспринимает слабые колебания.
Во втором номере журнала «Сердечная недостаточность» за 2003 год представлена модифицированная В. Ю. Мареевым шкала оценки клинического состояния при ХСН, которая состоит из 10 категорий и может быть хорошей альтернативой тесту шестиминутной ходьбы (см. ниже) при объективизации функционального класса ХСН в случае отсутствия возможности по какой либо причине выполнить последний:
- Одышка: 0 — нет; 1 — при нагрузке; 2 — в покое.
- Изменился ли за последнюю неделю вес: 0 — нет; 1 — увеличился.
- Жалобы на перебои в работе сердца: 0 — нет; 1 — есть.
IV В каком положении находится в постели: 0 — горизонтально; 1 — с приподнятым головным концом (+ 2 подушки); 2—1 + ночные удушья; 3 — сидя.
- Набухшие шейные вены: 0 — нет; 1 — лежа; 2 — стоя.
- Хрипы в легких: 0 — нет; 1 — нижние отделы (до 1/3); 2 — до лопаток (до 2/3); 3 — над всей поверхностью легких.
- Наличие ритма галопа: 0 — нет; 1 — есть.
- Печень: 0 — не увеличена; 1 — до 5 см; 2 — более 5 см.
- Отеки: 0 — нет; 1 — пастозность; 2 — отеки; 3 — анасарка.
- Уровень АДс: 0 — >120 мм рт.ст.; 1 — 100—120 мм рт.ст.; 2 —
Во время опроса и осмотра больного врач оценивает клиническое состояние по всем 10 категориям шкалы. Математическая обработка результатов исследования заключается в подсчете суммы баллов, соответствующих выраженности клинических проявлений ХСН. Всего максимально больной может набрать 20 баллов («критическая» ХСН). 0 очков свидетельствует о полном отсутствии признаков ХСН. Полученные результаты оцениваются следующим образом:
- ФК -до 3,5 баллов
- ФК- 3,5—5,5 баллов
- ФК-5,5-8,5 баллов
- ФК — более 8,5 баллов
- Инструментальная и лабораторная диагностика хронической сердечной недостаточности
Основные инструментальные методы диагностики ХСН неинвазивны — ЭКГ, ЭхоКГ, рентгенография органов грудной клетки. По показаниям этот минимально необходимый набор исследований дополняют более сложными диагностическими методиками — нагрузочные тесты, коронарная ангиография, катетеризация сердца, инвазивный мониторинг гемодинамики с помощью катетера Свана-Ганса, радиоизотопные методы, магнитно-резонансная томография, эндомиокардиальная биопсия и др. Однако к ним прибегают нечасто, поскольку необходимую информацию о дисфункции сердца можно получить с помощью простых неинвазивных исследований и в первую очередь ЭхоКГ.
- ЭКГ. Хотя этот метод не позволяет получить прямых данных о состоянии систолической и диастолической функций сердца его чувствительность при выявлении ХСН настолько велика, что нормальная ЭКГ дает основание сомневаться в правильном диагнозе. Вероятность отсутствия систолической дисфункции ЛЖ (отрицательная прогностическая ценность) при нормальной ЭКГ превышает 90%. Иными словами, под исключение из правила «дисфункция миокарда так или иначе всегда найдет отражение на ЭКГ» попадает не более 10% пациентов с хронической сердечной недостаточности.
Наиболее важные для объективизации ХСН изменения ЭКГ представлены в табл. 6.
Таблица 6. Изменения ЭКГ у больных с хронической сердечной недостаточности
Сердечная недостаточность. признаки
При умеренно выраженной сердечной недостаточности больные обычно не испытывают большого недомогания в покое, за исключением тех случаев, когда им приходится находиться в горизонтальном положении более нескольких минут. При более тяжелой сердечной недостаточности снижается пульсовое давление, что отражает уменьшение ударного объема. В ряде случаев в результате генерализованной вазоконстрикции повышается диастолическое артериальное давление. У больного становится заметным цианоз губ и ногтевых лож, синусовая тахикардия. При сердечной недостаточности системное венозное давление часто бывает патологически высоким, что проявляется прежде всего набуханием в той или иной степени яремных вен. На ранних стадиях сердечной недостаточности венозное давление в покое остается нормальным. Однако оно может значительно повышаться во время или непосредственно после прекращения физической нагрузки, а также при давлении на переднюю брюшную стенку (положительный абдоминоюгулярный рефлекс).
Громкие III и IV тоны часто выслушиваются при сердечной недостаточности, не являясь, однако, специфическими для нее признаками. Возможен альтернирующий пульс, т. е. регулярный ритм, на фоне которого встречаются сильные и слабые сокращения сердца, а следовательно, разные по силе волны периферического пульса. Альтернирующий пульс можно зарегистрировать с помощью сфигмоманометрии, а в более тяжелых случаях и при простой пальпации. Он часто возникает вслед за экстрасистолами и, как правило, наблюдается у больных с кардиомиопатиями, артериальной гипертензией или ишемической болезнью сердца. Причина его кроется в уменьшении числа контрактильных волокон во время слабого сокращения и/или колебании конечно-диастолического объема левого желудочка.
Влажные хрипы в нижних отделах легких. У больных с сердечной недостаточностью и высоким давлением в легочных венах и капиллярах часто выявляют влажные крепитирующие хрипы на вдохе и притупление при перкуссии задних нижних отделов легких. У больных с отеком легких хрипы грубые и свистящие, иногда сопровождающиеся экспираторной одышкой, выслушиваются над обоими легочными полями. В то же время подобные хрипы могут быть вызваны не только левожелудочковой недостаточностью.
Сердечные отеки. Локализация сердечных отеков обычно зависит от положения тела. Если больной может передвигаться, то отеки чаще обнаруживаются на симметричных участках нижних конечностей, в частности в претибиальной области и на лодыжках, а если находится на постельном режиме — то в области крестца. Пальпируемые отеки на лице и кистях при сердечной недостаточности появляются редко и только на поздних стадиях болезни.
Гидроторакс и асцит. Повышение плеврального капиллярного давления при застойной сердечной недостаточности и проникновение жидкости в плевральные полости приводит к накоплению плеврального выпота. Поскольку плевральные вены дренируются в вены как большого, так и малого круга кровообращения, гидроторакс развивается при заметном повышении давления в обеих венозных системах, но может быть следствием венозной гипертензии в какой-либо одной из них: в правой плевральной полости чаще, чем в левой. Асцит также развивается вследствие транссудации жидкости из вен печени и брюшины, давление в которых повышено (гл. 39). Как правило, массивный асцит диагностируют у больных с поражением правого предсердно-желудочкового (трехстворчатого) клапана и констриктивным перикардитом.
Застойная гепатомегалия. Системная венозная гипертензия проявляется также расширением, напряжением и пульсацией печени. Эти изменения можно наблюдать у больных с асцитом, но и при менее тяжелых формах сердечной недостаточности независимо от вызвавшей ее причины. При длительной тяжелой гепатомегалии, как, например, у больных с поражением правого предсердно-желудочкового (трехстворчатого) клапана или хроническим констриктивным перикардитом, одновременно может развиться и спленомегалия.
Желтуха. Признаки желтухи появляются на поздних стадиях застойной сердечной недостаточности. В основе ее появления лежит повышение уровней как прямого, так и непрямого билирубина вследствие нарушения функции печени под влиянием застоя кровообращения в ней и гепатоцеллюлярной гипоксии, что ведет к центральной лобарной атрофии. При этом повышаются концентрации сывороточных ферментов, в частности СГОТ и СГПТ. В случае острого возникновения застойных явлений в печени желтуха может носить тяжелый характер и сопровождаться значительным повышением уровней ферментов.
Сердечная кахексия. При тяжелой хронической сердечной недостаточности можно наблюдать значительную потерю веса и развитие кахексии. Происходит это вследствие 1) активации метаболизма под влиянием дополнительной работы, выполняемой дыхательной мускулатурой, с одной стороны, повышения потребности в кислороде со стороны гипертрофированного миокарда — с другой, а также постоянного чувства дискомфорта, связанного с тяжелой сердечной недостаточностью; 2) отсутствия аппетита, тошноты и рвоты, вызванных центральными расстройствами, интоксикацией сердечными гликозидами или застойной гепатомегалией и чувством тяжести в брюшной полости; 3) некоторого нарушения всасывания в кишечнике, вызванного интестинальным застоем в венах; 4) энтеропатии, приводящей к потере белка, которая может наблюдаться у лиц, страдающих тяжелой недостаточностью преимущественно правых отделов сердца.
Другие проявления. В результате уменьшения объема циркулирующей крови конечности холодеют, приобретают бледную окраску, кожа становится влажной. Диурез понижается; удельная плотность мочи повышается, в ней появляется белок, а содержание натрия понижается; выявляется преренальная азотемия.
У пациентов с длительной тяжелой сердечной недостаточностью нередки импотенция и психическая депрессия.
Сердечная недостаточность. Рентгенографические исследования.
Кроме увеличения той или иной камеры сердца, поражение которой и привело к сердечной недостаточности, обнаруживаются признаки изменения сосудов легких, вызванные повышенным давлением в их системе (гл. 179). Кроме того, при рентгенографии легких можно выявить плевральный и междолевой выпот.
Сердечная недостаточность. дифференциальная диагностика.
Диагноз застойной сердечной недостаточности может быть установлен при наличии ее клинических проявлений в сочетании с характерными симптомами той или иной этиологической формы заболевания сердца. Поскольку хроническая сердечная недостаточность часто сопутствует расширению сердца, то сохранение нормальных размеров у всех камер сердца ставит этот диагноз под сомнение, но ни в коем случае не отвергает его. Сердечную недостаточность бывает трудно отличить от заболевания легких. Дифференциальная диагностика в этом случае обсуждается в гл. 26. Эмболия сосудов легких проявляется многими симптомами, характерными для сердечной недостаточности. Тем не менее кровохарканье, плевральные боли в груди, смещение вверх правого желудочка и характерное несоответствие вентиляции и перфузии легких, выявляемое при их сканировании, говорят в пользу эмболии легочных сосудов (гл. 211).
Отек лодыжек может быть вызван варикозным расширением вен, быть проявлением циклических отеков или результатом гравитационных эффектов (гл. 28). Но ни в одном из этих случаев отек не будет сопровождаться гипертензией яремных вен в покое или при надавливании на переднюю брюшную стенку. Почечная природа отеков обычно подтверждается данными функциональных почечных тестов и лабораторного исследования мочи. Отеки, вызванные заболеванием почек, редко сочетаются с повышением венозного давления. Расширение печени и асцит встречаются также у больных с циррозом печени, однако в этом случае яремное венозное давление сохраняется в пределах нормы, а положительный абдоминоюгулярный рефлекс отсутствует.