О рациональном выборе фармакотерапии при сахарном диабете 2 типа
Е.В. Бирюкова
Сахарный диабет типа 2 представляет собой тяжелое, прогрессирующее заболевание, связанное с развитием микро- и макрососудистых осложнений, предотвращение которых является важной задачей современной медицины. Обсуждаются фармакологические характеристики, вопросы эффективности и безопасности сахароснижающей терапии. Подчеркивается, что применение современных препаратов сульфонилмочевины, таких как гликлазид, способствуют достижению основных целей лечения сахарного диабета 2 типа – обеспечению долгосрочного метаболического контроля и предотвращению или отсрочке развития сосудистых осложнений.
Одним из наиболее распространенных в мире заболеваний является сахарный диабет 2 типа (СД2), связанный с развитием сосудистых осложнений [1–3]. Распространенность данной патологии увеличивается с возрастом. Известно, что к моменту диагностики СД2 у половины пациентов присутствуют различные осложнения заболевания, которые приводят к ухудшению качества жизни, ранней инвалидизации и преждевременной смерти. Согласно результатам исследования
CODE-2 (Cost of Diabetes in Europe – Type 2), различные осложнения имели 59 % обследованных больных СД2, причем 23 % страдали двумя, а 3 % тремя осложнениями и более [4]. Экономические последствия, обусловленные сосудистыми осложнениями диабета, чрезвычайно велики. Их развитие в среднем удорожает лечение СД2 в 3–10 раз [5]. Поэтому проблема терапии СД2 остается в центре пристального внимания врачей различных специальностей.
Результат сахароснижающей терапии – снижение уровня гликозилированного гемоглобина (HbA1c) – напрямую связан с прогнозом заболевания и является оптимальным критерием эффективности профилактики развития и прогрессирования осложнений диабета [6–8]. Фармакотерапия СД2
должна воздействовать на основные патофизиологические нарушения, присущие заболеванию: дисфункцию β-клеток и инсулинорезистентность [9]. Среди неинсулиновых сахароснижающих препаратов (ССП) производные сульфонилмочевины (ПСМ) –наиболее эффективные средства, снижающие HbA1c в среднем на 1,5–2,0 %, причем вариабельность степени снижения гликемии связана с ее исходным уровнем до инициации лечения этими препаратами [10]. Кроме того, ПСМ позволяют быстро снижать уровень гликемии (натощак и постпрандиальный) у больных СД2. Поскольку
функционирование β-клеток поджелудочной железы играет ключевую роль как в течении СД2, так и в ответе на все виды сахароснижающей терапии, наличие в островках Лангерганса достаточного количества функционально активных β-клеток является непременным условием проявления фармакологического эффекта неинсулиновых препаратов, включая ПСМ [3, 10].
Среди характеристик, которые следует учитывать при выборе ССП длительной терапии СД2, необходимо отметить эффективность в отношении снижения уровней HbA1c и глюкозы крови натощак, постпрандиальной гликемии, способность вызывать гипогликемию, влияние на отдаленный
прогноз. Важное клиническое значение имеют пути метаболизма и выведения, а также дополнительные метаболические эффекты ССП. Принято считать, что в целом механизм действия различных ПСМ одинаков [9, 10]. Между тем по своей химической структуре этот класс секретогогов неоднороден, что определяет индивидуальные терапевтические свойства отдельных его
представителей. Особенности фармакокинетического профиля, различные аффинность, селективность и обратимость связывания со специфическими белками – рецепторами β-клеток обусловливают значимые отличия в клинических свойствах различных ПСМ и, что представляется особенно важным, в их спектре безопасности [11, 12]. Применение современных ПСМ позволяет избегать побочных эффектов, традиционно свойственных этому классу CCП (гипогликемия, прибавка массы тела). В ряду ПСМ гликлазид (Диабетон МВ) наделен всеми необходимыми клинически значимыми позитивными свойствами, присущими этим противодиабетическим средствам.
Среди больных СД2 распространенность ишемической болезни в 2–4 раза, риск развития острого инфаркта миокарда (ОИМ) – в 6–10 раз, мозговых нарушений – в 4–7 раз выше, чем среди лиц без диабета [13, 14]. Иначе говоря, больным СД2 присущ высокий риск сердечно-сосудистых осложнений, что выдвигает высокие требования к кардиоваскулярной безопасности препаратов. Принимая во внимание серьезный сердечно-сосудистый риск для пациентов с СД2, уместно остановиться на данных
Датского регистра [15], включившего 107 806 больных СД2, 9607 из которых имели ОИМ в анамнезе. Анализ результатов 9-летнего наблюдения показал достоверное снижение риска общей, сердечно-сосудистой смертности, ОИМ и инсульта у пациентов как с перенесенным ОИМ, так и без него, получавших гликлазид, в отличие от тех, кто принимал другие ПСМ (рис. 1). Эти данные можно считать
важным источником информации определения эффективной стратегии сахароснижающей терапии в отношении улучшения отдаленного прогноза заболевания.

Хронические осложнения СД2 до настоящего времени остаются главной проблемой большинства пациентов. В последние годы особое внимание уделяется диагностике ранней стадии
диабетической нефропатии – стадии микроальбуминурии (МАУ), поскольку она является не только предиктором почечной патологии, но и признаком генерализованного повреждения сосу-
дов – иначе говоря, важным маркером развивающегося атеросклероза. По данным исследований, у 30–40 % больных СД2 МАУ выявляется уже в момент установления диагноза. Доказано, что наличие МАУ при диабете ассоциируется не только с более быстрыми темпами падения скорости клубочковой фильтрации, но и с более высокой сердечно-сосудистой смертностью [16, 17]. Интенсивный контроль гликемии при СД2, согласно результатам исследования ADVANCE, обеспечивает отчетливый ренопротективный эффект (рис. 2) [18]. В группе интенсивного контроля гликемии, основанного на применении гликлазида (Диабетона МВ), регресс нефропатии минимум на одну стадию (т. е. от макро- к микро- или нормоальбуминурии либо от микро- к нормоальбуминурии) отмечен у 62 % пациентов. При этом в 57 % случаев был достигнут нормальный уровень альбуминурии. Эти свойства Диабетона МВ значительно повышают возможности лечения СД2.
Итак, эффективность применения Диабетона МВ в профилактике прогрессирования альбуминурии становится дополнительным основанием его использования больными СД2 в качестве ССП. Признанием достоинств Диабетона МВ в отношении улучшения отдаленного прогноза СД2 является расширение спектра показаний к применению этого препарата, который включает профилактику сосудистых осложнений СД2. Обсуждаются дополнительные механизмы действия Диабетона МВ, связанные прежде
всего с особым строением молекулы гликлазида, содержащей азобициклооктановую группу. Этой особенностью препарата исследователи объясняют антиоксидантные и вазопротекторные свойства гликлазида, не зависящие от уровня гликемии [19, 20]. Здесь следует отметить антиатерогенный эффект Диабетона МВ: например, в терапевтических концентрациях препарат значительно повышает время задержки между воздействием прооксидантов на уровень липопротеидов низкой плотности (ЛПНП) и началом окисления. Иначе говоря, Диабетон МВ обеспечивает защиту ЛПНП от окисления. Этот эффект, как показало исследование, не воспроизводится при приеме других ПСМ.
Принято считать, что выбор наиболее безопасных режимов cахароснижающей терапии с меньшим
риском гипогликемий имеет определяющее значение для предупреждения сердечно-сосудистых рисков при СД2 [6, 7]. Ведь наиболее тяжелые последствия гипогликемических эпизодов напрямую связаны с сердечнососудистой заболеваемостью и смертностью. Кроме того, у пациентов с СД2 часто наблюдается хроническая болезнь почек (ХБП), которая вносит дополнительный вклад в повышение риска гипогликемий (рис. 2), что предъявляет к безопасности сахароснижающей терапии дополнительные требования [21, 22].
Применяющиеся в клинической
практике ССП эффективны в отно-
шении снижения уровня гликемии,
однако с точки зрения безопасности
они существенно различаются [3, 6,
9]. К примеру, глибенкламид – весь-
ма эффективный препарат в плане
снижения глюкозы в крови, что обу-
словлено низкой обратимостью его
связи с рецептором СМ и, соответ-
ственно, пролонгированной секре-
тогенной активностью. Однако это
может сопровождаться чрезмерной
гиперинсулинемией, чреватой высо-
ким риском развития гипогликемий,
а в прогностическом плане – быстрым
истощением функциональной актив-
ности β-клеток.
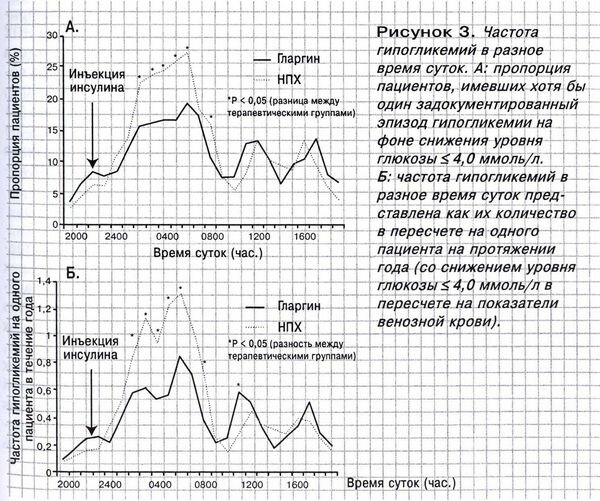
Важная информация была получена в исследовании (The Middle East Ramadan study), в котором изуча-
ли частоту симптоматической гипогликемии у постящихся мусульман с СД2, получавших лечение ситаглиптином – препаратом группы ингибиторов дипептидилпептидазы-4 (ДПП-4), или ПСМ во время Рамадана [23]. Показательно, что частота возникновения гипогликемических эпизодов была
меньше при применении гликлазида, чем других ПСМ (глибенкламид, глимепирид), и такой же, как при использовании ингибитора ДПП-4 (рис. 3). Таким образом, выбор ПСМ может влиять на риск развития гипогликемии в условиях измененного режима питания (например, нерегулярного приема
пищи). О низком риске гипогликемий на фоне применения гликлазида, сопоставимом с таковым для ситаглиптина, свидетельствуют и результаты исследования S.R. Aravind и соавт. [24]. Нельзя
не вспомнить, что стратегия достижения гликемического контроля в исследовании ADVANCE, основанная на применении Диабетона МВ, ассоциировалась с очень низким риском
эпизодов гипогликемии при одновременном обеспечении эффективного контроля гликемии у пациентов СД2, несмотря на то что 70 % больных получали препарат в дозе 120 мг/сут [18].
Причем частота гипогликемий была почти в вчетверо меньше, чем в исследовании UKPDS (0,5 против 1,8 %), несмотря на более низкий уровень HbA1c, достигнутый пациентами в ходе исследования ADVANCE.
Высокие эффективность и безопасность Диабетона МВ доказаны во многих контролируемых клини-
ческих исследованиях. Однако всегда интересны и показательны данные, полученные в условиях реальной клинической практики, а не в жестких рамках рандомизированного исследования. В этом плане заслуживают внимания новые результаты применения Диабетона МВ, полученные в исследовании DIAMOND (DIAMicrON MR in Daily practice) наблюдательной программе по оценке
эффективности и безопасности терапии этим ССП в повседневной практике [25]. Основные цели программы DIAMOND: изучение эффективности Диабетона МВ в монотерапии и/или в комбинации с другими ССП пациентов с ранее неудовлетворительным контролем СД2 и оценка безопасности стратегии увеличения дозы препарата до максимальной (120 мг/сут). В программе приняли участие 394
пациента на терапии диетой или одним пероральным ССП (метформин, глитазон, ингибитор ДПП-4,
акарбоза, глинид или ПСМ, за исключением гликлазида), которые переводились на Диабетон МВ с продолжением или отменой предшествующей терапии (если ранее больной принимал препарат группы секретагогов). При последнем варианте терапии Диабетон МВ назначался в дозе, эквивалентной таковой ранее принимаемого препарата (например, 3,5 мг глибенкламид = 60 мг Диабетона МВ, 1 или 2 мг глимепирида = 30 или 60 мг Диабетона МВ соответственно и т. д.). Средний возраст пациентов при включении в программу составил 59,0 ± 9,2 года, средний уровень HbA1c – 8,4 ± 0,9 %, средний уровень гликемии натощак – 9,0 ± 1,9 ммоль/л.
Через 6 месяцев лечения Диабетоном МВ (в монотерапии в 30 % и в комбинации в 70 % случаев) целевой уровень HbA1c
них. Кроме того, отмечено достоверное снижение массы тела, уровней систолического и диастолического артериального давления. Наконец, несмотря на небольшую продолжительность исследования, имела место положительная динамика альбуминурии, о чем свидетельствовало снижение числа пациентов как с МАУ (с 29,19 до 22,59 %), так и с протеинурией (с 5,08 до 3,30 %).
Низкая частота гипогликемий отмечена при хорошем результате лечения – значимом снижении уровня HbA1c на 1,6 %. Важно отметить, что тяжелых гипогликемий не наблюдалось, а легкие гипогликемии были зарегистрированы в 2,28 % случаев.
С течением времени потребность в сахароснижающей терапии может меняться. В отношении длительного удержания контроля гликемии следует вновь обратиться к результатам ADVANCE. Значения HbA1c, достигнутые к концу первого года наблюдения группой интенсивной терапии (6,5 %),
удерживались на протяжении всего исследования – в течение 5 лет. Для достижения целевого уровня
HbA1c 70 % пациентов суточная доза Диабетона МВ была постепенно увеличена до 120 мг [18]. Эти данные демонстрируют принципиальную важность увеличения дозы Диабетона МВ с целью проявления всего спектра эффективности препарата.
Одной из сложных проблем проведения сахароснижающей терапии является несоблюдение пациентами врачебных рекомендаций. Причем низкая приверженность лечению может иметь место со стороны не только пожилого больного с когнитивными нарушениями, но и молодого пациента, ведущего активный образ жизни. Диабетон МВ назначается один раз в сутки в удобное для всех время – утром во время завтрака, что, несомненно, является фактором, улучшающим и приверженность
пациента длительному лечению, и его эффективность. Последовательной титрацией под контролем гликемии устанавливается оптимальная доза Диабетона МВ, и если она максимальная – 120 мг, то все равно полностью принимается пациентом утром, 1 раз в день.
Подводя итог, следует еще раз подчеркнуть, что СД2 представляет серьезную проблему для здоровья
населения. Достижение целевого гликемического контроля для многих пациентов с СД2 остается и сегодня нелегкой задачей, однако применение современного ССП Диабетона МВ, положительные эффекты и безопасность применения которого подтверждаются обширной доказательной базой
данных, значительно повышает возможности лечения заболевания. При этом можно добиться как непосредственного клинического результата, так и достоверного улучшения прогноза СД2 – снижения частоты тяжелых осложнений диабета, в частности нефропатии.
Инсулинонезависимый диабет
Рекомендуемое лечение: Диаб (капли ЭДАС-112 )
Инсулинонезависимый диабет — это заболевание, при котором у заболевших инсулиннезависимым диабетом понижена восприимчивость всех клеток к инсулину. Инсулин есть, но доступ к клеткам накрепко закрыт. И весь инсулин, произведенный поджелудочной железой, не расходуется по назначению.
Диабет 2-го типа называли раньше болезнью взрослых и тучных, и это верно. Как правило, диабет 2-ro типа развивается к 40 годам и связан с ожирением. Но иногда симптомы сахарного диабета 2-го типа могут развиться и у молодых людей, что связано с низкокачественной пищей и малоподвижным образом жизни. В 50-80% случаев диабет 2-го типа наследуется.
Данный тип диабета имеет название «инсулиннезависимый». Это связано с тем, что на первых порах заболевания не требуется лечение инсулином. Однако у большинства пациентов со временем возникает необходимость в инъекциях этого препарата. Что же происходит в организме больного при инсулиннезависимом диабете?
Этот тип диабета характеризуется нарушением чувствительности тканей к инсулину, который на начальных стадиях заболевания производится в нормальных и даже повышенных количествах. Организм замедленно реагирует на поступление глюкозы извне с пищей, и нарастание уровня сахара в крови идет за счет слишком поздней выработки инсулина поджелудочной железой либо его недостаточного количества.
Симптомы сахарного диабета 2-го типа не столь явно выражены, как при сахарном диабете 1-го типа. поэтому часто многие не относятся к нему как к серьезному заболеванию. Легкомысленное отношение к данному состоянию приводит к быстрому прогрессированию диабета и развитию возможных осложнений, которые могут привести к тяжелым Последствиям. Следует помнить, что диабет стоит на третьем месте причин смертности населения — после сердечнососудистых заболеваний и рака.
Развитие диабета 2-гo типа связано с повышенной массой тела. Ожирение способствует развитию невосприимчивости клеток к инсулину: недостаточное количество рецепторов у клеток не позволяет инсулину провести глюкозу внутрь клеток, и уровень сахара в крови повышается. Такое явление называется инсулинрезистентность.
Накапливание глюкозы в крови и жидкости организма ведет к повышению осмотического давления, и следовательно, организм начинает интенсивно выводить глюкозу через почки.
Вместе с жидкостью выводятся соли, а потеря электролитов ведет к появлению неприятных симптомов — мышечных подергиваний, сердечной аритмии, сухости во рту, несмотря на обильное питье и т. д.
Подобное заболевание протекает достаточно медленно. Для него характерны скорее вторичные симптомы, основные проявляются со временем. Однако впоследствии развиваются уже перечисленные осложнения: микро- и макроангиопатии, ретинопатии, нефропатии.
Наиболее распространенные симптомы сахарного диабета 2-го типа:
-
чувство постоянной усталости;
- общая болезненность; частое мочеиспускание (особенно ночью);
- сильная жажда, сухость во рту; · приступы потливости, слабости; потеря веса;
- ухудшение зрения.
В конечном итоге сахарный диабет 2·-го типа мало чем отличается от диабета 1-го типа: организм не может эффективно использовать глюкозу как источник энергии и вынужден накапливать сахар в крови. Тест-полоски или глюкометр не могут определить тип диабета.
Для определения диабета 2-го типа необходимо пройти тест на гликированный гемоглобин. Он покажет, каким был уровень сахара в крови больного на протяжении последних двух месяцев. Если он составлял более 6,1 ммоль/ л натощак и через 2 ч после еды — более 11 ммоль/ л, это и есть инсулиннезависимый диабет.
Осложнения при диабете 2-го типа в первую очередь чреваты сердечно-сосудистыми заболеваниями. 85% всех «сердечников» попали в эту категорию как раз из-за диабета. Кроме того, пожилые люди с диабетом 2-го типа предрасположены к гиперосмолярной коме, или синдрому обезвоживания при повышенном уровне сахара в крови.
Факторы, способствующие возникновению гипогликемии:
-
пропуск приема пищи после приема таблеток, компенсирующих диабет, или инъекций инсулина 3-4 ч достаточно для резкого снижения уровня сахара;
- ошибочная дозировка таблеток или инсулина (возможно, назначенная прежде дозировка больному уже не подходит, поэтому нужно обратиться к врачу); прием Анаприлина (приступ может начаться резко);
- большая физическая нагрузка, стресс; прием алкоголя натощак при диабете.
Симптомы низкого уровня сахара следующие:
-
нервозность;
- дрожь, возбуждение; холодный пот;
- слабость (особенно в ногах); сильный голод;
- головные боли, неспособность сосредоточиться, помутнение сознания; ухудшение зрения;
- участившееся сердцебиение; онемение губ и языка, сложность в произношении слов;
- ночные кошмары; потливость.
Если вовремя не удалось распознать приступ гипогликемии, и не были приняты экстренные меры, больной может потерять сознание. В этом случае больному необходимо дать 4- 5 кубиков сахара в чистом виде или в чае. Подойдет и горячая вода с сахаром, но не конфеты или шоколад они медленно поднимают сахар. Затем, чтобы сахар вновь не опустился, больному надо съесть ломтик хлеба или фрукт, можно и картошку.
Если же человек находится без сознания, можно втереть ему в десны мед или варенье и вызвать «скорую помощь».
Вливать в рот воду находящемуся без сознания человеку категорически нельзя! Если поставлен диагноз «диабет», то по возможности больному надо носить с собой кусок черного хлеба, несколько кусков рафинада, паспорт диабетика и ампулу Глюкагона для внутримышечных инъекций на случай, если человек почувствует приступ в публичном месте.
Причиной гипогликемии обычно является слишком большое количество инсулина в крови, что снижает уровень глюкозы ниже положенного уровня. Отсутствие лечения гипогликемии приводит к осложнениям и ухудшению самочувствия больного. Мозг недополучает глюкозу, клетки энергетически голодают, человек не может сосредоточиться, сознание нарушается, и в итоге происходит потеря сознания.
К гипогликемии может привести прием сахароснижающих таблеток и чрезмерный ввод инсулина. Сахароснижающие таблетки работают постоянно, помогая бета-клеткам продуцировать инсулин даже тогда, когда человек не ест и глюкоза в организм не поступает. Поэтому при лечении такими таблетками необходимо в промежутках принимать хотя бы небольшое количество пищи.
Еще одним видом осложнения при диабете 2-го типа является нарушение кровообращения в нижних конечностях. Сосуды ног повреждены (микро- и макроангиопати), и даже после небольшой физической нагрузки на ноги — ходьбы возникают боли в нижних конечностях, так что прежде чем продолжить путь, человек вынужден остановиться и передохнуть.
Ноги больных диабетом 2-го типа вообще подвержены многим опасностям. Ишемические повреждения нервов при диабетической нейропатии приводят к тому, что потертости или ранки от обуви больной не сразу чувствует и вовремя не распознает. Ранка может увеличиться, воспаление распространиться вплоть до трофической язвы. Отсутствие лечения может привести к ампутации конечности.
К факторам риска (но не причинам) развития сахарного диабета 2-го типа относят следующие:
-
возраст старше 45 лет;
- ожирение, особенно абдоминально-висцерального типа наследственную предрасположенность;
- наличие в прошлом нарушения толерантности к глюкозе и/или повышение уровня глюкозы в крови натощак; перенесенный гестационный сахарный диабет;
- рождение ребенка с массой тела более 4,5 кг; наличие артериальной гипертензии (артериальное давление 140/90 мм рт. ст. и выше);
- нарушение липидного (жирового) обмена, особенно повышение в крови уровня триглицеридов.
Обратите внимание! Сахарный диабет 2-го типа достоверно чаще встречается в одних и тех же семьях. При развитии сахарного диабета 2-го типа у одного из родителей, вероятность дальнейшего наследования составляет 40%. То есть ребенок, став взрослым, имеет 40%-ный риск заболевания.
Содержание инсулина в крови при диабете 2-го типа может быть нормальным или даже повышенным, но действие его ослаблено. Введение инсулина в этих случаях бесполезно, и для лекарственного лечения применяют таблетки, способствующие уменьшению гипергликемии. Однако при длительном течении диабета 2-го типа чувствительность организма к этим препаратам снижается, а продукция инсулина сокращается, что требует его введения в виде инъекций. Поэтому прежнее название «инсулинонезависимый сахарный диабет» справедливо заменено с 2000 г. на «сахарный диабет 2-го типа».
Для диабета 2-го типа характерно более спокойное и мягкое начало и медленное прогрессирование, чем для диабета l-го типа. Небольшую сухость во рту и жажду, некоторое учащение мочевыделения больные не замечают или не придают этому значения в связи с малой выраженностью симптомов. Такие больные обычно не худеют, а у людей, страдающих ожирением, масса тела может даже увеличиваться.
При отсутствии стрессовых ситуаций (острые тяжелые инфекционные и неинфекционные заболевания, психические и физические травмы и Т. д.) больные диабетом 2-го типа не лечатся годами и, тем не менее, не имеют предрасположенности к кетоацидозу. Нередко больной обращается к врачу в связи с поздними осложнениями диабета.
При установлении диагноза сахарного диабета 2-го типа надо немедленно приступать к его лечению, несмотря на обманчивое состояние хорошего самочувствия, которое имеет временный характер. Иллюзия относительно благополучного исхода диабета, основанная на удовлетворительном самочувствии, оттягивает начало терапии у многих больных диабетом 2-го типа. Это может обернуться впоследствии тяжелый осложнениями, ведущими к инвалидизации и даже смерти.
При лечении сахарного диабета 2-го типа используют комплекс немедикаментозных и медикаментозных методов, выбор которых зависит от особенностей течения болезни, а также от возможных осложнений и сопутствующих заболеваний.
Рекомендуемое лечение: Диаб (капли ЭДАС-112 )
Осложнения и контроль в лечении сахарного диабета у собак и кошек
Автор: Журнал «Ветеринарный Доктор»
Опубликовано: 20 февраля 2013
Сахарный диабет может возникнуть в любом возрасте в результате процессов, приводящих к нарушению продукции инсулина, его транспорта или чувствительности тканей к инсулину. У большинства собак и кошек в начальной стадии заболевания он протекает латентно. Поэтому выявление данной патологии на ранних этапах улучшает качество лечения и прогноз.
При лечении сахарного диабета помимо терапии, направленной на стабилизацию уровня глюкозы в плазме крови в рамках физиологических норм, особая роль отводится лечению и профилактике осложнений.
• диабетический кетоацидоз;
• патологии глаз (катаракта, увеит и др.);
• заболевания печени;
• дерматологические осложнения;
• ангиопатии;
• сопутствующие инфекции.
Нередко эти осложнения сочетанны.
Диабетический кетоацидоз (далее — ДКА) занимает одно из ведущих мест по распространенности среди осложнений сахарного диабета. Смертность при его развитии достигает 3% у собак (1) и до 1,5% у кошек (2). Пусковым механизмом в развитии ДКА является дефицит инсулина. Наиболее часто он развивается у животных, больных инсупинозависимым сахарным диабетом.
При ДКА в крови накапливаются кетокислоты — ацетоацетат и р-гидроксибутират. Накопление кетоновых тел в крови приводит к развитию ацидоза. Следует подчеркнуть, что введение инсулина подавляет образование кетоновых тел и блокирует механизмы, приводящие к их образованию. Поэтому на ранних этапах лечения диабетического кетоацидоза наряду с инфузиями подщелачивающих растворов (например, содержащих бикарбонат натрия) показано внутривенное введение инсулинов быстрого действия.
ДКА может развиваться и в ходе лечения сахарного диабета при назначении слишком малых доз инсулина, нарушениях режима инсулинотерапии (пропусках инъекций, истечении срока годности инсулинового препарата), резком увеличении потребности в инсулине (инфекционные заболевания), травмах, медикаментозной терапии (эстрогены, глюкокортикостероиды), беременности и стрессах.
Дефицит инсулина при ДКА приводит к гипергликемии (осмотический диурез). Развивается дегидратация, плазма теряет электролиты. Усиливаются гликогенолиз (распад гликогена до глюкозы) и глюконеогенез (синтез глюкозы из аминокислот, образующихся при распаде белков). Кроме того, активируются процессы липолиза, что приводит к нарастанию уровня свободных жирных кислот и глицерина. Это также способствует усилению продукции глюкозы.
Дополнительное развитие гипергликемии влияет на снижение объемов утилизации глюкозы тканями из-за дефицита инсулина или вследствие инсулино-резистентности. Усиливает гипергликемию уменьшение объема внеклеточной жидкости вследствие осмотического диуреза, что приводит к снижению почечного кровотока и задержке глюкозы.
Свободные жирные кислоты поступают в печень, где из них образуются кетоновые тела. В результате развивается кетонемия, которая затем нарастает из-за снижения утилизации кетоновых тел в тканях. Это приводит к кетонурии, обязательно сопровождающейся потерей катионов и, соответственно, усиленной экскрецией электролитов. Неконтролируемая продукция кетоновых тел обусловливает истощение щелочного резерва, расходуемого на их нейтрализацию, вследствие чего развивается ацидоз.
Осложнениями диабетического кетоацидоза являются :
• метаболические нарушения (ацидоз, гипокалиемия и гипокальциемия);
• неметаболические нарушения (инфекция, шок — зависит от степени снижения ОЦК и тяжести ацидоза);
• артериальный тромбоз (тяжелая дегидратация, повышение вязкости крови, снижение сердечного выброса).
В условиях сахарного диабета внутриклеточная концентрация глюкозы увеличивается, что приводит к активации альдозоредуктазы, превращающей глюкозу в сорбитол. Последний в высокой концентрации токсичен для клеток. У больных сахарным диабетом он накапливается в эндотелии, клетках клубочков почек, нейронах, что приводит к развитию соответствующих патологий в этих органах. Накопление сорбитола в нейронах подавляет синтез важнейшего компонента миелина — миоинозитола и снижает активность Na+-, К+-АТФазы. В результате этих нарушений страдает проводимость нервных импульсов. Накопление сорбитола и фруктозы в эндотелии ведет к развитию отеков, сужению просвета микрососудов и углублению в них дистрофических процессов, приводящих к микроангиопатиям
Другим важным моментом является гормональный дисбаланс, в частности избыток соматотропного гормона (СТГ), кортизола, катехоламинов. Во-первых, их избыток в значительной мере определяет нарушения углеводного, жирового, азотистого и энергетического обменов. Во-вторых, они обладают прямым сосудоповреждающим действием. Так, СТГ активизирует полиольный путь утилизации глюкозы, катехоламины вызывают стойкий сосудистый спазм, гиперкортизолемия сопровождается усилением неферментативного гликозилирования белков и липопротеинов низкой плотности, приводящих к образованию гликозилированного коллагена. Присутствие последнего приводит к утолщению базальной мембраны эндотелия и повреждению эндотелия сосудов с развитием ангиопатий.
Аккумуляция сорбитола в сосудах сетчатки приводит к микроаневризмам, а в хрусталике глаза — к осмотическому разрушению тканей. Эти явления приводят к развитию катаракты, молекулярному отеку сетчатки и увеиту, что является тяжелой формой поражения зрения при сахарном диабете (диабетическая ангиоретинопатия).
Возникновение диабетической нефропатии определяется типом сахарного диабета. Повышенная скорость клубоч-ковой фильтрации и микроальбуминурия отмечаются при инсулинозависимом сахарном диабете уже при первых клинических признаках заболевания, при инсулинонезависимом сахарном диабете данная патология развивается значительно позднее и реже. Однако при появлении структурных изменений в почках эти различия между типами диабета исчезают. Но нефропатия при сахарном диабете у собак и кошек — редко встречающееся явление. Связано это с длительным развитием изменений, часто превышающих продолжительность жизни большинства больных животных.
Клиническая и морфологическая картины-поражения почек при инсулинонезависимом и инсулинозависимом сахарном диабете одинаковы. Первыми проявлениями диабетической нефропатии являются повышение внутриклубочкового давления и скорости клубоч-ковой фильтрации (СКФ), появляющиеся почти одно временно с сахарным диабетом. Затем возникает микроальбуминурия (ниже предела чувствительности тест-полосок). Еще позднее развивается явная протеинурия (иногда — нефротический синдром), СКФ начинает снижаться и присоединяется артериальная гипертония. Кроме того, возможны признаки поражения канальцев, в частности гиперкалиемический дистальноканальцевый ацидоз. Терминальная почечная недостаточность развивается не столь часто и проявляется протеинурией.
Поражения кожи при сахарном диабете характеризуются гиперпигментацией вследствие отложения меланина в базальном слое эпидермиса. Основное звено патогенеза в этой цепи — усиление всасывания железа в кишечнике при развитии дистрофии или цирроза печени. Данный диагноз ставят только на основании результатов гистологического исследования.
Тяжелое течение сахарного диабета в результате полиорганных расстройств и нарушения иммунологических функций организма животного зачастую приводит к инфекционным осложнениям. Так, нарушение экзокринной функции поджелудочной железы и размножение условно-патогенной микрофлоры, развитие нейропатии и ангиопатий в ЖКТ приводят к неадекватной эвакуации продуктов обмена из кишечника. Клинически это проявляется диареей и стеатореей. Другими, часто встречающимися инфекционными осложнениями являются нейрогенная дисфункция мочевого пузыря, которая может приводить к циститам, в том числе и бактериальным. Снижение резистентности и нарушение обменных процессов при сахарном диабете могут приводить к кожным поражениям как грибковой, так и инфекционной этиологии.
Возможным осложнением после начала инсулинотерапии может быть гипогликемия при неадекватном подборе дозы инсулина.
Длительный контроль над лечением сахарного диабета у мелких домашних животных сводится к подбору дозы инсулина и соблюдению диеты.
Подбор диеты, как правило, не составляет трудностей, поскольку на рынке лечебных кормов имеется достаточное количество соответствующих продуктов, в том числе и для животных, больных сахарным диабетом. Основной задачей на ранних этапах лечения сахарного диабета является стабилизация уровня глюкозы и подбор оптимальной дозы инсулина.
Выбор инсулина
Данная процедура играет очень важную роль в лечении сахарного диабета. Обращают внимание на вид инсулина (человеческий, свиной, бычий), продолжительность его действия и активность препарата.
В настоящее время на российском рынке присутствуют препараты,содержащие человеческий, бычий и свиной инсупины. Очи значительно различаются по аминокислотному составу. Применение препаратов, содержащих инсулин, отличный от видоспецифического для больного организма, приводит к образованию антител к вводимому соединению и развитию резистентности к препарату.
Для лечения сахарного диабета у собак необходимо применять препараты на основе свиного инсулина, идентичного инсулину собак. Резистентность к нему развивается значительно реже, чем к другим инсулинам. Так, исследования показали, что при использовании бычьего инсулина антитела к нему обнаруживались в 53 из 90 случаев (53,9%), а при применении свиного — у 12 собак (13,3%).
В настоящее время на отечественный рынок ветеринарных препаратов компания «Интервет» поставляет высокотехнологический препарат «Канинсулин ®», который в качестве действующего вещества содержит высокоочищенный свиной инсулин. В 1 мл содержится 40 ME инсулина (30% аморфной фракции и 70% кристаллической).
Ежедневная корректировка дозы инсулина во время стабилизации может привести к назначению более высоких доз, чем это необходимо.
Дозировка Канинсулина индивидуальна в каждом конкретном случае и не связана с уровнем глюкозы в плазме крови и моче.
Стартовая доза для собак (1 МЕ/кг веса тела) корректируется в зависимости от абсолютного веса тела животного (таблица 1).