Портальная гипертензия
Портальная гипертензия — повышение давления в системе воротной вены (нормальное давление — 7 мм рт.ст.), развивающееся в результате затруднения кровотока на любом участке этой вены.
Повышение свыше 12—20 мм рт.ст. приводит к расширению воротной вены. Варикозно расширенные вены легко разрываются, что приводит к кровотечению.
Причины
Внутрипеченочные причины портальной гипертензии
- Цирроз печени
- Узловое разрастание (при ревматоидном артрите. синдроме Фелти)
- Острый алкогольный гепатит
- Прием цитостатиков (метотрексат, азатиоприн, меркаптопурин)
- Интоксикация витамином А
- Шистосомоз
- Саркоидоз
- Альвеококкоз
- Болезнь Кароли
- Болезнь Уилсона
- Врожденный фиброз печени (печеночно-портальный склероз)
- Болезнь Гоше
- Поликистоз печени
- Опухоли печени
- Гемохроматоз
- Миелопролиферативные заболевания
- Воздействие токсичных веществ (винилхлорид, мышьяк, медь)
Предпеченочные причины
- Сдавление ствола воротной или селезеночной вены
- Хирургические вмешательства на печени, желчных путях; удаление сеоезенки
- Повреждение воротной вены в результате травмы или ранения
- Увеличение селезнки при полицитемии, остеомиелофиброзе, геморрагической тромбоцитемии
- Врожденные аномалии воротной вены
Постпеченочные причины портальной гипертензии
- Синдром Бадда—Киари
- Констриктивный перикардит (например, при кальцификации перикарда) вызывает повышение давления в нижней полой вене, усиливая сопротивление венозному кровотоку в печени
- Тромбоз или сдавление нижней полой вены.
С какой целью интересуетесь данной болезнью?
Врач поставил такой диагноз, ищу подробности или сомневаюсь
Подозреваю у себя или знакомого эту болезнь, ищу подтверждения/опровержения
Я врач/ординатор, уточняю для себя детали
Я студент медвуза или парамедик, уточняю для себя детали
Основное значение имеет расширение вен нижней трети пищевода и дна желудка, т.к. варикозно расширенные вены легко разрываются, что приводит к кровотечению.
Проявления портальной гипертензии
- Расширение подкожных вен передней брюшной стенки ("голова Медузы"), вен нижних 2/3 пищевода, желудка, геморроидальных вен
- Кровотечение из варикозно расширенных вен — пищеводно-желудочные кровотечения (рвота «кофейной гущей», черный кал), геморроидальные кровотечения
- Боли в подложечной области, чувство тяжести в подреберье, тошнота, запоры и т.д.
- Отеки
- Может быть желтуха
Обследование
- В общем анализе крови — снижение тромбоцитов, лейкоцитов, эритроцитов
- В функциональных пробах печени — изменения, характерные для гепатита и цирроза печени
- Определение маркеров вирусных гепатитов
- Выявление аутоантител
- Определение концентрации железа в сыворотке крови и в печени
- Определение активности альфа-1-антитрипсина в сыворотке крови
- Определение содержания церуллоплазмина и суточной экскреции меди с мочой и количественное определение содержания меди в ткани печени.
- Эзофагография
- Фиброгастродуоденоскопия позволяет выявить варикозно-расширенные вены пищевода и желудка
- Ректороманоскопия: под слизистой оболочкой прямой и сигмовидной кишок отчетливо видны варикозно-расширенные вены
- УЗИ позволяет оценить диаметр портальной и селезеночной вен, диагностировать тромбоз воротной вены.
- Допплерография
- Венография
- Ангиография
Лечение портальной гипертензии
При лечении портальной гипертензии важно устранение причин основного заболевания. Также применяется:
- Пропранолол 20—180 мг 2 раза в сутки в сочетании со склеротерапией или перевязкой варикозных сосудов
- Остановка кровотечения: терлипрессин 1 мг в/в струйно, затем 1 мг каждые 4 часа в течение 24 часов — действует более стабильно и длительно, чем вазопрессин. Соматостатин при портальной гипертензии по 250 мг внутривенно болюсно, далее 250 мг внутривенно капельно в течение часа (инфузии можно продолжать до 5 дней) уменьшает частоту повторных кровотечений в 2 раза. Соматостатин ухудшает кровообращение в почках и водно-солевой обмен, поэтому при асците его следует назначать осторожно.
- Эндоскопическая склеротерапия («золотой стандарт» лечения): предварительно проводят тампонаду и вводят соматостатин. Склерозирующий препарат, введенный в варикозно расширенные вены, приводит к их закупорке. Манипуляция эффективна в 80% случаев.
- Тампонада пищевода с помощью зонда Сенгстейкена—Блэйкмора. После введения зонда в желудок в манжеты нагнетают воздух, прижимая вены желудка и нижней трети пищевода. Пищеводный баллон не следует держать в надутом состоянии более 24 часов.
- Эндоскопическая перевязка варикозно-расширенных вен пищевода и желудка эластичными кольцами. Эффективность такая же, как при склеротерапии, но процедура сложна в условиях продолжающегося кровотечения. Предотвращает повторные кровотечения, но не влияет на выживаемость.
- Плановое хирургическое лечение варикозно-расширенных вен пишевода и желудка выполняют для предупреждения повторных кровотечений в случае неэффективности профилактики кровотечений пропранололом или склеротерапией. Выживаемость определяется функциональным состоянием печени. После операции снижается вероятность асцита, перитонита. гепаторенального синдрома
- Трансплантация печени показана больным с циррозом, перенесшим не менее 2 эпизодов кровотечений, потребовавших проведения переливания крови
Прогноз
Прогноз при портальной гипертензии зависит от основного заболевания. При циррозе он определяется выраженностью печеночной недостаточности. Смертность при каждом кровотечении составляет 40%.
Портальная гипертензия
Портальная гипертензия — это устойчивая совокупность симптомов, развивающаяся как осложнение цирроза печени (диффузного (обширного) заболевания печени, при котором происходит образование в ней узлов из рубцовой ткани (процесс фиброза), которые изменяют структуру органа).
Симптомы портальной гипертензии
- Спленомегалия (увеличение селезенки).
- Варикозное расширение вен (истончение стенки вены с образованием выпячивания):
- пищевода;
- кардиального отдела желудка (области входа в желудок);
- аноректальной зоны (в области выходного отверстия прямой кишки);
- околопупочной области (« голова медузы»).
- Изолированный асцит (наличие свободной жидкости только в брюшной полости). Редко в сочетании с цирротическим гидротораксом (появление свободной жидкости в плевральной полости (узком пространстве между листками плевры – оболочки, выстилающей грудную полость изнутри и покрывающей легкие)).
- Портальная гастропатия, энтеропатия и колопатия, то есть образование эрозий (поверхностных дефектов слизистой оболочки) и язв (глубоких дефектов слизистой оболочки) желудка, тонкого и толстого кишечника.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- боль в околопупочной области;
- урчание в животе.
Формы
Классификация портальной гипертензии.
- Предпеченочная портальная гипертензия (возникает при препятствиях кровотоку по портальной вене до ее вхождения в печень).
-
Внутрипеченочная портальная гипертензия (возникает при препятствиях кровотоку по портальной вене внутри печени):
- пресинусоидальная внутрипеченочная портальная гипертензия;
- синусоидальная внутрипеченочная портальная гипертензия;
- постсинусоидальная внутрипеченочная портальная гипертензия.
Различие между данными формами может быть выявлено только специалистами при помощи биопсии печени (взятие кусочка печени для исследования под микроскопом).
- Постпеченочная портальная гипертензия (возникает при препятствиях кровотоку по венам, несущим кровь из печени в нижнюю полую вену или по самой нижней полой вене).
- Смешанная портальная гипертензия (то есть наличие любых нескольких форм).
Клинические стадии портальной гипертензии.
-
1 стадия – начальная, доклиническая (то есть до того, как ее можно выявить без применения специальных исследований). У больных могут появиться следующие жалобы:
- тяжесть в правом подреберье;
- умеренный метеоризм (вздутие живота);
- общее недомогание.
-
2 стадия – умеренная (компенсированная). Выраженные клинические проявления.
- Тяжесть и боли в верхней половине живота и правом подреберье.
- Метеоризм.
- Диспептические расстройства (нарушения пищеварения):
- боли в эпигастрии (верхней средней части живота);
- дискомфорт в эпигастрии;
- чувство распирания в эпигастрии;
- вздутие в эпигастрии;
- раннее насыщение;
- чувство переполнения желудка независимо от объема принятой пищи;
- тошнота.
- Увеличение печени.
- Увеличение селезенки.
- 3 стадия – выраженная (декомпенсированная). Резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита (появление свободной жидкости в брюшной полости) при отсутствии выраженных кровотечений.
-
4 стадия – осложненная. Развитие осложнений:
- асцита, плохо поддающегося лечению;
- массивных, повторяющихся кровотечений из варикозно расширенных вен внутренних органов.
Портальная гипертензия: факторы возникновения, признаки, течение, устранение
Портальная гипертензия (повышение кровяного давления в воротной вене) формируется в том случае, когда при движении крови из бассейна воротной вены появляется барьер – ниже, внутри или выше печени. Норма давления в портальной системе около 7 мм рт. столба, при возрастании свыше 12 – 20 мм развивается застой в приносящих венозных сосудах, они расширяются. Тонкие венозные стенки, в отличие от артерий, не имеют мышечной части: они легко растягиваются и разрываются. При циррозе печени почти в 90% случаев варикозные расширения образуются в пищеводе. желудке, кишечнике, желудке, пищеводе. Треть осложняется сильными кровотечениями, до 50% — смерть уже после первой кровопотери.
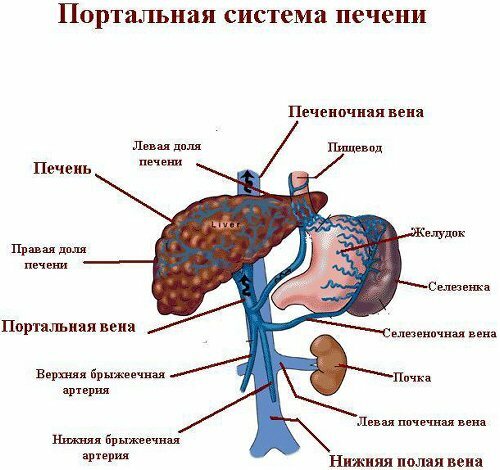
Топография сосудистого русла
схема абдоминального кровоснабжения
Воротная вена (портальная вена, лат. vena portalе) – собирает венозную кровь почти от всех органов, расположенных в полости живота: нижней 1/3 пищевода, селезёнки и кишечника, поджелудочной железы, желудка. Исключение – нижняя треть прямой кишки (лат. rectum), там венозный кровоток идёт через геморроидальное сплетение. Далее воротная вена впадает в печень, делится на несколько ветвей, потом распадается на мельчайшие венулы – сосуды с микроскопически тонкими стенками.
Затем венозная кровь протекает через печёночные клетки (гепатоциты), где при помощи ферментов происходит «очищение» от токсичных веществ, утилизируются старые клетки крови. Процесс оттока идёт в сторону укрупнения сосудов, в итоге все они собираются в единую печёночную вену, которая впадает в нижнюю полую вену (лат. vena cava inferior ) и через неё кровь проходит в правый желудочек сердца.
Система воротной вены сообщается с нижней полой веной и в обход печени, образуя порто-кавальные и ректо-кавальные анастомозы — своеобразные «запасные пути», которые действуют при развитии синдрома портальной гипертензии. Венозные анастомозы открываются только в случае повышения давления (гипертонии) в системе воротной вены, помогая сбрасывать кровь и снижая нагрузку на печень. Как временное явление случается при ранениях живота и в норме, например, при обычных запорах.
Причины портальной гипертензии (ПГ)
Уровень локализации блока оттока крови: может находиться ниже печени, внутри неё или выше – в районе полой вены. Принята классификация по причинам (этиологии) болезни, разделяющая портальные гипертензии на группы, их три.
- Высокая (надпечёночная) блокада кровотока чаще встречается при тромбозе печёночных вен (болезнь Киари) и нижней полой вены выше их (синдром Бадда-Киари), сужением просвета vena cava inf. при сдавлении опухолью или рубцовой тканью. Воспаление перикарда (сердечной сумки) с «слипанием» его листков (констриктивный перикардит) может вызвать повышенное давление в полых венах и затруднить отток из печени.
- Препятствия кровотоку внутри печени – печёночная форма ПГ, наблюдается вследствие цирроза, хронического воспаления печени, опухолевого роста и при множественных спайках после травмы или операции. Токсичные вещества (мышьяк, медь, винилхлорид, алкоголь) разрушают гепатоциты, как и лекарства-цитостатики (метотрексат, азатиоприн), повышая сопротивление току крови.
Клетки печени удивительно жизнеспособны и могут восстанавливаться самостоятельно: даже если уничтожена целая доля, оставшиеся части органа разрастаются и его функция полностью нормализуется. Другое дело – постоянная интоксикация, хроническое воспаление либо системное заболевание (например, ревматизм). В финале они приводят к замещению активной ткани на соединительную, образуя фиброз и фактически исключая печень из кровотока.
- Преградами до печени (внепечёночная блокада) могут стать воспаления в брюшной полости, приводящие к сдавливанию или полному перекрытию ветвей воротной вены; врождённые аномалии развития вен и осложнения после неудачных операций на печени и желчных путях. Изолированный тромбоз v.portaе часто отмечается у детей, как результат внутрибрюшной инфекции (или пупочного сепсиса) новорожденных, либо — независимо от возраста, при инфекционных болезнях органов пищеварения.
- Увеличенная селезёнка (спленомегалия), снижение уровня тромбоцитов, эритроцитов и лейкоцитов, нарушение свёртываемости крови (гиперспленизм);
- Варикозные вены желудка, пищевода и прямой кишки;
- Венозные кровотечения и нарастание анемии ;
- Асцит (жидкость в полости живота);
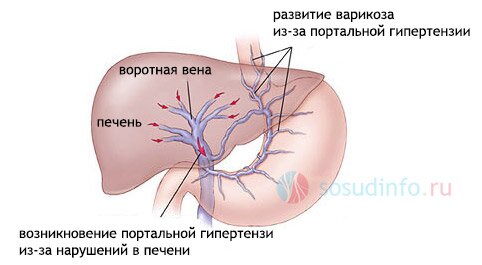
Симптоматика и развитие проблемы
Первичные признаки и патогенез ПГ связаны с заболеванием, ставшим первопричиной увеличения давления в воротной вене. По мере прогрессирования процесса появляются клинические симптомы, одинаковые для всех форм синдрома печёночной гипертензии:
Клинические стадии ПГ:
- Стадия доклиническая – пациенты чувствуют тяжесть справа под рёбрами, живот вспучен, недомогание.
- Выраженные признаки: боли вверху живота и под рёбрами справа, разбалансировка пищеварения, печень и селезёнка увеличены.
- Все симптомы ПГ присутствуют, есть асцит, но кровотечений пока нет.
- Стадия с осложнениями, включающая серьёзные кровотечения.
симптомы существенной портальной гипертензии
Предпечёночная форма чаще начинается в детстве, проходит достаточно мягко, прогноз позитивный. Анатомически портальная вена замещается каверномой (конгломерат тонких и расширенных сосудов), часты осложнения – кровотечения из вен нижней трети пищевода, перекрытие просвета воротной вены, изменение свёртываемости крови.
Для печёночной ПГ симптоматика цирроза печени становится ведущей. Динамика зависит от уровня активности, причины развития гипертензии. Характерны первичные и повторяющиеся кровотечения, присутствует асцит. Желтушность кожи и слизистых свидетельствует о глубоких проблемах с функцией печени, переходящих в печёночную недостаточность. Первые признаки желтизны лучше видны под языком, на ладонях.
Надпеченочная форма синдрома ПГ в основном связана с болезнью Киари (или синдромом Бадда-Киари). Всегда — острое начало: внезапная, очень сильная боль вверху живота (эпигастральная область) и подреберье справа, быстро увеличивается печень (гепатомегалия), поднимается температура тела, присоединяется асцит. Причиной смерти становятся кровотечения и острая печёночная недостаточность.
Причины кровотечений
Давление в системе портальной вены выше, чем в полых венах: в норме оно равно 175 – 200 мм водного столба. При блокировке скорость тока крови замедляется, давление растёт и может дойти до 230 – 600 мм. Подъём венозного давления (при циррозах печени и внепечёночной ПГ) связан со степенью развития блоков и образованием порто-кавальных венозных путей.
Значимые категории анастомозов, в итоге они приводят к локальному расширению вен и кровотечениям:
- Между желудком и пищеводом (гастроэзофагальные), дают варикозные расширения вен нижней трети пищевода и части желудка. Кровотечения из них наиболее опасны, почти в половине случаев – смертельны.
- Между околопупочными и нижней полой веной. Подкожные вены на животе, расходящиеся от пупка в стороны, похожи на извивающихся змей: их так и называют – «голова Медузы» (caput medusaе). Имеется в виду героиня греческих мифов – Медуза Горгона, у которой вместо волос на голове росли живые змеи. Признак, характерный при циррозе печени.
- Между геморроидальным сплетением (нижняя треть прямой кишки) и нижней полой веной, образуя местный варикоз (геморрой) .
- Причины спленомегалии: застой крови в бассейне vena portaе ведёт к повышенному наполнению селезенки кровью и увеличению её в размерах. Обычно селезенка вмещает 30 -50 мл крови, при спленомегалии – более 500 мл.
Асцит (накопление жидкости в полости живота): в основном наблюдается при печёночной форме ПГ, сочетается со сниженным уровнем альбуминов (белковая фракция) в плазме, функциональными нарушениями в печени и задержкой выведения ионов натрия через почки.
Осложнения при портальной гипертензии
Кровотечения из варикозных вен, проявления:
- Ррвота с кровью красного цвета, без предварительного ощущения боли – при кровотечении из пищевода.
- Рвота, цвет «кофейной гущи» — кровотечение из желудочных вен либо затекание (из пищевода) при обильном кровотечении. Соляная кислота, которая содержится в желудочном соке, воздействует на гемоглобин, придавая ему коричневатый цвет.
- Мелена – каловые массы чёрного цвета, зловонны.
- Выделение алой крови с калом – кровотечение из геморроидальных узлов прямой кишки.
Печёночная энцефалопатия – комплекс нарушений нервной системы, со временем — необратимых. Последствие декомпенсированной портальной гипертензии, наблюдается при циррозах печени и острой печёночной недостаточности. Причина – в токсичных азотистых веществах, обычно они инактивируются ферментами печени. Клинические стадии, по симптоматике соответствуют тяжести проявления болезни:
- Проблемы касаются нарушений сна (бессонница), больному трудно сосредоточиться. Настроение неровное, склонность к депрессиям и раздражительности, проявление тревоги по мельчайшим поводам.
- Постоянная сонливость, реакция на окружающее заторможена, движения медлительные и неохотные. Пациент дезориентирован во времени и пространстве — не может назвать текущую дату и определить, где он находится. Поведение неадекватно ситуации, непредсказуемо.
- Сознание спутано, не узнаёт окружающих, нарушения памяти (амнезия). Гнев, бредовые идеи.
- Кома – потеря сознания, в дальнейшем – летальный исход.
Бронхиальная аспирация – вдыхание рвотных масс и крови; может быть удушье в результате перекрытия просветов бронхов либо развиться аспирационная пневмония (воспаление лёгких) и бронхит.
Почечная недостаточность – как результат распространившегося застоя крови и токсического поражения почек азотистыми продуктами обмена.
Системные инфекции – сепсис (общее заражение крови), воспаления кишечника, пневмония, перитонит.
Гепаторенальный синдром при портальной гипертензии
Признаки гепаторенального синдрома:
- Чувство ослабленности, нехватки сил, извращение вкуса (дисгевзия)
- Снижение выделения мочи, в течение суток — менее 500 мл
- Данные при осмотре пациентов: изменение формы пальцев рук и ног — «барабанные палочки», ногти выгнуты и похожи на «часовые стёкла», склеры желтушны, на ладонях красные пятна, по всему телу «звездочки» из расширенных подкожных капилляров, ксантелазмы – желтоватые скопления под кожей и слизистыми оболочками.
- Асцит, расширение подкожных вен на животе («голова Медузы»), грыжи в районе пупка, выраженные отёки ног и рук.
- Увеличение печени, селезёнки.
- У мужчин – разрастание грудных желёз (гинекомастия).
Диагностические мероприятия
- Диагностика по данным общего анализа крови: снижение уровня гемоглобина и железа – показатель общей кровопотери при кровотечениях; мало эритроцитов, лейкоцитов и тромбоцитов – проявления гиперспленизма.
- Биохимическое исследование крови: обнаружение ферментов, которые в норме находятся только внутри клеток печени – свидетельство разрушения гепатоцитов. Маркеры вирусных антител – при вирусных гепатитах, аутоантитела – при системных ревматических заболеваниях.
- Эзофагография: рентген-исследование пищевода с применением внутрь контрастного вещества (сульфат бария), можно увидеть изменение контуров стенок за счёт расширенных вен.
- Гастродуоденоскопия: при помощи гибкого устройства с оптикой – гастроскопа, вводимого через пищевод в желудок, обнаруживаются эрозии и язвы, варикозные вены.
- Ректороманоскопия: визуальное обследование прямой кишки, видны геморроидальные узлы.
- Ультразвуковое исследование. на УЗИ определяются склеротические изменения печени, оцениваются диаметры воротной и селезёночной вен, диагностируются тромбозы портальной системы.
- Ангио- и венография: в сосуды вводится контрастное вещество, затем делают серию рентгеновских снимков. По мере продвижения контраста становятся заметны изменения топографии и рисунка контуров артерий и вен, наличие тромбозов.
Лечение
Действия врачей при лечении портальной гипертензии в клинике направлены, в первую очередь, на устранение опасных для жизни осложнений (кровотечение, асцит, печёночная энцефалопатия). Во-вторых, занимаются основными заболеваниями, спровоцировавшими застой в системе воротной вены. Основные задачи – снижение венозного давления, остановка и профилактика кровотечений, возмещение объёма кровопотери. нормализация системы свёртывания крови, лечение печёночной недостаточности.
Ранние стадии портальной гипертензии лечат консервативно. Хирургическое лечение становится основным в стадии с выраженными симптомами и осложнениями. Неотложные вмешательства проводят при сильном кровотечении из пищевода и желудка, а плановые операции – пациентам с расширением вен пищевода 2-3 степени, асците, спленомегалии с симптомами гиперспленизма.
Противопоказания к операции: преклонный возраст, поздние стадии туберкулёза, декомпенсированные заболевания внутренних органов, беременность, злокачественные опухоли. Временные противопоказания: активная стадия воспаления в печени, острый тромбофлебит системы портальной вены.
Остановка кровотечения:
- Препараты пропанолол, соматостатин, терлипрессин (уменьшают вероятность кровотечений в два раза), сочетая с перевязкой варикозных вен или склеротерапией. Соматостатин может снизить почечный кровоток и нарушить водно-солевой баланс, при асците средство назначают с осторожностью.
- Эндоскопическая склеротерапия – введение при помощи эндоскопа (гастроскопа) соматостатина в изменённые вены пищевода, желудка. Результат – закупорка просвета вен и «склеивание» (склерозирование) их стенок. Эффективность высока – 80% случаев, метод относится к «золотому стандарту» лечения.
- Тампонада (сдавление изнутри) пищевода: зонд с манжетой-баллоном вводится в желудок, баллон надувают, он сдавливает расширенные сосуды в желудке и нижней трети пищевода, кровотечение останавливается. Длительность компрессии – не более суток, иначе могут образоваться дефекты стенок (пролежни) органов, осложнение – разрыв слоёв и развитие перитонита.
- Эндоскопическая перевязка вен (пищевода и желудка) при помощи эластичных колец (легирование). Эффективность 80%, но практическое выполнение затруднительно в случае продолжения кровотечения. Хорошая профилактика повторных кровотечений.
- Операция по лечению варикозных вен: только в случае стабилизации состояния пациента и нормальной функции печени, при неэффективности терапевтических и эндоскопических методов. После хирургического лечения снижается частота развития гепаторенального синдрома, асцита и перитонита (воспаления брюшины).
- Трансплантация печени: показания – только при циррозе печени, после двух перенесённых кровотечений с необходимостью переливания донорской крови.
Прогноз зависит от течения основного заболевания, вызвавшего портальную гипертензию, степени развития печёночной недостаточности и эффективности выбранных врачом методик лечения.