Тетрада Фалло – врожденный порок сердца
Участники:
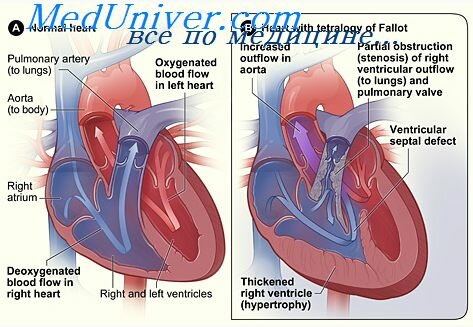
Тетрада Фалло – врожденный порок сердца, сочетающий четыре аномалии:
- дефект межжелудочковой перегородки;
- смещение аорты, в результате которого лишенная кислорода кровь поступает из правого желудочка в аорту;
- сужение пути оттока из правого желудочка сердца вследствие пульмонального стеноза;
- утолщение стенки правого желудочка.
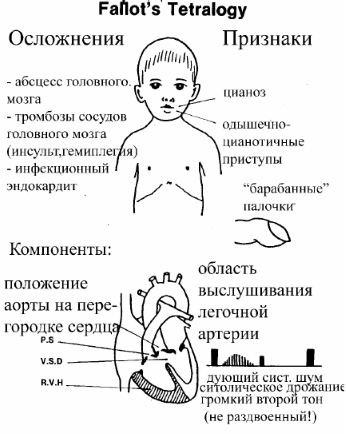
Признаки тетрады Фалло
1. Синюшные губы.

Синюшные губы – признак тетрады Фалло
2. Задержка роста и плохой аппетит у ребенка.

Задержка роста и плохой аппетит у ребенка
Кроме того, ребенку, который страдает тетрадой Фалло, тяжело выполнять простую физическую нагрузку. Например, во время бега ребенок вынужден присесть на корточки, чтобы ему стало легче дышать.
Тетрада фалло
Тетрада Фалло (ТФ) — наиболее распространенный ВПС, протекающий с цианозом. Порок составляет около 1 0 % от всех ВПС. Классическая ТФ характеризуется наличием четырех признаков: дефекта межжелудочковой перегородки, стеноза легочной артерии, декстрапозицией аорты (верхом сидящая над дефектом аорта) и гипертрофия правого желудочка.
Наиболее типичным является наличие стеноза выходного отдела правого желудочка вследствие его гипоплазии или гипертрофии мышц. Примерно треть больных имеет только инфундибулярный стеноз. У остальных стеноз является многокомпонентным, включающим стеноз клапана легочной артерии, гипоплазию фиброзного кольца клапана, гипоплазию ствола легочной артерии, гипоплазию ветвей легочной артерии, вплоть до недоразвития всего ле-гочно-артериального дерева (всевозможные варианты атрезии ЛА). Инфунди-булярный стеноз нередко является динамическим и может усиливаться в ответ на адренергическую стимуляцию, а также прогрессировать по мере увеличения гипертрофии мышц в этой области. ДМЖП при ТФ большой, включает мем-бранозную часть перегородки и обычно по своим размерам соответствует диаметру аорты. Дефект располагается под клапаном аорты, при этом основание ее оказывается частично смещенным в сторону правого желудочка. Это обусловливает беспрепятственный ток крови в аорту из обоих желудочков в систол у. Смещение аорты более чем на 5 0 — 7 0 % некоторыми авторами расценивается как двойное отхождение сосудов от правого желудочка. У 3—15% больных с ТФ могут быть множественные дефекты в МЖП, обычно в мышечной ее части. Правосторонняя дуга аорты встречается у 25% пациентов. Направление и величина сброса через межжелудочковый дефект зависит от соотношения системного сосудистого сопротивления и сопротивления кровотоку через стено-зированный выходной тракт правого желудочка, клапан легочной артерии, легочную артерию с ее ветвями. Благодаря большому нерестриктивному дефекту в МЖП оба желудочка функционируют как единая полость, развивая одинаковое давление в систолу. В большинстве случаев сопротивление легочного стеноза превышает системное сосудистое сопротивление, и оба желудочка выбрасывают кровь преимущественно в аорту, что обусловливает системную десату-рацию. Так как степень стеноза варьирует у разных больных, существует широкий спектр клинических проявлений — от экстремального цианоза, тяжелой гипоксии, приводящей к смерти в период новорожденное™, до розовых или ацианотичных форм, имеющих относительно лучший прогноз. Факторы, изменяющие системное сосудистое сопротивление, а также влияющие на степень мышечной обструкции на уровне инфундибулюма, могут менять степень цианоза у одного и того же больного. Увеличение содержания катехоламинов в крови, любой стресс вызывают спазм выходного отдела правого желудочка, усиливая право-левый шунт и цианоз. Одышечно-цианотические приступы наблюдаются у 2 0 — 7 0 % больных, наиболее часто в возрасте 2 — 3 мес. Эти приступы обычно провоцируются плачем, кормлением или дефекацией, т.е. ситуациями, которые увеличивают потребление кислорода со снижением Ро2 и рН, а также с увеличением Рсо2. Это ведет к гипервентиляции, повышению венозного возврата, увеличению право-левого шунта и дальнейшему увеличению Рсо2 и рН. Гипоксия приводит к снижению системного сосудистого сопротивления при относительно фиксированном сопротивлении стеноза легочной артерии, что увеличивает право-левый шунт. Этому может способствовать также спазм выходного отдела правого желудочка. Одышка как компенсаторный механизм не усиливает у этих больных легочный кровоток, а лишь усиливает потребность в кислороде. Приступы характеризуются внезапным началом тахикардии, одышки и усилением цианоза, что может привести к судорогам, потере сознания и иногда к смерти (рис. 19.7).
Физикальное исследование позволяет выявить цианоз у большинства больных, а также последствия гипоксии в виде утолщения ногтевых фаланг пальцев с деформацией ногтей (в виде часовых стекол). Эти изменения появляются через 6—12 мес. после развития видимого цианоза. Аускультативно определяется грубый систолический шум вдоль левого края грудины, связанный с градиентом давления на легочном стенозе. При очень маленьком легочном кровотоке шум может ослабевать и даже исчезать. При полной атрезии ЛА слышен лишь систолодиастолический шум артериального протока или аортолегочных колла-тералей. ЭКГ обычно показывает умеренное отклонение вправо, отражая гипертрофию правого желудочка. На рентгенограмме сердце обычно нормальных размеров с характерной тенью в виде башмачка с закругленным и приподнятым контуром верхушки и западающим контуром ЛА. УЗИ является основным диагностическим методом, позволяющим определить все анатомические детали, что достаточно для определения тактики хирургического лечения. Только крайняя форма ТФ с атрезией легочной артерии требует зондирования полостей сердца с контрастным исследованием сосудистого русла легких и определения анатомии аортолегочных коллатералей. Без хирургического лечения около 30% больных погибает в сроки до 6 мес. жизни. Наиболее частая причина смерти — гипоксия, которая имеет тенденцию усиливаться с возрастом. Другие потенциально смертельные осложнения — это полицитемия, тромботичес-кая легочная артериальная обструкция, церебральные тромбозы и абсцессы и подострый бактериальный эндокардит.
Лечение грудного ребенка с ТФ направлено на предотвращение гипоксичес-ких приступов путем своевременной коррекции анемии, дегидратации, гипотен-зии и ацидоза. Наличие гипоксического криза требует немедленной дачи кислорода, морфина (0,1—0,2 мг/кг) или обзидана (0,01-0,15 мг/кг внутри венно медленно). При безуспешности этих мер следует переводить ребенка на ИВЛ, компенсировать КОС крови и ставить вопрос об экстренном хирургическом лечении. Хирургическое лечение включает создание системно-легочных шунтов и радикальную коррекцию порока. Паллиативной операцией выбора в настоящее время считают создание анастомоза между подключичной артерией и ветвью ЛА. Операция выполняется через боковую торакотомию и возможна даже у очень маленьких новорожденных при условии владения микрохирургической техникой. Этот анастомоз можно выполнять при помощи сосудистого протеза (модифицированного), не пересекая подключичную артерию, и собственной подключичной артерии (классической). Данное оперативное вмешательство названо операцией по Блелок—Таусиг (по фамилиям авторов, впервые ее выполнивших). Летальность при ней в группе больных до 1 года составляет 1 — 5 %. Радикальная коррекция порока может осуществляться в любом возрасте при соответствующем техническом оснащении и высокой квалификации хирурга. Радикальная коррекция заключается в закрытии дефекта МЖП заплатой и устранении легочного стеноза. Для определения показаний к операции наибольшее значение имеет адекватность развития ветвей легочной артерии и отсутствие выраженной гипоплазии левого желудочка. Техника устранения стеноза ЛА зависит от анатомии стеноза. У 70% больных приходится резецировать клапан ЛА, расширяя ее фиброзное кольцо заплатой. У большинства пациентов после операции сохраняется небольшой градиент давления на легочной артерии, создающий систолический шум и имеющий тенденцию к уменьшению с годами. Можно регистрировать наличие резидуальных (остаточных) ДМЖП, которые чаще являются незначимыми и могут самостоятельно закрываться. Редким, но опасным осложнением является создание во время операции полной поперечной блокады, что требует имплантации электрокардиостимулятора. Большинство больных после операции живут полноценной жизнью, но около 3 — 5 % больных погибает внезапно вследствие аритмий.
Отдельную разновидность составляет ТФ с агенезией (отсутствием) клапана ЛА (3—6% всех больных с ТФ). Порок характеризуется аневризматическим расширением легочных артерий, что может приводить к компрессии трахеи и бронхов и легочным проблемам в раннем возрасте. Радикальная коррекция обычно проводится с использованием протеза для замещения легочной артерии. В настоящее время протезами выбора являются консервированные антибиотиками крупные сосуды: аорта и ЛА с клапанами. Аортальный гомографт используется также для радикальной коррекции тетрады Фалло с полным отсутствием ствола ЛА (атрезией).
Здоровая беременность — здоровое потомство
ДМЖП и тетрада Фалло
Елена Петровна, здравствуйте.
Проконсультируйте, пожалуйста, по следующей ситуации.
На УЗИ в 20 нед обнаружено тетрада Фалло аорты. По результатам эходопплеркардиокрафическому исследования плода в 23 недели обнаружено только ДМЖП подаортальный — 4,5 мм с декстрапозицией аорты. Исследования делали разные доктора.
Далее на сроке 30 нед. на УЗИ обнаружено: ДМЖП и тетрада Фалло правая дуга аорты снова. Через пару недель планируется опять эхо-КГ плода.
Подскажите, пожалуйста, какое исследование более точно? Чему верить? На что рассчитывать? Как должны вестись роды в одном или другом случае? Доктора разрешили ЕР в обычном роддоме. Показана ли досрочная госпитализация?