Обширный инфаркт миокарда
 Особое значение имеет обширный инфаркт сердца, протекающий с более выраженными клиническими проявлениями, с большей вероятностью осложнений, тяжелыми последствиями и большими экономическими затратами на лечение и реабилитацию.
Особое значение имеет обширный инфаркт сердца, протекающий с более выраженными клиническими проявлениями, с большей вероятностью осложнений, тяжелыми последствиями и большими экономическими затратами на лечение и реабилитацию.
В зависимости от локализации выделяют инфаркт верхушки, перегородки, передней, нижней, боковой или задней стенки левого желудочка. При обширном инфаркте наблюдаются сочетанные поражения.
Основной причиной некроза сердечной мышцы является атеросклероз венечных сосудов, который осложняется тромбозом или кровоизлиянием в бляшку. Большое значение в развитии инфаркта миокарда отводится функциональному спазму коронарных артерий, который ведет за собой острую недостаточность кровотока потребностям сердечной мышцы в питательных веществах и кислороде. Редко причиной заболевания является эмболия или тромбоз венечного сосуда при тромбангиите, ревматическом коронарите, сдавлении устья коронарных сосудов расслаивающейся аневризмой аорты.
Развитию обширного инфаркта миокарда способствуют недостаточное развитие окольного кровообращения между венечными артериями, повышение тромбообразующих способностей крови, повышение потребности сердечной мышцы в кислороде, нарушение микроциркуляции.
Чаще всего инфаркт локализуется на передней стенке левого желудочка, реже, задней стенке левого желудочка и межжелудочковой перегородки.
Механизм развития заболевания
Обширный инфаркт сердца возникает в результате прекращения кровотока по крупному сосуду к крупному участку сердечной мышцы. Это приводит к повреждению миокарда, некрозу и изменению околоинфарктой зоны.
Обширный участок некроза вызывает выраженный и длительный болевой синдром, может проявиться аритмией, разрывом или острой аневризмой сердца. Гибель мышечных клеток приводит к уменьшению ударного объема сердца, что клинически проявляется кардиогенным шоком и отеком легких. В свою очередь описанный патологический механизм приводит к снижению кровоснабжения жизненно важных органов.
Обширный некроз миокарда сопровождается выбросом в кровь большого количества токсинов, которые вызывают тяжелые нарушения ритма, вплоть до фибриляции желудочков и остановки сердца.
Клиническая картина
Обширный инфаркт миокарда характеризуется интенсивными, нестерпимыми давящими болями за грудиной. Болевой синдром длится около получаса и не купируется нитроглицерином. Боль иррадиирует в правую лопатку, правую половину шеи, правое плечо. Иногда данных признаков достаточно для постановки правильного диагноза.
Для обширного инфаркта сердца характерен острый приступ одышки по типу «не хватает воздуха» – астматический вариант течения. Подобная клиника острой левожелудочковой недостаточности может быть признаком ряда других заболеваний: пороки сердца, артериальная гипертензия. В некоторых случаях признак удушья является не проявлением самого инфаркта, а его осложнением.
При поражении задней стенки левого желудочка могут появиться резкие боли в области желудка – гастралгический вариант течения. В таком случае проводится дифференциальная диагностика с гастритом, панкреатитом, язвенной болезнью и т.д.
При обширном некрозе, в том числе с поражением проводниковой системы сердца, у пациента возникает чувство сердцебиения или внезапного урежения сердечного ритма, появляются аритмии. Человек теряет сознание, что указывает на возможное появление осложнений обширного инфаркта миокарда.
На возникновение обширного инфаркта сердца должны натолкнуть резкое развитие кардиогенного шока и спутанность сознания пациента.
Общий осмотр
При осмотре пациента можно заподозрить инфаркт сердца и выявить возможные последствия и осложнения. В пользу гибели сердечной мышцы указывают следующие симптомы при соответствующем анамнезе: артериальная гипотония, тахикардия, повышение температуры тела, глухость сердечных тонов, шум трения перикарда. Оценивать необходимо одновременно комплекс симптомов, так как каждый из них отдельно может быть признаком миокардита, перикардита, ревматизма и т.д.
Физикальное обследование дает представление о возможных последствиях обширного инфаркта миокарда. При кардиогенном шоке у пациента наблюдается холодная бледно-серая кожа, которая покрыта липким потом, уменьшается мочеобразование (олиго- или анурия), пульс нитевидный, систолическое давление снижается до 80 мм. рт. ст. и ниже.
Симптомы острой недостаточности левого желудочка: ортопноэ, одышка, влажные хрипы.
При тромбоэмболии легочной артерии появляются одышка, боли в груди, кровохарканье, цианоз кожи.
При аускультации сердца при обширном инфаркте удается обнаружить тахи- или брадиааритмию, экстрасисталии, пароксизмальную или мерцательную аритмии.
Большое значение имеет выявление серьезного последствия обширного инфаркта – острая аневризма сердца. При осмотре обнаруживается патологическая пульсация в области сердца. При разрыве межжелудочковой перегородки выслушивается интенсивный шум в систолу, быстро нарастают симптомы недостаточности кровообращения.
Специальное обследование
После проведения специального инструментального и лабораторного обследования необходимо уточнить локализацию инфаркта и его распространенность, выявить последствия, поставить диагноз и начать адекватное лечение.
Основу диагностики составляют лабораторные данные и результаты ЭКГ.
В анализах крови обнаруживается лейкоцитоз, с 3 дня ускорение СОЭ, повышение ферментов креатинфосфокиназы, аспарагиновой и аланиновой аминотрансфераз, лактатдегидрогеназы. Наиболее информативным показателем является тропонин Т и миоглобин.
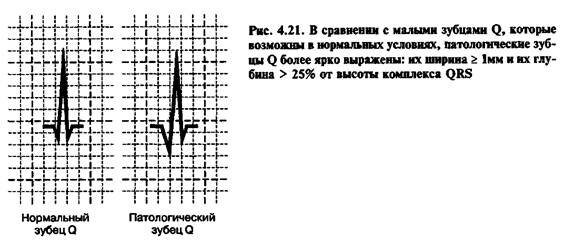
ЭКГ позволяет уточнить локализацию некроза, его глубину и фазу течения, выявить нарушения ритма и иные последствия. Для обширного инфаркта миокарда наиболее характерны патологический зубец Q, подъем сегмента ST, исчезновение зубца R и формирование комплекса QS сразу в нескольких отведениях. Так же выявляются разнообразные нарушения ритма.
УЗИ позволяет выявить участок с пониженной сократимостью (гипо- или акинезия), состояние межжелудочковой перегородки и сосочковых мышц.
В тяжелых случаях прибегают к помощи специальных методов диагностики: радиоизотопное сканирование, коронарография и т.д.
Лечебная тактика
Медикаментозное лечение назначается каждому пациенту индивидуально в зависимости от обширности некроза и тяжести клинических проявлений. Терапия начинается немедленно на этапе скорой медицинской помощи и продолжается поэтапно.
Основные принципы лечения:
- адекватное обезболивание;
- восстановление кровотока в месте тромбоза или эмболии артерии;
- профилактика повторных эпизодов;
- минимизация зоны некроза;
- длительная реабилитация.
Для снятия болевого синдрома применяется нейролептаналгезия (дроперидол и фентанил), морфин.
В целью восстановления кровотока применяется тромболитическое лечение, желательно начать в течение 6-12 часов. Противопоказанием к применению стрептокиназы служит геморрагический инсульт, кишечные кровотечения давностью менее 1 месяца, расслаивающаяся аневризма, геморрагический диатез. Препарат применяется только один раз в жизни. Альтернативными лекарственными средствами являются альтеплаза, тенектеплаза. Перед введением указанных препаратов вводят гепарин.
В качестве антиагреганта назначается аспирин с самого начала заболевания. Первую дозу пациенту необходимо разжевать. Антиагрегантное лечение применяется для профилактики увеличения тромба, образования тромбов в камерах сердца, развития тромбоза вен.
Пациентам с обширным инфарктом сердца показано назначение внутривенно раствора нитроглицерина. В первые сутки назначаются бета-блокаторы. Со второго дня назначают каптоприл, лизиноприл, эналаприл.
Для ликвидации последствий инфаркта (кардиогенного шока, аритмий, ТЭЛА, синдрома Дреслера) проводится лечение допамином, диуретиками, амиодароном, диазепамом, реопирином и т.д.
В комплексном лечении обширного инфаркта применяется восстановительная терапия – физическая и психологическая реабилитация в специализированных отделениях или санаториях.
Обширный инфаркт передней стенки
Обширный инфаркт миокарда передней стенки обычно встречается чаще, чем остальные виды инфаркта. Также у инфаркта передней стенки существует множество разновидностей. Трансмуральный инфаркт миокарда, передне-верхушечный, передне-перегородочный, переднебоковой и изолированно — боковой.
Все разновидности этого вида инфаркта миокарда объединяет общая причина это закупорка одной из коронарных артерий сердца. питающая кровью сердце. Кислородное голодание оставшегося без крови участка сердца приводит к некрозу тканей и отмиранию клеток сердца. На месте погибших клеток образуется рубец.
Крупноочаговые инфаркты передней стенки самые опасные, так как развитие некроза распространяется по всему периметру миокарда. Рубец, возникающий после подобного инфаркта, не исчезает со временем.
Очень большой процент летальных исходов наблюдается именно при диагностировании инфаркта передней стенки и его разновидностей. Количество умерших в первый год после перенесенного инфаркта передней стенки составляет 20-30 % .
Признаки обширного инфаркта передней стенки
Симптомы инфаркта передней стенки абсолютно ничем не отличаются от симптомов остальных видов этой болезни. Главным симптомом, характерным для инфаркта, является очень сильная боль в области грудной клетки, не проходящая даже в состоянии полного покоя. Болевой эффект напоминает приступ стенокардии, но в отличие от стенокардии боль и сердцебиение не уменьшается при состоянии покоя и имеет ярко выраженную отдачу в левые части тела. Больные сахарным диабетом могут перенести инфаркт без ярко выраженных болевых симптомов, но и последствия могут быть тяжелее.
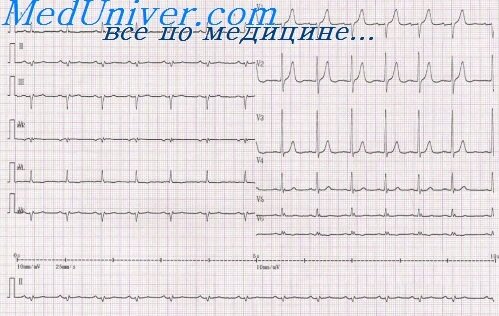
Острая стадия инфаркта передней стенки. Инфаркт миокарда задней стенки на ЭКГ
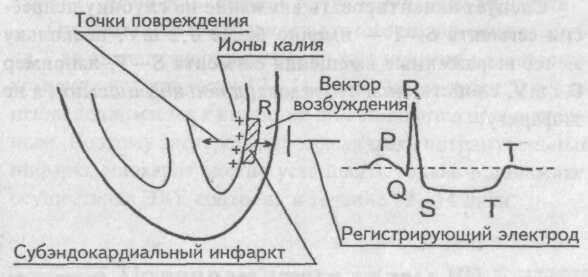
На рисунке представлена электрокардиограмма в трех стандартных отведениях и в одном грудном отведении (V2), полученная у пациента с острым инфарктом передней стенки. Главным диагностическим признаком инфаркта на электрокардиограмме является выраженный потенциал повреждения в грудном отведении V2. Если провести горизонтальную линию через J-точку (т.е. обозначить уровень нулевого потенциала), то обнаруживается мощный отрицательный потенциал повреждения во время интервала Т-Р. Это значит, что грудной электрод находится на передней грудной стенке прямо над поврежденной зоной миокарда, имеющей сильный отрицательный потенциал. Другими словами, токи повреждения, источником которых является передняя стенка желудочков, являются диагностическим признаком инфаркта передней стенки.
Анализируя потенциалы повреждения в отведениях I и III. мы обнаруживаем отрицательный потенциал повреждения в отведении I и положительный потенциал повреждения в отведении III. Это значит, что результирующий вектор повреждения имеет направление +150°, причем отрицательный конец вектора указывает на левый желудочек, а положительный — на правый желудочек. Следовательно, в этом конкретном случае источником токов повреждения является левый желудочек, а точнее — его передняя стенка. Необходимо добавить, что инфаркт передней стенки почти всегда развивается в результате тромбоза передней нисходящей ветви левой коронарной артерии.
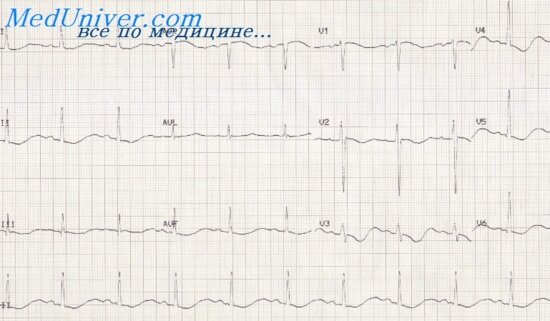
Инфаркт задней стенки. На рисунке представлена электрокардиограмма в трех стандартных отведениях и в одном грудном отведении (V2), полученная у пациента с острым инфарктом задней стенки. Главным диагностическим признаком инфаркта являются изменения электрокардиограммы в грудном отведении V2. Если провести нулевую линию через J-точку, то обнаруживается положительный потенциал повреждения во время интервала Т-Р. Это значит, что вектор повреждения направлен от задней поверхности желудочков («минус») к передней стенке грудной клетки («плюс»), где расположен грудной электрод V2.
Анализ электрокардиограммы в отведениях II и III на рисунке показывает, что потенциалы повреждения в обоих отведениях отрицательные. Векторный анализ, представленный в нижней части рисунка, позволяет установить, что направление результирующего вектора соответствует -95°, причем отрицательный конец вектора обращен вниз, а положительный — вверх.
Следовательно, инфаркт локализуется в задней стенке желудочков, как показывает грудное отведение, а точнее — в задней стенке левого желудочка в области верхушки сердца, как показывает анализ потенциалов повреждения в отведениях II и III.
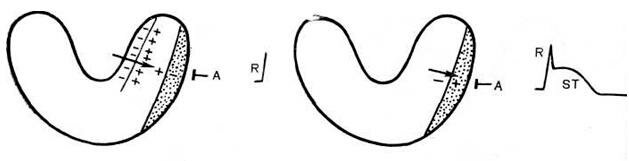
Инфаркт других отделов сердца. Подобный анализ потенциалов повреждения на электрокардиографических кривых позволяет определить наличие в сердце инфарктной зоны, а также установить, какой отдел сердца вовлечен в патологический процесс. При проведении векторного анализа необходимо помнить, что положительный конец вектора повреждения направлен в сторону здорового миокарда, а отрицательный — в сторону очага повреждения, который является источником токов повреждения.
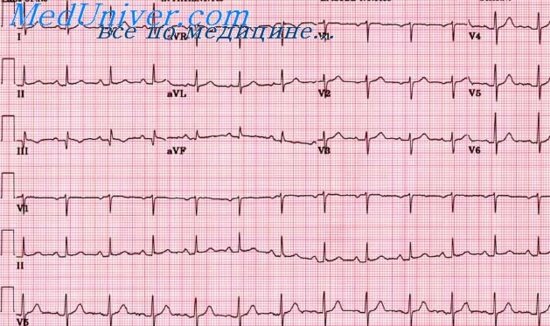
Восстановление после острого коронарного тромбоза. На рисунке представлена электрокардиограмма в грудном отведении V3, записанная у пациента с острым инфарктом задней стенки в день инфаркта, а также через 1 нед, 3 нед и, наконец, через 1 год после перенесенного инфаркта. На электрокардиограмме, записанной в день инфаркта, можно видеть выраженный потенциал повреждения (сегмент Т-Р смещен в положительную сторону относительно сегмента S-T). Однако через 1 нед потенциал повреждения заметно уменьшился, а через 3 нед исчез. После этого электрокардиограмма в течение года существенно не менялась. Это обычная картина восстановления после острого инфаркта миокарда средней тяжести. Она показывает, что развитие коллатерального коронарного кровотока оказалось достаточным для восстановления адекватного питания инфарктной зоны.
Однако у некоторых больных адекватное кровоснабжение инфарктной зоны не восстанавливается и происходит некроз сердечной мышцы. Если же некроз не произошел, потенциалы повреждения наблюдаются в сердечной мышце все время, пока длится ишемия, особенно при физической нагрузке.
Оглавление темы «Нарушения сердечного ритма»: