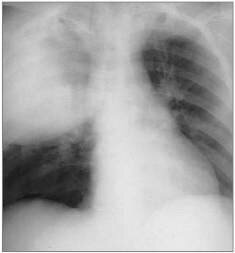
Отек легких при острой пневмонии
Лечение отека легких на фоне острой пневмонии начинается с внутривенного дробного введения строфантина (0,5 мл 0,05% раствора), преднизолона (120- 180 мг), лазикса (120-180 мг).
Введение лекарств и немедикаментозные мероприятия должны выполняться практически одновременно.
После купирования отека легких назначают антибиотики, сульфаниламидные препараты, нитрофураны и начинают лечение основного заболевания, вызвавшего отек.
Критерии купирования отека легких: уменьшение одышки до 22-26 дыханий в минуту; исчезновение пенистой мокроты; исчезновение влажных хрипов по передней поверхности легких; уменьшение цианоза; перевод больного в горизонтальное положение не вызывает удушья; стабилизация гемодинамики.
A.А. Mapтынoв
«Отек легких при острой пневмонии» и другие статьи из раздела Неотложные состояния в кардиологии
Пример послеоперационной пневмонии. Отек легких
Больной Г. 45 лет. был оперирован 20/V 1990 г. по поводу инородного тела заднего средостения. Осколок размером 1 х 1 см располагался на уровне VII грудного позвонка, ближе к левой медиастинальной плевре. Под интратрахеальным наркозом произведена торакотомия со вскрытием шестого межреберья слева. Осколок прощупывался между аортой и корнем легкого.
Его удаление представляло некоторые трудности. но было осуществлено без кровотечения и повреждения органов и сосудов средостения. В послеоперационном периоде со 2-го дня отмечалось повышение температуры, кашель с мокротой, небольшой цианоз. Температура оставалась высокой в течение 10 дней. После применения антибиотиков, ингаляций, сердечных средств она снизилась до нормы. Одновременно улучшилось самочувствие, исчез цианоз. Больной был выписан через 6 недель после операции.
По нашим данным, чаще всего пневмония развивается на стороне, противоположной месту операции. Это лишний раз подтверждает нервнорефлекторную ее природу. Так, из 11 случаев послеоперационных пневмоний в 7 они развились на противоположной стороне и только в 4 случаях на стороне операции.
Профилактика пневмоний и ателектазов легких должна состоять, помимо хорошей предоперационной подготовки (обязательна санация полости рта), щадящей методики оперирования и хорошего обезболивания, в тщательной аспирации секрета бронхов во время операции и ограничении внутривенных вливаний жидкостей во время вмешательства. При развившемся ателектазе требуется бронхоскопия и удаление слизистых пробок и сгустков крови из бронхиального дерева.
Такая бронхоаспирация в большинстве случаев приводит к весьма быстрой ликвидации всех симптомов пневмонии.
При развившейся пневмонии применяются обычные средства — антибиотики в виде внутримышечных инъекций и внутрибронхиальных введений аэрозолей, сульфаниламидные препараты, камфара, банки.
В последнее время при тяжелых формах пневмоний, возникших у больных после торакальных операций, иногда производят нижнюю трахеотомию с повторными аспирациями содержимого бронхиального дерева и дополнительным кислородным дыханием [Бьорк (Biork, 1956); М. И. Перельман, 1958]. Эта сложная комплексная методика помогает в ряде случаев ликвидировать самые тяжелые двусторонние послеоперационные пневмонии.
Комплексная методика используется и при угрожающем жизни больного отеке легкого. При этом осложнении более простым мероприятием является кислородное дыхание и назначение ганглиоплеги-ческих средств, снижающих артериальное давление (от 10 до 25 мг гексония или арфонада).
В некоторых клиниках (руководимых П. А. Куприяновым, А. Н. Бакулевым и др.) при отеке легких применяют ингаляцию спирта. В эфирницу аппарата для интратрахеального наркоза наливают 50— 100 мл 96% спирта. Вдыхание паров спирта с кислородом осуществляется с помощью универсального аппарата для наркоза в течение 10—15 минут повторно с интервалами 20 минут. При этом отмечается улучшение самочувствия больного, уменьшение цианоза, эйфория, напоминающая легкое опьянение.
Оглавление темы «Травмы средостения»:
Какие признаки воспаления легких? Первые симптомы
Воспаление легких чаще всего является инфекционным заболеванием, которое провоцируется стафилококками, пневмококками, стрептококками, легионеллами, микоплазмами, хламидиями, клебсиеллами, кишечной палочкой, анаэробными микроорганизмами, вирусами и еще целым рядом болезнетворных микроорганизмов.
Заболевание имеет довольно характерные признаки и чаще всего диагностируется успешно, что способствует его адекватному лечению.
В последнее время успехи антибактериальной терапии позволили резко снизить смертность от этого заболевания. Однако, оно по-прежнему широко распространено и характерно остротой развития и выраженностью многих проявлений начального периода болезни. Кроме того, остается вероятность серьезных осложнений после пневмонии.
Различия в клинической картине при воспалении легких привело к разделению пневмоний на крупозные и очаговые.
Симптомы и признаки крупозного воспаления легких
Для крупозной пневмонии характерны признаки: острое начало при котором температура подскакивает до 39-40 °С, и озноб с потливостью. Это происходит на фоне головной боли, заметной слабости и вялости. При выраженной гипертермии и интоксикации приводят к сильной головной боли, рвоте, оглушенности или спутанности сознания больного, могут проявиться и симптомы менингита.
Часто в стороне воспаления ощущаются грудные боли и плевральная реакция настолько сильна, что остается основной жалобой, при этом неотложная помощь крайне необходима
Отличительной особенностью плевральной боли является связь ее с дыханием и кашлем — при вдохе и кашле происходит ее резкое усиление. Вначале кашель может происходить совместно с выделением ржавой мокроты, в некоторых случаях наблюдается необильное кровохарканье. Отличительным является и вынужденное положение больного, в таких случаях он чаще лежит на стороне воспаления. Лицо при этом гиперемировано, причем зачастую характерной особенностью является появление лихорадочного румянца на щеке на стороне поражения. Наблюдается цианоз губ, раздувание ноздрей и характерная одышка до сорока дыханий в минуту, а также пузырьки на губах (herpes labialis). Обследовании грудной клетки показывает отставание пораженной стороны при дыхании, которую больной организм подсознательно щадит и не нагружает. Проявляются свои особенности и при перкуссии легких в виде укорочения перкуторного звука.
ЧСС возрастает до ста ударов в минуту, а АД несколько снижается .
Признаки и симптомы очаговой пневмонии
При очаговой пневмонии, которая не редкость для больных с хроническим воспалением верхних дыхательных путей, либо с сердечной недостаточностью эти симптомы выражены не столь ярко. Температура не превышает 38-38,5 °С, кашель сухой, хотя может и сопровождаться отделением гнойной мокроты, боли при кашле и глубоком дыхании, также возможны. Можно выявить и симптомы воспаления легочной ткани, среди которых чаще наблюдается фокус крепитирующих хрипов.
Симптомы воспаления легких которые представляют угрозу для жизни и при крупозной, и при очаговой пневмонии, определяются развитием осложнений, среди которых отек легких, септический шок, психоз. Шок и отек легких чаще встречаются при пневмонии у ослабленных пожилых больных, на фоне сопутствующей тяжелой сердечной патологии и недостаточностью кровообращения. Предвестником шока является стойкая тахикардия, свыше ста двадцати ударов в минуту и при слабом наполнении пульса. При шоке состояние больного заметно ухудшается, заметна резкая слабость, снижение температуры. Кожа становится сероватой, черты лица заостряются, заметно усиление цианоза, рост одышки, учащение и ослабление пульса и падение АД ниже 90/60 мм рт. ст. Мочеотделение прекращается. В сочетании острой сосудистой недостаточности и сердечной слабости, состояние считается весьма тревожным, ведущим к отеку легких.
Рекомендуем посетить раздел сайта "Диеты " и подобрать диету по своему вкусу, либо поделиться своим опытом похудения на форуме "Как похудеть, диеты, питание.