Каталог статей
 Гипертрофическая кардиомиопатия представляет собой генетическое заболевание, которое характеризуется значительным утолщением стенок желудочков сердца. Гипертрофия обычно имеет ассиметричный характер, затрагивает преимущественно межжелудочковую перегородку (отсюда альтернативное название «ассиметричная перегородочная гипертрофия»), и часто сопровождается субаортальной обструкцией кровотока (что обусловило еще одно название «идиопатический гипертрофический субаортальный стеноз»).
Гипертрофическая кардиомиопатия представляет собой генетическое заболевание, которое характеризуется значительным утолщением стенок желудочков сердца. Гипертрофия обычно имеет ассиметричный характер, затрагивает преимущественно межжелудочковую перегородку (отсюда альтернативное название «ассиметричная перегородочная гипертрофия»), и часто сопровождается субаортальной обструкцией кровотока (что обусловило еще одно название «идиопатический гипертрофический субаортальный стеноз»).
В отдельных сериях описанных случаев риск внезапной смерти лиц с таким нарушением был высокий и составлял от 2 до 4% в год, однако последние данные показывают, что уровень смертности может быть значительно ниже.
Причины внезапной смерти при гипертрофической кардиомиопатии неясны, однако, вероятнее всего, это ишемические изменения, обусловленные неадекватным венечным кровоснабжением увеличенного, утратившего эластичность миокарда, особенно в период повышения метаболических потребностей. Большинство лиц с этим заболеванием, смерть которых наступила внезапно, не занимались интенсивной двигательной активностью в момент смерти, однако, по всей видимости, физиологическая нагрузка, обусловленная двигательной активностью, может повышать вероятность внезапной смерти.
Из 78 пациентов зрелого возраста, описанных в работе Marol et al. ‘Sudden deathin hypertrophic cardiomyopathy: a profile of 78 patients’. у 37% смерть наступила в состоянии покоя или во время сна; у 24% — при небольшой физической нагрузке (посещение магазина) и у 29% — во время интенсивной двигательной активности, например, бега или ходьбы. Учитывая этот факт, пациентам с гипертрофической кардиомиопатией в качестве меры снижения риска внезапной смерти рекомендовано избегать занятий спортом с участием в соревнованиях.
К сожалению, выявление этого заболевания в процессе предварительного обследования часто связано с определенными трудностями. Результатом этого является то, что не установленная гипертрофическая кардиомиопатия является основной наиболее распространенной причиной внезапной смерти юных спортсменов во время занятий спортом. Ключ к разгадке может дать анализ историй болезни, поскольку информация членов семьи о наличии такого заболевания может быть получена примерно в 20% случаев, и по крайней мере половина лиц с гипертрофической кардиомиопатией жалуется на боли в груди, обморочные состояния или повышенную утомляемое при физической нагрузке.
Результаты медицинского осмотра часто имеют положительный характер. Шумы в сердце прослушиваются только в случае субаортальной обструкции или ассоциированной недостаточности митрального клапана. Интенсивность шума может возрастать в вертикальном положении либо при выполнении теста Вальсальвы, однако эти признаки далеко не всегда очевидны.
У пациентов с гипертрофической кардиомиопатией практически всегда выявляются нарушения ЭКГ, которые свидетельствуют о гипертрофии левого желудочка, глубокий зубец Q или ишемические изменения сегмента ST. Эхокардиограмма позволяет поставить окончательный диагноз, обнаруживая увеличение толщины межжелудочковой перегородки, которая часто превышает 18 мм, в сочетании с нарушением функции митрального клапана в систоле, а также субаортальной обструкцией.
Поскольку анализ данных медицинского анамнеза и медицинское обследование часто не позволяют выявить спортсменов с этим заболеванием, оправданным является обязательное использование эхокардиографии для скрининга лиц из группы повышенного риска. Однако применение этого метода в качестве стандартной процедуры проверки осложняется проблемой выявления множества ложных положительных результатов (то есть, в случае небольшого утолщения стенок сердца при нормальном левом желудочке).
Интерпретация граничных высоких значений толщины межжелудочковой перегородки на эхокардиограмме (12—15 мм) у подростка без каких-либо других симптомов или заболеваний и отсутствие подобных нарушений в анамнезе семьи представляет собой сложную задачу. Возможно, у данного спортсмена наблюдается гипертрофическая кардиомиопатия в начальной стадии, сопряженная с риском внезапной смерти, что свидетельствует о необходимости ограничения занятий спортом? Либо это нормальный анатомический вариант, который, возможно, обусловлен изменениями сердца под влиянием спортивной тренировки («сердце спортсмена»), и в этом случае не требуется никаких ограничений?
Американские ученые предложили несколько критериев, которые могут быть полезными при осуществлении такого разграничения. Диагноз гипертрофированной кардиомиопатии можно предполагать, если:
- толщина межжелудочковой перегородки превышает 18 мм;
- левое сердце имеет небольшие диастолические размеры;
- после периода детренировки гипертрофия межжелудочковой перегородки не исчезает;
- на эхокардиограммах членов семьи выявляются признаки гипертрофии левого желудочка;
- допплеровская эхокардиография выявляет нарушения диастолического наполнения желудочков (увеличение высоты зубца А, свидетельствующее о снижении эластичности стенок желудочков).
Еще материалы на тему » Внезапная смерть при сердечно-сосудистых заболеваниях «:
Гипертрофическая кардиомиопатия. Симптоматика, клиническая картина, лечение, профилактика.
Кардиомиопатия — общее название заболеваний, сопровождающихся структурными изменениями сердечной мышцы, которые могут привести к развитию сердечной недостаточности. Согласно Международной классификации болезней (ВОЗ, Женева, 1995), эта патология сердца именуется: «Кардиомиопатия с вторичным вовлечением миокарда в условиях воздействия физических и стрессовых нагрузок» (цитируется по Гавриловой Е.А. 2007).
Гипертрофическая кардиомиопатия (ГКМП) – заболевание миокарда, характеризующееся гипертрофией левого желудочка сердца без его дилатации. Это одна из наиболее часто встречающихся патологий сердца у спортсменов (в возрасте до 35 лет), внезапно умерших во время тяжелой физической нагрузки или вскоре после неё (Л. Лили, 2003).
Более чем в половине случаев заболевание носит наследственный характер и существует 50%-я вероятность наследования заболевания каждым ребёнком. Генетическое исследование позволяет выявлять это заболевание в условиях полного отсутствия каких-либо симптомов, ещё до появления изменентий на электрокардиограмме и эхокардиограмме.
Генные аномалии проявляются нарушением синтеза структурных белков кардиомиоцитов (миозина, актина и тропонина). Особенно часто встречается мутация гена, кодирующего синтез бета-миозина (Цит. по О.В. Эдейр, 2008). Следует отметить, что в условиях даже самой минимальной гипертрофии миокарда, именно наличие мутации тропонина-Т обеспечивает самый большой риск внезапной кардиальной смерти.
Члены семьи больного ГКМП, в обязательном порядке, должны быть обследованы на наличие этого заболевания. Необходимо учитывать, что многие носители мутантного гена, как дети, так и взрослые, не имеют клинических проявлений болезни.
Ежегодная смертность среди взрослых больных ГКМП, не являющихся спортсменами, составляет не более 3%. У 10-15 % больных заболевание сопровождается дилатацией левого желудочка, диастолической дисфункцией и левожелудочковой недостаточностью.
Распространенность ГКМП в этой категории людей — 2 больных на 1000 человек населения. Совершенствование методов диагностики в последнее десятилетие позволяет чаще выявлять это заболевание. Но, подавляющее большинство лиц с ГКМП не чувствуют себя больными и потому не обращаются к врачам. Лишь 7 – 8 %, из числа людей имеющих эту патологию, нуждаются в помощи кардиологов и потому оказываются в их поле зрения.
Морфологические особенности ГКМП. заболевание характеризуется асимметричной (иногда симметричной) гипертрофией межжелудочковой перегородки, гипертрофией левого (иногда и правого) желудочка сердца. В 90% случаев имеет место асимметричная гипертрофия межжелудочковой перегородки. Гипертрофированной может быть вся перегородка, или верхняя её треть, или две трети перегородки.
Распространена также среднежелудочковая и верхушечная гипертрофия, встречается и гипертрофия левого предсердия. Толщина сердечной мышцы у больных равна или превышает 15 мм — у мужчин, 13 мм — у женщин и подростков. В некоторых случаях толщина мышцы достигает 60 мм.
Кардиомиоциты гипертрофированы, расположены хаотично, относительно друг друга, между ними отмечаются аномальные межклеточные соединения. Изменена архитектоника мышечных пучков и миофибрилл, наблюдаются аномалии межклеточных соединений. Эти изменения затрагивают более 5 % миокарда, что специфично только для ГКМП. При других врожденных и приобретенных заболеваниях сердца дезорганизация затрагивает не более 1 % миокарда.
Наблюдаются также интерстициальный фиброз и (в 80% случаев) уменьшение внутреннего диаметра (обструкция) мелких коронарных сосудов. Нарушена структура актина, миозина и тропонина в саркомерах, что может стать причиной систолической и диастолической дисфункции.
Дезориентация кардиомиоцитов, сопутствующий фиброз миокарда приводят к ригидности стенок желудочка и являются ещё одним фактором возникновения диастолической дисфункции и фактором снижения сердечного выброса. Его уменьшению способствуют сопутствующая среднежелудочковая, субаортальная обструкция и обструкция выносящего тракта левого желудочка сердца.
Существует и необструктивная форма ГКМП, но обструктивная форма ГКМП характерна значительно большей тяжестью течения и пессимистическим прогнозом заболевания.
Заболеванию часто сопутствуют пролапс митрального клапана, вегетативная дисфункция и астения, различные аритмии, в частности синдром Вольфа-Паркинсона-Уайта.
Этиопатогенез гипертрофической кардиомиопати и. Как указывалось выше, в 50 % случаев это генетически обусловленное заболевание, но существует и его спорадическая форма. Причинами спорадической формы гипертрофической кардиомиопатии являются чрезмерные физические нагрузки, отягощаемые их монотонностью и монотонностью всего образа жизни спортсмена. Чрезмерность физических нагрузок может быть связана с участием спортсменов в тренировках (и соревнованиях) в болезненном состоянии (ангина, ОРВИ и др.) или в состоянии травматической болезни.
По нашему мнению, существенную роль в возникновении и развитии этого заболевания могут играть клеточные токсины (цитотоксины), образующиеся при разложении белков клеток, погибающих при спортивной травме. Косвенным доказательством справедливости нашей гипотезы является обнаружение значительной диастолической и систолической дисфункции у лиц, перенесших операционную травму (Оливер Н. Легра Р. Роджес Дж. Бертон С. Вейсланд Т. 2007). Согласно данным исследований названных специалистов диастолический и систолический объем крови, после проведенной хирургической операции, снижался у пациентов, соответственно, на 14 и 22%.
Характерно, что гипертрофическая кардиомиопатия особенно часто встречается (и является главной причиной внезапной сердечной смерти спортсменов) в тех видах спорта, где особенно часты травмы – в футболе, хоккее, баскетболе, единоборствах.
Способствующими факторами могут быть употребление алкоголя, наркотиков, курение, гиповитаминоз, чрезмерная инсоляция и другие избыточные стрессоры.
Чрезмерные физические нагрузки у спортсменов часто сочетаются с психоэмоциональными потрясениями, как острого, так и хронического характера. Вероятно, с этим связано наличие симптоматики сопутствующего астенического синдрома у 50 % больных ГКМП, преимущественно у молодых людей.
Заболевание (ГКМП) особенно часто возникает у спортсменов на «подготовительном этапе», когда идёт подготовка к спортивному сезону или к самому ответственному соревнованию года (Олимпийские Игры, чемпионат Мира и др.) Физические нагрузки в это время особенно велики и существует множество факторов, способствующих трансформации обычных тренировочных нагрузок в «чрезмерный физический стрессор». Кроме того, чувство огромной ответственности за исход подготовки, за результат, как у самих спортсменов, так и у тренеров, спортивных администраторов, создают условия для формирования состояния чрезмерного психоэмоционального стресса.
По нашему мнению спорадическую форму гипертрофической кардиомиопатии следует отнести к категории профессиональных заболеваний спортсменов, возникающих на фоне чрезмерного (острого или хронического) стрессорного воздействия, каким являются чрезмерные тренировочные и соревновательные нагрузки или интенсивные нагрузки в период заболевания (ангина, аденовирусные инфекции, острое респираторное заболевание и др.).
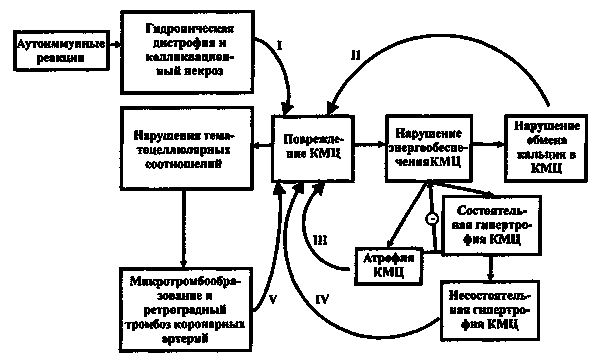
Заболевание провоцируют также сопутствующая хроническая патология желудочно-кишечного тракта, вегетативная дисфункция, приобретенные или генетически обусловленные дефекты митохондриальных ферментов, вызывающие митохондриальную дисфункцию, биоэнергетическую гипоксию и гиперпродукцию свободных радикалов. Избыточные свободные радикалы, в свою очередь, повреждают или разрушают митохондрии, что ведет к недостаточности энергообеспечения кардиомиоцитов, нарушению пластических процессов, к диастолической и систолической дисфункции миокарда.
Определяемый высокий титр антител к миокарду говорит об аутоиммунном его поражении и возможности проявлений «антифосфолипидного синдрома» у некоторой части больных.
Гемодинамически несущественные аномалии митрального клапана, другие «малые аномалии» сердца, связанные с его соединительнотканной дисплазией, не проявлявшиеся клинически и не выявленные на этапе набора, могут проявиться позднее. Возрастающие физические нагрузки для таких спортсменов, со временем, могут оказываться чрезмерными и становиться причиной дизадаптации, ведущей к возникновению патологической компенсаторной гипертрофии сердечной мышцы.
— Клиническая картина ГКМП. Своевременно выявить это заболевание у спортсменов бывает нелегко, так как, в большинстве случаев, больной не предъявляет никаких жалоб, демонстрирует высокие спортивные результаты и сохраняет высокую работоспособность. Наличие заболевания в подобных случаях обнаруживается лишь при инструментальном исследовании (плановом или случайном). Частота бессимптомного течения болезни достигает 50 %.
Первые клинические или инструментальные проявления гипертрофической кардиомиопатии могут обнаруживаться в период полового созревания или сразу после его завершения (Шапошник И.И. Богданов Д.В. 2008).
Часто внезапная кардиальная смерть, связанная с фибрилляцией желудочков, оказывается первым симптомом ГКМП, в условиях полного отсутствия каких-либо предвестников.
В других случаях имеют место некоторые предвестники возможной трагедии:
— случаи ГКМП в семье,
— случаи внезапной кардиальной смерти в семье,
— обмороки и предобморочные состояния в анамнезе,
— толщина стенок левого желудочка равна 15 мм, и более,
(для мужчин) и 13 мм, и более – для подростков и женщин,
— обструкция выносящего тракта левого желудочка,
— пароксизмы желудочковой тахикардии, зарегистрированные
при суточном мониторировании ЭКГ,
— фибрилляция предсердий,
— мутация гена, кодирующего тропонин-Т,
— снижение артериального давления при нагрузке
(коллаптоидная реакция),
— имевший место ранее случай внезапной кардиальной смерти,
— снижение толерантности к физической нагрузке, проявляющееся
диастолической дисфункцией,
— занятия спортом и возраст менее 35 лет на момент
установления диагноза.
В клиническом течении болезни преобладают нарушения ритма сердечных сокращений, при которых могут возникать фибрилляция предсердий и смертельно опасные трепетания и фибрилляции желудочков сердца или прекращение сердцебиений (асистолия).
Сердечная недостаточность, при гипертрофической кардиомиопатии, развивается вследствие нарушения диастолического расслабления сердечной мышцы и нарушения заполнения желудочка кровью (диастолическая дисфункция). Ухудшение расслабления миокарда левого желудочка ведет к уменьшению его наполнения кровью и повышению диастолического давления.
Наблюдающееся иногда аномальное движение передней створки митрального клапана нарушает его закрытие и, у 50% больных, ведёт к его недостаточности и формированию пролапса этого клапана. У взрослых заболевание сопровождается симптоматикой вегетативной дисфункции:
— ортостатическое головокружение,
— обмороки или предобморочные состояния (на фоне физической
нагрузки, как проявление синдрома малого выброса),
— аритмия и нарушения проводимости,
— приступы стенокардии, кардиалгия,
— одышка, мелькание «мушек» перед глазами,
— симптоматика астении.
Регистрация фибрилляции предсердий ухудшает прогноз и может быть отнесена к категории предвестников ВКС. Приступы фибрилляции предсердий могут провоцировать резкое ухудшение состояния больных ГКМП в форме обморока или отека легких.
При выслушивании сердца обнаруживается 4 тон сердца, грубый систолический шум, как симптом сопутствующего пролапса митрального клапана и регургитации. При пальпации выявляется раздвоение верхушечного толчка. Пульс – толчкообразный.
У больных может быть симптоматика сопутствующего синдрома Вольфа-Паркинсона-Уайта, вестибулярные расстройства, одышка.
На ЭКГ регистрируются: фибрилляция предсердий, экстрасистолия, синусовая тахикардия, предсердно-желудочковая блокада, снижение вариабильности сердечного ритма, ЭКГ-признаки гипертрофии миокарда (деформация зубца Т и др. признаки ишемии миокарда, связанные с
«болезнью малых коронарных сосудов»).
Решающую информацию о характере гипертрофии миокарда даёт ультразвуковое исследование седечно-сосудистой системы (эхокардиография, допплерография, цветное допплеровское сканирование). Эти методы, дополняя друг друга, позволяют определить параметры гипертрофии, степень пролапса митрального клапана и уровень регургитации, выявить обструкцию выносящего тракта и гипертрофию левого желудочка, межжелудочковой перегородки, наличие диастолической
дисфункции левого желудочка, клапанов. По эхокардиограмме возможна оценка состояния перикарда, аорты, легочной и коронарных артерий, выносящего тракта правого желудочка сердца.
Ультразвуковая допплерография обеспечивает прямое измерение скорости и направления потока крови. Цветное доплеровское сканирование позволяет получить двухмерное изображение кровотока в реальном режиме времени. Этим методом определяется ударный объём левого и правого желудочков сердца, оценивается их систолическая, диастолическая функция и функция клапанного аппарата, интенсивность регургитации.
Диастолическая дисфункция является решающим признаком патологической гипертрофии левого желудочка и не встречается при физиологической гипертрофии.
Окончательное доказательство наличия или отсутствия заболевания может быть обнаружено ещё на доклиническом этапе. Это результаты генетического анализа и результаты семейного анамнеза (случаи внезапной кардиальной смерти в семье).
НОРМАТИВЫ ЭхоКГ ПОКАЗАТЕЛЕЙ
————————————————————————————————-
Структура Параметр Диапазон нормы
Гипертрофическая кардиомиопатия
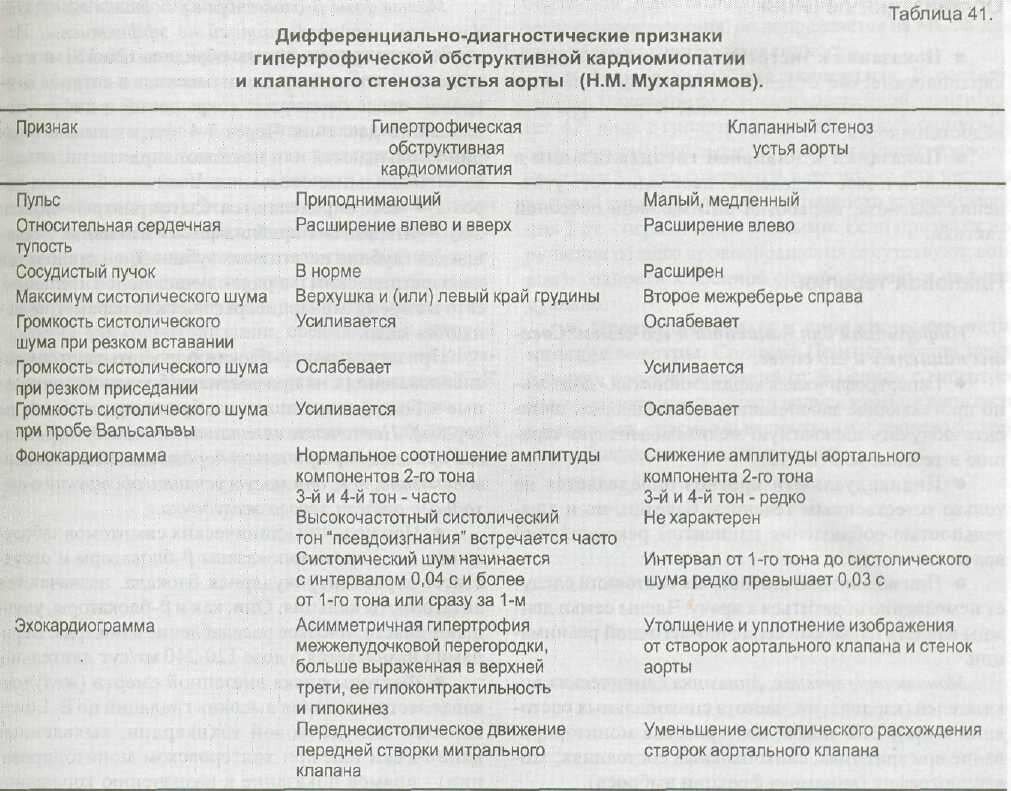
В специальной литературе гипертрофической кардиомиопатии (ГКМП) иногда уделяют особое внимание, поскольку это одна из наиболее часто встречающихся патологий сердца у спортсменов молодого возраста, внезапно умерших во время тяжелой физической нагрузки. Для ГКМП характерна выраженная гипертрофия ЛЖ, не связанная с постоянной перегрузкой ЛЖ давлением (например, вследствие артериальной гипер-тензии или аортального стеноза). Другие термины, применяемые для обозначения этого заболевания: гипертрофическая обструктивная кардио-миопатия (ГОКМ) и идиопатический гипертрофический субаортальный стеноз (ИГСС). При ГКМП сократимость ЛЖ усилена, однако вследствие гипертрофии и увеличения жесткости стенок нарушено диастоличе-ское расслабление и повышено диастолическое давление.
Этиология
Гипертрофическая кардиомиопатия может быть наследственной или развиваться спорадически. Полагают, что ГКМП наследуется по ауто-сомно-доминантному типу с различной пенетрантностью. Семейная (наследственная) форма ГКМП является гетерогенной, известны не менее 5 генов, мутации которых могут приводить к развитию этого заболевания. Выделены белки, кодируемые тремя из этих генов: тяжелая р-цепь миозина (р-МНС), сердечный тропин Т и а-тропомиозин. По существующим оценкам, мутации в локусах, кодирующих эти саркомерные белки, обусловливают до 70% случаев семейной ГКМП.
Патофизиология и течение семейной ГКМП могут варьировать в широких пределах, причем это зависит в большей степени от особенностей мутации, а не от того, в каком из 5 известных генов она произошла. Так, клиническое течение заболевания при мутациях генов р-МНС и тропо-нина Т практически не различается. Напротив, две разные мутации гена р-МНС могут сопровождаться развитием ГКМП различной степени выраженности, сопряженной с разной летальностью.
По данным клинических исследований, прогноз у больных с семейной ГКМП также в значительной степени зависит от характера мутации. Например, мутации гена р-МНС, при которых нарушается аминокислотный состав кодируемого белка, обусловливают более высокую летальность, чем мутации, не приводящие к изменению аминокислотного состава.
Патологическая анатомия
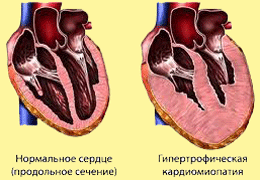
Хотя при ГКМП может наблюдаться гипертрофия любых отделов желудочков, чаще всего (90% случаев) выявляют асимметричную гипертрофию межжелудочковой перегородки (рис. 10.4). У некоторых больных отмечается равномерная концентрическая гипертрофия левого и правого желудочков, локальная гипертрофия средних отделов или верхушки ЛЖ.
Гистологические изменения при ГКМП существенно отличаются от изменений при гипертрофии желудочков вследствие артериальной гипертензии, которая характеризуется равномерным утолщением и упорядоченным расположением миофибрилл. При ГКМП взаимное расположение миофибрилл нарушено (рис. 10.5): короткие, гипертрофированные миофибриллы расположены беспорядочно и окружены рыхлой соединительной тканью. Полагают, что дезориентация миофибрилл может быть одной из причин нарушения диастолического расслабления и возникновения аритмий, типичных для больных этой категории.
Патофизиология
Основной патофизиологический признак ГКМП — выраженное снижение расслабления и эластичности Л Ж, а также уменьшение наполнения ЛЖ, вследствие выраженной гипертрофии миокарда (рис. 10.6). Кроме того, у больных с асимметричной гипертрофией верхних отделов межжелудочковой перегородки иногда наблюдаются нарушения, обусловленные преходящей обструкцией выносящего тракта ЛЖ во время систолы. Полагают, что возникновение обструкции обусловлено выбуханием гипертрофированной межжелудочковой перегородки в сторону выносящего тракта ЛЖ и патологическим движением передней створки митрального клапана в ту же сторону (рис. 10.7). Механизм этого явления объясняется следующим: 1) во время систолы скорость движения крови вдоль верхних отделов межжелудочковой перегородки увеличивается вследствие сужения выносящего тракта ЛЖ (из-за гипертрофии межжелудочковой перегородки); 2) при увеличении скорости кровотока создается градиент давления между полостью и выносящим трактом ЛЖ, который притягивает переднюю створку митрального клапана к межжелудочковой перегородке; 3) передняя створка митрального клапана приближается к гипертрофированной межжелудочковой перегородке, на время перекрывая поступление крови в аорту.
На практике целесообразно различать две патофизиологические формы ГКМП: обструктивную и необструктивную.
Рис. 10.6. Патофизиология гипертрофической кардиомиопатии. Нарушение структуры и гипертрофия кардиомиоцитов могут провоцировать возникновение желудочковых аритмий (которые нередко приводят к внезапным обморокам или смерти больного), а также являются причиной нарушения функции расслабления ЛЖ (что сопровождается повышением давления наполнения ЛЖ и развитием одышки). Динамическая обструкция выносящего тракта ЛЖ часто сочетается с митральной недостаточностью, что приводит к усилению одышки. Физическая нагрузка может способствовать возникновению синкопального состояния вследствие недостаточного прироста СВ. При гипертрофии ЛЖ и обструкции выносящего тракта увеличивается потребность миокарда в кислороде (MVO2), что может провоцировать приступы стенокардии. ГЛЖ — гипертрофия левого желудочка; КДДЛЖ — конечно-диа-столическое давление ЛЖ; СВ — сердечный выброс