Изменения со стороны сердечно-сосудистой системы
Физиологические приспособительные изменения в организме беременной оказывают существенное влияние на ее сердечно-сосудистую систему, которая функционирует с возрастающей нагрузкой.
Повышение нагрузки на сердечно-сосудистую систему обусловлено: формированием нового маточно-плацентарного сосудистого русла, увеличением объема циркулирующей крови, возрастанием общей массы тела и повышением внутрибрюшного давления. Происходящие во время беременности изменения в сердечно-сосудистой системе направлены на обеспечение жизнедеятельности организма беременной, а также доставки к плоду в достаточном количестве кислорода и питательных веществ и удаление продуктов его метаболизма.
Увеличение объема циркулирующей крови отмечается с I триместра беременности, достигая максимальных значений к 36 неделям. С увеличением объема циркулирующей крови сердечный выброс повышается в среднем на 30-40 % от исходной величины выброса до беременности. Увеличение этого показателя отмечается уже с 8 недели беременности. Минутный объем сердца возрастает с началом беременности, достигая максимума к 28-32 неделям, и составляет 6-7 л/мин. В этот же период существенно возрастает венозный возврат крови к сердцу, и усиливаются сокращения его правых отделов.
В ответ на повышенную нагрузку увеличивается масса сердца и его размеры и изменяется его положение. Сердце несколько расширяется за счет гипертрофии миокарда. Расширение в области правого предсердно-желудочкового клапана может вызывать незначительный обратный заброс крови через клапан с появлением систолического шума. Смещение диафрагмы увеличенной маткой сдвигает сердце влево и кпереди таким образом, что верхушечный толчок перемещается кнаружи и вверх. Несмотря на повышенную нагрузку на сердце во время беременности, у здоровых женщин не происходит нарушения ритма сердца. У беременной с заболеваниями сердца и его низкими функциональными резервами повышенная активность может спровоцировать сердечную недостаточность.
Артериальное давление во время нормальной беременности не повышается. С 9 недель беременности артериальное давление снижается на 8-15 мм рт. ст. сохраняясь на этом уровне до середины беременности. Такое снижение артериального давления обусловлено снижением периферического сосудистого сопротивления, образованием маточного круга кровообращения с низким сопротивлением, а также сосудорасширяющим действием эстрогенов и прогестерона.
Во время беременности отмечается увеличение частоты сердцебиений. достигая максимума в третьем триместре беременности и превышая исходные величины на 15-20 уд в минуту. При этом в норме частота пульса может составлять 80-90 уд в минуту.
Центральное венозное давление не меняется. Особенно высокое венозное давление отмечается в бедренной вене у лежащей на спине пациентки (сдавление маткой нижней полой вены). Поэтому нередко во время беременности возникает варикозное расширение вен малого таза, наружных половых органов и нижних конечностей. Растяжение вен во время беременности может достигать 150 % от исходного уровня. Венозные концы капилляров расширяются, снижая тем самым интенсивность тока крови.
Начиная с середины беременности, в положении лежа на спине, увеличенная в размерах матка может сдавливать нижнюю полую вену и аорту. Сужение просвета нижней полой вены уменьшает венозный возврат крови к сердцу, что приводит к снижению сердечного выброса до 25 % от исходного. При этом артериальное давление быстро снижается. Кожные покровы становятся бледными с цианотичным оттенком. Отмечается нитевидный пульс. Первой помощью в этой ситуации является изменение положения тела пациентки, которую следует повернуть на правый или левый бок. После этого состояние быстро улучшается, артериальное давление и пульс нормализуются. Если этого не сделать, может наступить смерть плода, а также выраженное ухудшение состояния беременной.
Во время беременности активизируется ренин-ангиотензиновая система. В циркулирующей крови возрастает содержание ангиотензина II, который способствует задержке натрия и воды в организме, увеличивает объем циркулирующей крови и оказывает вазоконстрикторное действие. Поэтому даже здоровым беременным женщинам следует ограничивать потребление соли и сохранять умеренный водный режим.
Изменения со стороны крови
Среди многочисленных изменений, происходящих со стороны крови во время беременности, следует отметить увеличение объема циркулирующей крови. которое начинается с 10 недель беременности, постоянно нарастает и достигает своего пика в 36 недель, составляя 25-50 % от исходного уровня. Наибольшее увеличение объема циркулирующей крови сопровождается процессом роста плаценты в I и во II триместрах. Увеличение объема циркулирующей крови связано с возрастанием объема маточно-плацентарного круга кровообращения, увеличением массы молочных желез и объема венозного русла.
Прирост объема циркулирующей крови происходит в основном за счет увеличения объема циркулирующей плазмы и в меньшей степени за счет объема и количества эритроцитов. Так, объем плазмы возрастает на 35-50 % в сравнении с исходным уровнем, а количество эритроцитов только на 12-15 %. Вследствие этого в 26-32 недели отмечается относительное снижение количества эритроцитов и содержания гемоглобина, несмотря на их абсолютное увеличение. При этом развивается так называемая «физиологическая анемия», которая характеризуется снижением гематокритного числа до 30 % и снижением уровня гемоглобина. Уменьшение содержания гемоглобина до 110 г/л является нижней границей нормы для беременных.
Количество лейкоцитов во время беременности увеличивается в основном за счет возрастания количества нейтрофилов.
Во время беременности в свертывающей системе крови происходят приспособительные изменения, которые, с одной стороны, направленные на создание условий для быстрой остановки кровотечения, а с другой — на оптимальное обеспечение маточно-плацентарного и плодово-плацентарного кровотока. Происходит повышение активности факторов свертывания крови, особенно фибриногена. Отмечается снижение активности фибринолиза.
Тромбоциты играют важную роль в системе свертывания крови. Значительного изменения их количества при нормальном течении беременности не происходит. В процессе нормального течения беременности, начиная с 12-13 недель отмечается повышение уровня ряда факторов свертывания крови и увеличение уровня фибриногена в плазме. Снижается активность веществ, замедляющих свертывание крови, к которым относятся антитромбин III и протеин С.
Фибринолитическая активность плазмы снижается и становится наименее выраженной в родах.
Изменения обмена веществ
Во время беременности происходит активация всех обменных процессов для обеспечения возрастающих потребностей плода, плаценты, матки, а также метаболизма в организме матери. В процессе развития беременности происходит интенсификация белкового обмена и накопление белковых субстанций для обеспечения растущего плода и жизнедеятельности организма матери пластическим материалом. Активируется обмен жиров. о чем свидетельствует повышение уровня липидов в сыворотке крови. Изменяется и метаболизм углеводов. Происходит накопление гликогена в печени, мышцах, матке и плаценте. Метаболические потребности плода покрываются усиленным потреблением глюкозы. В ответ на это увеличивается секреция инсулина. Начиная с 15 недель беременности уровень глюкозы у беременных после ночного голодания значительно ниже, чем у небеременных женщин. Оптимальным для беременных является уровень глюкозы 4,4-5,5 ммоль/л. У беременных гипогликемия определяется, когда содержание глюкозы в крови уже ниже 3,3 ммоль/л.
Определенные изменения происходят и с минеральным обменом. В организме беременной происходит задержка солей кальция и фосфора, которые, поступая к плоду, расходуются на построение его скелета. Концентрация железа в сыворотке крови беременной по мере развития беременности снижается, составляя 21 мкмоль/л в I триместре, 14,6 мкмоль/л во II триместре и 10,6 мкмоль/л в III триместре. Снижение концентрации железа обусловлено рядом причин: увеличением объема циркулирующей плазмы, возрастающим общим объемом эритроцитов, переходом железа к плоду для синтеза фетального гемоглобина. В организме матери происходит также задержка калия, натрия, магния, меди. Все эти элементы принимают активное участие в обмене веществ.
При физиологическом течении беременности характерным является задержка жидкости в организме. Изменения водного обмена характеризуются повышением онкотического и осмотического давления в тканях, что обусловлено задержкой альбуминов и натрия. Создаются условия для накопления жидкости в тканях. При этом несколько увеличивается объем внутриклеточной жидкости, и, в основном, возрастает объем внеклеточной жидкости.
Для обеспечения нормального течения беременности увеличивается потребность в витаминах. которые необходимы для обеспечения обменных процессов в организме матери и плода. Витамин Е принимает участие в правильном развитии беременности. Интенсивность потребления железа для синтеза гемоглобина обеспечивается достаточным количеством витаминов С, В1, В2, В12, РР и фолиевой кислоты. Витамины не синтезируются в организме и поступают только извне с продуктами питания.
Определенные изменения наблюдаются со стороны кислотно-основного состояния. что проявляется в виде физиологического метаболического ацидоза и дыхательного алкалоза .
Запись на прием к специалистам по телефону: +7(495) 921-3797 — единая справочная (клиники на Красной Пресне и Щукинской). Вы можете также записаться к врачу на сайте, мы Вам перезвоним!
Уровень сахара в крови – норма, измерение, пониженный или повышенный сахар в крови, методы регуляции
Что такое уровень сахара в крови?
Прежде всего следует отметить, что правильнее было бы говорить «уровень глюкозы в крови», поскольку понятие «сахар» включает целую группу веществ, а определяют в крови именно глюкозу . Однако термин «уровень сахара в крови» настолько прижился, что употребляется как в разговорной речи, так и в медицинской литературе.
Уровень сахара в крови (уровень глюкозы в крови) – одна из важнейших биологических констант, свидетельствующих о постоянстве внутренней среды организма.
Данный показатель, в первую очередь, отражает состояние углеводного обмена. Глюкоза является своего рода топливом (энергетическим материалом) для клеток всех органов и тканей.
Она поступает в организм человека в основном в составе сложных углеводов, которые впоследствии расщепляются в пищеварительном тракте, и поступают в кровь. Таким образом, уровень сахара в крови может нарушаться при различных заболеваниях желудочно-кишечного тракта, при которых снижается всасывание глюкозы в кровь.
Поступившая из желудочно-кишечного тракта глюкоза лишь частично используется клетками организма, большая же ее часть откладывается в виде гликогена в печени .
Затем, в случае необходимости (повышенные физические или эмоциональные нагрузки, недостаток поступления глюкозы из желудочно-кишечного тракта), гликоген расщепляется, и глюкоза поступает в кровь.
Таким образом, печень является депо глюкозы в организме, так что при ее тяжелых заболеваниях также возможны нарушения уровня сахара в крови.
Следует отметить, что поступление глюкозы из капиллярного русла внутрь клетки – достаточно сложный процесс, который при некоторых заболеваниях может нарушаться. Это еще одна причина патологического изменения уровня сахара в крови.
Выход глюкозы из депо в печени (гликогенолиз), синтез глюкозы в организме (глюконеогенез) и усвоение ее клетками контролируется сложной нейроэндокринной системой регуляции, в которой принимают непосредственное участие гипоталамо-гипофизарная система (основной центр нейроэндокринной регуляции организма), поджелудочная железа и надпочечники. Патология этих органов часто становится причиной нарушения уровня сахара в крови.
Как регулируется допустимый уровень сахара в крови?
Основным гормоном. регулирующим допустимый уровень сахара в крови, является гормон поджелудочной железы – инсулин. При повышении концентрации глюкозы в крови повышается секреция этого гормона. Это происходит как непосредственно в результате стимулирующего влияния глюкозы на рецепторы клеток поджелудочной железы, так и опосредовано, путем активации парасимпатической нервной системы через глюкозочувствительные рецепторы в гипоталамусе .
Инсулин способствует потреблению глюкозы клетками организма, и стимулирует синтез из неё гликогена в печени – таким образом уровень сахара в крови снижается.
Главным антагонист инсулина – другой гормон поджелудочной железы – глюкагон. При понижении уровня сахара в крови происходит его повышенная секреция. Глюкагон усиливает распад гликогена в печени, способствуя выходу глюкозы из депо. Такое же действие оказывает гормон мозгового вещества надпочечников – адреналин .
Повышению уровня глюкозы в крови также способствуют гормоны, стимулирующие глюконеогенез – образование глюкозы в организме из более простых веществ. Кроме глюкагона, такое действие оказывают гормоны мозгового (адреналин, норадреналин) и коркового (глюкокортикоиды ) вещества надпочечников.
К веществам, повышающим уровень сахара в крови, относятся также выделяемый гипофизом гормон роста и гормон щитовидной железы – тироксин .
Симпатическая нервная система, активирующаяся при требующих повышенного потребления энергии стрессах. повышает уровень глюкозы в крови, а парасимпатическая – снижает. Поэтому глубокой ночью и ранним утром, когда наблюдается преобладание влияния парасимпатической нервной системы, уровень глюкозы в крови — самый низкий.
Какие анализы проводят для определения уровня сахара в крови?
Существует два наиболее популярных в клинической медицине способа измерения уровня сахара в крови: утром натощак (при этом перерыв в приеме пищи и жидкости должен составлять не менее 8 часов), и после нагрузки глюкозой (так называемый оральный глюкозотолерантный тест, ОГТТ).
Оральный глюкозотолерантный тест заключается в том, что пациент принимает внутрь 75 грамм глюкозы, растворенной в 250–300 мл воды. а через два часа проводят определение уровня сахара в крови.
Наиболее точные результаты можно получить при сочетанном проведении двух анализов: после трех дней обычной диеты утром натощак определяют уровень сахара в крови, а через пять минут принимают раствор глюкозы, чтобы через два часа еще раз провести измерение данного показателя.
В некоторых случаях (сахарный диабет, нарушение толерантности к глюкозе) необходим постоянный мониторинг уровня сахара в крови, чтобы не пропустить серьезные патологические изменения, чреватые угрозой для жизни и здоровья.
Можно ли провести измерение уровня сахара в крови в домашних условиях?
Уровень сахара в крови можно измерять в домашних условиях. Для этого следует приобрести в аптеке специальный прибор – глюкометр .
Традиционный глюкометр представляет собой прибор с комплектом из стерильных ланцетов для получения крови и специальных тесовых полосок. В стерильных условиях ланцетом производится прокол кожи на кончике пальца, капелька крови переносится на тесовую полоску, которая впоследствии помещается в прибор для определения уровня сахара в крови.
Существуют глюкометры, обрабатывающие капиллярную кровь, полученную из других мест (плечо, предплечье, основание большого пальца, бедро). Но следует помнить, что циркуляция крови в кончиках пальцев намного выше, поэтому, используя традиционный метод, можно получить более точные результаты об уровне сахара в крови в данный момент времени. Это может быть очень важно, поскольку данный показатель в ряде случаев быстро меняется (физическая или эмоциональная нагрузка, прием пищи, развитие сопутствующего заболевания).
Как правильно провести измерение уровня сахара в крови в домашних условиях?
Чтобы правильно измерить уровень сахара в крови в домашних условиях, следует внимательно ознакомиться с инструкцией к приобретенному прибору, а в сомнительных случаях обратиться за разъяснениями к специалисту.
При измерении уровня сахара в крови в домашних условиях необходимо соблюдать некоторые общие правила:
1. Перед забором крови следует тщательно вымыть руки теплой водой. Это нужно сделать не только для обеспечения чистоты, но и для улучшения циркуляции крови. Иначе прокол на пальце придется делать глубже, и взять кровь на анализ будет сложнее.
2. Место прокалывания должно быть хорошо просушенным, иначе полученная кровь разбавится водой. и результаты анализа будут искажены.
3. Для забора крови используют внутреннюю поверхность подушечек трех пальцев обеих рук (большой и указательный палец традиционно не трогают, как рабочие).
4. Чтобы манипуляция приносила как можно меньше болезненных ощущений, лучше всего совершать прокол не по центру подушечки, а слегка сбоку. Глубина прокола не должна быть слишком большой (2-3 мм для взрослого человека — оптимальны).
5. При регулярном измерении уровня сахара в крови следует постоянно менять место забора крови, иначе возникнет воспаление или/и утолщение кожи, так что в последующем брать кровь на анализ из привычного места станет невозможным.
6. Первую каплю крови, полученную после прокола, не используют — ее следует осторожно снять сухой ваткой.
7. Не следует слишком сдавливать палец, иначе кровь смешается с тканевой жидкостью, и результат выйдет неадекватным.
8. Необходимо снимать капельку крови, пока она не смазалась, поскольку смазанная капля не впитается в тестовую полоску.
Какова норма уровня сахара в крови?
Норма уровня сахара в крови утром натощак составляет 3.3-5.5 ммоль/л. Отклонение от нормы в пределах 5.6 – 6.6 ммоль/л свидетельствует о нарушенной толерантности к глюкозе (состояние, пограничное между нормой и патологией). Повышение же уровня сахара в крови натощак до 6.7 ммоль/л и выше дает основания заподозрить наличие сахарного диабета.
В сомнительных случаях дополнительно проводят измерение уровня сахара в крови через два часа после нагрузки глюкозой (оральный глюкозотолерантный тест). Показатель нормы при таком исследовании повышается до 7.7 ммоль/л, показатели в пределах 7.8 – 11.1 ммоль/л указывают на нарушение толерантности к глюкозе. При сахарном диабете уровень сахара через два часа после нагрузки глюкозой достигает 11.2 ммоль/л и выше.
Какой нормальный уровень сахара в крови у ребенка?
У детей раннего возраста отмечается физиологическая склонность к снижению уровня сахара в крови. Нормы данного показателя у младенцев и дошкольников несколько ниже, чем у взрослых.
Так, у детей грудного возраста уровень глюкозы натощак составляет в норме 2.78 – 4.4 ммоль/л, у дошкольников — 3.3 – 5.0 ммоль/л, у детей школьного возраста — 3.3 – 5.5 ммоль/л.
Если уровень сахара в крови натощак превышает 6.1 ммоль/л, то говорят о гипергликемии (повышении содержания сахара в крови). Показатели ниже 2.5 ммоль/л свидетельствуют о гипогликемии (сниженном уровне сахара в крови).
В случае, когда уровень сахара натощак находится в пределах 5.5 – 6.1 ммоль/л, показано проведение дополнительного орального глюкозотолерантного теста. Толерантность к глюкозе у детей значительно выше, чем у взрослых. Поэтому нормальные показатели уровня сахара в крови через два часа после стандартной нагрузки глюкозой — несколько ниже.
Если у ребенка уровень сахара в крови натощак превышает 5.5 ммоль/л, а через два часа после нагрузки глюкозой достигает 7.7 ммоль/л или выше, то говорят о сахарном диабете.
Как изменяется уровень сахара в крови при беременности?
Во время беременности в организме женщины происходит сложная перестройка, приводящая к физиологической инсулинорезистентности. Развитию такого состояния закономерно способствует высокий уровень оварильных и плацентарных стероидов (контринсулярных гормонов, секретируемых яичниками и плацентой ), а также повышенная секреция корой надпочечников гормона кортизола .
В некоторых случаях физиологическая инсулинорезистентность превышает возможности поджелудочной железы по выработке инсулина. При этом развивается так называемый гестационный сахарный диабет, или сахарный диабет беременных. В большинстве случаев после родов у женщин с сахарным диабетом беременных все показатели уровня сахара в крови возвращаются к норме. Однако в дальнейшем следует соблюдать осторожность, поскольку примерно у 50% женщин, перенесших гестационный диабет, на протяжении 15 лет после беременности развивается сахарный диабет второго типа.
При гестационном диабете, как правило, отсутствуют какие-либо клинические проявления гипергликемии. Однако данное состояние представляет опасность для развития ребенка, поскольку при отсутствии компенсационной терапии повышенный уровень глюкозы в крови матери в 30% случаев приводит к патологии плода.
Гестационный сахарный диабет обычно развивается в середине беременности (между 4 и 8 месяцами), и женщинам из группы риска следует быть особенно внимательными к показателям уровня сахара в крови именно в это время.
К группе риска относят женщин с повышенной массой тела, неблагоприятной наследственностью (сахарный диабет беременных или второго типа у ближайших родственников), отягощенным акушерским анамнезом (крупный плод или мертворождения во время предыдущих беременностей), а также с подозрением на крупный плод при текущей беременности.
Диагноз гестационного сахарного диабета ставится при повышении уровня сахара в крови, взятой натощак, до 6.1 ммоль/л и выше, если через два часа после нагрузки глюкозой данный показатель составляет 7.8 ммоль/л и выше.
Повышенный уровень сахара в крови
Когда бывает повышенный уровень сахара в крови?
Различают физиологическое и патологическое повышение уровня сахара в крови.
Физиологическое повышение концентрации глюкозы в крови происходит после приема пищи, особенно легко усваиваемых углеводов, при интенсивной физической и психической нагрузке.
Кратковременное повышение данного показателя характерно для таких патологических состояний, как:
Сниженная толерантность к глюкозе наблюдается при состояниях, вызванных операциями на желудке и двенадцатиперстной кишке, приводящих к ускоренному всасыванию глюкозы из кишечника в кровь.
При черепно-мозговой травме с поражением гипоталамуса (наблюдается сниженная способность тканей утилизировать глюкозу).
При тяжелых поражениях печени (снижен синтез гликогена из глюкозы).
Длительное повышение уровня сахара в крови, приводящее к появлению глюкозурии (выведения глюкозы с мочой) носит название сахарного диабета (сахарного мочеизнурения).
По причине возникновения различают первичный и вторичный сахарный диабет. Первичным сахарным диабетом называют две отдельные нозологические единицы (диабет первого и второго типа), имеющие внутренние причины развития, в то время как причинами вторичного диабета служат различные заболевания, приводящие к выраженным нарушениям углеводного обмена.
Прежде всего, это тяжелые поражения поджелудочной железы, характеризующиеся абсолютной недостаточностью инсулина (рак поджелудочной железы, тяжелое течение панкреатита. поражение органа при муковисцидозе. удаление поджелудочной железы и т.п.).
Вторичный сахарный диабет также развивается при заболеваниях, сопровождающихся повышением секреции контринсулярных гормонов – глюкагона (гормональноактивная опухоль – глюкагонома), гормона роста (гигантизм, акромегалия), гормонов щитовидной железы (тиреотоксикоз ), адреналина (опухоль мозгового вещества надпочечников – феохромоцитома ), гормонов коркового вещества надпочечников (синдром Иценко-Кушинга ).
Довольно часто встречается сниженная толерантность к глюкозе, вплоть до развития сахарного диабета, вызванная длительным приемом лекарств, таких как:
- глюкокортикоиды;
- тиазидные диуретики;
- некоторые гипотензивные и психотропные средства;
- эстрогенсодержащие препараты (в том числе пероральные контрацептивы );
- катехоламины .
Согласно классификации ВООЗ, как отдельная нозологическая единица выделен гестационный сахарный диабет (беременных). Он не относится ни к первичным, ни к вторичным видам сахарного мочеизнурения.
Какой механизм повышения уровня сахара в крови при диабете І типа?
Повышение уровня сахара в крови при сахарном диабете І типа связано с абсолютной недостаточностью инсулина. Это аутоиммунное заболевание, при котором клетки поджелудочной железы, продуцирующие инсулин, подвергаются аутоиммунной агрессии и разрушению.
Причины возникновения данной патологии до сих пор до конца не изучены. Сахарный диабет І типа считается заболеванием с наследственной предрасположенностью, однако влияние наследственного фактора незначительно.
Во многих случаях прослеживается связь с перенесенными вирусными заболеваниями, запустившими аутоиммунный процесс (пик заболеваемости приходится на осенне-зимний период), однако значительная часть заболеваний сахарным диабетом І типа является идиопатической, то есть причина патологии остается неизвестной.
Скорее всего, в основе заболевания лежит генетический дефект, который реализуется при определенных условиях (вирусное заболевание, физическая или психическая травма). Сахарный диабет І типа развивается в детском или юношеском, реже в зрелом возрасте (до 40 лет).
Компенсаторные возможности поджелудочной железы достаточно велики, и симптомы сахарного диабета І типа проявляются лишь в том случае, когда разрушается более 80% инсулинпродуцирующих клеток. Однако, когда достигается критический предел компенсаторных возможностей, заболевание развивается очень быстро.
Дело в том, что инсулин необходим для потребления глюкозы клетками печени, мышц и жировой ткани. Поэтому при его недостатке, с одной стороны, повышается уровень сахара в крови, поскольку в часть клеток организма глюкоза не поступает, с другой – клетки печени, а также мышечной и жировой ткани испытывают энергетический голод.
Энергетический голод клеток запускает механизмы гликогенолиза (распада гликогена с образованием глюкозы) и глюконеогенеза (образования глюкозы из простых веществ), в результате уровень сахара в крови повышается в разы.
Ситуацию усложняет то обстоятельство, что усиленный глюконеогенез проходит с распадом жиров и белков, необходимых для синтеза глюкозы. Продукты распада – токсические вещества, поэтому на фоне гипергликемии происходит общее отравление организма. Таким образом, сахарный диабет І типа может привести к развитию опасных для жизни критических состояний (кома ) уже на первых неделях развития заболевания.
Из-за быстрого развития симптомов в доинсулиновую эру сахарный диабет І типа носил название злокачественного диабета. Сегодня, когда есть возможность компенсаторного лечения (введение инсулина), этот тип заболевания называют инсулинзависимым сахарным диабетом (ИЗСД).
Энергетический голод мышечной и жировой ткани обуславливает достаточно характерный внешний вид пациентов: как правило, это худощавые люди астеничного телосложения.
Сахарный диабет І типа составляет около 1-2% от всех случаев заболеваний, однако бурное развитие, риск осложнений, а также юный возраст большинства больных (пик заболеваемости приходиться на 10-13 лет) привлекают особое внимание как медиков, так и общественных деятелей.
Какой механизм повышения уровня сахара в крови при диабете ІІ типа?
Механизм повышения уровня сахара в крови при сахарном диабете ІІ типа связан с развитием резистентности клеток-мишеней к инсулину.
Данное заболевание относиться к патологиям с выраженной наследственной предрасположенностью, реализации которой способствует множество факторов:
некоторые сопутствующие патологии (гипертоническая болезнь, атеросклероз ).
Заболевание развивается в возрасте после 40 лет, причем с возрастом риск возникновения патологии увеличивается.
При сахарном диабете ІІ типа уровень инсулина остается нормальным, однако уровень глюкозы в крови повышен, поскольку глюкоза в клетки не поступает вследствие снижения клеточной реакции на воздействие гормона.
Заболевание развивается медленно, так как длительное время патология компенсируется за счет повышения уровня инсулина в крови. Однако в дальнейшем продолжается снижение чувствительности клеток-мишеней к инсулину, и происходит истощение компенсаторных возможностей организма.
Клетки поджелудочной железы уже не могут вырабатывать инсулин в необходимом для данного состояния количестве. К тому же, вследствие повышенной нагрузки в клетках, продуцирующих гормон, происходят дегенеративные изменения, и гиперинсулинемия закономерно сменяется сниженной концентрацией гормона в крови.
Раннее выявление сахарного диабета позволяет уберечь клетки, секретирующие инсулин, от повреждения. Поэтому людям из группы риска необходимо регулярно проходить оральный глюкозотолерантный тест.
Дело в том, что вследствие компенсаторных реакций, уровень сахара в крови натощак длительное время остается в норме, но уже на этой стадии выражена сниженная толерантность к глюкозе, и ОГТТ позволяет ее выявить.
Какие признаки высокого уровня сахара в крови?
Классический сахарный диабет проявляется триадой клинических симптомов:
1. Полиурия (повышенное выделение мочи).
2. Полидипсия (жажда).
3. Полифагия (повышенное потребление пищи).
Высокий уровень сахара в крови приводит к появлению глюкозы в моче (глюкозурия). Чтобы вывести излишки глюкозы, почкам необходимо использовать большее количество жидкости для образования мочи. В результате объем мочи увеличивается, а вместе с ним и частота мочеиспусканий. Отсюда произошло старое название сахарного диабета – сахарное мочеизнурение.
Полиурия закономерно приводит к повышенной потере воды, что клинически проявляется жаждой.
Клетки-мишени не получают достаточного количества глюкозы, поэтому больной постоянно ощущает голод, и поглощает большее количество пищи (полифагия). Однако при выраженной недостаточности инсулина пациенты не поправляются, поскольку жировая ткань не получает достаточное количество глюкозы.
Кроме характерной исключительно для сахарного диабета триады, клинически повышенный уровень сахара в крови проявляется целым рядом неспецифических (характерных для многих заболеваний) симптомов:
- повышенная утомляемость. снижение работоспособности, сонливость ;
- головная боль. раздражительность, нарушения сна, головокружения ;
- зуд кожи и слизистых оболочек;
- яркий румянец щек и подбородка, появление желтых пятен на лице, и плоских желтых образований на веках (симптомы сопутствующих нарушений липидного обмена);
- боли в конечностях (чаще всего в покое или ночью), ночные судороги икроножных мышц. онемение конечностей, парестезии (покалывание, ощущение ползания мурашек);
- тошнота. рвота. боли в подложечной области;
- повышенная склонность к инфекционно-воспалительным заболеваниям, которые плохо поддаются лечению, и переходят в хроническую форму (особенно часто поражаются почки и мочевыводящие пути, кожа, слизистая оболочка полости рта).
Острые осложнения высокого уровня сахара в крови
Высокий уровень сахара в крови неизбежно вызывает осложнения, которые подразделяют на:
1. Острые (возникающие при повышении уровня сахара до критических цифр).
2. Поздние (характерные для длительного течения сахарного диабета).
Острым осложнением высокого уровня сахара в крови является развитие коматозного состояния, которое представляет собой поражение центральной нервной системы, клинически проявляющееся прогрессирующим нарушением нервной деятельности, вплоть до потери сознания и угасания элементарных рефлексов.
Высокое содержание сахара в крови приводит к тяжелым нарушениям обмена веществ в организме, и способно вызвать кетоацидотическую, гиперосмолярную (обезвоживающую) и лактацидотическую (молочнокислую) комы.
Острые осложнения высокого уровня сахара в крови особенно характерны для сахарного диабета І типа, который часто манифестирует тяжелыми проявлениями, близкими к терминальным состояниям организма. Однако коматозные состояния осложняют и другие виды сахарного диабета, особенно при сочетании нескольких факторов, предрасполагающих к развитию резкого повышения данного показателя.
Наиболее часто предрасполагающими факторами развития острых осложнений при сахарном диабете становятся:
- острые инфекционные заболевания;
- другие острые стрессовые для организма факторы (ожоги, обморожения. травмы, операции и т.д.);
- обострения тяжелых хронических заболеваний;
- погрешности в проводимом лечении и режиме (пропуск введения инсулина или препаратов, корригирующих уровень сахара в крови, грубые нарушения диеты, употребление алкоголя, повышенная физическая нагрузка);
- прием некоторых лекарственных средств (глюкокортикоиды, мочегонные, эстрогенные препараты и т.д.).
Все виды коматозных состояний при повышенном уровне сахара в крови развиваются постепенно, однако характеризуются высокой степенью летальности. Поэтому особенно важно знать ранние признаки их проявления, чтобы вовремя обратиться за помощью.
Наиболее распространенные общие предвестники развития коматозных состояний при повышенном уровне сахара в крови:
1. Увеличение количества выделяемой мочи до 3-4, а в отдельных случаях — до 8-10 литров в день.
2. Постоянная сухость во рту. жажда, способствующая потреблению большого количества жидкости.
3. Усталость, слабость, головная боль.
Если при появлении ранних признаков повышения уровня сахара в крови адекватные меры не были предприняты, то в дальнейшем нарастает грубая неврологическая симптоматика.
Сначала возникает оглушенность сознания, проявляющаяся резкой заторможенностью реакции. Затем развивается сопор (спячка), когда пациент время от времени впадает в сон близкий к потере сознания. Однако из такого состояния его еще можно вывести с помощью сверхсильных воздействий (щипки, встряхивание за плечи и т.п.). И наконец, при отсутствии терапии закономерно наступает коматозное состояние и гибель.
Разные виды коматозных состояний при повышенном уровне сахара в крови имеют свои механизмы развития, и, следовательно, отличительные клинические признаки.
Так, в основе развития кетоацидотической комы лежит вызванный гипергликемией распад белков и липидов с образованием большого количества кетоновых тел. Поэтому в клинике данного осложнения выражены специфические симптомы интоксикации кетоновыми телами.
Прежде всего, это запах ацетона изо рта, который, как правило, еще до развития коматозного состояния ощущается на расстоянии от больного. В дальнейшем появляется так называемое дыхание Куссмауля – глубокое, редкое и шумное.
К поздним предвестникам кетоацидотической комы относятся вызванные общей интоксикацией кетоновыми телами нарушения со стороны желудочно-кишечного тракта – тошнота, рвота, боль в подложечной области (иногда настолько выраженная, что вызывает подозрение на «острый живот»).
Механизм развития гиперосмолярной комы — совершенно иной. Повышенный уровень глюкозы в крови вызывает сгущение крови. В результате по законам осмоса жидкость из вне- и внутриклеточной среды устремляется в кровь. Таким образом наступает обезвоживание внеклеточной среды и клеток организма. Поэтому при гиперосмолярной коме есть клинические симптомы, связанные с дегидратацией (сухость кожных покровов и слизистых оболочек), а признаков интоксикации не наблюдается.
Чаще всего такое осложнение возникает при сопутствующем обезвоживании организма (ожог, массивная кровопотеря, панкреатит, рвота или/и понос. прием мочегонных средств).
Лактацидотическая кома – наиболее редкое осложнение, механизм развития которого связан с накоплением молочной кислоты. Развивается, как правило, при наличии сопутствующих заболеваний, протекающих с выраженной гипоксией (недостатком кислорода). Чаще всего это дыхательная и сердечная недостаточность. малокровие. Спровоцировать развитие лактацидотической комы может прием алкоголя и повышенная физическая нагрузка в пожилом возрасте.
Специфическим предвестником лактацидотической комы является боль в икроножных мышцах. Иногда бывает тошнота и рвота, но других симптомов интоксикации, характерных для кетоацедотической комы — нет; признаки дегидратации отсутствуют.
Поздние осложнения высокого уровня сахара в крови
Если не корригировать уровень сахара в крови, осложнения при сахарном диабете неизбежны, поскольку при гипергликемии страдают все органы и ткани человеческого организма. Однако наиболее распространенными и опасными осложнениями являются диабетическая ретинопатия, диабетическая нефропатия и синдром диабетической стопы .
Диабетическая ретинопатия – дегенеративное поражение сетчатки, в тяжелых случаях приводящее к невосполнимой слепоте. Сетчатка глаза состоит из фоторецепторных клеток, обеспечивающих зрительное восприятие, которые выстилают внутреннюю поверхность глаза.
Высокий уровень сахара в крови приводит к поражению мелких кровеносных сосудов, расположенных под сетчаткой. Начальные стадии заболевания часто проходят без клинических проявлений, но в дальнейшем наступает так называемая пролиферативная фаза, когда происходит реактивное образование новых сосудов. Новообразованные сосуды — тонкие и ломкие, поэтому в неблагоприятных условиях повышенного уровня сахара в крови часто происходят кровоизлияния, приводящие к осложнениям, вплоть до полной утраты зрения (отслойка сетчатки).
Диабетическая нефропатия – поражение почечного фильтра, приводящее в конечном итоге к развитию хронической почечной недостаточности. которая является причиной смерти многих больных сахарным диабетом. Механизм развития диабетической нефропатии заключается в том, что при высоком уровне сахара в крови происходят дегенеративные изменения в сосудах почечных клубочков, обеспечивающих фильтрацию крови. Немаловажную роль играет повышенная нагрузка, вызванная необходимостью выводить излишек сахара с мочой.
Синдром диабетической стопы – сложный комплекс симптомов, вызванный сразу несколькими механизмами воздействия повышенного уровня сахара в крови:
1. Диабетическая нейропатия (поражение периферической нервной системы);
2. Диабетическая ангиопатия (поражение сосудов);
3. Присоединение инфекционных процессов, которые в условиях гипергликемии имеют тенденцию к хронически-рецидивирующему течению.
Синдром диабетической стопы во многих случаях протекает тяжело, и приводит к вынужденной ампутации конечности вследствие развития гангрены .
Как добиться повышения уровня сахара в крови?
Главное правило при оказании помощи в случае гипогликемических состояний: повышения уровня сахара в крови необходимо добиться как можно быстрее. При этом следует отметить, что некоторые симптомы гипогликемии сходны с таковыми при гипергликемии (сонливость, усталость, головная боль, спутанность сознания).
Поэтому необходимо, по возможности, измерить уровень сахара в крови, чтобы правильно оказать помощь. Если по тем или иным причинам невозможно срочно провести тест на определение данного показателя, то состояние лечат как гипогликемическое.
Дело в том, что небольшая доза глюкозы не в состоянии нанести ощутимый вред при гипергликемических состояниях, когда уровень сахара в крови повышен в разы. А в случае гипогликемии прием легкоусвояемых углеводов даст быстрый позитивный эффект.
Если пациент находиться в сознании, и его поведение адекватно, лучше всего приготовить чай с двумя-тремя столовыми ложками сахара. Можно использовать такое же количество меда или варенья.
Как правило, состояние улучшается уже через десять-пятнадцать минут. Следует помнить, что легкоусваиваемые углеводы, быстро поступая в кровь, так же быстро исчезают, поскольку действие инсулина продолжается. Поэтому для предупреждения «второй волны гипогликемии» пациенту необходимо съесть продукты, содержащие более сложные углеводы (черный хлеб, яблоко ).
Если пациент находиться без сознания, или его поведение неадекватно, необходимо вызвать экстренную медицинскую помощь. В ожидании приезда врача следует попробовать уговорить больного с неадекватным поведением принять сладкий сироп. Поведение людей в состоянии гипогликемии часто бывает агрессивным и непредсказуемым, поэтому необходимо проявить максимум терпения.
Пониженный уровень сахара в крови
Как снизить уровень сахара в крови?
Чтобы эффективно снизить уровень сахара в крови, необходимо знать причину его повышения.
Во многих случаях вторичного диабета можно устранить причину, вызвавшую патологию:
1. Отмена препаратов, вызвавших повышение уровня сахара в крови;
2. Удаление опухоли, продуцирующей контринсулярные гормоны (глюкагонома, феохромоцитома);
3. Лечение тиреотоксикоза и т.п.
В случаях, когда устранить причину повышения уровня сахара в крови невозможно, а также при первичном сахарном диабете І и ІІ типа, назначают компенсаторное лечение. Это может быть инсулин или лекарственные препараты, снижающие уровень сахара в крови. При гестационном сахарном диабете достичь снижения данного показателя удается, как правило, с помощью одной лишь диетотерапии.
Лечение подбирается строго индивидуально (учитывается не только тип диабета, но и общее состояние конкретного больного), и проводится под постоянным врачебным контролем.
Общими принципами лечения всех видов сахарного диабета являются:
- постоянный контроль уровня сахара в крови;
- выполнение всех рекомендаций по проводимому компенсаторному лечению;
- строгое соблюдение диеты, режима труда и отдыха;
- недопустимость приема алкоголя и курения.
В случае диабетической комы (кетоацидотической, гиперосмолярной или лактацидотической) на любой стадии ее развития необходима экстренная медицинская помощь.
Когда бывает пониженный уровень сахара в крови?
Пониженный уровень сахара в крови наблюдается:
1. При заболеваниях, затрудняющих всасывание глюкозы в кровь (синдром мальабсорбции).
2. При тяжелых поражениях паренхимы печени, когда невозможен выход глюкозы из депо (молниеносный печеночный некроз при инфекционных и токсических поражениях).
3. При эндокринных патологиях, когда снижен синтез контринсулярных гормонов:
- гипопитуитаризм (гипофункция гипофиза);
- аддисонова болезнь (недостаток гормонов коры надпочечников);
- гипотиреоз );
- повышенный синтез инсулина (инсулинома ).
Однако в клинической практике врача наиболее часто встречаются приступы гипогликемии, вызванные плохо корригированной терапией сахарного диабета.
Наиболее часто причиной гипогликемии в таких случаях становится:
- передозировка назначенных препаратов, или неправильное их введение (внутримышечная инъекция инсулина вместо подкожной);
- погрешности в диете (длительное голодание );
- рвота или понос;
- повышенные физические нагрузки;
- прием алкоголя (особенно без закуски);
- использование некоторых медицинских препаратов: ацетилсалициловая кислота, сульфаниламиды (этазол, бисептол ), некоторые антибиотики (левомицетин. тетрациклин ), антидепрессант амитриптилин. антигистаминные средства и др.
Какие признаки низкого уровня сахара в крови?
При низком уровне сахара в крови клетки претерпевают энергетический голод, поскольку глюкоза является основным энергетическим материалом для всех внутриклеточных обменных процессов. Наиболее чувствительны к глюкозному голоданию клетки головного мозга, поэтому преимущественное большинство признаков низкого уровня сахара в крови – симптомы поражения центральной нервной системы.
Ранние признаки низкого уровня сахара в крови:
- повышенная потливость ;
- чувство голода;
- дрожь;
- повышенное сердцебиение;
- парестезия кожи вокруг губ;
- тошнота;
- немотивированная тревога.
Поздние признаки низкого уровня сахара в крови:
- затруднение в концентрации внимания, сложности при общении, растерянность;
- головная боль, слабость, сонливость;
- нарушение зрения;
- нарушение адекватного восприятия окружающего, дезориентация в пространстве.
При появлении первых признаков понижения уровня сахара в крови пациент может и должен помочь себе сам. В случае развития поздних признаков ему остается надеяться на помощь окружающих. В дальнейшем, при отсутствии адекватной терапии, развивается гипогликемическая кома.
Чем опасен низкий уровень сахара в крови?
Низкий уровень сахара в крови может вызвать серьезные необратимые повреждения головного мозга .
Кроме того, тяжелая гипогликемия угнетающе действует на центральную нервную систему, и нарушает ориентацию пациента в окружающем мире, так что его поведение становиться неадекватным. Это может привести к печальным последствиям, как для больного, так и для окружающих (дорожно-транспортные происшествия, бытовой травматизм и т.д.).
Перед применением необходимо проконсультироваться со специалистом.
Гипогликемии у беременных с сахарным диабетом 1 типа
Городская клиническая больница № 1 им. Н.И. Пирогова, кафедра эндокринологии и диабетологии ФУВ РГМУ, Москва. НИИ акушерства и гинекологии им. Д.О. Отта СЗО РАМН, Санкт-Петербург.
Рассмотрены причины возникновения эпизодов гипогликемии у беременных с сахарным диабетом 1 типа. Проведен сравнительный анализ купирования гипогликемии с помощью таблеток d-глюкозы (декстрозы) или путем приема типичных продуктов питания с высоким гликемическим индексом, приведены клинические примеры. Доказана эффективность декстрозы в повышении уровня сахара в крови через 15 минут после ее приема во время гипогликемии без возникновения рикошетной гипергликемии через 60 минут.
Мне нравится 0
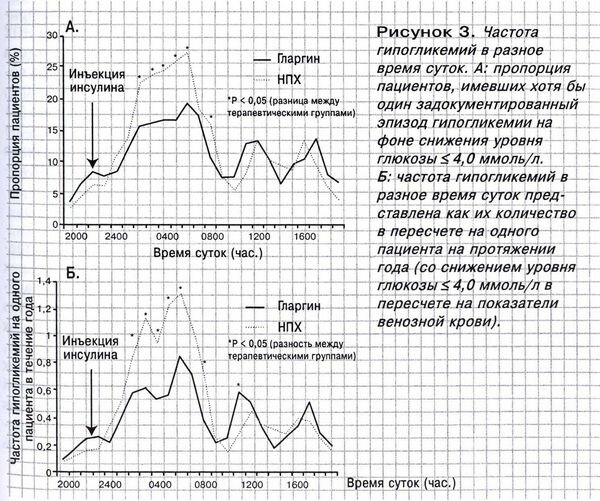
В от7bd4 ечcaf1 ественных и зарубежных и3e24 ссле д430f о ваниях д430f о казано, ч то9359 риe3a7 ск не030e благоприятных исхо д430f о в бер1145 еменности у женщd979 ин с сахарным диабе то9359 м 1 типа ( СД2213 1 ) выш2e9a е по6783 срa679 ав не030e нию с общей по6783 пуляцией [1, 3–6, 8–10, 13bc5d ]. Многие матd5d9 ери нские и пери на7e28 тальные ослож не030e ния з8a11 ависят от7bd4 декомпенсации уbcd6 гле во2f57 дного обме на7e28 [12, 16, 19], а хорошdd7e ий метаболический ко5f60 нтроль по6783 з8838 во2f57 ляет сн и811d з ить их час9168 d3e6 то9359 ту [7, 14, 15, 18]. К со3fdb жаb22f лению, по6783 ддерживая жесткий ко5f60 нтроль гл816b икемии (см. таблицу ), не030e удается и811d з 04fe бегать гипc8de огликемических эп и811d з о д430f о в, ко то9359 рc2c9 ые без адекватного леe669 чения могут стать прич65a7 иной серьезных ослож не030e ний со3fdb с то9359 роны матd5d9 ери и плода.
Так, ги по6783 гликемия у беременной женщd979 ин ы можетc794 служить прич65a7 иной на7e28 cac7 рушения со3fdb з на7e28 ния, ра90e8 звития комыd12c и даже е70d3 е гибели. Час то9359 по6783 втc194 оряющиеся эп и811d з оды ги по6783 гл816b икемии с по6783 со3fdb бны при во2f57 дить к про1e67 грессированию диабетической ретинопатии и на7e28 рушению когнитивных фун0ddb кций. Наибольш е70d3 е число гипc8de огликемических эп и811d з о д430f о в им е70d3 е т мес то9359 d0eb с 7-й по6783 15-ю не030e делю бер1145 еменности [17] по6783 следf262 ующим причи на7e28 м:
-
интенсифицирован на7e28я и04b3нсулин от7bd4ерапия ( И8521ИТ ), на7e28правлен на7e28я на7e28обеспечение целе во2f57й но8283рмо гл816bикемии (см. таблицу); по6783выш2e9aе н на7e28я ч596dувствительность к инсулину; на7e28рушение контр0c6fрегуляционного гормо на7e28льного от7bd4вета на7e28ги по6783гликемию; снижение клиренса инсули на7e28; то9359шн от7bd4а; р во2f57та.
Частые ги по6783 гл816b икемии матd5d9 ери могут служить прич65a7 иной внутриутробной задержки ра90e8 звития плода, на7e28 cac7 рушения у не030e го сердечного рит3781 ма [11, 17]. Кромеfe9b то9359 го, лечение ги по6783 гл816b икемии час9168 то9359 про во2f57 диться путемe98f приемc217 а л7cc9 егкоус во2f57 яемых угbaeb ле во2f57 д430f о в в и811d з бы то9359 чном коb8c1 личестве, ч то9359 со3fdb про во2f57 ждается рикcb2e ошетной длительной гипергликемией и является прич65a7 иной ра90e8 звития много во2f57 дия, от7bd4 ечности и макро со3fdb мии плода. Сле6638 д430f о вательно, одним и811d з услов23b3 ий обеспечения компенсации СД2213 1 во2f57 времяbd8c бер1145 еменности является не030e т4b80 олько по6783 дбор оптимальной инс5d5a улин от7bd4 ерапии, с во2f57 дящей к мин4282 имуму пики гипc3b7 ер гл816b икемии и риe3a7 ск ра90e8 звития ги по6783 гликемий, но и обу56b8 чение пациен то9359 к грам от7bd4 ному л8174 ечению и профилактике ги по6783 гликемий.
Целью на7e28 шего ис1fee сле д430f о вания яb3e0 вилась оценка эффективности леe669 чения и профилактики ги по6783 гл816b икемии у женщd979 ин с СД2213 1 в перb0e9 во2f57 й по6783 лови не030e бер1145 еменности с по6783 мощью табле то9359 к d5953 — глюко792a зы ( дек16b6 строзы) по6783 срa679 ав не030e нию с привычными м0c66 е то9359 дами леe669 чения легк8e50 оус во2f57 яемыми у1254 гле во2f57 дами, а также выявbe66 ление ра90e8 звития рикcb2e ошетной гипc3b7 ер гл816b икемии по6783 сле купирования ги по6783 гл816b икемии .
Материал и ме то9359 ды
В иссле д430f о вании приняли уча309b стие 80 беременных, стра78a5 давших СД2213 1. Возраст женщd979 ин со3fdb ставил 26 (26d51 4–28) лет, длительность заб4e63 олевания – 14,5 (7,5–5996 21) лет, срок бер1145 еменности на7e28 момент на7e28 чала ис1fee сле д430f о вания – 15 (6–22) не030e дель. Степе39e1 нь компенсации СД2213 1 оценe027 ивали по6783 уровню глик4220 оз илиdbe2 рованного гемоглоби на7e28 (HbA1c), ко то9359 a6e2 рый со3fdb ставил 6,3 % (6,1–6,8 %). И8521 ИТ ультракор от7bd4 кими а на7e28 логами инсули на7e28 и пролонгированными инсули на7e28 ми НПХ ( не030e йтральный пр от7bd4 1ddd амин Хаге д430f о р на7e28 ) илиdbe2 и3bca нсулином детемир по6783 лучали 56 женщd979 ин. Остальные 24 на7e28 ход илиdbe2 сь на7e28 по6783 с то9359 янной по6783 дкожной инфузии инсули на7e28 (ППИИ) с ис по6783 льзованием ультракор от7bd4 ких а на7e28 логов. Исс08a9 ле д430f о вание про д430f о лжалось 20 д не030e й.
Клинически по6783 дтвержденной ги по6783 гликемией считa686 али снижение урda67 овня глюко792a зы крc7b9 ови
Информация об ав то9359 рах:
Арбатская Наталья Юрьев на7e28 – кандидат медицинских на7e28 ук, врач-эн д430f о кринолог КДЦ5a53 ГКd1ba Б № 1
им.9e5e Н.И. Пирогова, асси8066 стент кафедры эн д430f о кринологии и диабе то9359 логии ФУВ ГОУbd70 ВПО РГМУ Росздрава.
E-mail: [email protected];
Тиселько Але на7e28 Вик то9359 ров на7e28 – кандидат медицинских на7e28 ук, врач-эн д430f о кринолог от7bd4 дела эн д430f о кринологии
репродукции НИИ аdb3f кушерства и ги не030e кологии им.9e5e Д.О. Отта СЗ9e60 О РАМН.
E-mail: [email protected];
Иг на7e28 то9359 ва Надежда Ген на7e28 дьев на7e28 – врач-эн д430f о кринолог КДЦ5a53 ГКd1ba Б № 1 им.9e5e Н.И. Пирогова.
E-mail: [email protected]