Диагноз ишемической болезни сердца
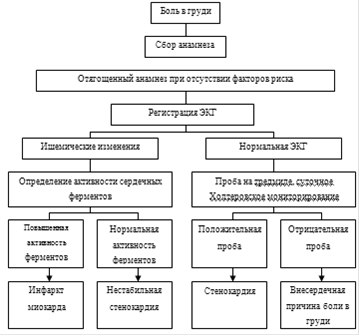
В повседневной практике врач–кардиолог постоянно сталкивается с необходимостью правильной постановки или исключения диагноза ишемической болезни сердца (ИБС) у различных категорий больных. Клиническое исследование остается важным этапом в обследовании пациента с болью в грудной клетке, позволяющем врачу установить наличие ИБС с большой вероятностью.
Диагностика ИБС при типичном течении процесса не составляет особого труда, поскольку тщательно собранный анамнез, внимательное физикальное обследование и критический анализ полученных данных позволяют диагностировать ИБС более чем в 75 процентов случаев, а весь мощнейший инструментальный потенциал направлен на выявление заболевания лишь у 25 процентов пациентов, у которых его течение не укладывается в классические каноны [1]. Врачу важно получить четкое описание болевого синдрома в грудной клетке, выявить наиболее характерные обстоятельства, при которых возникает типичная для пациента боль, определить ее локализацию, возможную иррадиацию, продолжительность, особенность купирования боли, определить влияние на нее внешних факторов.
После сбора анамнестических данных, оценки жалоб больного, определения возможных факторов риска необходимо провести инструментальное обследование и правильно оценить полученные результаты. При типичной клинической картине заболевания и наличии «ишемических» изменений ЭКГ при нагрузочной пробе диагноз ИБС не вызывает сомнения и нет необходимости применения нагрузочной или фармакологической пробы с использованием ультразвукового исследования (стресс–эхокардиография) либо радиоизотопного исследования на гамма–камере (сцинтиграфия миокарда с таллием).
тем не менее у некоторых больных с подозрением на ИБС и наличием факторов риска даже проведение нагрузочной пробы и суточного Холтеровского мониторирования ЭКГ не всегда позволяет окончательно установить диагноз, поэтому приходится прибегать к более сложным инструментальным методам стресс–визуализации миокарда и даже к коронароангиографическому обследованию.
В статье приводится случай из практики, иллюстрирующий диагностические этапы обследования и последующие выводы, позволившие исключить диагноз ИБС у мужчины с кардиалгией, артериальной гипертонией, гиперхолестеринемией и формальными признаками «ишемии миокарда» при нагрузочном тесте.
Больной С. 46 лет, работающий инженером, поступил в отдел атеросклероза Института клинической кардиологии им. А.Л. Мясникова в марте 2004 г. с жалобами на боли в грудной клетке. Боли носили нетипичный для стенокардии характер: хотя они и локализовались в левой половине грудной клетки, тем не менее были длительными, ноющими, не были связаны с физической нагрузкой, чаще возникали при волнении, подъемах АД, не купировались приемом нитроглицерина, проходили самостоятельно.
Из анамнеза известно, что в течение 2–х лет пациент отмечал подъемы АД до 170/100–180/110 мм рт.ст. при «рабочем» АД 140/90 мм рт.ст. Регулярной гипотензивной терапии не получал. Ноющие боли в грудной клетке отмечает около 1 года. Наследственность по ИБС отягощена: отец пациента умер в возрасте 42 лет от «острой коронарной недостаточности».
Впервые по поводу усиления болей в грудной клетке пациент обратился к кардиологу за 1 неделю до госпитализации в кардиоцентр.
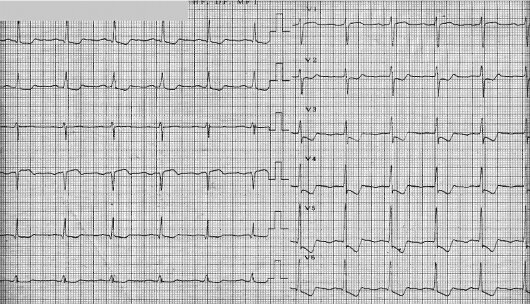
При регистрации ЭКГ в покое «ишемических» изменений не отмечалось, имелись признаки неполной блокады левой ножки пучка Гиса и подозрения на рубцовые изменения миокарда передне–перегородочной локализации. При проведении амбулаторно в феврале 2004 г. нагрузочного теста на тредмиле впервые выявлены признаки «безболевой ишемии миокарда» в виде горизонтальной депрессии сегмента ST в отведениях II, III, aVF, V5–V6 до 1,5 мм при высокой пере- носимости физической нагрузки. Анализы крови и мочи были в пределах нормы, тем не менее отмечался повышенный уровень липидов (холестерин – 6,78 ммоль/л, триглицериды – 3,17 ммоль/л). Поступил в кардиоцентр для уточнения диагноза и определения дальнейшей тактики лечения.
При поступлении общее состояние удовлетворительное. Рост – 172 см, вес – 93 кг. В легких везикулярное дыхание, хрипы не выслушиваются. Тоны сердца ритмичные, шумы не выслушиваются. ЧСС – 82 в минуту, АД = 140/100 мм рт.ст. Признаков сердечной недостаточности нет.
Общий анализ крови: гемоглобин –16,3 г/дл, эритроциты – 5,83 млн. лейкоциты – 8,6 тыс. тромбоциты – 345 тыс. СОЭ – 2 мм/ч, формула крови не изменена. В биохимическом анализе крови: АСТ – 15 Ед/л, АЛТ – 27 Ед/л, холестерин – 6,5 ммоль/л, триглицериды – 2,8 ммоль/л, (холестерин – 1,2 ммоль/л – гиперлипидемия II Б типа), липопротеин (а) – 6,2 мг/дл, глюкоза – 4,75 ммоль/л, общий билирубин – 17 мкмоль/л, общий белок – 74 г/л, креатинин – 98,2 мкмоль/л. Общий анализ мочи, анализ мочи по Нечипоренко и по Зимницкому без особенностей. При рентгенографии органов грудной клетки патологии не выявлено. При рентгенографии шейного и грудного отделов позвоночника отмечены признаки остеохондроза.
На ЭКГ, снятой в покое, на фоне синусового ритма с ЧСС 56 в минуту не исключались рубцовые изменения передне–перегородочной локализации (отсутствие зубца R в отведениях V1–V2). Регистрировались также признаки неполной блокады левой ножки пучка Гиса, для которой характерно уширение комплекса QRS до 0,11, подъем сегмента ST на 1 мм (в отведениях V1–V3), снижение или исчезновение R в правых грудных отведениях.
При суточном мониторировании ЭКГ регистрировался синусовый ритм с ЧСС от 51 (во время сна) до 132 (быстрая ходьба), в среднем ЧСС равнялась 73 уд/мин. Достоверной динамики сегмента SТ не отмечено.
При ЭХО–КГ – границы сердца в пределах нормы, зон нарушенной локальной сократимости не выявлено, данных за гипертрофию сердечной мышцы, клапанный порок сердца не получено. Левое предсердие не увеличено – 3,7 см. Полость левого желудочка не расширена: КДР – 4,9 см, КСР – 2,5 см. Сократимость миокарда удовлетворительная, ФВ – 60 процентов. Толщина стенок миокарда в пределах нормы: межжелудочковой перегородки – 1,0 см, задней стенки левого желудочка – 1,1 см; размеры правого желудочка в норме – 2,6 см. Начальные признаки диастолической функции миокарда левого желудочка.
При проведении дуплексного сканирования экстракраниального отдела брахиоцефальных артерий, а также артерий нижних конечностей данных за атеросклеротическое поражение сосудов не получено.
При проведении в марте 2004 г. в стационаре тредмил–теста по протоколу Брюса (на комплексе Centra фирмы «Marquette», США) на высоте нагрузки (скорость дорожки 3,4 мили/час (5,5 км/час), угол подъема дорожки 14 процентов ), были выявлены признаки «безболевой ишемии миокарда» в виде горизонтальной депрессии сегмента ST в отведениях II, III, aVF, V5–V6 до 2 мм при ЧСС 144 удара в минуту. При этом одышки, болей в грудной клетке, нарушений ритма сердца не было. Максимальное АД на высоте нагрузки 200/110 мм рт.ст.
Толерантность к физической нагрузке высокая – объем работы со- ставил 9 метаболических единиц (около 1000 кгм/мин). При подсчете по данным тредмил–теста прогностического индекса Дюка – показателя, комбинирующего информацию, полученную при нагрузочном тестировании (продолжительность нагрузки, отклонение сегмента ST, наличие и выраженность стенокардии) – его величина равнялась +2, что соответствует умеренному риску (предполагаемая ежегодная смертность равняется от 1 до 3 процентов ).
При суточном Холтеровском мониторировании ЭКГ (на аппарате Astrocard фирмы «Медитек», Россия) в ходе исследования достоверной ишемической динамики ST–T не выявлено, максимальная ЧСС – 125 в минуту. Среднесуточные показатели вариабельности ритма сердца были в пределах возрастной нормы (показатель SDNN – стандартное отклонение от средней длительности всех синусовых интервалов R–R, составил 154 мс); достоверных колебаний показателя в течение суток не отмечено.
При суточном мониторировании АД в дневные часы максимальное АД равнялось 161/106 мм рт.ст. наименьшее АД = 128/78 мм рт.ст. среднее АД в дневные часы – 137/92 мм рт. ст. В ночные часы – максимальное АД равнялось 153/79 мм рт.ст. минимальное АД – 112/68 мм рт.ст. среднее – 131/73 мм рт.ст.
В ходе обследования не было получено данных за симптоматический характер артериальной гипертонии (отсутствие поражения почек, крупных сосудов, эндокринной патологии и др.); у больного установлена гипертоническая болезнь.
Учитывая молодой возраст, наличие болевого синдрома, изменений на ЭКГ в покое, «ишемических» изменений ЭКГ при нагрузочном тесте, а также основных факторов риска ИБС – гиперлипидемии, артериальной гипертонии, избыточного веса (индекс массы тела Кетле = 31), неблагоприятную наследственность по ИБС – для уточнения диагноза и определения дальнейшей тактики лечения больному была выполнена диагностическая коронароангиография (профессор Самко А.Н.). При коронарографии определялся правый тип коронарного кровоснабжения. Ствол левой коронарной артерии не изменен.
Передняя нисходящая артерия в средней трети извита, без значимых сужений, огибающая и правая коронарные артерии с ровными контурами без стенотических изменений. При вентрикулографии нарушений локальной и глобальной сократимости миокарда не получено, ФВ – 64 процентов.
Учитывая наличие интактных коронарных артерий, а также то, что болевой синдром в грудной клетке носил характер кардиалгий, диагноз ИБС был исключен.
«Ишемические» изменения ЭКГ при нагрузке, по–видимому, можно отнести к ложноположительным у пациента с гипертонической болезнью и ЭКГ–признаками нарушения внутрижелудочковой проводимости. Нарушения реполяризации при блокадах ножек могут служить причиной изменений интервала ST–T при выполнении нагрузки, тем не менее в нашем случае отсутствует зависимая от ЧСС блокада левой ножки пучка Гиса. С другой стороны, при артериальной гипертонии нагрузка провоцирует выраженную гипертензивную реакцию, сопровождающуюся уменьшением субэндокардиальной перфузии и последующим нарушением процесса реполяризации левого желудочка; в результате этого часто регистрируются снижения сегмента ST, сходные с таковыми при коронарной недостаточности.
Учитывая гипертоническую болезнь, пациенту рекомендован прием селективного b–блокатора бисопролола в дозе 10 мг/сут. периодический прием мочегонного препарата – гипотиазида 50 мг утром натощак 1–2 раза в неделю. Кроме того, в связи с нарушением липидного обмена рекомендованы диета с ограничением приема жиров животного происхождения, поваренной соли и постоянный прием гиполипидемического препарата из группы статинов – симвастатин 20–40 мг ежедневно, под контролем уровня холестерина, триглицеридов, а также уровня трансаминаз крови.
Пациент был консультирован невропатологом; в связи с кардиалгией, связанной с остеохондрозом позвоночника, рекомендован прием препарата целекоксиб (нестероидный препарат с противовоспали- тельным и обезболивающим действием).
Больной выписан в удовлетворительном состоянии, болевой синдром в грудной клетке значительно уменьшился, АД стабилизировалось на цифрах 120–130/80 мм рт.ст. Больной взят на амбулаторное наблюдение, рекомендовано продолжить «агрессивное» влияние на факторы риска ИБС.
Диагноз при выписке: гипертоническая болезнь II ст. Гиперлипидемия IIБ типа. Остеохондроз шейного и грудного отделов позвоночника, кардиалгия.
Обсуждение
Нагрузочное тестирование у больных с кардиалгией – это хорошо изученная общепринятая методика, которая за несколько десятилетий получила широкое распространение в клинической практике. Интерпретация результата нагрузочного теста включает в себя оценку нескольких параметров: субъективных симптомов, мощности и объема выполненной работы, гемодинамических реакций (изменения АД и ЧСС) и изменений ЭКГ. Наиболее значимыми ЭКГ–изменениями являются ишемическая депрессия и/или элевация сегмента ST более 1 мм в сочетании с болевым синдромом [2].
Диагностическая ценность нагрузочной пробы определяется ее чувствительностью (способностью метода давать наименьшее число ложноотрицательных результатов) и специфичностью (способность метода давать меньшее число ложноположительных результатов), что зависит от интенсивности нагрузки и критериев оценки изменений ЭКГ при нагрузке. Чем выше специфичность пробы, тем лучше она определяет истинно отрицательные результаты и дает меньшее число ложноположительных. Необходимо также знать вероятность наличия заболевания у лиц с положительным тестом или возможность развития заболевания (ИБС) с отрицательным ответом (т.е. прогностическую значимость). Прогностическая значимость и сами результаты применения нагрузочного теста зависят от распространенности заболевания (высокой или низкой) в конкретной группе населения.
Причинами депрессии сегмента ST и других нарушений реполяризации (помимо ишемии миокарда) могут быть: синдром преждевременного возбуждения желудочков; синдром ранней реполяризации желудочков; влияние симпатической нервной системы; прием психотропных препаратов, антиаритмических препаратов; дигиталиса; электролитные нарушения; гипервентиляция; гипертензия; гипертрофия ЛЖ; дисфункция ЛЖ; нарушения проводимости; постуральные изменения; тахиаритмии [3].
Проба с физической нагрузкой позволяет получить значительно больше полезной информации по сравнению с клиническими данными лишь в группах больных с типичной и вероятной стенокардией, особенно у мужчин. Наличие неспецифических изменений на ЭКГ в покое (как в нашем случае) повышает вероятность получения ложноположительных результатов нагрузочной пробы.
Под ложноположительным результатом понимают появление на ЭКГ признаков ишемии миокарда во время или после пробы с физической нагрузкой при неизмененных по данным коронарографии венечных артериях сердца. При этом необходимо учитывать тот факт, что под ложноположительной пробой понимают не ошибочную трактовку заключения, а клиническую ситуацию, при которой имеются формальные признаки «ишемии миокарда». Несоответствие заключения истинному состоянию коронарного кровотока может быть выявлено только при коронарной ангиографии.
Возможность получения ложноположительных результатов нагрузочного тестирования связана с тем, что выявление депрессии сегмента ST не патогномонично для коронарной недостаточности и свидетельствует лишь о метаболических изменениях миокарда как коронарогенного, так и некоронарогенного генеза [4].
Ложноположительные результаты нагрузочной пробы могут быть связаны с относительной или функциональной недостаточностью сердечного выброса (например, при гипертрофии левого желудочка, митральном стенозе); с нарушениями электролитного обмена (прием диуретиков); гормональными нарушениями (гиперфункция симпато–адреналовой системы, прием эстрогенов); нарушениями транспорта кислорода (различные гипоксии); недостатком или блокированием гемоглобина (при тяжелых анемиях, увеличении уровня карбоксигемоглобина); с приемом различных лекарственных препаратов (дигиталис, хинидин, резерпин и др.); физическими перегрузками, курением или даже приемом пищи перед исследованием.
Ложноположительные пробы могут встречаться при пролапсе митрального клапана, кардиомиопатиях, идиопатическом гипертрофическом субаортальном стенозе, при изменениях на ЭКГ в покое (синдроме Вольфа–Паркинсона–Уайта, укорочении интервала PQ, блокадах ветвей пучка Гиса) [4].
У нашего пациента на ЭКГ регистрировались признаки неполной блокады левой ножки пучка Гиса, имелась лабильная артериальная гипертония – как возможные причины ложноположительных результатов нагрузочных проб.
Болевой синдром в грудной клетке у пациента носил нетипичный для ИБС характер. Отсутствие типичной стенокардии при нормальной коронарограмме, даже при положительном результате нагрузочного теста, позволило исключить синдром Х (микроваскулярную стенокардию). Этот синдром развивается в отсутствие значимого стенозирующего поражения крупных коронарных артерий по результатам коронарографии и без признаков их вазоспазма. Общим нарушением для большинства больных с синдромом Х является дефектная эндотелий–зависимая вазодилатация мелких миокардиальных артериол. У пациента в ходе обследования и по данным ЭХО–КГ были исключены: гипертрофическая кардиомиопатия, пролапс митрального клапана, аортальный стеноз, то есть заболевания, часто сопровождающиеся болями в области сердца. Кроме того, известно, что если боль носит кратковременный, колющий характер, либо ее продолжительность не превышает 30 секунд, вероятность, что ее происхождение обусловлено ишемией миокарда, очень мала [5]. Ишемическая болезнь проявляется чаще на фоне физической нагрузки или эмоционального стресса. Болевой синдром в грудной клетке у пациента имел характер кардиалгий на фоне остеохондроза позвоночника.
Данный клинический случай демонстрирует гипердиагностику ИБС у молодого мужчины при наличии основных факторов риска и «ишемических» изменений сегмента ST при нагрузочном тесте. Тем не менее полностью исключить наличие у пациента атипичной ИБС (доклинический период) и возможность появления в будущем коронарного атеросклероза позволит только длительное наблюдение с проведением повторных обследований, в том числе и коронарографии. С этим связаны и меры по вторичной профилактике ИБС у пациента (соблюдение диеты, физическая активность, влияние на факторы риска, прием гиполипидемических (статинов) и гипотензивных препаратов). Считается, что оценка ЭКГ покоя и проведение нагрузочного тестирования оправданы лишь при изменении клинической картины заболевания или при назначении новых лекарственных средств, т.к. польза рутинной периодической записи ЭКГ и регулярного нагрузочного тестирования, которые не обоснованы клиническими и физикальными данными, не доказана. тем не менее в нашем случае мы рекомендовали больному проведение повторного тестирования на тредмиле 1 раз в 6 мес. учитывая умеренный (промежуточный) уровень расчетного прогностического риска.
Литература
1. Беленков Ю.Н. Неинвазивные методы диагностики ишемической болезни сердца. Кардиология 1996; №1: 4–11.
2. Gibbons R.G. Balady G.J. Beasley J.W. et al. ACC/AHA guidelines for exercise testing: executive summary. A report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines (Committee on Exercise Testing). Circulation 1997; 96: 345–54.
3. Лупанов В.П. Функциональные нагрузочные пробы в диагностике ИБС. Сердце, 2002, том 1. № 6, 294–305.
4. Аронов Д.М. Лупанов В.П. Функциональные пробы в кардиологии. Москва, «МЕДпресс–информ» 2003. 2–е изд, с.148–156.
5. Сумароков А.Б. Дифференциальный диагноз болей в грудной клетке. Атмосфера. Кардиология, 2003, № 2, с.17–19.
Диагностика и лечение хронической ишемической болезни сердца.
Клинические рекомендации
2. ДИАГНОСТИКА ХРОНИЧЕСКОЙ ИБС
2.1. Диагноз ИБС формируется на основе:
- Расспроса и сбора анамнеза;
- Физикального исследования;
- Инструментальных исследований;
- Лабораторных исследований.
2.2. Задачи врача в ходе диагностического поиска:
- Поставить диагноз и определить форму ИБС;
- Определить прогноз заболевания — вероятность осложнений;
- Исходя из степени риска, определить тактику лечения (медикаментозное, хирургическое), периодичность и объем последующих амбулаторных обследований.
На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе.
Степень риска осложнений при хронической ИБС определяют по следующим основным показателям:
- Клиническая картина (выраженность ишемии миокарда) заболевания
- Анатомическая распространенность и выраженность атеросклероза крупных и средних коронарных артерий;
- Систолическая функция левого желудочка;
- Общее состояние здоровья, наличие сопутствующих заболеваний и дополнительных факторов риска.
2.3. Классификации ИБС
Существует несколько классификаций ИБС. В российской клинической практике широко применяется классификация, основанная на Международной Классификации Болезней IX пересмотра и рекомендациях Комитета экспертов ВОЗ (1979 г). В 1984 г с поправками ВКНЦ АМН СССР эта классификация была принята в нашей стране.
Классификация ИБС (по МКБ-IX 410—414,418)
1. Стенокардия напряжения:
1.1. Стенокардия напряжения впервые возникшая;
1.2. Стенокардия напряжения стабильная с указанием функционального класса (I—IV);
1.3. Стенокардия напряжения прогрессирующая;
1.4. Стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2. Острая очаговая дистрофия миокарда;
3. Инфаркт миокарда:
3.1. Крупноочаговый (трансмуральный) — первичный, повторный (дата);
3.2. Мелкоочаговый — первичный, повторный (дата);
4. Кардиосклероз постинфарктный очаговый;
5. Нарушение сердечного ритма (с указанием формы);
6. Сердечная недостаточность (с указанием формы и стадии);
7. Безболевая форма ИБС;
8. Внезапная коронарная смерть.
Примечания.
Внезапная коронарная смерть — смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа.
Впервые возникшая стенокардия напряжения — продолжительность заболевания до 1 мес. с момента появления.
Стабильная стенокардия — продолжительность заболевания более 1 месяца.
Прогрессирующая стенокардия — увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного нагрузку, уменьшение эффективности нитроглицерина; иногда изменения на ЭКГ.
Спонтанная (вазоспастическая, вариантная) стенокардия — приступы возникают в покое, трудно поддаются действию нитроглицерина, могут сочетаться со стенокардией напряжения.
Постинфарктный кардиосклероз — ставится не ранее, чем через 2 месяца с момента развития инфаркта миокарда.
Нарушение сердечного ритма и проводимости (с указанием формы, степени).
Недостаточность кровообращения (с указанием формы, стадии) — ставится после диагноза «постинфарктный кардиосклероз».
2.4. Примеры формулировки диагноза
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения впервые возникшая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения и (или) покоя, ФК IV, желудочковая экстрасистолия. НК0.
- ИБС. Стенокардия вазоспастическая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, функциональный класс III, постинфарктный кардиосклероз (дата), нарушение внутрисердечной проводимости: атриовентрикулярная блокада I степени, блокада левой ножки пучка Гиса. Недостаточность кровообращения II Б стадии.
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
(I00—I99) КЛАСС IX.
ХРОНИЧЕСКАЯ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Хроническая ишемическая болезнь сердца (хроническая ИБС) включает формы заболевания, протекающие хронически: стабильную стенокардию, диффузный (атеросклеротический) и постинфарктный кардиосклероз.
Этиология. Основной причиной развития болезни является атеросклероз коронарных артерий. Значительно реже приступы стенокардии
возникают при неизмененных коронарных артериях. К числу факторов, способствующих развитию болезни, следует отнести функциональную перегрузку сердца, гистотоксический эффект катехоламинов, изменения в свертывающей и антисвертывающей системах крови, недостаточное развитие коллатерального кровообращения.
Патогенез. В основе развития хронической ИБС лежит коронарная недостаточность — результат нарушения равновесия между потребностью миокарда в кислороде и возможностью его доставки с кровью. При недостаточном доступе кислорода к миокарду возникает его ишемия. Патогенез ишемии различен при измененных и неизмененных коронарных артериях.
В качестве основного механизма возникновения коронарной недостаточности при морфологически неизмененных сосудах выступает спазм артерий. К спазму приводят нарушения нейрогуморальных регуляторных механизмов, в настоящее время изученных недостаточно. Развитию коронарной недостаточности способствует нервное и(или) физическое напряжение, обусловливающее повышение активности симпатико-адреналовой системы. Вследствие усиленной продукции катехоламинов надпочечниками и постганглионарными окончаниями симпатических нервов в миокарде накапливается избыток этих биологически активных веществ. Усиление работы сердца в свою очередь повышает потребность миокарда в кислороде. Наблюдающаяся под влиянием усиления активности симпатико-адреналовой системы активизация свертывающей системы крови, а также угнетение ее фибринолитической активности и изменение функции тромбоцитов усугубляют коронарную недостаточность и ишемию миокарда.
При атеросклерозе коронарных артерий несоответствие потребностей миокарда в кислороде возможностям коронарного кровообращения (схема 14) ярко проявляется при физической нагрузке (усиление работы сердца, повышение активности симпатико-адреналовой системы). Выраженность коронарной недостаточности усугубляется недостаточностью коллатеральных сосудов, а также внесосудистыми влияниями на коронарные артерии. К таким влияниям относятся сжимающий эффект миокарда на мелкие коронарные артерии в фазу систолы, а также повышение внутримиокарди-ального давления в связи с развивающейся во время приступа стенокардии недостаточностью сократительного миокарда и увеличения конечного диастолического объема и давления в левом желудочке.
Остро возникшая коронарная недостаточность, проявляющаяся приступом стенокардии, может включить компенсаторные механизмы, предупреждающие развитие ишемии миокарда. Такими механизмами являются раскрытие существующих и образование новых межкоронарных анастомозов, повышение экстракции миокардом кислорода из артериальной крови. При истощении этого «коронарного резерва» ишемия миокарда во время приступа стенокардии становится более выраженной.
Кроме приступа стенокардии, ишемия миокарда проявляется различными эктопическими аритмиями, а также постепенным развитием атеро-склеротического кардиосклероза. При кардиосклерозе замещение мышечных волокон соединительной тканью постепенно приводит к снижению сократительной функции миокарда и развитию сердечной недостаточности.
Стенокардия. Стенокардия является основным проявлением хронической ИБС, но может встречаться и как синдром при других заболеваниях (аортальные пороки, выраженная анемия). В связи с этим термин «стенокардия», если специально не указывается заболевание, вызвав-
#image.jpg