Актовегин в коррекции когнитивных нарушений у лиц старческого возраста с артериальной гипертензией
С.В. Недогода, В.В. Цома, А.А. Ледяева, Э.И. Ивашененкова
Сергей Владимирович Недогода — докт. мед. наук, профессор, заведующий кафедрой терапии и семейной медицины ФУВ, проректор по лечебной работе Волгоградского государственного медицинского университета (ВолГМУ).
Вера Владимировна Цома — канд. мед. наук, ассистент кафедры терапии и семейной медицины ФУВ ВолГМУ.
Алла Александровна Ледяева — клинический ординатор кафедры терапии и семейной медицины ФУВ ВолГМУ.
Эвелина Ивановна Ивашененкова — заведующая неврологическим отделением МУЗ ГКБ СМП № 25, главный внештатный невролог г. Волгограда.
В настоящее время около 15% населения мира составляют лица пожилого и старческого возраста. Ожидается, что в ближайшее время их доля еще более возрастет.
Снижение памяти, внимания и других когнитивных функций является нередким спутником старения [1, 2]. По эпидемиологическим данным около 70% лиц пожилого возраста имеют проблемы когнитивного характера. Одной из наиболее частых причин их развития является артериальная гипертензия, что подтверждено крупными рандомизированными клиническими исследованиями [3]. Сегодня можно считать доказанным тот факт, что снижение АД у пожилых пациентов с артериальной гипертензией уменьшает риск возникновения новых случаев сосудистой (в том числе постинсультной) деменции, а у больных с уже имеющейся деменцией — темпы ее прогрессирования (исследования Syst-Eur, PROGRESS, MOSES).
Результаты недавно закончившегося исследования HYVET (Hypertension in the Very Elderly Trial) продемонстрировали не только снижение риска инсульта при артериальной гипертензии у лиц старше 80 лет, но и благоприятное влияние антигипертензивной терапии на когнитивные функции. В это исследование были включены пациенты старше 80 лет с систолическим АД >160 мм рт. ст. и 140 мм рт. ст. в положении стоя. На терапии арифоном ретард 1,5 мг в сочетании с периндоприлом 2-4 мг в сутки у них необходимо было достичь целевого АД 3 пунктов в течение 1 года. В субисследование было включено более 6800 пациентов. Оказалось, что антигипертензивная терапия снижала риск развития когнитивного дефицита на 14% [ОР 0,86 (95% ДИ 0,67-1,09)] и деменции на 8% [ОР 0,92 (95% ДИ 0,81-1,05)]. Однако необходимо отметить, что эта выраженная тенденция не была статистически значимой; авторами исследования это было объяснено его досрочным прекращением в связи с доказанной пользой от антигипертензивной терапии.
Таким образом, стал еще более актуальным вопрос о том, достаточно ли только антигипертензивной терапии для улучшения когнитивных функций, так как результаты исследований SCOPE и MOSES не выглядят впечатляющими. Поэтому вполне логичной представляется попытка улучшения когнитивных функций с использованием препаратов с ноотропным эффектом. Необходимо обратить внимание на то, что у большинства пациентов с артериальной гипертензией и когнитивными нарушениями имеет место сочетание сосудистого и нейродегенеративного процессов. Но, несмотря на широкий спектр различных ноотропных препаратов, не существует четких рекомендаций по их применению, что обусловлено сложностью нейрохимических и нейрофизиологических процессов, лежащих в основе мнестической деятельности.
Группа пациентов, участвовавших в исследовании HYVET, представляется очень интересной с точки зрения оценки возможностей ноотропной и церебропротективной терапии в улучшении когнитивных функций. Очевидно, что более чем 5-летняя антигипертензивная терапия уже сыграла свою роль и назначение церебропротекторов позволяет оценить их эффективность в “чистом” виде.
В этой связи было проведено исследование, целью которого была оценка влияния активатора метаболизма мозга Актовегина на когнитивные функции у пациентов с артериальной гипертензией старше 80 лет, которые до этого на протяжении более 5 лет получали антигипертензивную терапию по программе HYVET
Материал и методы
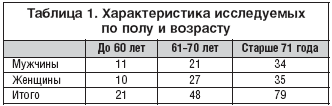
В открытое клиническое исследование были включены 49 пациентов старше 80 лет с артериальной гипертензией, которые на протяжении более 5 лет получали арифон ретард 1,5 мг + периндоприл 2-4 мг в сутки и у которых было достигнуто АД
HTML-код для размещения ссылки на сайте или в блоге:
‘Актовегин’ (уколы) – показания к применению
Начать стоит, пожалуй, с того, что «Актовегин» (уколы) – это довольно не новый препарат, который очень широко применяется в медицине, а именно в таких областях, как невропатология, офтальмология и кардиология. Почему именно эти отрасли медицины? Давайте более подробно рассмотрим три показания к применению препарата «Актовегин» (уколы эти, к слову, действуют намного лучше, чем другие препараты), после изучения которых вы ответите для себя на этот влпрос.
Показание номер один – гипертензия сосудов головного мозга
Данное заболевание представляет собой совокупность симптомов, самыми частыми из которых являются следующие: головная боль, боль и тяжесть в глазах, частые носовые кровотечения разной степени тяжести, а также всплески эмоций и психические расстройства на фоне головных болей. Почему именно при этом заболевании применяют актовегин? Дело в том, что при гипертензии сосудов головного мозга повышается кровяное давление в сосудах за счет их достаточно сильного сужения. Актовегин имеет свойство расширять их, причем при данном заболевании обычно ставят актовегин внутримышечно, так как заболевание не столь серьезное, если не имеет запущенности и осложнений. Если же заболевание протекает в тяжелой форме, то уколы могут потребоваться внутривенно, причем незамедлительно.
Показание номер два – гипертония
Тут и так, наверное, все ясно, ведь данное заболевание не является редкостью. Гипертония – распространенное заболевание сосудов, характеризующееся повышением внутривенного давления на нервной почве. Актовегин внутривенно могут ставить только в тех случаях, когда давление преодолевает отметку в сто пятьдесят и разговор идет уже о спасении жизни пациента. В остальных же случаях препарат «Актовегин» прописывается для введения внутримышечно. Что касается гипертонии, то тут актовегин (уколы) действует по тому же принципу, что и с гипертензией: сосуды расширяются, а это, естественно, влияет на снижение внутривенного давления. К слову, с таким заболеванием, как гипертония, пациенту могут прописать не только актовегин (уколы), но и несколько видов других препаратов, которые также влияют на снижение внутривенного давления и ведут к его уравновешиванию (постепенному возвращению в норму, как в постоянное состояние).
Показание номер три – повышенное внутриглазное давление
Узнав эти три основных показания к применению препарата «Актовегин», вы не должны думать, что, если у вас имеется какое-либо кардиологическое или невропатологическое заболевание, не входящее в их число, то применять «Актовегин» вам нельзя. Помните, что только врач может с точностью выписать нужный препарат, подобрав его для вас индивидуально. Никогда не занимайтесь самолечением, если у всерьез подозреваете наличие у себя каких-либо серьезных заболеваний, которые связаны с сердечно-сосудистой системой, головным мозгом и глазами.
Комплексная терапия гипертонической и смешанной энцефалопатии
С.А. Румянцева
РГМУ, Москва
COMPLEX THERAPY FOR HYPERTENSIVE AND MIXED ENCEPHALOPATHY
S.A. Rumyantseva
Russian State Medical University, Moscow
Arterial hypertension (AH) is one of the main causes of the occurrence and progression of different types of vascular pathology. AH-associated functional and morphological impairments of the brain are the severe symptom complexes of hypertensive encephalopathy (HE), which require continuous correction. The measures for the prevention and treatment of all cardiovascular diseases, including HE, involve adequate correction of AH, correction of energy neuronal homeostatic disorders, as well as a harmonious combination of psychotherapeutic and pharmacological exposures.
Key words: arterial hypertenstion, hypertensive encephalopathy, asthenia, correction, actovegin.
Sofia Alekseyevna Rumyantseva: [email protected]
Сердечно-сосудистая патология, приводящая к острым и хроническим формам сердечной и сосудисто-мозговой недостаточности, уже давно переросла из медицинской в социальную проблему.
Именно на долю болезней системы кровообращения (сосудистой патологии) приходится в настоящее время большинство летальных исходов в популяции (см. рисунок).
Основные причины летальных исходов в РФ в 2005—2006 гг. по данным Росстата
Одной из главных причин возникновения и прогрессирования разных видов сосудистой патологии является артериальная гипертензия (АГ).
АГ может быть диагностирована у пациента, если систолическое АД при минимум 2 измерениях во время 2 визитов и более к врачу >140 мм рт. ст. а диастолическое >90 мм рт. ст. Необходимо оговориться, что эти показатели относятся к лицам, не получающим гипотензивную терапию (Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов 2008 г.). Среди патофизиологических причин, вызывающих повышение АД, рассматривается гиперактивность симпатической нервной системы, повышение активности ренин-ангиотензин-альдостероновой системы (РААС).
Активация РААС стимулирует вазоконстрикцию, задержку жидкости в сосудистом русле и вторичное ремоделирование сосудов, поддерживающее стойкое повышение АД.
Эпидемиологическая ситуация в мире по цереброваскулярной патологии характеризуется повсеместной распространенностью и прогнозируемым ростом показателей цереброваскулярных заболеваний, связанным с «постарением» населения. В последние 10 лет отмечается и стойкая тенденция к «омоложению» контингента больных с различными видами цереброваскулярной патологии, прежде всего с инсультом и хронической ишемией мозга, что связано с прогрессирующим увеличением в обществе экстремальных воздействий (А.А. Михайленко и соавт. 1996; А.А. Скоромец, 1999) и недостаточной реализацией программ профилактики таких социально значимых заболеваний, как АГ и церебральный атеросклероз.
На сегодняшний день около 9 млн человек в нашей стране страдают цереброваскулярными заболеваниями, и в последние годы отмечается лавинообразный рост числа больных как с острыми, так и с хроническими формами ишемии мозга (Е.И. Гусев, 2003; Ю.Я. Варакин, Н.В. Верещагин, Г. Г. Арабидзе, З.А. Суслина, 1996; Ю.А. Варакин и соавт. 2003). А между тем именно тяжелые проявления АГ и атеросклероза, лежащие в основе всех форм цереброваскулярной патологии (З.А. Суслина, Ю.Я. Варакин, 2004), являются предотвратимыми причинами высокого уровня смертности и инвалидизации в популяции.
У многих лиц старше 50 лет процессы так называемого нормального старения быстро сменяются патологическими изменениями (Н.Н. Яхно и соавт. 2004; А.Б. Локшина, В.В. Захаров, Н.Н. Яхно, 2006; В.В. Захаров, Н.Н. Яхно, 2003; А.И. Мартынов и со-авт. 2000), связанными прежде всего с АГ, которая формирует замкнутый «порочный круг» сосудистой и церебральной патологии, включающий несколько этапов (В.В. Машин, А.С. Кадыков, 2002): повышение АД, дизрегуляцию функционального состояния эндотелиоцитов сосудистой стенки артериол, компенсаторную вазоконстрикцию, снижение кровотока по мозговым сосудам, функциональные и морфологические нарушения состояния вещества головного мозга.
Клинически эти функциональные и морфологические дизрегуляции проявляются тяжелыми симптомокомплексами гипертонической энцефалопатии (ГЭ), требующими постоянной и эффективной коррекции (И.В. Дамулин и соавт. 2003).
Для успешной диагностики и лечения гипертонической болезни несомненно нужны комплексные усилия врачей многих специальностей, т.е. мультидисциплинарный подход. При АГ II—III стадий наблюдается поражение различных органов-мишеней и можно диагностировать наличие ассоциированных клинических состояний.
Если к настоящему моменту благодаря усилиям Национальной ассоциации по борьбе с инсультом во многих регионах РФ имеется статистика по инсультам (В.И. Скворцова и соавт. 2003, 2005, 2006), то реальных данных о числе больных с гипертонической и атеросклеротической энцефалопатией, а также смешанными (самыми частыми) их формами практически нет.
Таким образом, проблема лечения ишемии головного мозга, возникающей на фоне гипертонической болезни, церебрального атеросклероза и их сочетания, стоит весьма остро, если учитывать прогрессирующий характер поражения мозга, приводящий к нарастанию расстройств церебральных функций.
Патогенетические механизмы, ведущие к прогрессированию хронической ишемии, оказывают негативное влияние на церебральные структуры, отвечающие за двигательную, когнитивную и эмоционально-волевую сферы, нарушения в которых формируют клинические синдромы, рано приводящие к социально-бытовой дезадаптации.
ГЭ — особая форма сосудистой церебральной патологии, рассматриваемая как медленно прогрессирующее диффузное функционально-морфологическое поражение вещества мозга у больных с А Г, возникающее в результате вовлечения в патологический процесс сосудов, приводящее к снижению церебрального кровотока и другим морфофункциональным патологическим изменениям вещества головного мозга.
В отличие от острой, обычно локальной церебральной ишемии ГЭ обусловлена медленно прогрессирующей диффузной недостаточностью кровоснабжения, приводящей к прогрессирующему ухудшению функционирования мозга. Выделяют несколько форм церебральной патологии (энцефалопатии), вызванных изменением морфологии и функционального состояния сосудов головного мозга (Н.В. Верещагин и соавт. 1995, 1997; Н.Н. Яхно и соавт. 2006; В.И. Шмырев и Т.С. Гулевская, 1999; А.О. Скоромец, 2005, 2006; А.С. Кадыков, 2002; Л.А. Калашникова и Т.С. Гулев-ская, 1998; С.В. Котов, 2001):
- острая и хроническая ГЭ;
- субкортикальная артериосклеротическая энцефалопатия;
- мультиинфарктное состояние;
- хроническая сосудистая мозговая недостаточность на фоне патологии (главным образом атеросклеротического генеза) магистральных артерий головы;
- смешанные формы (наиболее часты сочетания ГЭ и субкортикальной артериосклеротической энцефалопатии, мультиинфарктного состояния и хронической сосудистой мозговой недостаточности).
Энцефалопатию, обусловленную гипертонической болезнью, подразделяют на несколько стадий. Начальная (компенсированная) стадия характеризуется прежде всего субъективными расстройствами, такими как частая головная боль, раздражительность, снижение внимания, умеренное нарушение памяти (главным образом оперативной), рассеянность, умеренное снижение работоспособности, нарушения сна, общая слабость с высокой утомляемостью, изменение жизненных ценностей, эмоциональная лабильность; нередко выявляются депрессия и неустойчивость при ходьбе.
Похожие жалобы могут быть обусловлены целым рядом заболеваний, в том числе носящих психосоматический характер, например соматоформной вегетативной дисфункцией.
При соматоформной дисфункции жалобы пациентов выглядят таким образом, будто они обусловлены расстройством той системы или органа, которые в основном или полностью находятся под влиянием вегетативной нервной системы, т.е. сердечно-сосудистой, желудочно-кишечной или дыхательной, а также частично мочеполовой.
Наиболее частые и яркие примеры относятся к сердечно-сосудистой («невроз сердца»), дыхательной (психогенная одышка и икота) и желудочно-кишечной («невроз желудка» и «нервный понос») системам. У многих таких больных имеются указания на наличие психологического стресса. Тем не менее у значительной части больных с соответствующими данным расстройствам критериями отягощающие психологические факторы не выявляются.
Одна из особенностей диагностики множественных соматоформных симптомов состоит в том, что выделяется соматоформная дисфункция вегетативной нервной системы с подвидами для отдельных висцеральных систем. Клиническая картина их складывается из признаков вовлечения вегетативной нервной системы и дополнительных неспецифических субъективных жалоб на расстройство каких-либо органов или систем. Обычно отсутствуют данные о существенном структурном или функциональном нарушении беспокоящего органа или системы.
Необходимо отметить, что гиперактивность вегетативной нервной системы, наблюдаемая у больных с начальными стадиями гипертонической болезни, часто распространяется не только на сосудистую, но и на многие другие системы и органы, что клинически может проявляться вегетативной соматоформной дисфункцией.
У больных с начальной стадией ГЭ клиническая картина соматоформной дисфункции, как правило, характеризуется признаками астенического синдрома. Астения (греч. asthenia — бессилие, слабость), или астенический синдром, — один из наиболее частых синдромов, встречающихся в практике любого врача. Доля жалоб, связанных с астенией, составляет не менее 60%. Она становится спутником нашей повседневной жизни, как и гиподинамия, несбалансированное питание, работа до полного истощения сил и недосыпание.
Астения — это аномальная, спонтанная слабость (вялость), возникающая при отсутствии нагрузок, длительно продолжающаяся и не проходящая после отдыха. Помимо слабости и утомляемости, как правило, отмечаются и другие расстройства — «симптоматические», «коморбидные» или «физические». Традиционно в качестве этиологических обсуждаются нервно-психические, социальные, инфекционные, иммунные, метаболические и нейрогуморальные факторы, однако преобладают концепции, объединяющие все эти факторы в единую систему. Астения представляет собой универсальную реакцию организма на любое состояние, угрожающее истощением энергетических ресурсов.
Ведущую роль в развитии астенического синдрома при АГ играет нарушение функции ретикулярной активирующей системы (РАС), более известной как ретикулярная формация, которая является «энергетическим центром» головного мозга, отвечающим за активное бодрствование.
После ряда биохимических реакций, входящих в цикл Кребса, в митохондриях синтезируется аденозинтрифосфат (АТФ) — основной источник энергии организма. Энергетические аспекты метаболизма мозга очень важны, так как мозг человека потребляет до 25% всех энергетических ресурсов организма и его активность постоянно высока как в дневное, так и в ночное время.
Небольшое снижение содержания АТФ ведет к замедлению процессов мышления и запоминания, снижению способности к концентрации внимания, общей слабости, нарушениям сна и т.д. Появление симптомов астении — сигнализирует о перегрузке РАС, аутоинтоксикации продуктами метаболизма, нарушении регуляции выработки и использования энергетических ресурсов организма, информирует регуляторные системы организма о необходимости временного прекращения умственной или физической деятельности.
От того, как быстро были замечены начальные клинические симптомы и начата коррекция запущенных снижением церебральной перфузии и метаболизма начальных этапов патобиохимического каскада нейронального поражения, зависит прогноз заболевания. Следует сказать, что при появлении первых симптомов сердечно-сосудистой патологии пациент обычно обращается к участковому терапевту, врачу общей практики, семейному врачу, кардиологу, неврологу. Выработка этими специалистами единого подхода и алгоритма терапии и профилактики как начальных, так и развернутых клинических проявлений сердечно-сосудистой и церебральной патологии во многом определяет развитие болезни, эффективность ее профилактики и лечения. Методы профилактики для лиц с факторами риска сердечно-сосудистой, в том числе церебральной, патологии и методы терапии больных, уже имеющих клинические проявления болезни, схожи, так как направлены на единый патофизиологический каскад. Они заключаются главным образом в коррекции модифицируемых факторов риска сердечнососудистой патологии, поскольку влиять на немодифицируемые факторы риска (возраст, пол, наследственность, врожденные особенности строения сосудистого русла, расовая и этническая принадлежность) нереально.
Основным направлением адекватной терапии и профилактики всех сердечно-сосудистых заболеваний, в том числе инсульта, острой ГЭ, гипертонической и смешанной энцефалопатии, приводящей к хронической сосудистой церебральной ишемии, является комплекс мер, который должен осуществляться уже на этапах амбулаторно-поликлинического звена всеми профильными специалистами (участковым терапевтом, врачом семейной практики, неврологом, кардиологом, эндокринологом).
В этот комплекс входят следующие мероприятия.
Адекватная коррекция АГ. Многочисленные исследования показывают уменьшение частоты инсультов на 35—40% при снижении диастолического АД в среднем на 5—6 мм рт.ст. При метаанализе 9 проспективных исследований с включением более 420 тыс. пациентов, которые наблюдались в течение 10 лет, выявлено снижение риска инсульта даже при меньшем снижении АД (М. Дж. Хеннерици и соавт. 2008).
Необходимо отметить, что тактика быстрого достижения целевых цифр АД (120/80 мм рт.ст.), особенно у больных со стойкой и длительной АГ, клинической картиной ГЭ и когнитивными расстройствами (внимание, праксис, работоспособность, память, мышление), не может быть признана правильной. Резкое и значительное снижение АД у больных, адаптированных к высокому уровню церебрального метаболизма и церебральной перфузии, может вести к окончательному разрушению механизмов церебральной ауторегуляции и углублению очаговых и диффузных постишемических церебральных расстройств. Возникновение и прогрессирование когнитивных нарушений является достоверным клиническим показателем необходимости замедления темпа антигипертензивной терапии.
Для эффективной и безопасной профилактики церебральных расстройств у больных с сердечно-сосудистой патологией снижения АД следует достигать в течение 2—6 мес.
Коррекция расстройств энергетического нейронального гомеостаза. Как было сказано выше, именно расстройства энергетического гомеостаза на уровне клеток и тканей, прежде всего на уровне мозговой ткани, ведут к функциональным и морфологическим повреждениям нейронов и глиальных клеток. Коррекция энергодефицита и расстройств энергетического клеточного гомеостаза у больных с начальными и поздними симптомами хронической мозговой церебральной недостаточности, возникающей как на фоне церебрального атеросклероза, так и А Г, проводится антиоксидантами и антигипоксантами.
Многочисленные клинические рандомизированные исследования доказали эффективность антигипоксанта актовегина в терапии больных с клинической картиной ишемии мозга, в том числе возникающей на фоне АГ. Приведем данные нескольких исследований, посвященных применению актовегина у больных с различными формами и стадиями сосудистого поражения головного мозга. Так, в двойном слепом плацебоконтролируемом исследовании с участием 120 пожилых пациентов по тесту Паули, мозаичному тесту (одному из тестов HAWIE) и по всем клиническим симптомам (депрессия, чувство страха, головокружение, нарушения сна и т.д.) с высокой степенью статистической значимости было выявлено преимущество актовегина перед плацебо при лечении хронической цереброваскулярной недостаточности (W. Jansen и G.W. Brueckner, 1982).
В мультицентровом исследовании с участием 1549 пациентов актовегин использовали при лечении органического поражения мозга, в том числе связанного с наличием начальных стадий ишемии мозга сосудистого генеза. В ходе исследования наблюдалось отчетливое улучшение у большинства пациентов, при этом отмечались быстрый эффект терапии и хорошая переносимость (H. Letzel и U. Schlichtiger, 1994).
При психоорганическом синдроме эффект терапии актовегином 70% пациентов оценили как «лучше и значительно лучше», в то время как в группе плацебо такой результат отмечался только в 35% случаев (S. Kanowski и соавт, 1995).
В двойном слепом плацебоконтролируемом исследовании с участием 128 пациентов была доказана эффективность таблетированной формы актовегина у пациентов с энцефалопатией сосудистого генеза легкой и средней степени тяжести. В ходе исследования проводился анализ скорости выполнения когнитивных функций по шкале SCAG (шкала гериатрической оценки Sandoz). В ходе исследования отмечены улучшение состояния у большинства пациентов, принимавших актовегин, а также достоверное преимущество в группе лечения актовегином по сравнению с группой плацебо (W.D. Oswald и W. Steger и соавт, 1991).
Проводилось также комплексное двойное слепое плацебоконтролируемое исследование с использованием актовегина для определения его влияния на возрастные изменения памяти у пожилых пациентов. После 14 дней терапии актовегином у пациентов отмечалось значительное улучшение памяти и внимания, в том числе при оценке алфавитного теста Gruenberg. Эффективность актовегина также подтвердили данные ЭЭГ-картирования: препарат усиливал амплитуду Р300-потенциалов в теменных отделах головного мозга, которые отвечают за большинство когнитивных функций (H.V. Semlitsch и соавт, 1999).
Стандартная доза актовегина у больных с хронической ишемией головного мозга, ГЭ должна составлять не менее 200—400 мг (1—2 таблетки) 3 раза в день, длительность курса — от 4 нед до нескольких месяцев.
Существуют данные об эффективности применения комплексного энергокорректора антиоксиданта цитофлавина в дозе 425 мг 4 раза в сутки в течение 50 дней для коррекции клинических симптомов хронической ишемии (жалоб, микроочаговых неврологических симптомов, астении, тревоги и депрессии, качества сна и интегрального показателя качества жизни) с сохранением достигнутых клинических эффектов в последующие 2—4 мес (З.А. Суслина и соавт, 2006).
Еще одним очень важным моментом адекватной терапии и профилактики начальных форм сосудистых энцефалопатий является гармоничное сочетание психотерапевтического и фармакологического воздействия. К основным проблемам современных реабилитационных мероприятий относится недооценка важности психотерапевтической работы и практически полная замена ее медикаментозной терапией. Однако подобный подход обычно позволяет лишь блокировать депрессивную симптоматику, не устраняя ее глубинных причин, при этом не удается выработать стратегию психологической защиты, в итоге — частые рецидивы депрессивных эпизодов в более поздний период. Если глубинные причины дисфорических расстройств не устраняются психотерапевтическими методами, возможно усугубление и психологических, и неврологических нарушений даже при нетяжелой очаговой симптоматике, обусловленной хронической сосудистой патологией.
HTML-код для размещения ссылки на сайте или в блоге: