Профилактика повторного инсульта
Человек, который уже один раз перенес инсульт, автоматически становится представителем группы высокого риска. То есть у этих людей вероятность повторного инсульта очень велика. Особенно высокий процент повторных инсультов, случившихся в течении года после первого. Неврология человека с каждым последующим инсультом все больше ухудшается, а это значит, что профилактика повторного инсульта для пациента и естественно для врача является вопросом жизни и смерти.
Сказать легко, а сделать трудно
Профилактические мероприятия по предотвращению повторного инсульта направлены на устранение факторов риска влияющих на повторение инсульта.
К таким факторам риска относятся:
- артериальная гипертензия;
- сердечно-сосудистые заболевания;
- дислепидемия, т. е. нарушения в липидном обмене;
- нарушения кровообращения мозга;
- сахарный диабет (чтобы избежать повторного инсульта, необходимо поддерживать гликемию на уровне приблизительно – 5,6 ммоль /л);
- злоупотребление алкоголем – лучше если его потребление совсем прекратится;
- курение, в том числе и пассивное;
- гиподинамия – получасовые, среднеинтенсивные, физические нагрузки, которые необходимо осуществлять ежедневно под наблюдением специалиста;
- ожирение. – контроль и нормализация массы тела индекс которого должен быть не ниже 18,5 и не выше 24,9;
- стрессы – следует избегать конфликтов и потрясений.
Проводя профилактику инсульта, желательно хотя бы частично, а в идеале, конечно, полностью исключить имеющиеся у пациента факторы риска. Для этого требуется беспрекословное соблюдение комплекса несложных мер, которые несмотря на всеобщую доступность, все же требуют от человека определенных усилий воли. Однако одного волевого усилия в этом смысле не достаточно, требуется серьезная медикаментозная поддержка.
Направления профилактики повторного инсульта
Для проведения успешной профилактики, очень важно действовать сразу во всех направлениях.
- Коректировка образа жизни человека;
- Отказ от употребления алкоголя;
- Отказ от курения;
- Здоровое рациональное питание;
- Адекватные состоянию здоровья физические нагрузки.
Здоровый образ жизни позволяет в значительной степени сократить количество применяемых в процессе профилактики медикаментов. Ранее перенесенный инсульт оставляет отпечаток на физическом здоровье человека и накладывает ограничения на уровень его физических возможностей. Поэтому физические упражнения, а также их интенсивность и продолжительность должна назначаться и контролироваться врачом.
- Снижение уровня глюкозы в крови;
- Нормализация холестерина.
- Контроль за уровнем артериального давления позволяет устранить гипертензию:
- Проведение антитромбоцитной терапии путем разжижения крови при помощи лекарственных препаратов.
Снижение давления является важной часть профилактики, поскольку чем оно выше, тем выше риск повторения инсульта.
Риск снижается на 32% при понижении давления всего на 5 мм р. с. а его снижение на 10 мм р. с. снижает риски повторения инсульта на 56%.
Профилактика инсульта у людей, которые перенесли ишемический инсульт, должна обязательно включать антигипертензивные средства. Лекарство выбирается ориентировано на уровень имеющейся у пациента гипертензии, его возраст, а также на имеющиеся у него хронические заболевания.
Некоторые из препаратов снижающих артериальное давление вызывают ряд побочных действий, заставляющих человека принимать лекарства. Среди таких побочных действий следует отметить наиболее часто встречающиеся:
- Отеки нижних конечностей;
- Головокружение;
- Покраснение на лице,
- Снижение половой активности.
Отменяя медикаментозныую терапию самовольно без консультации с лечащим врачом, пациент сводит на нет все усилия изходя из которых проходила профилактика повторного приступа.
Многие пациенты не понимают, что вред наносимый препаратами снижающими артериальное давление в разы меньше, чем вред наносимый высоким давлением. Особенно страдает при повышенном давлении головной мозг. Поэтому начиная принимать гипотензивные препараты в качестве одного из мероприятий по профилактике повторного инсульта следует настраиваться на то, что это будет непрерывным процессом продолжительностью не один год. К тому же медицина не стоит на месте и на рынке появляются новые более эффективные препараты с минимальными побочными эффектами, которые переносятся значительно легче.
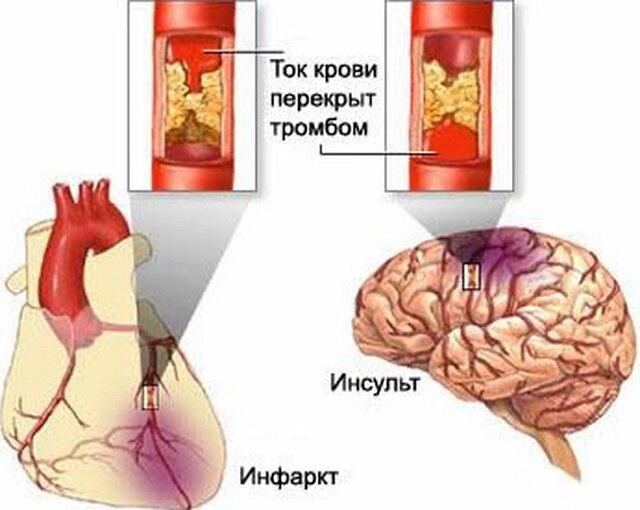
Часто случается так, что инсульт провоцируется разрывом мозгового сосуда. Это происходит в следствии давления на истонченную стенку сосуда аневризмами, которые представляют собой «мешочек». Этот мешочек, выпячиваясь, давит на стенку сосуда и стенка не выдержав, рвется. А если такой «Мешочек» в ваших сосудах не один? Что тогда?
Каждый скачек давления может стать для человека последним. Врачи предлагают пациенту уже однажды перенесшему инсульт исследовать сосуды. При обнаружении в процессе антиографии сосудистых мешочков– аневризмов их лучше будет удалить.
Атеросклероз еще один очень опасный фактор, провоцирующий повторный инсульт. Атеросклеротические бляшки образовываясь и налипая на стенки сосуда сильно ограничивают просвет сосуда, по которому течет кровь. При понижении давления через суженый сосуд к мозгу поступает очень мало крови и ее не хватает для нормального функционирования. Предотвратить атеросклероз или приостановить его развитие можно при помощи диеты, исключающей из рациона следующие продукты:
В случае если диета не помогает, применяется медикаментозное лечение.
Тромбы обычно образовываются при нарушении ритма сердца. Оторвавшиеся от них кусочки называемые эмбоцилами попадают в кровь и вместе с током крови могут закупорить мозговые сосуды. Образование этих самых эмбоцил можно определить при помощи исследования эхокардиографии. Так же во избежании образования тромбов можно применять аспирин, лучше если он будет в форме растворимых таблеток. Применять его нужно в течении нескольких месяцев, а в некоторых случаях лет.
Расчет вероятности повторного инсульта
Александра Захарова 27 октября 2011 г. 20111027
Повторный инсульт не редкость, происходит он чаще всего из-за того, что человек, однажды вернувшись к жизни, теряет бдительность по отношению к своему здоровью.
Предупредить повторный инсульт намного легче, чем первый, но последствия его могут быть намного хуже. Более половины случаев повторного инсульта заканчиваются летальным исходом.
Для профилактики следует соблюдать ряд правил:
- принимать назначенные врачом лекарства (соблюдая дозировку и время приема);
- не допускать повышения артериального давления;
- следить за полноценным питанием;
- заниматься лечебной гимнастикой в разумных пределах;
- полностью отказаться от алкоголя и курения;
- не допускать стрессов;
- регулярно посещать врача.
Экспертная система прогнозирования инсультов (ЭСПИН)
Вероятность рецидива инсультного состояния подтолкнула медицинские ученые круги к поиску системы прогнозирования повторного инсульта.
Человеческий организм можно рассматривать как сложную саморегулирующуюся систему, состоящую из огромного количества подсистем, которые связаны между собой. Следовательно, изучив те или иные факторы этих систем, можно создавать модели разных заболеваний, в том числе и инсульта.
Чтобы определить вероятность вторичного инсульта, используется множество прогностических таблиц и уравнений. Одной из наиболее эффективных в этом направлении является разработка ученых Минского государственного института, получившая название « Экспертная система прогнозирования инсультов » .
Еще в 70-х годах минувшего столетия были созданы прогностические таблицы, а потом и системы прогнозирования возникновения мозговых инсультов: СПВМИ, СПВМИ-2 и СПВМИ-3. В 1999 году была создана экспертная система прогнозирования и профилактики мозговых инсультов, а затем на основании результатов проводившихся в 2001-2003 годах исследований – экспертная система прогнозирования инсультов (ЭСПИН).
Эта система представляет собой компьютерную программу, работающую в Windows. При расчете риска возникновения инсульта, а также его типа (ишемический или геморрагический) используется формула Бейеса: Р(НkA)= Р(Нk)P(AHk)/ ∞∑t=1 Р(Нi)P(AHi), где P(Hk/A) – вероятность возникновения инсульта, P(Hk) – априорная вероятность возникновения инсульта в популяции.
P(A/Hk) исчисляется по формуле: (P(A/Hk) = P(A/H1) P(A/H2) … P(A/Hn), где P(A/H1), P(A/H2), …, P(A/Hn) – условные вероятности возникновения инсульта; ∞∑t=1 Р(Нi)P(AHi) – формула полной вероятности, где Hi – попарно несовместимые события, то есть возникновение и невозникновение инсульта.
Таким образом, P(Hi) – априорные вероятности возникновения и невозникновения инсульта в популяции, P(A/Hi) – условные вероятности возникновения и невозникновения инсульта.
Факторы риска
Из более чем ста факторов риска инсульта были отобраны 52 наиболее характерных. Это артериальная гипертензия (АГ), эффективность гипотензивной терапии (ГТ), анализ состояния глазного дна, уровень фибриногена, данные ультразвукового исследования брахиоцефальных сосудов головного мозга, наследственный анамнез и др.
Факторы риска, используемые в системе, были разделены на градации, имеющие определенное математическое значение, которое зависит от вклада в информативность. Создание прогноза возможно по трем наборам факторов риска: 15, 25 и 52.
При работе ЭСПИН используется принцип матриц. Были определены четыре математические модели пациентов: с высокой вероятностью инсульта, с низкой вероятностью инсульта, с высокой вероятностью ишемического инсульта, с высокой вероятностью геморрагического инсульта (ГИ).
По итогам исследования пациенты делятся на группу высокого риска (вероятность инсульта 75-100%), группу среднего риска (50-74%), группу низкого риска (25-49%), а также группу лиц, не имеющих риска инсульта (менее 25%).
Тип инсульта и его вероятность вычисляются ЭСПИН не только в момент обследования, но и в том случае, если пациент соблюдает рекомендации.
После прогнозирования его результаты продолжают храниться в основной базе данных, и это позволяет при последующем исследовании использовать их, внося соответствующие коррективы. ЭСПИН также содержит профилактические советы для пациентов, у которых возможен инсульт.
Точность прогнозирования увеличивается с возрастом пациентов и достигает наибольших значений у людей старше 74 лет. Так как относительно инсульта возраст является самостоятельным фактором риска.
Результаты исследования доказали высокую эффективность прогнозирования инсульта при помощи ЭСПИН.
Применение ЭСПИН в медицине способствует совершенствованию профилактики инсультов и позволяет точнее выявлять лиц, у которых имеется риск заболевания, разрабатывать для них комплекс рекомендаций в зависимости от наличия факторов и типа угрожающего инсульта.
Повторный инсульт: ученые выяснили, каков риск его развития
 Согласно результатам исследования, опубликованным на сайте Канадского фонда по вопросам сердца и инсульта (Heart and Stroke Foundation of Canada), лица, которые перенесли инсульт или транзиторную ишемическую атаку (мини-инсульт) имеют высокий риск развития повторного инсульта или других проблем со здоровьем по крайней мере в течение 5 лет.
Согласно результатам исследования, опубликованным на сайте Канадского фонда по вопросам сердца и инсульта (Heart and Stroke Foundation of Canada), лица, которые перенесли инсульт или транзиторную ишемическую атаку (мини-инсульт) имеют высокий риск развития повторного инсульта или других проблем со здоровьем по крайней мере в течение 5 лет.
В настоящее время большинство пациентов в Канаде, перенесших инсульт или транзиторную ишемическую атаку, находятся на стационарном лечении в течение примерно 90 дней после данного события, поскольку считается, что в данный период времени вероятность возникновения повторного инсульта наиболее высока.
Однако новое исследование показывает, что риск развития повторного события у таких больных сохраняется на более длительный срок. В данном исследовании приняли участие около 34 тыс. пациентов, перенесших инсульт или транзиторную ишемическую атаку. Затем ученые исключили тех из них, у которых в течение 90 дней после данного события наблюдался повторный инсульт, транзиторная ишемическая атака, инфаркт миокарда, которые были госпитализированы по другой причине или умерли. Таким образом, более 10 тыс. пациентов, или 30%, были исключены, это подтверждает гипотезу о том, что 90-дневный период считается временем наиболее высокого риска развития повторного события у таких больных. Стоит отметить, что из оставшихся участников (около 24 тыс.) у 9,3% в течение первого года после инсульта или транзиторной ишемической атаки наблюдалось развитие повторного инсульта или инфаркта миокарда, они были госпитализированы по другой причине или умерли. При этом летальный исход был отмечен у 5,1% таких лиц. У оставшихся участников вероятность возникновения повторного инсульта оставалась на уровне 5% в течение последующих 4 лет.
Таким образом, пациенты, перенесшие инсульт или транзиторную ишемическую атаку, имеют почти 10% риск развития повторного инсульта, инфаркта миокарда или другого события, которое может привести к летальному исходу в первый год после перенесенного события. Однако и в дальнейшем эти больные остаются в группе повышенного риска. По прошествии 5 лет после инсульта или транзиторной ишемической атаки вероятность возникновения повторного инсульта у них был в 2 раза выше, чем у лиц того же возраста и пола, однако без наличия инсульта или транзиторной ишемической атаки в анамнезе.
По словам ученых, сохранение риска развития повторного инсульта в долгосрочной перспективе (а не только в течение 90-дневного периода) свидетельствует о необходимости разработки эффективных стратегий и мер для пациентов, ранее перенесших такое событие, с целью предотвращения его повторного развития или других проблем со здоровьем.
По материалам http://www.heartandstroke.com
 Версия для печати
Версия для печати  Наверх
Наверх