Рекомендации больным с облитерирующим атеросклерозом
Опубликовано 1 Июнь, 2009
Бросай курить и больше двигайся — такая главная рекомендация сосудистых хирургов пациентам с облитерирующим атеросклерозом.
Это достаточно распространенное заболевание сосудов встречается как у мужчин, так и у женщин. Однако при этом мужчины заметно лидируют. В возрастной группе от 40 до 70 лет облитерирующий атеросклероз встречается примерно у 3 процентов мужчин и 1 процента женщин. После 70 лет эта сосудистая патология сосудов нижних конечностей регистрируется у 10 процентов людей. Более подробно о заболевании нам рассказал хирург первого хирургического отделения РНПЦ «Кардиология» Сергей КОЗЛОВ .
Основная причина повреждения артерий нижних конечностей — атеросклероз. Однако это не единственная причина, хотя и наиболее распространенная. Сам атеросклероз развивается при наличии определенных факторов риска. излишний вес, гиперхолестеринемия, курение. повышенное давление, в определенной степени свою роль отыгрывает и наследственность.
Основные изменения при атеросклерозе развиваются во внутренней оболочке артерий. Здесь начинают откладываться холестерин и липиды, формируя желтоватые пятна на внутренней стенке сосуда. В окружности этих очагов появляется молодая соединительная ткань, созревание которой приводит к формированию склеротической бляшки. На бляшках оседают тромбоциты и сгустки фибрина, соли кальция. Стенка артерии в области такой бляшки приобретает каменную прочность, легко крошится. Артерия при этом приобретает вид «стеклянной».
Сужение сосудов крупной бляшкой приводит к значительному нарушению тока крови. что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания, отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой недостаточности кровоснабжения и гангрене.
— Сергей Игоревич, скажите, какие симптомы могут свидетельствовать о том, что у человека развивается облитерирующее заболевание артерий нижних конечностей?
— Все зависит от клинических проявлений болезни. Существует их классификация. разработанная патриархом сосудистой хирургии академиком А. У. Покровским. Согласно с этим выделяют несколько стадий заболевания.
При первой (начальной) стадии больные отмечают зябкость, судороги в нижних конечностях, иногда покалывание или жжение в кончиках пальцев, повышенную утомляемость. При ходьбе со скоростью 4–5 км/ч на расстояние 500–1000 метров возникает перемежающаяся хромота. Она заключается в том, что больной начинает чувствовать боль в икроножных мышцах голени или ступни, и это вынуждает его останавливаться.
На второй стадии интенсивность перемежающейся хромоты нарастает, она уже возникает после преодоления расстояния в 200–250 м или несколько раньше. Кожа ступней и голени теряет свойственную ей эластичность, становится сухой, шелушится, на подошве проявляется гиперкетароз. Замедляется рост ногтей, они утолщаются, становятся хрупкими, приобретают матовую или бурую окраску. Нарушается и рост волос на поврежденной конечности, что приводит к появлению участков облысения. Начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц ступни.
Третья стадия характеризуется появлением боли в поврежденной конечности в состоянии покоя. ходьба становится возможной только на расстояние 25–50 м. Окраска кожных покровов резко изменяется в зависимости от позы поврежденной конечности: подъем ее сопровождается побелением, опускание — покраснением кожи, которая истончается и становится легкоранимой. Незначительные травмы в результате потертостей ударов, стрижки ногтей приводят к образованию трещин и болезненных язв на поверхности. Для облегчения страданий больные придают конечности вынужденную позу, опуская ее вниз. Прогрессирует атрофия мышц ступни и голени.
На четвертой стадии боли в ступнях и пальцах становятся невыносимыми и постоянными. Создающиеся язвы обычно размещаются на дистальных отделах конечностей, чаще на пальцах. Края и дно их покрыты грязно-серым налетом. Появляется отечность ступни и голени, развивается гангрена пальцев и ступней.
Следует отметить, что это заболевание имеет неуклонное прогрессирование. Если патологию не лечить, она обязательно приведет к потере конечности. Это только вопрос времени. У каждого пациента процесс проходит индивидуально. У одного болезнь прогрессирует медленно, на протяжении многих лет, даже десятилетий. А у второго заболевание принимает молниеносный характер, когда на протяжении нескольких месяцев может мгновенно измениться ситуация и возникает уже новое проявление болезни, называемое критической ишемией нижней конечности. Такое состояние наиболее опасно тем, что при нем совершается наибольшее количество ампутаций. В этой стадии ангиохирург уже не может помощь пациенту и для того, чтобы спасти жизнь больного вынуждены выполнять ампутацию. При такой ситуации, к сожалению, выполнить реконструктивную операцию, направленную на спасение конечности, уже не всегда возможно.
— Какие методы лечения этого заболевания существуют на сегодня?
— Начнем с того, что все пациенты, у которых подозревается такая патология, должны быть проконсультированы у сосудистого хирурга. для того, чтобы установить, что на текущий момент можно предложить больному. Нужно ли ему сейчас проводить какое-то хирургическое лечение или будет достаточно медикаментозной коррекции.
Медикаментозная терапия направлена на предотвращение факторов риска дальнейшего развития атеросклероза. Она включает в себя коррекцию липидного состава крови, артериальной гипертензии, прием препаратов, которые улучшают кровообращение в ноге и снижают вязкость крови, а также повышают проходимость крови через суженные сосуды.
В случаях, когда у человека уже есть достаточно выраженные проявления болезни, выполняется хирургическая коррекция .
— В чем она заключается?
— Следует отметить, что прежде чем проводить хирургическое лечение, необходимо сделать диагностику. Она может быть выполнена как на амбулаторном, так и на стационарном этапах. При амбулаторном проводится ультразвуковое обследование сосудов. По его результатам ангиохирург принимает решение о дальнейшем лечении.
Стационарный этап нужен тогда, когда ультразвуковое обследование показало наличие выраженного повреждения сосудов конечности. Пациенту делается ангиологическое обследование. т.е. снимки сосудов, на которых уже видно, какая есть протяженность повреждения сосудов, в каком месте. И в зависимости от этого принимается решение, какой вид оперативного лечения можно предложить пациенту.
Варианты операций могут быть различные. Сегодня существуют две группы операций. которые направлены на спасение конечности. Бурно развивается такое направление, как эндоваскулярные операции. При них человеку через небольшой разрез или прокол в области голени внутрь сосуда вводят специальный инструментарий, и с его помощью устраняют сужение сосудов. Однако, к сожалению, такую защитную процедуру можно выполнить не всегда. Если есть очень значительное по продолжительности и по степени зауженности повреждение, приходится делать открытые операции.
Суть их чаще всего сводится к тому, чтобы запустить кровь в обход поврежденного сосуда. Иначе говоря, используются сосудистые протезы. выполняющие роль своих собственных сосудов. Иногда удается обойтись собственными тканями человеческого тела, т. е. использовать в качестве входного шунта сосуд пациента, допустим вену. После выполнения такой операции кровь будет поступать в необходимом объеме в поврежденную конечность.
Однако следует знать, что операция не лечит болезнь и не ликвидирует ее причину. которой является атеросклероз. Она только снижает последствия заболевания и дает человеку возможность вести нормальный образ жизни и сохранить конечность. Но если пациент продолжает жить со своими факторами риска как прежде, то болезнь неизбежно будет прогрессировать, и рано или поздно закроется этот искусственный или собственный сосуд, используемый в качестве шунта. Поэтому человек должен настроить свое поведение на то, чтобы бороться с основной причиной заболевания в дальнейшем.
— А это значит.
— Это значит — он должен следить за соблюдением диеты. при которой необходимо снизить потребление жиров животного происхождения. Кроме того, принимать препараты, снижающие холестерин. следить за артериальным давлением. Человек с такой патологией должен 3–4 раза в год проходить курс вазоактивной терапии. при которой принимаются препараты, обладающие вазоактивным эффектом. А главное, исключить курение .
Мы имеем такую статистику. Среди тех, кто бросил курить после успешной операции на нижней конечности, 80 процентов пациентов на протяжении 5 лет обходились без ампутации, а вот среди тех, кто вредную привычку не бросил, 80 процентов через 5 лет теряли ногу .
Вот вам только один фактор риска, ведущий к печальным результатам. А исключить его в силах самого пациента. Так что наша рекомендация такая: бросай курить и больше двигайся. Тогда и прогнозы на нормальную жизнь будут довольно хорошие.
Ольга ШЕВКО. газета «Звязда», декабрь 2008 года.
Атеросклероз. Симптомы, рецепты, рекомендации по лечению атеросклероза
Атеросклероз — хроническое заболевание, при котором в стенках крупных жизненно важных артерий происходит отложение жироподобных веществ.
Атеросклероз — распространенная болезнь, возникающая обычно у людей старше 40-45 лет. К атеросклерозу склонны те, кто ведет малоподвижный образ жизни, а также злоупотребляет алкоголем и курением. Работники умственного труда болеют атеросклерозом чаще, чем работники физического труда, городские жители — чаще сельских.
Атеросклероз может не проявляться долгие годы. Обычно поражаются преимущественно сосуды головного мозга, сердца, почек, ног. Болезненные проявления зависят от того, какие артерии поражены.
При атеросклерозе сосудов головного мозга снижается работоспособность, особенно умственная, память на недавние события, а также активное внимание. Больные быстро утомляются, становятся нервозными, жалуются на плохой сон, головокружения, чувство тяжести и шум в голове. Возможны осложнения — нарушения мозгового кровообращения, тромбозы и кровоизлияния.
Атеросклероз сосудов сердца (коронарный атеросклероз) ведет к уменьшению просвета и спазму этих сосудов, в результате возникает коронарная недостаточность. Появляются сжимающие боли в области сердца или за грудиной, отдающие в левую руку, лопатку или левую половину шеи и возникающие при физическом или нервно-психическом напряжении. Могут возникнуть атеросклеротический кардиосклероз, стенокардия, инфаркт миокарда.
При атеросклерозе почек развивается гипертония.
Лечение атеросклероза комплексное. Кроме лекарственных препаратов, прописываемых врачом, необходима активная мышечная работа с учетом возраста и состояния больного, а также строгий режим питания. Рекомендуется ограничить потребление животных жиров и богатых холестерином продуктов (например, сливочное масло, жиры, мясо, рыбу), поваренной соли, а также легко усваиваемых углеводов (сахар, кондитерские изделия). Необходимо употреблять продукты, богатые веществами, препятствующими отложению жиров и жироподобных соединений (творог, треска, овсянка), растительное масло, овощи и фрукты. При избыточном весе устраивают разгрузочные дни. Курение и спиртные напитки категорически запрещаются.
Пожилым людям, страдающим атеросклерозом, полезны (по назначению врача) лечебная гимнастика, ежедневные пешеходные прогулки.
Правильная организация режима труда — с регулярными перерывами в работе и систематическим отдыхом, физические упражнения, занятия, успокаивающие нервную систему, нормальный сон — не менее 8 часов, рациональное питание препятствуют прогрессированию атеросклероза.
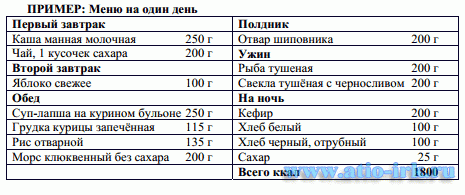
РЕЦЕПТЫ ДОМАШНЕГО ДОКТОРА
Морская капуста 10 г
Боярышник кроваво-красный, плоды 15 г
Рябина черноплодная, плоды 15 г
Брусника обыкновенная, листья 10 г
Череда трехраздельная, трава 10 г
Пустырник обыкновенный, трава 10 г
Ромашка аптечная, цветки 10 г
Кукурузные столбики с рыльцами 10 г
Крушина ломкая, кора 10 г
Принимать по 1/3-1/4 настоя после еды три раза в день.
Приготовление настоя. 1-2 ст. ложки смеси поместить в эмалированную посуду, залить 1 стаканом горячей кипяченой воды, накрыть крышкой, нагреть в кипящей воде (на водяной бане) 15 мин и затем охладить при комнатной температуре. Оставшееся сырье отжать, долить кипяченой воды до объема 200 мл.
Смешать свежеотжатый сок лука с пчелиным медом в равных количествах и принимать по 1 ст. ложке 2-3 раза в день при атеросклерозе.
Ежедневно съедать (вместе с пищей) 2-3 зубчика чеснока. Это способствует очищению сосудов от атеросклеротических отложений, снижает артериальное давление.
Принимать по 50 мл сока черноплодной рябины 3 раза в день за 30 мин до еды при повышенном давлении. Курс лечения — 20-30 дней. После двухнедельного перерыва он может быть повторен.
 Атеросклероз — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до закупоривания. (Википедия )
Атеросклероз — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до закупоривания. (Википедия )
При поражении коронарных артерий возникает стенокардия и возможно развитие инфаркта миокарда. Поражение церебральных артерий вызывает либо преходящую ишемию мозга, либо инсульты. Поражение артерий конечностей — причина перемежающейся хромоты и сухой гангрены. Атеросклероз брыжеечных артерий ведет к ишемии и инфаркту кишечника. Возможны поражения почечных артерий и другие.
• артериальная гипертензия (систолическое АД >140 мм рт. ст. диастолическое АД >90 мм рт. ст.)
• отказ от курения
• антиатеросклеротическая диета
• активный образ жизни — регулярные дозированные физические нагрузки
• поддержание психологического и физического комфорта
• снижение массы тела
Медикаментозная терапия атеросклероза
Включает в себя коррекцию артериальной гипертензии (особенно систолического АД), сахарного диабета, метаболического синдрома. Однако наиболее значимым является нормализация липидного спектра.
Препараты, применяемые с этой целью, разделяются на четыре основных группы:
• снижающие синтез холестерина и триглицеридов в печени и уменьшающие их концентрацию в плазме крови
• повышающие катаболизм и выведение атерогенных липидов и липопротеидов
• дополнительные
Диета при атеросклерозе
Рекомендации Европейского общества по изучению атеросклероза
РЕКОМЕНДУЕТСЯ
Продукты с низким количеством жиров и/или большим количеством волокон пектина.
1. Жиры. Ограничить прием всех жиров.
2. Мясо. Курица, индейка, телятина, кролик, дичь (дикие утки, куропатки, зайчатина).
3. Молочные продукты. Снятое молоко, низкожировые сыры (например, прессованный творог), сыр из снятого молока, из свернувшегося молока. Кефир с низким содержанием жира. Яичный белок.
4. Рыба. Вся «белая» рыба: треска, ходок, камбала. Жирная рыба: сельдь, макрель, сардины, тунец, лососевые (кета, горбуша, семга).
5. Фрукты/овощи. Все свежие и замороженные овощи, горох, фасоль, оливки. Сушеные бобовые: горох, фасоль, чечевица. Картофель вареный (очищенный или «в мундире», съедая кожуру, когда это возможно). Свежие фрукты, несладкие консервированные фрукты, грецкие орехи, каштан.
6. Злаки. Мука грубого помола (непросеянная), хлеб из нее, немолотые (цельные) злаки, овсяная, пшеничная мука. Овсяная каша. Неполированный рис и рисовая паста. Сухари, приготовленные в духовом шкафу. Овсяное печенье. Бездрожжевой хлеб.
7. Выпечка. Низкожировые пудинги: желе, шербет, пудинги из снятого молока, низкожировые приправы (пюре).
8. Напитки. Чай, кофе, минеральная вода, несладкие напитки, фруктовые соки без сахара. «Чистые» супы. Домашние овощные супы. Низкоалкогольное пиво.
9. Консервы, сладости. «Чистые» маринады. Сладости без сахара: таблетки сахарина или жидкие сладости на аспартаме.
10. Остальное. Травы, специи, горчица, перец, уксус. Низкожировые приправы: лимон, йогурт.
ОГРАНИЧЕННЫЙ ПРИЕМ
Продукты содержат полиненасыщенные жиры или небольшое количество насыщенных жиров. Если диета будет содержать небольшое количество жиров, эти продукты допустимы ограничено.
Например: «красное» мясо можно употреблять не чаще трех раз в неделю, сыры средней жирности и рыбные пасты – один раз в неделю, домашнее печенье, бисквиты, кондитерские изделия, приготовленные с использованием пригодных (содержащих полиненасыщенные жиры) маргарина или масла – дважды в неделю, жареный (печеный) картофель, приготовленный на соответствующем масле, — 1 раз в две недели.
1. Жиры. Масло- и маргаринсодержащие полиненасыщенные жирные кислоты в большом количестве. Масло: подсолнечное, кукурузное, шафрановое, соевое, оливковое, хлопковое.
2. Мясо. Постная говядина, бекон, ветчина, фарш из постной говядины, печень и почки.
3. Молочные продукты. Полуснятое молоко, сыры средней жирности (эдемский, камамбер). Плавленые, пастообразные сыры. 1-3 яйца в неделю. Полужирные сыры.
4. Рыба. Рыба, приготовленная на пригодном масле. Моллюски. Морские ракообразные.
5. Фрукты/овощи. Жареный, тушеный картофель, приготовленный на пригодном масле. Фрукты в сиропе. Засахаренные фрукты. Миндаль. Лесной орех.
6. Злаки. Белая мука, белый хлеб, сладкие каши на завтрак, полированный (белый) рис и паста из него. Обыкновенный полусладкий бисквит. Бисквит, приготовленный на воде.
7. Выпечка. Пирожные, кондитерские изделия, бисквиты и приправы, приготовленные на пригодном масле или маргарине. Домашние закуски на ненасыщенных жирах.
8. Напитки. Сладкие напитки, малосолодовые напитки, жидкий шоколад с низким содержанием жира (редко). Пакетные супы, мясные супы. Алкоголь.
9. Консервы, сладости. Сладкие маринады и приправы (из фруктов, перца), которые подают к холодному мясу (кэрри). Мармелады. Мед. Сиропы. Марципаны. Арахисовое масло. Лимонный творог. Горячие сладости. Пастила, мятные лепешки, сахар, сорбитол, глюкоза, фруктоза.
10. Остальное. Мясные и рыбные пасты, низкокалорийные сливки и майонез. Бутылочные соусы. Французские приправы. Соевый соус.
НЕ РЕКОМЕНДУЕТСЯ
Продукты содержат большое количество насыщенных жиров и должны быть исключены из питания, насколько это возможно.
1. Жиры. Масло и жир, получаемые во время жаренья мяса и мясных продуктов, свиное сало, кокосовое масло. Маргарины без отметки о высоком содержании ненасыщенных жиров. Перетопленное или растительное масло неизвестного происхождения. Гидрогенизированные масла и маргарины.
2. Мясо. Мясо с видимым жиром, грудинка и ребра барана, свинина (мясо с области живота), бекон с прослойками жира, колбасы, сосиски, салями, паштет, яичница с мясом, утка, гусь, мясные пасты, кожа домашней птицы.
3. Молочные продукты. Неснятое молоко, сгущенное и концентрированное молоко, сливки, взбитые сливки. Жирные сыры: чеддер, чеширский и т. п. Сливочные сыры. Жирный кефир.
4. Рыба. Икра рыб.
5. Фрукты/овощи. Жареный, тушеный картофель (если он приготовлен на непригодном масле). Картофельные чипсы, хрустящий картофель.
6. Злаки. Пирожные. Бисквиты с острым сыром. Кондитерские изделия (печенья, пирожные), купленные в магазине.
7. Выпечка. Пирожные, пудинги, бисквиты на насыщенных жирах. Клецки, пудинги на нутряном жире. Приправы на сливках и сливочном масле. Все купленные в магазине пудинги и приправы. Закуски, приготовленные на «кипящем» масле (жареные гарниры). Молочное мороженое.
8. Напитки. Ирландский кофе (кофе со сливками и алкоголем), богатые жиром солодовые напитки, шоколад, сливочные супы.
9. Консервы, сладости. Шоколадные кремы, начинка для пирога на животных жирах. Ириски. Помадки. Крем, полученный взбиванием масла и сахара. Шоколад.
10. Остальное. Обычные салатные сливки, майонез, сливки или содержащие сливочный сыр приправы.