Что такое поверхностный тромбофлебит нижних конечностей, и как его лечить?
Содержание
Воспаление вен на ногах
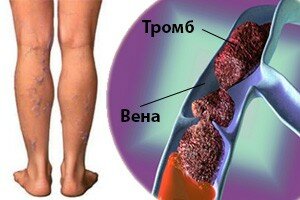
Что такое тромбофлебит? Этим термином называется воспаление стенки вены, возникшее из-за того, что появился очаг инфекционной этиологии. Такой очаг сопровождается образованием в просвете сосуда тромба. Существуют случаи, когда тромб не образуется, к такой ситуации применяется другое определение — флебит. Существует тромбофлебит поверхностных вен нижних конечностей, когда вышеперечисленные действия происходят в венах нижних конечностей, которые располагаются в жировой клетчатке под кожей на глубине от двух до трех сантиметров. На самом деле образование тромбов в венах требует к себе пристального внимания, так как они могут вести себя по-разному. Приведем три варианта поведения тромбов.
- Тромб может перекрыть просвет сосуда, тем самым нарушив кровообращение.
- Тромб способен оторваться от стенки и перенестись с кровью в другие органы.
- Лучший вариант развития — рассасывание тромба.
Ясно, что из этих трех вариантов опасными являются первых два, поэтому изучить эту болезнь нужно очень хорошо. Начнем с выяснения причин такого состояния.
Причины возникновения
Возникновение тромбофлебита связано с нарушением целостности венозной стенки, к чему также имеют отношение инфекционные агенты. Инфекции могут переходить на стенку сосуда из близких воспаленных тканей. Кроме того, это может происходить по лимфатическим сосудам. Как было сказано в начале, при тромбофлебите есть очаг воспаления хронического характера. Это может быть пневмония, тонзиллит, грипп, туберкулез, кариозные зубы, септикопиемия. Самой главное причиной считается застой крови, повышение коагуляции крови и изменение химического и физического состава крови. Отдельно можно выделить некоторые причины.
Одной из причин заболевания является тромбоз глубоких вен
тромбоз глубоких вен;
- травматические поражения;
- наследственная склонность к образованию тромбов в крови;
- варикозная болезнь;
- инфекционные поражения;
- злокачественные новообразования;
- аллергические заболевания;
- ожирение;
- оперативные вмешательства;
- нарушение целостности оболочек сосудов;
- беременность;
- введение медикаментов внутрь вен;
- прием противозачаточных средств.
Основные симптомы
Стоит отметить, что тромбофлебит, поражающий поверхностные вены, может быть двух видов:
- острый;
- хронический.
Острая форма заболевания
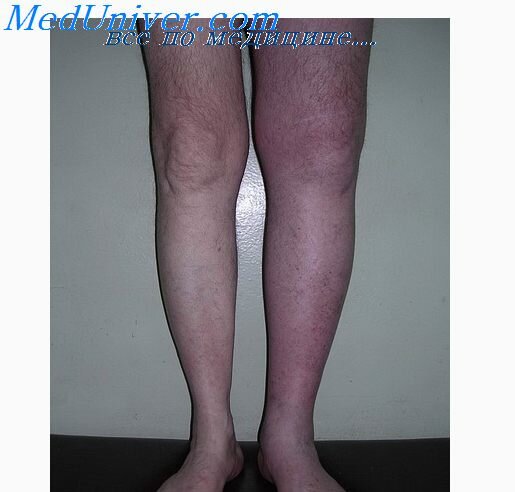
Острая форма так называется, потому что развивается внезапно. Такому состоянию также есть свои причины — это вирусная инфекция, травма, прием оральных контрацептивов и так далее. В общей сложности можно сказать, что причинами являются состояния, при которых повышается свертываемость крови. То, как это выглядит внешне, можно посмотреть на фото.
На словах можно сказать, что при вовлечении в процесс расширенных вен, варикозные узлы становятся более плотными, и болезненными. Кроме того, они могут увеличиться в размере. Бывают случаи, что конечность начинает отекать, но происходит это лишь в той области, где поражается вена. Благодаря этому тромбофлебит, поражающий поверхностные вены, можно отличить от этой же болезни, которая поражает глубокие вены.
При поражении поверхностных вен общее состояние человека обычно держится на удовлетворительном уровне, а наблюдаются местные проявления. Острая форма характеризуется следующими признаками:
- тянущая боль колючего острого характера, поражающая пораженную вену;
- по ходу вены наблюдается отек и выраженное покраснение;
- повешенная температура, которая может доходить до 38 градусов;
- озноб;
- недомогание;
- увеличение лимфоузлов.
Тромбированная вена
Тромбированные вены отличаются от расширенных варикозных вен отсутствием покраснения, повышенной температуры и боли в зоне пораженных вен. Кроме того, варикозные вены спадаются в горизонтальном положении, потому что кровь уходит дальше, то есть в глубокие вены, а тромбированная вена при прогрессировании лишь увеличивается в размерах.
Осматривая пациента, врач обычно обращает внимание на обе нижние конечности, начиная пахом и кончая стопами. Он сравнивает окраску кожных покровов и анализирует отечность, гипертермию и болезненные ощущения. Яркое покраснение кожного покрова по ходу вены, которая поражена, наблюдается в первые несколько дней с того момента, как началось заболевание. После этого гиперемия начинает стихать, и кожа становится более спокойного цвета.
При тромбофлебите малой подкожной вены местные проявления заметны не так сильно, как при поражении главного ствола большой подкожной вены. Объяснением этому служит строение фасций и мышц голени.
Воспалительный процесс начинает стихать через несколько недель, но это может затянуть и на полтора месяца. Затем проходимость вены постепенно восстанавливается. Если при этом не было варикоза, то болезненность и усиленный рисунок подкожных мелких вен может наблюдаться долгое время.
Методы диагностики
Диагностика не вызывает никаких проблем. Состояние определяется местом нахождения патологического процесса, его распространенностью, длительностью и степенью. Существует несколько методов исследования тромбофлебита.
- Ультразвуковая допплерография. Этот метод берет свое основание в эффекте Доплера. Специальным датчиком посылается сигнал, который отражается от объектов, находящихся в движении. Он улавливается другим датчиком, который рассчитывает изменение скорости распространения сигнала, образующегося от его соприкосновения с движущейся кровью. Компьютер регистрирует измененную частоту, обрабатывает ее математически и делает заключение.
Пациенту проводят реовазографию
Реовазография. Это неинвазивный метод, который позволяет исследовать кровообращение. Суть в том, что на какую-то область тела воздействует ток высокой частоты. Одновременно с этим регистрируется электрическое сопротивление, изменяющееся в зависимости от того, как ткань насыщается кровью.
- Ультразвуковое дуплексное ангиосканирование. В этом случае сочетаются два метода — доплеровское сканирование и звуковое исследование, позволяющее посмотреть движение крови, структуру сосудов, а также помогает измерить диаметр сосуда и скорость кровотока.
- Магнитно-резонансная томография и компьютерная томография. Эти методы применяются в том случае, если ультразвуковые методы не дают достаточно информации.
- Венография. Суть данного способа в том, что в венозное русло вводится специальный контрастный препарат, который прокрашивает сосуд изнутри. Это метод рентген-исследования применяется редко, так как широкое развитие получили вышеприведенные способы.
Лечение заболевания
Лечение должно проходить под постоянным наблюдением хирурга
В начале лечения очень важно выбрать самый подходящий для пациента вариант. Если поверхностный тромбофлебит локализуется на уровне голени, то лечение может проходить в амбулаторных условиях под регулярным наблюдением хирурга. Но в этом случае больной должен осознавать, что, если заболевание перешло на уровень бедра, то, скорее всего, нужна госпитализация в стационар, иначе возможны серьезные осложнения. Госпитализация требуется и тогда, когда лечение заболевания на уровне голени не дает положительных результатов в течении двух недель.
Больному очень важно соблюдать строгий постельный режим в том случае, если наблюдаются клинические признаки тромбоэмболии легочной артерии или же при проведении инструментального исследования выявился эмбологенный характер тромбоза. В общей сложности активность пациента должны быть ограничена выраженной нагрузкой физического характера, куда включается подъем тяжестей, бег и работа, требующая сильного напряжения брюшного пресса и мышц. Выделим основные моменты, которые должны учитываться при лечении тромбофлебита.
- Ограничение физической и двигательной активности.
- Соблюдение постельного режима при назначении его врачом.
- Использование эластичных бинтов, колгот и гольфов на пораженную конечность. Что применять и надо ли это делать, решает врач.
- Применение антикоагулянтной терапии: надропарин, далтепарин, эноксапарин. Обычно их назначают на одну неделю, после чего начинают принимать дезагреганты и антикоагулянты в форме таблеток: варфарин, ацетилсалициловая кислота.
- Флеботоники: диосмин, рутозид, троксерутин. Эти лекарственные средства активно борются с воспалением внутри.
- Нестероидные препараты, направлены на борьбу с воспалительным процессом.
- Гепарин, мазь: гепатромбин, лиотон-гель. Благодаря им стихает зуд и боль. Также они обладают выражено, иначе…
- Энзимотерапия: флогэнзим, вобэнзим. Эти средства оказывают противоотечостью
- Прополис. Если использовать его на местном уровне, они окажут обезболивающий эффект, уменьшат отек, укрепят венозную стенку, будут бороться с зудом и окажут противомикробное действие.
Хирургические методы могут быть разные. Рассмотрим три наиболее частых вариантов.
Перевязка поверхностных вен
Ее проводят тогда, когда консервативная терапия не дает нужных результатов. Цель такой операции заключается в том, чтобы прекратить процесс сбрасывания крови в поверхностные вены из глубоких. Перевязка может быть сделана через заднемедиальный доступ или через медиальный доступ. И в том и в другом случае осуществляется перевязка вен, находящихся ниже колена. Перед тем, как это сделать, необходимо провести пальпацию и дуплексное УЗИ, что поможет найти и отметить проекции, которые подлежат перевязке. Операция безопасна и комфортна, а для ее проведения вполне достаточно местного наркоза.
Также тромбофлебит можно лечить народными способами, но перед этим нужно посоветоваться с врачом. Приведем примеры некоторых способов, которые не включают в себя лекарственную терапию.
- употребление лука и чеснока.
- нормализация веса.
- правильное питание, которое включает в себя много клетчатки и минералов и ограничивает потребление калорийной пищи и животных жиров.
- употребление яблочного уксуса: на половину стакана одна чайная ложка.
- применение контрастных ванночек для ног, а также ополаскивание коленей и бедер.
- налаживание опорожнения кишечника.
- употребление чая их тысячелистника, горной арники и зверобоя продырявленного.
- использование экстракта конского каштана, лекарственного окопника и донника, горной арники. Данные лекарственные травы обладают противовоспалительным действием.
- придание ногам более высокого положения во время сна для улучшения оттока крови.
- проделывание регулярных упражнений для ног.
Возможные последствия
Отрыв тромба — одно из возможных последствий
Самое опасное осложнение — отрыв тромба, так как оно может поспособствовать возникновению тромбоэмболии. Тромбофлебит может приводить к воспалению в стенках сосудов, что также распространяется на окружающие ткани.
Но бояться слишком сильно не надо, так как возможность отрыва тромба при этой форме заболевания не такая большая, как при поражении глубоких вен, так как в последнем случае глубокие вены находятся в окружении мышц, а при движении вены происходит смещение вен и самого тромба. Однако, если не лечить обсуждаемую нами форму заболевания, что оно как раз может перейти в такую степень.
Возможны еще некоторые осложнения:
Профилактика болезни
Избежать возникновения тромбофлебита поможет соблюдение нескольких простых правил.
Длительное положение лежа вредно для здоровья
Тромбофлебит поверхностный — описание, причины, симптомы (признаки), диагностика, лечение.
Краткое описание
Поверхностный тромбофлебит — воспалительное заболевание, характеризующееся развитием тромбоза и реактивного спазма поверхностных вен чаще нижних конечностей. Часто развивается как осложнение варикозной болезни. Ятрогенный тромбофлебит поверхностных вен иногда возникает после венопункции или веносекции.
Локализация. Наиболее часто поражаются большая подкожная вена и её притоки в верхней трети голени, нижней и средней третях бедра. Редкие формы: тромбофлебит поверхностных вен молочной железы и передней грудной стенки (болезнь Мондора), а также тромбофлебит дорсальной вены полового члена.
Классификация. Острые, подострые, рецидивирующие; мигрирующий тромбофлебит (повторяющийся тромбоз различных участков поверхностных вен, чаще всего на нижних конечностях); восходящие и нисходящие.
Причины
Этиология. Флебит может развиться самостоятельно и вызвать венозный тромбоз, или же инфекция быстро присоединяется к первичному тромбозу поверхностных вен. Кроме того, он может быть вторичным при васкулитах, например, при узелковом периартериите и при облитерирующем тромбангиите (болезни Бюргера). Мигрирующий тромбофлебит может быть маркёром карциномы, чаще всего хвоста поджелудочной железы. Тромбофлебит дорсальной вены полового члена обычно вызывается острой или хронической травмой.
Патогенез. Тромбофлебит развивается при наличии следующих условий: замедлении кровотока, повышении свёртываемости крови, повреждении стенки или клапанов вен, присоединении инфекции.
Симптомы (признаки)
Клиническая картина • Острый тромбофлебит возникает внезапно, сопровождается повышением температуры тела с предшествующим ознобом. По ходу поражённой вены пальпируют болезненный плотный инфильтрат в виде шнура. Над инфильтратом возможна гиперемия кожи с уплотнением подкожной клетчатки. Увеличиваются регионарные лимфатические узлы • Подострая форма тромбофлебита протекает без острых местных воспалительных явлений, при нормальной или в первые дни незначительно повышенной температуре тела. При ходьбе умеренная болезненность, общее недомогание • Рецидивирующая форма характеризуется возникновением нового участка поражения поверхностных вен или обострением ранее возникшего процесса • При болезни Мондора тромбофлебит обычно локализован в верхнем передне — латеральном отделе молочной железы, либо распространяется от нижнего отдела железы через субмаммарную складку по направлению к реберной дуге и эпигастрию.
Диагностика
Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенная СОЭ • Увеличение ПТИ • Дуплексное ультразвуковое сканирование позволяет подтвердить распространение тромба на глубокие вены конечности • При мигрирующем тромбофлебите необходимо тщательное исследование органов пищеварения для исключения первичного онкологического заболевания. В диагностически неясных случаях рекомендуется определять содержание КЭАг в сыворотке крови.
Дифференциальная диагностика • Рожистое воспаление • Лимфангиит • Целлюлит • Тендонит • Разрыв медиальной головки m. gastrocnemius.
Лечение
Консервативное лечение • Постельный режим, возвышенное положение конечности • Эластичное бинтование способствует фиксации тромба в поверхностных венах • Местно: компресс с мазью Вишневского, полуспиртовой компресс, тепло • Физиотерапия: ионофорез с тромболитином (трипсин — гепариновый комплекс) • Медикаментозное лечение •• Противовоспалительная терапия: ацетилсалициловая кислота, НПВС (реопирин, фенилбутазон). Антикоагулянты обычно не назначаются, за исключением случаев распространения процесса на глубокую венозную систему •• Рецидивирующий поверхностный тромбофлебит — антибиотики •• Ацетилсалициловая кислота как слабый антикоагулянт •• Троксерутин по 0,3–0,6 г/сут в течение 2–4 нед.
Оперативное лечение. Операцию Троянова–Тренделенбурга выполняют при наличии тромба в устье большой подкожной вены (тромб удаляют).
Осложнения • Гиперпигментация кожи над пораженной веной.• Организованный тромб, фиксированный внутри варикозного узла.• Тромбофлебит глубоких вен. Около 12% больных с тромбофлебитом большой подкожной вены выше уровня колена имеют распространение тромба на глубокие вены конечности (через перфороантные вены или сафено — феморальное соустье).• ТЭЛА • Суппуративный флебит может осложняться метастатическими абсцессами или септицемией • Стрептококковый лимфангиит
Прогноз благоприятный при своевременном и адекватном соответствующем лечении. Больной должен быть информирован, что заболевание может длиться 3–4 нед или дольше. При варикозной болезни поверхностных вен нижней конечности вероятность рецидива очень высока. Для его профилактики рекомендуется флебэктомия.
Синоним. Тромбофлебит поверхностных вен
МКБ-10 • I80 Флебит и тромбофлебит
Тромбоз верхнего сагиттального синуса — закупоривание тромбом верхнего сагиттального синуса, единственного синуса, осуществляющего венозный отток от твёрдой мозговой оболочки. Причины. инфекция, осложнение остеомиелита, дегидратация, травма, опухоли. Клиническая картина. лихорадка, головная боль, заторможённость, растяжение вен волосистой части головы, судороги, афазия, гемиплегия; протекает обычно остро. Лечение зависит от причины: антимикробные препараты, дренаж, хирургическое лечение. Синоним. тромбоз верхнего продольного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз кавернозного синуса — заболевание, характеризующееся инфицированием венозных каналов, осуществляющих венозный отток от лица и глазницы. Причины. прямое проникновение инфекции из глазницы и лица. Факторы риска. СД и иммунодефицитные состояния. Клиническая картина. экзофтальм, отёк соска зрительного нерва, головная боль, конвульсии, септическая лихорадка. Прогноз неблагоприятный. Лечение. госпитализация, интенсивный уход, внутривенная инфузия жидкостей и антибиотиков. Синоним. синдром кавернозного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз почечной вены. Причины. операция в полости живота, хроническая сердечная недостаточность, дегидратация, заболевания почек, снижение почечного кровотока. Клиническая картина. поясничная боль, дизурия, увеличенная болезненная почка. Течение может быть острым и хроническим. Лечение. антикоагулянты, глюкокортикоиды. МКБ-10. N28 .0 Ишемия или инфаркт почки.
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Тромбофлебит поверхностный».
Фармакологическая группа(ы) препарата.
Медицинские препараты или лекарственные средства входящие в фармакологическую группу.
Тромбофлебит
Тромбофлебит – это сосудистая патология, которая характеризуется воспалительным процессом венозной стенки с образованием тромба, частично и полностью перекрывающего просвет вены. В основном тромбофлебит локализуется в области нижних конечностей и поражает, как правило, вены, находящиеся под кожей и глубоко в мышечной ткани. Тромбофлебит является следствием осложнения инфекционного патологического процесса, который переходит на венозный сосуд из раны, а также в результате гиперкоагуляции и нарушенной структуры венозной стенки. Однако зачастую на развитие тромбофлебита оказывает влияние патология расширенных вен вследствие варикоза.
Кроме того, те тромбы, которые образовываются во время патологического процесса, могут не только закупоривать вену и тем самым нарушать кровоток, но и в случае отрыва, вызывать тяжелейшие осложнения, и даже летальный исход.
Рассматривают несколько вариантов течения тромбофлебита. Он может характеризоваться симптоматикой острого течения, а также подострого и хронического. Кроме того, протекать в гнойной и негнойной форме.
Данное заболевание считается очень опасным и требует незамедлительного осмотра специалистом и назначения адекватного лечения, чтобы не допустить таких осложнений, как тромбоз глубокорасположенных вен, тромбоэмболию легочной артерии и сепсис.
Тромбофлебит конечностей
Для данного заболевания характерен флебит (воспалительный процесс венозной стенки) и перифлебит с формированием внутри сосуда кровяных сгустков или тромбов. Большинство больных страдают тромбофлебитом конечностей, причем в основном нижних. Вены ног бывают поверхностными, лежащие под кожей, и глубокими, которые соединяются между собой с помощью анастомозов, то есть перфорирующими венами. У всех этих вен имеются клапаны, обеспечивающие кровоток только в одном направлении и непрерывно по основным венам от периферических отделов к центру, а по перфорантным – из подкожных вен в глубокорасположенные.
Тромбофлебит конечностей относится к полиэтилогичекой патологии. На его появление влияет нарушенная целостность вены и факторы инфекционного характера. Венозная стенка может быть инфицирована близлежащими тканями или получить инфекцию по лимфосистеме, а также через кровь. В развитие тромбофлебита конечностей не последнюю роль играет имеющийся у человека кариес, пневмония, туберкулёз. тонзиллит, то есть присутствующая в организме патологическая инфекция. Конечно же, важная роль в возникновении этого заболевания отводится варикозному расширению вен, слабой работе сердца, длительному соблюдению постельного режима, т. е. замедленному процессу кровотока; изменениям состава крови и повышенных её коагулирующих свойств. А к предрасполагающим факторам развития тромбофлебита относятся пониженная реактивность организма и нарушенная деятельность нервной и эндокринной систем.
Как правило, тромб, который сформировался в вене, в основном рассасывается и проходимость сосуда постепенно восстанавливается, но может этого и не произойти, тогда образуются флеболиты (венозные камни). Кроме того, в некоторых случаях отмечается гнойное расплавление кровяного сгустка или вовсе его отрыв, и даже перенос, например, в лёгкие. Таким образом, развивается тромбоэмболия ЛА с образованием инфаркта.
Тромбофлебит бывает инфекционной и асептической этиологии. В первом случае этот патологический процесс развивается в послеродовой период или после перенесенного аборта; сыпного тифа, рожистого воспаления, гриппа, абсцесса; при туберкулёзе и септикопиемии. Асептический тромбофлебит формируется при варикозе, мигрирующем флебите, при сдавливании вен, ранах и патологиях сердца, а также сосудов.
Тромбофлебит конечностей может протекать в острой (гнойного и негнойного характера), подострой и хронической форме как при поражении вен на поверхности, так и глубокорасположенных. Кроме того, существует процесс образования рецидивов при хронически протекающем тромбофлебите.
Тромбофлебит вен, находящихся под кожей, в острой форме характеризуется внезапным началом в сопровождении незначительного подъёма температуры. У больных появляются боли в поражённом участке вены, которые усиливаются при некоторых движениях конечности, пациенты испытывают общее недомогание. При этом конечность приобретает отёчность, а вены характеризуются своей плотностью, болезненностью со шнуровыми инфильтратами. Кожные покровы над ними становятся гиперемированными, цианотичного оттенка, они болезненны при пальпации. Патологический процесс длится до четырёх недель.
Достаточно часто проявляют себя симптомами подострая и хроническая стадии. При значительном отёке конечности, можно предположить, что тромбофлебит перешёл на глубокорасположенные в мышцах вены. Данный тип тромбофлебита или флеботромбоз развивается как следствие осложнения предыдущего. При этом у больных резко поднимается до высоких показателей температура, их начинает знобить. Заболевание характеризуется сильными болями в конечностях, которые особенно усиливаются при кашле, появляется тахикардия и симптом Малера. Поражённая конечность резко отекает, постепенно бледнеет, становится синюшно-мраморного оттенка, при этом она холодная на ощупь и определённо напряжена. При пальпации отмечается характерная кулисная боль в пяточной области. А при сдавливании мышц голени и при сгибании тыла стопы появляются сильного характера боли. На поражённой стороне конечности пульс значительно ослаблен или совсем отсутствует. Лимфоузлы регионарного характера увеличиваются в размерах, и вызывают некоторую болезненность. В среднем такой тромбофлебит продолжается от двух до трёх месяцев, который в некоторых случаях излечивается, но в основном становится подострым или хроническим.
Без проведения соответствующего лечения остро протекающего тромбофлебита, заболевание может перейти в гнойную патологию. Как правило, он считается осложнением гнойного патологического процесса окружающих вену тканей. В этом случае гнойные тромбы расплавляются и таким образом, развиваются многочисленные флегмоны и абсцессы, приводящие к септикопиемии. А при сниженном иммунитете плохо пролеченный или недолеченный тромбофлебит конечностей может привести к дерматитам, экземам, трофическим язвам, флебэктизиям, изъязвлениям сосудов, флебосклерозу, тромбоэмболии, лимфаденитам, лимфангитам, ишемическим невритам и сепсису.
Кроме того, тромбофлебит может изначально характеризоваться подострым течением. Клинически он проявляет себя незначительным появлением отёков с болями ноющего характера, усиливающимися при напряжении поражённой конечности. При этом температура не повышается, а вены становятся плотными с небольшими инфильтратами на отдельных участках. Кроме того, они почти безболезненны с синевато-коричневой окраской. В этой стадии тромбофлебита, которая протекает до четырёх месяцев, больные могут выполнять незначительную работу без особой физической нагрузки.
Тромбофлебит конечностей переходит в хронически протекающую стадию при заболевании расширенных вен, т. е. при варикозе. Эта стадия характеризуется сильной утомляемостью нижних конечностей даже после ходьбы. По ходу поражённой вены, при пальпации, определяется уплотнённый тяж с чёткими узлами. Затем конечность приобретает пастозность и сильный отёк, не исчезающий после ночного отдыха. В случае длительного течения тромбофлебита можно на конечности наблюдать расстройства трофического характера, индурацию кожи и язвы.
У больных с тромбофлебитом, который поражает глубокорасположенные вены, постоянно присутствует тяжесть в больной ноге и ноющего характера боли с определённой отёчностью.
Возникновение рецидивов при хроническом тромбофлебите может быть связано с травмой нижней конечности, инфекциями или другими неблагоприятными воздействиями. Это проявляется всеми симптомами местного характера в результате воспалительного процесса и изменениями в общем состоянии больного.
После проведения недостаточного лечения тромбофлебита, разрушается клапанный аппарат и нарушается кровоток, что приводит к развитию посттромбофлебитического синдрома при наличии ХВН, которая характеризуется компенсированной, субкомпенсированной и декомпенсированной стадиями течения.
Поверхностный тромбофлебит
Воспалительный процесс венозной стенки при наличии инфекции вблизи поверхностной вены, который сопровождается формированием в ней тромба и представляет такое патологическое заболевание, как поверхностный тромбофлебит. Данная сосудистая патология может развиваться в результате различных заболеваний инфекционного генеза, травм, оперативных вмешательств, злокачественных новообразований (паранеопластический синдром) и аллергических патологий. Очень часто поверхностный тромбофлебит развивается на фоне варикозного расширения вен. А вот дуплексное УЗИ показывает то, что почти 20% больных страдают поверхностным тромбофлебитом в сочетании с флеботромбозом.
Острое течение данного заболевания встречается крайне редко и считается патологией механического повреждения вен в результате внутривенного введения препаратов и катетеризации; гнойного очага на поверхности; травмы; образования незначительных трещин между пальцами стопы.
Для патогенеза образования тромба большое значение имеют нарушения в структуре вены, замедленный процесс кровотока и гиперкоагуляция (триада Вирхова).
В основе симптомов поверхностного тромбофлебита лежат болевые ощущения, появление гиперемии, шнуровидное уплотнение с характерной болезненностью по всей поражённой тромбом вене, незначительное появление отёчности тканей в воспалённой зоне.
Больные чувствуют себя удовлетворительно с незначительным субфебрилитетом. Очень редко наблюдается состояние, характеризующееся гнойным расплавлением тромба и образованием целлюлита.
Когда поверхностный тромбофлебит распространяется вверх до области паха, по большой вене под кожей, развивается тромбофлебит восходящего характера. Такое же распространение заболевания в подвздошном венозном сосуде приводит к формированию подвижного или флотирующего тромба, который является реальной угрозой его отрыва и ТЭЛА. Аналогичные осложнения развиваются при тромбофлебите в малой вене под кожей, в результате попадания тромба в сосуд подколенной вены.
Характерной тяжестью заболевания проявляет себя тромбофлебит септического гнойного характера, к которому могут присоединиться осложнения в виде флегмоны конечности, сепсиса, метастатического абсцесса в некоторых органах, таких как лёгкие, почки, головной мозг.
Как правило, проведение диагностирования поверхностного тромбофлебита не составляет особых проблем. Чтобы уточнить проксимальные границы тромбообразования назначают дуплексное сканирование. Это позволяет выяснить истинные границы тромба, так как они могут не соответствовать пальпируемым границам. Участок венозного сосуда с наличием тромба характеризуется ригидностью, неоднородностью просвета без имеющегося кровотока. Очень важно уметь провести дифференцирование данного заболевания с лимфангиитом.
Амбулаторное лечение поверхностного тромбофлебита с применением консервативной терапии возможно только при проксимальной границе тромба, не выходящей за пределы голени. В этом случае назначают препараты, которые улучшают свойства крови, влияют на тромбоциты (Трентал, Ацетилсалициловая кислота, Троксевазин и Курантил). А также те, которые снимают воспаление венозной стенки (Ибупрофен, Реопирин, Ортофен и Бутадион) и препараты гипосенсибилизирующего действия (Димедрол, Тавегил, Супрастин). При необходимости применяют антибиотики. Кроме того при поверхностном тромбофлебите назначают Гепариновую мазь, а также мази с неспецифическими нестероидными противовоспалительными препаратами (Ортофен, Бутадион, Индометацин). В обязательном порядке на поражённую нижнюю конечность накладывают эластичные бинты. Кроме того, рекомендуют в определённом дозировании ходьбу.
При тяжело протекающем поверхностном тромбофлебите лечение проводят в стационаре с дополнительным назначением Гепарина и антибиотиков в случае присоединения инфекции.
После стихания воспалительного процесса назначают электрофорез с Гепарином, Йодидом калия, Трипсином и диатермию. А хирургические методы лечения начинают при восходящем тромбофлебите.
Тромбофлебит причины
В основном тромбофлебит поражает варикозно расширенные вены под кожей на нижних конечностях (варикозотромбофлебит) и представляет собой осложнение варикозного заболевания или посттромбофлебитической патологии.
Кроме того, тромбофлебит может формироваться и в венах, находящихся на поверхности, которые визуально не имеют характерных изменений. В этом случае, особенно если отмечается рецидив заболевания, в первую очередь исключают паранеопластический синдром. Среди процессов бластоматозного характера лидирующее место занимает рак поджелудочной железы .
Тромбофлебит может также характеризоваться возникновением в результате ятрогенных факторов, таких как лечебная катетеризация и даже однократная пункция вены, если при этом вводился раздражающий или концентрированный раствор, например, 40% р-р Глюкозы.
Варикозные вены являются благодатной почвой для образования тромбоза в связи с дегенеративными изменениями стенки сосуда и замедленными процессами кровотока, которые и относятся к важнейшим причинам развития тромбофлебита. В подкожных венах, расположенных на нижних конечностях, имеется весь комплекс условий для формирования процесса тромбообразования, которому способствуют ранимое состояние сосудистой стенки, перегрузки статистического характера, расширение и деформация вены, недостаточное функционирование клапанов. При соответствующем изменении состава крови и плазмы на фоне застоя и нарушения кровотока, в венах легко образуются тромбы.
Непосредственной причиной в развитии тромбофлебита выступает баланс активности двух систем, таких как свёртывающая и противосвёртывающая, а также в каком состоянии находится эндотелий и активный ламинарный ток крови. Поэтому существует множество факторов, которые способны внести нарушения в этот баланс. Значительное место отводиться состояниям тромбофилического характера как врождённой, так и приобретённой этиологии, которые обусловлены дефицитом ингибиторов свёртываемости или дефектами в работе фибринолитической системы. А эти «ошибки» или дефекты в гемостазе с возрастом только накапливаются. Поэтому у людей после сорока пяти лет повышается вероятность развития тромбофлебита.
К факторам, которые провоцируют образование тромбов как в венах на поверхности, под кожей, так и в глубокорасположенных, относятся хирургические операции, особенно на нижних конечностях и органах таза. А также различные травмы костей, иммобилизация, гиподинамия после операции, параличи, соблюдение постельного режима после инфаркта миокарда, злокачественные опухоли и парезы являются способствующими факторами в возникновении тромбофлебита.
Инициированию заболевания способствуют препараты, содержащие эстрогены, которые принимаются в качестве контрацептивной цели, а иногда и в качестве заместительной. При этом происходит сдвиг гемостаза гиперкоагуляционного свойства.
Очень часто период беременности, после родов и абортов характеризуется осложнениями в виде тромбофлебита, так как кроме изменений гормонального фона, снижения фибринолитической активности состава крови и нарастания фибриногена появляется дилатация вен, венозный стаз и выброс в ток крови тромбопластина тканей после отделения плаценты. Кроме того, различные почечные заболевания, болезни кишечника, печени нарушают баланс инактивации, синтеза и выведения продуктов системы свёртывания крови.
Помимо этого, тромбофлебит развивается в результате ушиба тканей и укуса насекомых как следствие поверхностного расположения вен после незначительной травматизации. Также процессы изменения вен под кожей, повреждения эндотелия и стаза вен только прогрессируют при продолжительности варикозной болезни. А нарушение кровотока, образ жизни при малой активности, ожирение. длительные нагрузки статистического характера только повышают процент развития данного заболевания.
Тромбофлебит лечение
Для того чтобы начать лечение тромбофлебита необходимо определиться с основными положениями в лечебной тактике, по отношению к пациентам с данным заболеванием.
Во-первых, необходимо не допустить распространение тромбоза на глубоко лежащие вены; во-вторых, в кротчайшие сроки купировать воспаление; в-третьих, предупредить процессы рецидивирующего характера.
Амбулаторная методика лечения тромбофлебита допустима только тогда, когда диагноз не вызывает сомнений и тромбофлебит реально не распространяется в систему глубоких вен, а больной выполняет все рекомендации лечащего врача.
А вот при первичной локализации тромбофлебита в области бедра или в верхней части голени, несмотря на проводимое лечение, проводят незамедлительную госпитализацию в хирургическое отделение. Так же срочно госпитализируют при флеботромбозе и клинических проявлений ТЭЛА.
Консервативная терапия больного с тромбофлебитом состоит из режима, эластической компрессии поражённых конечностей, системной фармакотерапии и местного лечебного воздействия. Всё это способствует прекращению образования тромбов и их распространению, а также купированию воспалительных изменений венозной стенки и близлежащих тканей, устраняя при этом боль.
При тромбофлебите острого характера режим больного должен оставаться активным с обычным образом жизни, где допускаются прогулки пешком без ограничений. Необходимо только избегать длительных неподвижных стояний или сидений. Не следует назначать постельный режим, так как он замедляет кровоток в нижних конечностях, а это одна из причин развития тромбофлебита.
Фармакотерапия должна состоять из нестероидных противовоспалительных препаратов, которые быстро снимают воспаление, обладают обезболивающим эффектом и оказывают действие дезагрегантного характера на гемостаз. В этом случае хорошо подходит парентерально Кетонал (Кетопрофен) на первые три дня, а затем переходят на таблетированный приём Ретарда или ректальных свечей. Неплохим эффектом обладает Вольтарен (Диклофенак). Нестероиды, как правило, используют в течение недели в сочетании с Венорутоном, Рутинном или Троксевазином, которые действуют на венозную стенку, снижают её проницаемость и уменьшают воспаление. При аллергических реакциях на эту группу препаратов назначают микронизированный Детралекс. В некоторых случаях принимают Флогэнзим или Вобэнзим строго за полчаса до еды, запивая значительным количеством жидкости.
Энзимотерапия воздействует на основу патогенеза тромбофлебитов. Препараты этой группы влияют на гомеостаз, иммунную систему, на течение воспалительного процесса, снижают тромбообразование и повышают фибринолиз, участвуют в процессах торможения агрегации тромбоцитов, улучшая качество эритроцитов.
В дальнейшем проводится антикоагулянтная терапия только в случаях симультанного тромбоза глубокорасположенных вен, при тромбофлебите с наличием посттромбофлебитической болезни, при восходящей форме заболевания, когда невозможно экстренно прооперировать. Предпочтение отдаётся Гепаринам низкомолекулярного свойства (Далтепарин, Надропарин, Эноксапарин), которые легче дозировать и которые не нуждаются в постоянных тестах на коагуляцию.
На пятый день лечения переходят на антикоагулянты непрямого действия (Аценокумарол, Синкумар, Варфарин) с продолжительностью приёма до трёх месяцев. В тех случаях, когда невозможно контролировать МНО, адекватно рассчитать дозу или при имеющихся противопоказаниях (цирроз печени, гепатиты, беременность ) профилактическая доза приёма Гепарина может быть пролонгирована в этот период лечения.
На сегодня так же хорошо себя зарекомендовал новый антикоагулянтный препарат Эксанта. У него широкий терапевтический спектр действий, он не взаимодействует с лекарственными препаратами, пищей и алкоголем, что позволяет не проводить постоянный мониторинг дозы.
Лечение тромбофлебита местного характера является дополнением к предыдущей терапии. В самом начале патологического процесса используют в качестве обезболивающего пузырь со льдом. А затем применяют различные мази, но без наложения компрессов. Для прекращения образования тромбов и стихания воспаления неизменным успехом пользуется Лиотон-гель, который наносится на поражённую область, после чего больной некоторое время держит ногу в приподнятом состоянии, а затем бинтует конечность или надевает компрессионное бельё. Можно также использовать крем Кетонал и Вольтареновую мазь, которые чередуют в применении. А вот Троксевазиновая мазь, популярная у врачей и больных, оказывает незначительный эффект при тромбофлебите и ХВН.
Кроме того, обязательным компонентом лечения заболевания является эластическая компрессия, которая уменьшает застой в венах и тем самым воздействует на Вирховскую триаду. Первоначально применяют эластическое бинтование. Данный бандаж накладывается с помощью бинтов средней степени растяжимости от самой стопы до половины бедра. В случае отсутствующих болей сразу используют компрессионный трикотаж в виде высоких чулок второго класса.
В начале протекания тромбофлебита на протяжении семи дней эластическую компрессию проводят круглые сутки, даже на время сна. При смене чулка или бандажа во время нанесения мазей, поражённая нога должна находиться в возвышенном положении. А в тех ситуациях, когда варикоз присутствует на двух конечностях, то эластическую компрессию применяют не только на поражённую тромбофлебитом конечность, но и на вторую, без поражения. После того как стихает тромботический и воспалительный процессы через десять дней отказываются от ночного бинтования, но нога при этом должна находиться на валике или подушке.
Эластическая компрессия является хорошей профилактикой рецидива тромбофлебита, поэтому её необходимо продолжать использовать и после пройденного курса лечения.
Таким образом, важно запомнить, что лечение тромбофлебита должно проходить только в комплексе: эластическая компрессия и системное медикаментозное лечение. Только такое сочетание может помочь в купировании патологического процесса и в быстром восстановлении работоспособности больных.
Тромбофлебит операция
Оперативное вмешательство рассматривается только при варикозном тромбофлебите, который поражает нижние конечности. А в остальных ситуациях, таких как ятрогенное поражение поверхностных вен верхних конечностей, поражение нерасширенных венозных сосудов нижних конечностей, достаточно назначения и выполнения консервативных методов лечения.
Благодаря полномасштабному оперативному вмешательству на венах ног решаются основные терапевтические задачи: предотвращают тромбоз глубокорасположенных вен, быстро купируют заболевание и не допускают рецидива. Однако не все пациенты могут перенести данную операцию, а иногда она просто невыполнима в связи с особенностью патологического процесса. Поэтому в таких случаях прибегают к радикальным и паллиативным хирургическим вмешательствам.
В ходе радикальной операции при тромбофлебите на фоне варикоза удаляют все тромбированные и нетромбированные вены, а также выполняют диссекцию перфорантов, которые имеют клиническое значение. Такая хирургическая операция проводится только при варикозе. А при посттромбофлебитическом заболевании она может только ещё больше нарушить венозный кровоток из поражённой нижней конечности, поэтому практически неприемлема.
Применение радикальной операции помогает не только излечить тромбофлебит, но и устранить причину, которая способствовала его образованию, и таким образом, гарантировать пациенту невозникновение рецидива и прогрессирования ХВН.
Проведение паллиативной операции не способствует ускорению процесса выздоровления пациента и не устраняет возможность развития рецидива тромбофлебита, но эта операция помогает в том, что не допускает распространение тромбоза на глубокорасположенные вены. А если это происходит, то с помощью паллиативного хирургического вмешательства удаляют тромб, находящийся в венах на бедре или под коленом. Иногда чтобы сократить реабилитационный срок больных эта операция проводится в сочетании с тромбэктомией через кожу.
Абсолютными показаниями к проведению операции при тромбофлебите являются: распространение тромба на глубокорасположенные вены и ситуации клинического характера, при которых имеется реальная угроза жизни больному. Экстренная операция выполняется при втором, третьем и четвёртом типе тромбофлебита.
Первый тип заболевания характеризуется поражением дистальных отделов. В этом случае не требуется проведение экстренной операции, назначают плановую венэктомию.
При втором типе тромбофлебита поражаются проксимальные вены. Проводят кроссэктомию поверхностных вен в сочетании с венэктомией в области бедра.
Третий тип – это распространение заболевания. Проводят тромбэктомию из магистральных сосудов на глубокорасположенную вену с кроссэктомией венозной системы. А также тромбэктомию с кроссэктомией и удалением v. saphena magna в области бедра. Кроме того, выполняют тромбэктомию из вены на бедре и подвздошной вены с радикальной венэктомией или тромбэктомию из вены под коленом с венэктомией в бассейне v. saphena parva.
При четвёртом типе тромбофлебита поражаются вены под кожей. Выполняют кроссэктомию с тромбэктомией; радикальную венэктомию с тромбэктомией из перфорантной вены.
И при пятом типе поражение имеет симультанный характер. В этом случае делают кроссэктомию с одновременным введением антикоагулянтов, а также троссэктомию с перевязкой вены на поверхности бедра. Имплантируют кава-фильтр или проводят пликацию полой вены внизу.
Таким образом, правильно выбранный метод хирургической операции в сочетании с терапевтическими техниками лечения могут излечить больных с диагнозом тромбофлебит.