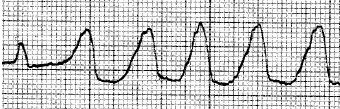
Фибрилляция желудочков
Фибрилляция желудочков — крайне опасное состояние, требующее принятия немедленных реанимационных мер. Если они не будут начаты в течение 10 минут, то больному уже ничего не поможет.
Фибрилляция, или мерцание желудочков — это разрозненные, аритмичные и некоординированные сокращения отдельных групп мышечных волокон желудочков сердца с частотой более 300 сокращений в минуту. При этом состоянии сердце перестает выполнять свои насосные функции, и прекращается кровоснабжение всего организма.
Причины возникновения
Фибрилляция желудочков чаще всего возникает как осложнение ишемической болезни сердца, инфаркта миокарда. ИБС в различных формах является причиной более 50% всех случаев сердечной фибрилляции.
На втором месте идут кардиомиопатии различной этиологии, и в первую очередь — гипертрофическая кардиомиопатия, при которой внезапная сердечная смерть наступает у молодых во время интенсивной физической нагрузки.
«Почетное» третье место среди причин возникновения фибрилляции занимают пороки сердца.
Отмечаются также случаи фибрилляции в результате нарушения электрофизиологических свойств миокарда при отсутствии явных заболеваний сердца, а также случаи идиопатической фибрилляции желудочков, причины которой до конца не ясны. Предположительно их связывают с дисфункцией вегетативной нервной системы.
Симптомы
При фибрилляции желудочков происходит остановка кровообращения, развивается характерная картина клинической смерти. Больной теряет сознание, часто наблюдаются судороги, непроизвольное мочеиспускание и дефекация. Зрачки расширены, не реагируют на свет. Отсутствует дыхание и пульс, в том числе и на крупных артериях — сонных, бедренных. Развивается диффузный цианоз (синюшность кожных покровов).
Лечение
Необходимо немедленно начать сердечно-легочную реанимацию, цель которой — обеспечение адекватной вентиляции легких и циркуляции крови. Важнейшая часть реанимационных мер — дефибрилляция желудочков, которую проводят с помощью специальных устройств — электрических дефибрилляторов. Других способов справиться с фибрилляцией желудочков в настоящее время в распоряжении врачей нет.
Помимо дефибрилляции, проводят искусственное дыхание, инъекции адреналина, при необходимости проводят антиаритмическую терапию.
Если реанимационные меры окажутся успешными, дальнейшее лечение направлено на предупреждение повторного возникновения фибрилляции, борьбу с осложнениями, которые практически неизбежно возникают как из-за самого заболевания, так и в результате реанимационных мероприятий.
Первая помощь
Естественно, при возникновении симптомов фибрилляции надо немедленно вызвать скорую помощь, желательно специализированную кардиобригаду. До ее прибытия надо уложить больного горизонтально на твердую поверхность, без подушки, обеспечить проходимость дыхательных путей, для чего голову осторожно запрокинуть назад, положив руку ему на лоб, одновременно другой рукой вывести кпереди и кверху нижнюю челюсть; при необходимости удалить из ротовой полости инородные тела, зубные протезы, рвотные массы. Затем проводить непрямой массаж сердца и искусственное дыхание методом изо рта в рот. Эти меры, грамотно проведенные, позволяют несколько увеличить период времени до начала развития необратимых процессов в организме больного, что повышает вероятность успеха специализированных реанимационных мероприятий, проводимых бригадой скорой помощи.
Не так давно разработаны и появились в продаже дефибрилляторы, предназначенные для домашнего использования. Больным, страдающим сердечно-сосудистыми заболеваниями, при которых имеется высокий риск возникновения фибрилляции желудочков, имеет смысл приобрести такой аппарат и вместе с врачом научить своих близких правильно его использовать.
Осложнения
Серьезные осложнения после фибрилляции желудочков почти неизбежны. Небольшая вероятность избежать их имеется лишь в том случае, если дефибрилляцию удается провести буквально в первые секунды после начала приступа.
Во время остановки сердца развивается тотальная ишемия миокарда, а после восстановления кровообращения часто наблюдается его дисфункция. В постреанимационный период часто возникают аритмии, вызываемые теми же причинами, что и произошедшая фибрилляция желудочков, либо нарушениями функций миокарда, возникшими из-за перенесенной остановки кровообращения.
Часто возникают осложнения со стороны легких: аспирационная пневмония, повреждения легких из-за переломов ребер, которые случаются из-за сильного сдавливания грудной клетки, неизбежного при проведении реанимационных мероприятий.
Возможно и развитие неврологических осложнений, возникающих в результате нарушения кровоснабжения головного мозга.
Профилактика
Так как фибрилляция желудочков в подавляющем большинстве случаев возникает как осложнение сердечно-сосудистых заболеваний, главное в ее профилактике — квалифицированное лечение основного заболевания, строгое выполнение больным всех предписаний врача. Необходимо также вести здоровый образ жизни: отказаться от курения и употребления спиртного, правильно питаться, отдавая предпочтение растительной и кисломолочной пище и исключив из рациона жирные, острые, копченые, сильно соленые блюда, больше бывать на свежем воздухе, вести активный, подвижный образ жизни, избегая при этом чрезмерных физических нагрузок.
Для вторичной профилактики (то есть у больных, у которых уже случалась фибрилляция) необходимо активное лечение ишемии и сердечной недостаточности; как правило, назначаются антиаритмические препараты. Часто бывает показана имплантация кардиовертера-дефибриллятора.
Фибрилляция желудочков и внезапная сердечная смерть
Фибрилляция, или мерцание, желудочков — это аритмичные, некоординированные и неэффективные сокращения отдельных групп мышечных волокон желудочков с частотой более 300 в 1 мин. При этом желудочки не развивают давления, и насосная функция сердца прекращается. Близким к фибрилляции желудочков является их трепетание, которое представляет собой желудочковую тахиаритмию с частотой 220— 300 в 1 мин. Как и при фибрилляции, сокращения желудочков при этом неэффективны и сердечный выброс практически отсутствует. Трепетание желудочков — неустойчивый ритм, который в большинстве случаев довольно быстро переходит в их фибрилляцию, изредка — в синусовый ритм. Клинически эквивалентна фибрилляции желудочков также частая желудочковая тахикардия с потерей сознания (так называемая желудочковая тахикардия без пульса).
Фибрилляция желудочков является основной причиной внезапной сердечной смерти, возникающей на фоне стабильной гемодинамики в течение 1—б ч от появления симп томов нарушения состояния. В последнее время большинство специалистов ограничивает это временное окно 1 ч. Удельный вес фибрилляции желудочков среди непосредственных причин внезапной сердечной смерти составляет 75 —80 %.
Этиология и частота. Этиологическими факторами фибрилляции желудочков и связанной с ней внезапной сердечной смерти в порядке убывающей частоты являются:
1) ИБС, прежде всего острое нарушение коронарного крово обращения, острый и перенесенный инфаркт миокарда (см. также в разделе Внезапная коронарная смерть, т. I ). По данным фремингемского исследования, при ИБС на долю внезапной сердечной смерти приходится 46 % летальных исходов среди мужчин и 34 % — среди женщин. Близкие данные получены и в других исследованиях. Наибольшая частота фибрилляции желудочков и внезапной сердечной смерти отмечается на высоте ишемии миокарда в первые 12 ч острого инфаркта. Тромбы в венечных артериях сердца обнаруживают ся примерно в 50 % случаев внезапной внебольничной смерти, а новый инфаркт миокарда с зубцом О диагностируют приблизительно у 25 % успешно реанимированных. Постановка этого диагноза сопряжена с определенными трудностями, так как отмечающиеся у части больных после реанимации изменения реполяризации и повышение активности кардиоспеци-фических ферментов могут быть вызваны длительной артериальной гипотензией во время нарушения ритма. Повышенный риск фибрилляции желудочков и внезапной сердечной смерти отмечается также у больных, перенесших инфаркт миокарда с зубцом О, в связи с наличием морфологического субстрата для возникновения потенциально фатальных желудочковых аритмий;
2) гипертрофическая кардиомиопатия. При гипертрофической кардиомиопатии внезапная сердечная смерть чаще всего наступает у лиц молодого возраста во время интенсивной физической нагрузки. С возрастом ее риск снижается. В последние годы обнаружена ее связь с определенными вариантами генных мутаций из числа ответственных за возникновение этого заболевания. Во время остановки кровообращения у таких больных обычно регистрируется полиморфная желудочковая тахикардия или фибрилляция желудочков. Необходимо помнить, что потеря сознания и выраженные нарушения гемодинамики у них могут вызываться также любой супра-вентрикулярной тахикардией с частым ритмом желудочков;
3) идиопатическая дилатационная кардиомиопатия. На долю таких больных приходится около 10 % успешно реанимирован ных после внезапной остановки сердца. Внезапная смерть наступает обычно на фоне выраженных расстройств гемоди-
намики примерно у половины больных дилатационной кар-диомиопатией. Необходимо помнить, что у таких больных, как и у больных гипертрофической кардиомиопатией, внезапная смерть одинаково часто обусловлена фибрилляцией желудочков и брадиаритмиями;
4) аритмогенная кардиомиопатия правого желудочка. Хотя такие больные весьма подвержены мономорфной желудочковой тахикардии с частой трансформацией в фибрилляцию желудочков, вследствие редкой встречаемости этого заболевания его удельный вес среди причин внезапной смерти от аритмии очень мал;
5) клапанные пороки сердца. Среди них к возникновению фибрилляции желудочков и внезапной сердечной смерти чаще всего приводит стеноз устья аорты (врожденный и приобретенный), что, как и в случае гипертрофической кардиомиопа-тии, обусловлено гипертрофией миокарда левого желудочка и возможностью резкого ухудшения его наполнения и изгнания. У больных с пролапсом митрального клапана, несмотря на зна чительную частоту желудочковых аритмий, фибрилляция желудочков возникает крайне редко и обычно связана с нарушениями электрофизиологических свойств миокарда (см. ниже);
6) специфические кардиомиопатии, прежде всего воспалительного характера, особенно кардиомиопатия при саркои-дозе;
7) первичные нарушения электрофизиологических свойств миокарда при отсутствии видимых структурных заболеваний сердца. К этой категории относятся синдром удлинения интервала О—Т (врожденный и приобретенный, ятрогенного происхождения) и суправентрикулярная тахикардия при синдроме преждевременного возбуждения желудочков, ЭКС или электрическая кардиоверсия с нанесением импульсов тока на зубец Т.
Встречаются также случаи идиопатической фибрилляции желудочков, которые предположительно связывают с дисфунк цией вегетативной нервной системы.
Риск возникновения внезапной смерти наибольший у перенесших внезапную остановку кровообращения, у которых он составляет 10—30 % в год. У больных идиопатической дилата ционной кардиомиопатией он примерно равен 10 % в год, в
течение первого года после инфаркта миокарда — 5 %, при гипертрофической кардиомиопатии и синдроме удлиненного интервала Q —Г— 1—3 %. Для сравнения можно привести такие данные: у взрослого населения США частота внезапной смерти составляет 0,22 % в год и у больных с пролапсом митрального клапана без регургитации — 0,019 % ( G. Nacca — relli. 1966).
Кроме перечисленных случаев развития фибрилляции желудочков как причины внезапной сердечной смерти в результате первичных нарушений электрофизиологических свойств миокарда, связанных или не связанных с органическими заболеваниями сердца, она может быть терминальной аритмией, возникающей на фоне прогрессирующих расстройств центральной и периферической гемодинамики.
Патофизиологические механизмы. В основе возникновения фибрилляции желудочков лежат множественные очаги ри-эн-три в миокарде с постоянно меняющимися путями. Это обусловлено неоднородностью электрофизиологического состояния миокарда, когда его отдельные участки одновременно находятся в разных временных периодах де- и реполяризации.
Фибрилляция желудочков более чем у 90 % больных вызывается желудочковой тахикардией, мономорфной или полиморфной, значительно реже она может индуцироваться 1—2 ранними, типа Дна Г, желудочковыми экстрасистолами, вызывающими возникновение неодинаковой степени деполяризации в различных мышечных волокнах. Фибрилляция желудочков у человека не может прекратиться спонтанно. Восстановить синусовый ритм способна лишь электрическая дефибрилляция, эффективность которой зависит от характера основного заболевания, выраженности связанной с ним сердечной недостаточности, а также от своевременности применения. Описанные в литературе случаи купирования фибрилляции желудочков с помощью одних медикаментозных препаратов единичны и вызывают сомнение.
Клиника. Поскольку при возникновении фибрилляции желудочков насосная функция сердца прекращается, отмечается картина внезапной остановки кровообращения и клинической смерти. Больные теряют сознание, что часто сопровождается судорогами, непроизвольными мочеиспускани-
ем и дефекацией. Зрачки расширены и не реагируют на свет.
Развивается диффузный цианоз, отсутствуют пульсация на крупных артериях — сонных и бедренных — и дыхание. Если в течение 4 мин не удается восстановить эффективный сердечный ритм, наступают необратимые изменения в центральной нервной системе и других органах.
При трепетании желудочков МОС, сознание и АД, обычно низкое, на короткое время могут сохраняться. В большинстве случаев, однако, этот неустойчивый ритм довольно быстро переходит в фибрилляцию желудочков.
На ЭКГ фибрилляция желудочков проявляется различными по амплитуде и продолжительности хаотическими волнами мерцания с недифференцирующимися зубцами и частотой более 300 в 1 мин. В зависимости от их амплитуды можно выделить крупноволновую (см. рис. 35, е) и мелковолновую (см. рис. 35, д) фибрилляцию желудочков. При последней амплитуда волн мерцания составляет менее 0,2 мВ и вероятность успешной дефибрилляции значительно ниже.
Дифференциальная диагностика. Возможность внезапной остановки кровообращения следует иметь в виду во всех случаях потери сознания. Этому вопросу посвящена специальная глава. Хотя при внезапном прекращении сердечной деятельности в течение первых 1—2 мин может сохраняться агональ-ное дыхание, ранним признаком этого состояния является отсутствие пульсации на крупных артериях и, что менее надежно, тонов сердца. Быстро развивается цианоз и расширяются зрачки. Подтвердить диагноз и установить непосредственную причину внезапной остановки сердца (фибрилляция, асистолия желудочков, электромеханическая диссоциация) позволяет регистрация ЭКГ. Необходимо подчеркнуть, что сердечно-легочную реанимацию следует начинать, не дожидаясь данных ЭКГ, сразу после постановки клинического диагноза внезапной остановки сердца.
Крупноволновую фибрилляцию желудочков на ЭКГ иногда бывает трудно отличить от трепетания желудочков и полиморфной желудочковой тахикардии. Для обеих этих форм аритмий характерна меньшая частота желудочковых комплексов, а для трепетания — также большее постоянство их амплитуды.
Осложнения и исходы фибрилляции желудочков зависят от своевременности оказания медицинской помощи — сердечно-легочной реанимации (см. ниже). Эффективность последней, в свою очередь, определяется характером органического заболевания сердца, прежде всего выраженностью его дисфункции, и своевременностью начала реанимационных мероприятий. За исключением относительно редких случаев ранней электрической дефибрилляции, после восстановления эффективного сердечного ритма отмечаются более или менее выраженные осложнения, связанные как с остановкой кровообращения, так и с самими реанимационными мероприятиями. К возможным осложнениям со стороны легких относятся аспирационная пневмония и повреждение легких при переломе ребер. Во время остановки сердца развивается тотальная ишемия миокарда, а после восстановления коронарного кровообращения — его более или менее выраженная преходящая дисфункция вследствие реперфузионного синдрома и так называемого оглушения ( Stunning ). В постреанимационный период очень часто возникают также самые разнообразные аритмии, обусловленные либо той же причиной, что и предшествовавшая фибрилляция желудочков, либо нарушениями биоэлектрической и механической функций миокарда, связанными с перенесенной остановкой кровообращения. Неврологические осложнения (аноксическая энцефалопатия) проявляются судорожным синдромом и комой, вплоть до декортикации. Даже после сравнительно длительного, до. 72 чг периода бессознательного состояния, сознание может вос становиться без остаточных неврологических нарушений. Если продолжительность комы превышает 3 сут, прогноз в отношении выживания и восстановления функции головного мозга плохой.
Лечение включает неотложную помощь — сердечно-легочную реанимацию и, в случае успеха, мероприятия по преду- 1 преждению повторного возникновения фибрилляции желудочков и внезапной смерти.
Сердечно-легочная реанимация. Сердечно-легочная реанимация состоит в обеспечении адекватной вентиляции легких и циркуляции крови до устранения причины прекращения дыхания и кровообращения.
Современная концепция комплексной сердечно-легочной реанимации была разработана в I960 г. P. Safar. W. Kouven — hoven и G. Knickerbocker. В конце 20-х годов W. Kouvenhoven с сотрудниками, изучавшие действие электрического тока на сердце в эксперименте по заказу Электрической компании США, впервые обнаружили, что ток низкой мощности способен вызывать фибрилляцию желудочков, а высокой — ее устранять, причем электрическую дефибрилляцию можно производить даже без вскрытия грудной клетки. Первая успешная электрическая дефибрилляция в клинике была выполнена, однако, лишь 20 лет спустя С. Beck на открытом сердце во время кардиохирургической операции током переменной частоты. Современный дефибриллятор с использованием импульсного тока был создан В. Lown в 1960 г.
Эффективность искусственного дыхания изо рта в рот была доказана P. Safar в 1957 г. В конце 60-х годов W. Kouvenhoven и G. Knickerbocker. проводя экспериментальные исследования, обнаружили возможность увеличения продолжительности временного окна для успешной электрической дефибрилляции с помощью закрытого массажа сердца и вскоре с успехом использовали этот прием в клинике.
Раньше считали, что при проведении наружного массажа сердца искусственное кровообращение обеспечивается механическим сдавлением сердца между грудиной и позвоночником. В 70-е годы теория сердечного насоса подверглась критике. Основанием для этого послужили данные эхо-кардиографии о несостоятельности сердечных клапанов во время реанимации и наблюдения о способности одного только повышения внутригрудного давления при кашле, без наружного сдавления сердца, вызывать искусственное кровообращение, достаточное для минимального жизнеобеспечения. Согласно этой теории грудного насоса, в основе эффективности наружного массажа сердца лежит создаваемое им повышение внутригрудного давления, в результате чего происходит спадение вен верхней грудной апертуры, в то время как просвет артерий остается свободным. Следует отметить, однако, что даже при оптимальном выполнении наружное сдавление сердца обеспечивает не более чем 30 % величины МОС в норме.
В соответствии с рекомендациями по основам поддержания жизнеобеспечения у взрослых Европейского совета по реанимации (1998), базирующимися на соответствующих рекомендациях Международного согласительного комитета ( ILCOR ), последовательность действий при проведении сердечно-легочной реанимации на неспециализированном этапе включает:
1) проверку реакции на вопрос: с Вами все в порядке? и мягкое потряхивание за плечи;
2) при отсутствии ответа словом или движениями — обеспечение проходимости дыхательных путей. Для этого голову больного, который должен лежать горизонтально на спине без подушки на твердой поверхности (полу, земле или щите), осторожно запрокидывают назад, положив руку ему на лоб. Одновременно другой рукой выводят кпереди и кверху нижнюю челюсть. В результате язык смещается в ротовой полости кпереди, что предупреждает закрытие его корнем воздухоносных путей;
3) определение наличия или отсутствия дыхания путем оценки дыхательных движений грудной клетки, дыхательных звуков изо рта больного и ощущения его дыхания щекой спасателя;
4) при отсутствии дыхания — проведение двух искусственных вдохов после предварительной ревизии полости рта и (при необходимости) удаления из нее инородных тел, зубных протезов и рвотных масс. Искусственное дыхание проводят путем. вдувания воздуха изо рта спасателя в рот больного, зажав его-нос большим и указательным пальцами руки, которая находит- ; ся на лбу, и поддерживая приподнятое положение подбородка. Вдувание проводят относительно медленно — на протяжении 1,5—2 с, так как податливость легких в этой ситуации зна-чительно снижается. При медленном вдувании также уменьшается риск открытия нижнего сфинктера пищевода, наполнения воздухом желудка и регургитации и аспирации его содержимого. Количество вдуваний составляет 10—12 в 1 мин. Рекомен дуемый объем вдуваемого воздуха — 400—500 мл (в предыдущих рекомендациях — 800—1200 мл). Установлено, что, в связи>, со значительным снижением образования углекислоты во вре-;, мя остановки сердца, этого достаточно для адекватной вентиля-
ции. При проведении дыхания изо рта в рот необходимо контролировать его эффективность, наблюдая за движениями грудной клетки;
5) оценку состояния кровообращения путем наблюдения за видимыми движениями, включая глотательные и дыхательные (кроме редких атональных вдохов), и проверки пульса на сонных артериях. На это следует потратить не более чем 10 с. Поскольку определить наличие или отсутствие пульса обывателю с достаточной точностью за 10 с практически невозможно, для перехода к следующему этапу данного алгоритма, ориентированного на население, в отличие от предыдущих рекомендаций, достаточно отсутствия каких бы то ни было видимых признаков жизни;
6) при отсутствии признаков жизни и кровообращения — непрямой массаж сердца. Его выполняют путем надавливания ладонями двух сцепленных кистей на нижнюю половину грудины на 4—5 см вглубь. Для обеспечения оптимальной в этой ситуации перфузии внутренних органов частота сдавле-ний должна составлять 100 в 1 мин. Однако при проведении реанимации одним спасателем каждые 15 сдавлений чередуют с 2 вдуваниями, поэтому за 1 мин можно произвести лишь 60 компрессий и 8 вдохов.
Первичную реанимацию продолжают до прибытия квалифицированного медицинского персонала и (или) появления признаков жизни больного.
В последние годы растет обеспокоенность относительно риска передачи инфекции от потерпевшего к реаниматору при искусственном дыхании изо рта в рот. Имеются сведения о возможности заражения при этом кожным туберкулезом, шигеллиозом, менингококковым менингитом, простым герпесом и сальмонеллезом. Этот риск, однако, ничтожно мал. При этом сообщения о случаях передачи таких получающих все большее распространение инфекционных заболеваний, как СПИД и гепатит, полностью отсутствуют. В то же время установлено, что при проходимости дыхательных путей один только правильно выполняемый наружный массаж сердца обеспечивает адекватный газообмен с поддержанием насыщения артериальной крови кислородом более чем на 90 % в течение не менее чем 4 мин, что позволяет на протяжении
этого времени обойтись без дыхания изо рта в рот. Избежать контакта с ртом больного и несколько повысить эффективт ность искусственного дыхания при проведении мероприятий по поддержанию жизнеобеспечения можно при использовании пластмассовых трубок — воздухопроводов, удерживающих язык кпереди, и маски с мешком типа Амбу.
Сердечно-легочную реанимацию на специализированном этапе начинают с электрической дефибрилляции, которую проводят вслепую, без предварительной оценки сердечного ритма по данным ЭКГ. Концепция о важности возможно более ранней электроимпульсной терапии основывается на следующих фактах:
а) на долю фибрилляции желудочков и желудочковой та
хикардии, сопровождающейся исчезновением пульса, прихо
дится подавляющее большинство — не менее 80 % — случаев
внезапной остановки кровообращения у взрослых;
б) фибрилляция желудочков у человека не может прекра
титься спонтанно, а купируется лишь с помощью электричес
кой дефибрилляции. Последняя является также наиболее
действенным методом восстановления синусового или другого
гемодинамически эффективного суправентрикуляриого ритма
при желудочковой тахикардии;
в) эффективность дефибрилляции с течением времени
быстро снижается. По имеющимся данным, вероятность ус
пеха реанимации с каждой минутой, прошедшей от момента
наступления клинической смерти, уменьшается на 7—10 %
( R. Cummins и соавт. 1991). Это обусловлено переходом круп
новолновой фибрилляции желудочков в мелковолновую и
асистолию, которые сопряжены со значительно худшим про
гнозом.
В связи с этим дефибриллятором дожны быть оснащены каждая бригада скорой помощи и все подразделения медицинских учреждений, а владеть этим методом реанимации должны все медработники. Поднимается вопрос о целесообразности использования дефибрилляции также всеми пара-медицинскими бригадами, оказывающими неотложную медицинскую помощь.
Электрическую дефибрилляцию производят трансторакальным путем током синусоидальной формы разрядом с на-
чальной мощностью 200 Дж. Важное значение имеют хороший контакт электродов с кожей и их правильное расположение. Один из них обычно помещают книзу от правой ключицы по среднеключичной линии, а второй — над нижними ребрами по левой передней подмышечной линии, т. е. кнаружи от верхушки сердца, за пределами молочной железы. При безуспешности дефибрилляции можно попробовать изменить положение электродов на переднезаднее.
До подключения дефибриллятора можно использовать прием толчка в прекардиальную область, эффективность которого, однако, убедительно не доказана. Он не позволяет купировать фибрилляцию желудочков, а при желудочковой тахикардии иногда вызывает ее трансформацию в фибрилляцию желудочков или асистолию.
Алгоритм сердечно-легочной реанимации на специализированном этапе зависит от характера сердечного ритма по данным ЭКГ. При этом в зависимости от наличия или отсутствия фибрилляции желудочков или желудочковой тахикардии используют один из двух вариантов.
В случаях обнаружения фибрилляции желудочков или желудочковой тахикардии проводят дефибрилляцию тремя разрядами мощностью 200, 200 и 360 Дж. Если после этого на ЭКГ регистрируется изолиния продолжительностью более 1 стандартного интервала, что может быть обусловлено электрическим или механическим оглушением, необходимо продолжить сердечно-легочную реанимацию в течение 1 мин, после чего вновь оценить ритм. В случаях сохранения фибрилляции желудочков или желудочковой тахикардии для обеспечения оптимальной вентиляции легких производят интубацию трахеи и налаживают доступ к центральной — яремной либо подключичной — или периферической вене, через которую вводят в виде болюса 1 мг адреналина гидрохлорида. Установлено, что этот препарат способствует улучшению коронарного и мозгового кровотока и показателя выживаемости при остановке кровообращения у животных. Эффективность адреналина гидрохлорида при сердечно-легочной реанимации обусловлена его способностью предупреждать коллабирование сонных артерий и повышать АД в целом как во время надавливания на грудину, так и в период диастолы, а также вызывать централиза-
цию кровотока путем спазма артерий органов брюшной полости и почек. Возможность дальнейшего улучшения результатов реанимации у людей при использовании более высоких, чем 1 мг, доз адреналина гидрохлорида в плацебо-контролиро-ванных исследованиях пока не подтвердилась.
Если фибрилляция желудочков сохраняется, дефибрилляцию повторяют 1—3 разрядами мощностью 360 Дж. В случаях неэффективности или быстрого возобновления фибрилляции введение адреналина гидрохлорида повторяют каждые 3—5 мин в соответствии с алгоритмом фибрилляция — дефибрилляция — сердечно-легочная реанимация — адреналина гидрохлорид — оценка ритма по данным ЭКГ.
При сохранении фибрилляции желудочков после двух серий разрядов и первого введения адреналина гидрохлорида в программу реанимации включают антиаритмическую терапию. Однако ее эффективность пока не доказана в контролированных исследованиях. Лечение обычно начинают с внутривенного введения лидокаина в виде болюса в дозе 1— 1г 5мг/кг, которое можно повторять каждые 3—5 мин до получения суммарной дозы 3 мг/кг. Установлено, что у человека, в отличие от животных, введение этого препарата перед электрической дефибрилляцией не оказывает отрицательного влияния на ее порог.
Альтернативой лидокаину может служить антиаритмический препарат III класса бретилий, способный повышать порог фибрилляции желудочков и уменьшать гетерогенность продолжительности рефрактерного периода в ишемизированном и неишемизированном миокарде. Имеются данные о его более выраженном по сравнению с плацебо положительном влиянии на выживаемость и частоту стойкого восстановления синусового ритма при проведении реанимационных мероприятий во внебольничных условиях ( D. Olson и соавт. 1984, и др.). В про спективных рандомизированных исследованиях ( R. Haynes и соавт. 1981) существенные преимущества бретилия перед лидо- каином не были обнаружены. Бретилий вводят внутривенно в виде болюса в дозе 5 мг/кг, после чего через 1—2 мин повторяют трансторакальную деполяризацию. При отсутствии эффекта дозу повышают до 10 мг/кг, которую можно вводить каждые 15—30 мин, но всего — не более 30—35 мг/кг.
Препаратом III ряда при рецидивирующей фибрилляции
желудочков или желудочковой тахикардии без пульса является новокаинамид, который вводят в начальной дозе 1 г при скорости инфузии 20—30 мг в 1 мин. При неэффективности перечисленных препаратов можно попытаться ввести внутривенно (3-адреноблокаторы — пропранолол по 1 мг каждые 5 мин до общей дозы 0,1 мг/кг или эсмолол. Эти препараты особенно показаны больным с острым инфарктом миокарда. Имеются единичные сообщения об эффективности высоких доз (1000—1500 мг в сутки) амиодарона, при использовании которого отмечается менее выраженная артериальная гипо-тензия по сравнению с бретилием и новокаинамидом.
В последнее время подверглись пересмотру показания к назначению буферных оснований в сторону их ограничения. Установлено, что при адекватных непрямом массаже сердца и искусственной вентиляции легких в случае отсутствия значительного расстройства гемодинамики до остановки сердца выраженный ацидоз в большинстве случаев не развивается. Кроме того, введенный натрия гидрокарбонат вызывает образование в плазме крови большого количества углекислоты, которая диффундирует внутрь клеток быстрее, чем НС03. приводя к резкому повышению РС02 и снижению внутриклеточного рН. Следствием внутриклеточного ацидоза могут быть снижение сократимости миокарда и усугубление мозговой комы. Отрицательный эффект дают также гипернатрие-мия и гиперосмолярность. Исходя из этих предпосылок, а также отсутствия доказательств положительного влияния на выживаемость в эксперименте, введение натрия гидрокарбоната показано только в отдельных случаях. К ним относятся предшествующие тяжелый метаболический ацидоз
На том или ином этапе реанимации фибрилляция желудочков может перейти в идиовентрикулярный ритм и (или) аси*: столию. Алгоритм тактики в этом случае описан в главе 4, .
После успешной реанимации у больных обычно более или. менее длительное время сохраняются нестабильность гемодинамики, неадекватный газообмен и явления аноксической энцефалопатии, поэтому их надо госпитализировать в блок или отделение интенсивного наблюдения и лечения.
Наиболее чувствительна к развивающимся во время остановки кровообращения ишемии и гипоксии центральная нервная система. От неврологических осложнений погибает примерно 1/3 успешно реанимированных больных, а у 1/3 выживших остаются стойкие моторные или сенсорные нарушения. Специфических методов лечения энцефалопатии не существует. Проводимая в таких случаях симптоматическая терапия направлена на коррекцию и предупреждение артериальной гипотензии, гипоксии, гипо- или гиперкапнии, нарушений электролитного и углеводного обмена, Эффективность глю-кокортикостероидов, часто применяемых эмпирически для лечения отека мозга, не доказана. Оценить неврологический прогноз в первые часы после восстановления кровообращения и дыхания не представляется возможным.
В случаях непродолжительной реанимации после короткого периода фибрилляции желудочков для коррекции гипоксемии обычно достаточно самостоятельного дыхания кислородом в высоких концентрациях под контролем данных пульсоксимет-рии. При этом насыщение гемоглобина кислородом должно быть не менее 95 %. Неадекватная самостоятельная вентиляция и ацидоз повышают риск возникновения повторной остановки сердца и способствуют вторичному повреждению головного мозга. Поэтому таким больным показаны интубация трахеи и ИВЛ.
У ряда больных после успешной реанимации отмечается артериальная гипотензия, которая может быть связана с развитием острого инфаркта миокарда или оглушением миокарда как проявлением реперфузии. Такие больные нуждаются в инотропной терапии.
Распространенными постреанимационными осложнениями являются разнообразные нарушения сердечного ритма. К
числу факторов, способствующих их возникновению в этот период, относится гипокалиемия. Она возникает в результате транспорта К + в клетку под влиянием действия катехолами-нов на р2 -адренорецепторы. В связи с этим важное значение имеет контроль уровня К + в плазме крови, который следует поддерживать в пределах 4—4,5 ммоль/л.
Мнения относительно целесообразности введения магния сульфата противоречивы. Его назначение в средней дозе 2 г безусловно показано в случаях длительной реанимации и при упорных постреанимационных аритмиях.
Коррекцию ацидоза начинают с обеспечения адекватной вентиляции легких и гемодинамики, прибегая к введению натрия гидрокарбоната только при недостаточной эффективности этих мероприятий.
С учетом отрицательного влияния постреанимационной гипергликемии на неврологический статус по показаниям проводят ее коррекцию простым инсулином.
Учитывая высокую вероятность возникновения рецидива фибрилляции желудочков и желудочковой тахикардии без пульса, лечение всех успешно реанимированных больных должно включать мероприятия по их вторичной профилактике. Они базируются на тщательной оценке других возможных факторов риска, в том числе данных инвазивного обследования — коронарографии (при ИБС) и программируемой ЭКС (см. т. I. Внезапная коронарная смерть). Вторичная про филактика включает активное лечение ишемии и сердечной недостаточности, назначение антиаритмических препаратов, желательно под контролем данных ЭФИ, и имплантацию кар-диовертера-дефибриллятора, Последнему методу, который получает все большее распространение, отдают предпочтение при неэффективности контроля факторов риска с помощью других подходов и прежде всего в случаях невозможности индуцировать желудочковую тахикардию у больных с низкой ФВ левого желудочка (подробнее см. т. I. Внезапная коронарная смерть и выше в разделе Желудочковая тахикардия).
Ближайший прогноз, как уже было сказано, зависит от своевременности начала реанимационных мероприятий. Остановка кровообращения продолжительностью более чем 4 мин, как правило, приводит к необратимым изменениям в цент-
ральной нервной системе. Если сердечно-легочную реанимацию удается начать в первые 3 мин и провести электрическую дефибрилляцию в первые 6 мин, вероятность выживания достигает 70 %. При запоздалом, спустя более 12 мин, применении дефибрилляции живыми остаются менее 20 % больных. Основной причиной смерти в ближайший постреанимационный период является гипоксическая энцефалопатия.
Отдаленный прогноз определяется состоянием функции левого желудочка, и при тяжелом заболевании сердца эффективное предупреждение фатальной аритмии, в том числе с помощью имплантации кардиовертера-дефибриллятора, часто не оказывает существенного влияния на исход. У больных с острым инфарктом миокарда при возникновении фибрилляции желудочков, как и желудочковой тахикардии, в ранние сроки — в первые 24—48 ч — она существенно не отягощает прогноз, тогда как прогностическое значение более поздней фибрилляции желудочков весьма неблагоприятно.
Первичную профилактику в основном проводят так же, как при внезапной коронарной смерти (см. т. I ).
Фибрилляция
Фибрилляция – это несогласованное сокращение мышечных волокон сердца, в результате чего кровь из одного отдела не может полностью перейти в другой.
Фибрилляция желудочков является наиболее частой причиной смерти в мире, а фибрилляция предсердий – одной из самых распространенных форм аритмии.
Сердце представляет собой мышечный полый орган, разделенный на 4 камеры – 2 предсердия, куда кровь приходит из организма и легких; и 2 желудочка, куда кровь поступает при сокращении предсердий, и откуда она выбрасывается в сосуды – аорту и легочную артерию.
Критичной для организма является фибрилляция желудочков – так как в этом случае полностью останавливается кровообращение, а без реанимационных мероприятий наступает гипоксия всех тканей и смерть.
Фибрилляция предсердий может служить причиной летального исхода, но не полной остановки сердца – так как кровь в желудочки поступает и без сокращения предсердий, хотя и в очень малом количестве.
Фибрилляция предсердий (мерцательная аритмия)
Фибрилляцию предсердий принято называть трепетанием или мерцанием – по внешнему виду на УЗИ. При этом трепетание предсердий соответствует брадисистолической и нормосистолической фибрилляции – то есть сопровождающейся сниженным или нормальным сердечным ритмом. Мерцание предсердий характерно для тахисистолической фибрилляции – с ускоренным сердечным ритмом.
Причины мерцательной аритмии
- Структурные заболевания и пороки сердца – ишемическая болезнь, атеросклероз коронарных артерий, недостаточность клапанов.
- Нарушения электрической проводимости сердца – патологии синусового и предсердно-желудочкового узлов, где формируются сердечные импульсы.
- Длительный стресс и гормональные нарушения, в частности гипер- и гипотиреоз, болезни надпочечников.
- Употребление наркотический веществ, как стимулирующих, так и замедляющих сердечный ритм. Это могут быть некоторые медикаменты, а также злоупотребление алкоголем, марихуаной и никотином.
Развитие фибрилляции предсердий
При несогласованном сокращении мышечных волокон предсердий кровь выбрасывается в желудочки в очень малом количестве – только за счет естественного тока жидкости. Оставшаяся кровь в предсердиях может застаиваться, что провоцирует увеличение ее вязкости, а значит – образование тромбов. Желудочки не наполняются, что влияет и на их сократительную способность, развивается общая сердечная недостаточность.
Мерцательная аритмия может быть хронической и приступообразной. Приступ фибрилляции предсердий провоцируется внешним фактором и длится от нескольких минут до 24 часов. В ряде случаев фибрилляция предсердий принимает хроническую форму – при этом симптомы могут быть не так ярко выражены, как во время приступа, но последствия для организма остаются такими же тяжелыми.
Симптомы фибрилляции предсердий
В абсолютном большинстве случаев фибрилляция предсердий сопровождается нарушением ритма сердечных сокращений, при этом он может как замедляться или ускоряться, так и сохранять нормальную скорость.
Предсердия могут пропускать фазу расслабления – диастолу – из-за того, что не усевают вытолкнуть всю кровь; сокращения остаются неглубокими и неэффективными, часто плохо прослушиваются. Сами пациенты могут отмечать:
- недостаточность пульса – когда сердце сокращается, но пульсация отсутствует, ведь желудочки не выталкивают достаточно крови
- цианоз губ, пальцев рук, носогубного треугольника – их посинение из-за недостатка кислорода в тканях
- ощущение «перебоев» в сердце
- учащение дыхания – как стремление восполнить недостаток кислорода
Осложнения фибрилляции предсердий
Помимо сердечной недостаточности, мерцательная аритмия опасна риском тромбозов, повреждений внутренних артерий сердца, что ведет к ишемической болезни и инфаркту миокарда. При фибрилляции предсердий повышен риск инсульта – кровоизлияния в головной мозг.
Лечение фибрилляции предсердий
Для лечения мерцательной аритмии применяют антиаритмики, противотромбозные средства, успокаивающие препараты. Проводится терапия основного заболевания – причины фибрилляции предсердий, без чего другие методы будут только временными.
Фибрилляция желудочков
Фибрилляция желудочков – это опасное для жизни состояние, а именно полная остановка сердца. Кровь не поступает в аорту и не разносится к органам, наблюдается комплексная гипоксия тканей – кислородное голодание. После 25 минут остановки сердечной деятельности в коре головного мозга из-за гипоксии происходят необратимые изменения, несовместимые с жизнью.
Фибрилляция желудочков сопровождает большинство предсмертных состояний и имеет очень разные причины. Среди них называют:
- ишемическую болезнь сердца, при которой повреждается миокард, коронарные артерии, нервные волокна
- пороки сердца и клапанов
- легочную недостаточность
- онкологические заболевания
- удар током
- прием некоторых препаратов
- тяжелые формы аллергии и другие факторы.
Симптомы фибрилляции желудочков
В стационарных условиях фибрилляция желудочков видна на ЭКГ; вне стационара характерными являются следующие признаки:
- Потеря сознания
- Отсутствие пульса
- Расширенные зрачки, не реагирующие на свет
- Отсутствие дыхания
- Отсутствие сердечных тонов
- Цианоз конечностей и носогубного треугольника
Лечение фибрилляции желудочков
Лечение фибрилляции желудочков – это реанимационные мероприятия:
- дефибрилляция – воздействие на область сердца электрическими импульсами, самый эффективный на сегодня метод
- непрямой массаж сердца, имитирующий ритм сокращений, в сочетании с искусственной вентиляцией легких
- введение эпинефрина, стимулирующего сердечную деятельность
Не менее важной является профилактика инфаркта миокарда и фибрилляции желудочков у пациентов в группе риска – с заболеваниями сердечно-сосудистой системы, а также у тех, кто уже переносил остановку сердца. Таким людям необходимо проходить регулярные осмотры у кардиолога, при подозрениях на ухудшение состояния сразу обращаться к лечащему врачу. При сильно нарушенной проводимости сердца сегодня есть возможность вживления дефибриллятора, проводятся операции по трансплантации сердца.